Хроническая сердечная недостаточность классификация стадий
Какие выделяют стадии хронической сердечной недостаточности (хсн)
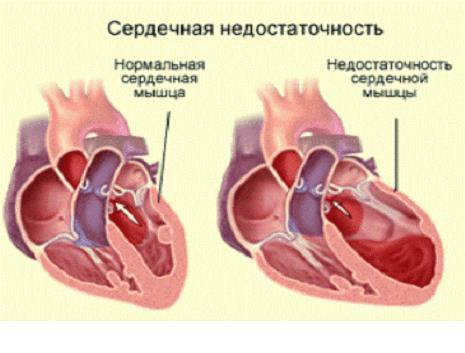 Хроническая сердечная недостаточность — патологическое состояние, развивающееся как результат различной кардиальной (реже — экстракардиальной) патологии, приводящей к снижению насосной функции сердца. ХСН является закономерным исходом заболеваний, поражающих сердце или вызывающих его перегрузку.
Хроническая сердечная недостаточность — патологическое состояние, развивающееся как результат различной кардиальной (реже — экстракардиальной) патологии, приводящей к снижению насосной функции сердца. ХСН является закономерным исходом заболеваний, поражающих сердце или вызывающих его перегрузку.
При таком состоянии сердце не способно удовлетворить потребности органов и тканей в кровоснабжении, поэтому последние страдают от гипоксии. Выделяют несколько классификаций стадий такого состояния, как хсн.
Классификация сердечной недостаточности
Классификация недостаточности сердца осуществляется по клиническим признакам, а именно по способности адекватно переносить физическую нагрузку и симптомам, возникающих при этом.
Классификация позволила иметь унифицированный подход к диагностике, а также, что важнее, лечению этого состояния. Первая классификация датируется 1935 годом, её авторы — советские врачи-кардиологи Н. Д. Стражеско и В. Х. Василенко. Долгое время она оставалась единственной, но в 1964 году в Нью-Йорке была принята классификация NYHA (New York Heart Association — Нью-Йоркской ассоциации кардиологов). Кардиологи определили на ней функциональные классы хсн.
Классификация Стражеско-Василенко (при участии Г. Ф. Ланга)
Была  принята на XII съезде терапевтов СССР. Классификация хсн осуществляется по 3 стадиям:
принята на XII съезде терапевтов СССР. Классификация хсн осуществляется по 3 стадиям:
- I стадия — начальная. Характеризуется тем, что нарушения гемодинамики компенсированы и выявляются лишь при значительной физической нагрузке (бытовой) или нагрузочных пробах — тредмиле, пробе Мастера, велоэргометрии (во время диагностики).
Клинические проявления: одышка, сердцебиение, утомляемость в покое исчезают;
- II стадия — выраженная сердечная недостаточность. При ней нарушается гемодинамика (застой крови в кругах кровообращения), резко нарушается трудоспособность, ткани и органы не получают необходимого количества кислорода. Симптомы возникают в покое. Делится на 2 периода — IIА и IIБ. Разница между ними: при А стадии отмечается недостаточность либо левых, либо правых отделов сердца, когда при Б стадии сердечная недостаточность тотальная — бивентрикулярная;
 Стадия IIA — характеризуется застоем в малом или большом кругах кровообращения. На этой стадии сердечной недостаточности в первом случае имеет место левожелудочковая недостаточность.
Стадия IIA — характеризуется застоем в малом или большом кругах кровообращения. На этой стадии сердечной недостаточности в первом случае имеет место левожелудочковая недостаточность.
Она имеет следующие клинические проявления: жалобы на одышку, кашель с отделением «ржавой» мокроты, удушье (чаще по ночам) как проявление, так называемой, кардиальной астмы.
При осмотре обращают внимание на бледность, синюшность конечностей, кончика носа, губ (акроцианоз). Отеков нет. Печень не увеличена. Аускультативно можно услышать сухие хрипы, при выраженном застое – признаки отека легкого (мелкопузырчатые хрипы).
 При нарушении функции сердца с развитием застоя большого круга кровообращения пациенты жалуются на тяжесть в правой подреберной области, жажду, отеки, распирание живота, нарушение пищеварения.
При нарушении функции сердца с развитием застоя большого круга кровообращения пациенты жалуются на тяжесть в правой подреберной области, жажду, отеки, распирание живота, нарушение пищеварения.
Отмечается синюшность лица, набухание вен шеи, отеки наружные (позднее — и полостные отеки: асцит, гидроторакс), увеличение печени, нарушения ритма сердца. Лечение именно этой стадии может оказаться особенно эффективным.
С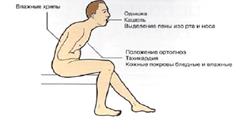 тадия IIБ — представляет из себя тотальную сердечную недостаточность с выраженными проявлениями недостаточности кровообращения. Сочетает симптомы застоя крови БКК и МКК. Эта стадия очень редко бывает обратима.
тадия IIБ — представляет из себя тотальную сердечную недостаточность с выраженными проявлениями недостаточности кровообращения. Сочетает симптомы застоя крови БКК и МКК. Эта стадия очень редко бывает обратима.
\III стадия — конечная стадия, сердечная недостаточность в стадии декомпенсации. Происходит глубокая дистрофия миокарда, необратимо повреждается как само сердце, так и органы, испытывающие ишемию и кислородное голодание из-за его дисфункции. Является терминальной, регрессу не подвергается никогда.
Классификация NYHA
В  Российской практике используется вместе с вышеупомянутой. Кроме деления на стадии, выделяются функциональные классы хронической сердечной недостаточности по толерантности к физической нагрузке:
Российской практике используется вместе с вышеупомянутой. Кроме деления на стадии, выделяются функциональные классы хронической сердечной недостаточности по толерантности к физической нагрузке:
- ФК I — у пациента нет ограничения физической активности. Привычные нагрузки не вызывают патологических симптомов (слабости, одышки, давящих болей, сердцебиения);
- ФК II — ограничение нагрузок оценивается как «умеренное». Признаков патологии в покое не наблюдается, но выполнение обычной физической нагрузки становится невозможным из-за возникающих сердцебиения, одышки, ангинозных болей, чувства дурноты;
- ФК III — «выраженное» ограничение нагрузок, симптомы купируются только в покое, а выполнение даже меньших, чем обычно, физических нагрузок провоцирует появление клинических признаков болезни (слабость, стенокардия, одышка, перебои в работе сердца);
- ФК IV — неспособность переносить даже малейшие (бытовые) физические нагрузки, то есть нетолерантность к ним. Дискомфорт и патологические симптомы вызывают такие действия, как умывание, бритье и т. д. Также признаки сердечной недостаточности или давящие загрудинные боли могут возникать в покое.
Две эти классификации соотносятся друг с другом так:
- ХСН I стадии — функциональный класс 1 NYHA
- ХСН II A стадии — функциональный класс 2–3 NYHA
- ХСН II Б — III стадии — ФК 4 NYHA
Особенности применения классификации NYHA
Не всегда просто провести грань между «умеренным» и «выраженным» ограничением активности, поскольку субъективно врач и больной могут по-разному оценить это.
Для этого в настоящее время используются различные унифицирующие методики, причем предпочтительнее те, которые требуют меньше всего материальных затрат и инструментальной базы.
В  США популярна модификация теста Купера (6-минутная коридорная ходьба), при котором оценивают пройденную дистанцию. Расстояние 425 — 550 метров соответствует легкой ХСН; 150–425 — напряжению компенсаторных реакций — средней; менее 150 метров — декомпенсация — тяжелая сердечная недостаточность.
США популярна модификация теста Купера (6-минутная коридорная ходьба), при котором оценивают пройденную дистанцию. Расстояние 425 — 550 метров соответствует легкой ХСН; 150–425 — напряжению компенсаторных реакций — средней; менее 150 метров — декомпенсация — тяжелая сердечная недостаточность.
Часто в российских стационарах располагают кардиологическое отделение на 3–4 этажах здания и это неслучайно. Для оценки недостаточности кровообращения можно использовать и полученные, таким образом, данные. Если возникает одышка и пациент вынужден прекратить восхождение при подъеме на 1 лестничный пролет — функциональный класс третий, на 1 этаж — второй, при преодолении 3 этажа — первый. У больных с ФК 4 — декомпенсированных, одышка может наблюдаться даже в покое.
Нью-Йоркская классификация особенно значима при оценке изменений в состоянии больных на фоне терапии.
Значение классификации ХСН
 Отнесение статуса пациента к определенной стадии хсн имеет важное значение для подбора терапии, оценки её результатов, а также при прогнозировании исходов заболевания. Например, хроническая сердечная недостаточность I стадии требует, безусловно, применения меньшего количества препаратов и, наоборот, III стадия хсн вынуждает кардиолога назначать 4–5 групп лекарств.
Отнесение статуса пациента к определенной стадии хсн имеет важное значение для подбора терапии, оценки её результатов, а также при прогнозировании исходов заболевания. Например, хроническая сердечная недостаточность I стадии требует, безусловно, применения меньшего количества препаратов и, наоборот, III стадия хсн вынуждает кардиолога назначать 4–5 групп лекарств.
 Оценка динамики функционального класса недостаточности кровообращения важна, опять же, для подбора терапии, соблюдения диеты, назначения рационального двигательного режима.
Оценка динамики функционального класса недостаточности кровообращения важна, опять же, для подбора терапии, соблюдения диеты, назначения рационального двигательного режима.
Ценность классифицирования статуса пациента для прогноза можно охарактеризовать следующими статистическими данными: ежегодно от сердечной недостаточности погибает при фк 1 — 10% пациентов, фк 2 — приблизительно 20%, фк 3 — около 40%, при фк 4 — годичная смертность превышает 65%.
Пример формулировки диагноза
Ds: Ишемическая болезнь сердца, хроническая сердечная недостаточность II Б стадии, ФК II.
Использованные источники:
Классификация хронической сердечной недостаточности — признаки, степени и функциональные классы
Классификация клинических форм и вариаций хронической сердечной недостаточности необходима для разграничения причин возникновения, степени тяжести состояния пациента, особенностей течения патологии.
Такое разграничение должно упрощать процедуру диагностики и выбор тактики лечения.
В отечественной клинической практике применяются классификация ХСН по Василенко-Стражеско и функциональная классификация Нью-Йоркской ассоциации сердца.
ХСН по Василенко-Стражеско (1, 2, 3 стадии)
Классификация принята в 1935 году и применяется по сей день с некоторыми уточнениями и дополнениями. На основании клинических проявлений заболевания в течении ХСН выделяется три стадии:
-
I.Скрытая недостаточность кровообращения без сопутствующих нарушений гемодинамики. Симптомы гипоксии проявляются при непривычной или длительной физической нагрузке. Возможны одышка, сильная утомляемость, тахикардия. Выделяют два периода А и Б.
Стадия Iа представляет собой доклинический вариант течения, при котором нарушения функций сердца почти не влияют на самочувствие больного. При инструментальном обследовании выявляется увеличение фракции выброса при физических нагрузках. На стадии 1б (скрытая ХСН) недостаточность кровообращения проявляется при физической нагрузки и проходит в состоянии покоя .
II. В одном или обоих кругах кровообращения выражены застойные явления, не проходящие в состоянии покоя. Период А (стадия 2а, клинически выраженная ХСН) характеризуется симптомами застоя крови в одном из кругов кровообращения.
Стадия 3а поддается лечению, при адекватной комплексной терапии ХСН возможно частичное восстановление функций пораженных органов, стабилизация кровообращения и частиное устранение застойных явлений. Для стадии IIIб характерны необратимые изменения метаболизма в пораженных тканях, сопровождающееся структурными и функциональными нарушениями.
Применение современных препаратов и агрессивных методов лечения достаточно часто устраняет симптомы ХСН, соответствующие стадии 2б до доклинического состояния.

Нью-Йоркская (1, 2, 3, 4 ФК)
В основу функциональной классификации положена переносимость физических нагрузок как показатель степени тяжести недостаточности кровообращение. Определение физических способностей пациента возможно на основании тщательного сбора анамнеза и предельно простых тестов. По этому признаку выделяют четыре функциональных класса:
- I ФК. Повседневная физическая активность не вызывает проявлений головокружения, одышки и других признаков нарушения функций миокарда. Проявления сердечной недостаточности возникают на фоне непривычных или длительных физических нагрузок.
- II ФК. Физическая активность частично ограничена. Повседневные нагрузки вызывают дискомфорт в области сердца или ангинозные боли, приступы тахикардии, слабость, одышку. В состоянии покоя состояние самочувствие нормализуется, больной чувствует себя комфортно.
- III ФК. Значительное ограничение физической активности. Больной не испытывает дискомфорта в состоянии покоя, но повседневные физические нагрузки становятся непосильными. Слабость, боли в области сердца, одышка, приступы тахикардии вызываются нагрузками меньше обычных.
- IV ФК. Дискомфорт возникает при минимальных физических нагрузок. Приступы стенокардии или другие симптомы сердечной недостаточности могут проявляться и в покое без видимых предпосылок.
Смотрите таблицу соответствия классификаций ХСН по НИХА (NYHA) и Н.Д. Стражеско:

Функциональная классификация удобна для оценки динамики состояния пациента в процессе лечения. Поскольку градации степеней тяжести хронической сердечной недостаточности по функциональному признаку и по Василенко-Стражеско основаны на разных критериях и не точно соотносятся между собой, при диагностировании указываются стадия и класс по обоим системам.
Вашему вниманию видео о классификации хронической сердечной недостаточности:
Использованные источники:
Сердечная недостаточность — что это за болезнь?

Сердце и сосуды в организме человека выполняют роль «двигателя», «насоса» и «трубопровода», по которому снабжаются насыщенной кислородом кровью все органы. Они работают без перерывов и днем, и ночью. Остановка этого механизма даже на минуту грозит тяжелыми осложнениями, опасными для жизни. Сердечная недостаточность возникает при нарушении сократительной функции сердца, переутомлении от тяжелой работы.
Что происходит в «уставшем» сердце
Мышца сердца нуждается в большом количестве питательных веществ и кислорода. Клетки содержат волокна белка актомиозина, которые и обеспечивают растяжение и сокращение миокарда под влиянием усиливающего нерва. Таким образом, центральная нервная система участвует в регуляции сердечных сокращений. Для пополнения и обновления актомиозина нужна энергия. Отсутствие достаточного количества килокалорий ведет к снижению работоспособности мышцы и развитию сердечной недостаточности застойного характера. Сокращения сердца становятся более медленными и слабыми, оно опорожняется не полностью, так как не в состоянии протолкнуть всю кровь в аорту и легочную артерию.
Сначала включается компенсаторная реакция — утолщение мышцы. Когда «подкрепление» не поступает, мышечная ткань становится дряблой. Переполнение камер ведет к волне застоя «позади сердца». Недостаточность в левых отделах вызывает задержку крови в малом круге кровообращения, в легочной ткани. При изолированной недостаточности правых отделов и общей мышечной слабости происходит задержка венозной крови в крупных венах, печени, во всем большом круге кровообращения.
Все ткани получают «некачественную» кровь, испытывают кислородный голод. Стимулируется костный мозг и вырабатывается дополнительное количество клеток крови. Это еще более способствует нагрузке на сердце, усугубляет сердечную недостаточность.
Большую роль в прогрессировании заболевания ученые придают почечному механизму: почечный кровоток снижается в 4 раза, это вызывает задержку натрия, а с ним и воды, что приводит к переполнению венозного русла и отекам.
Причины
Все причины, ведущие к нарушению сократительности мышцы сердца, можно разделить на две группы: первичные и вторичные. К первичным относятся те, которые вызывают токсическое поражение при:
- острых и хронических миокардитах (ревматизм);
- отравлениях ядовитыми веществами и токсическими ядами, внутренними продуктами распада тканей (сепсис, тяжелые инфекционные заболевания);
- эндокринных расстройствах (тиреотоксикоз, сахарный диабет);
- малокровии (анемии);
- поражении нервной системы, травмах головного мозга, инсульте.
Под вторичными причинами понимают те, которые непосредственно не влияют на мышцу сердца, но создают механические условия для переутомления и ее кислородного голодания. В эту группу относятся:
- гипертоническая болезнь;
- атеросклероз крупных сосудов;
- приобретенные и врожденные пороки сердца;
- спаечные процессы вокруг сердца, сдавливающие сосуды.
Деление может быть условным. Например, если на фоне гипертонической болезни человек заболеет гриппозной пневмонией. Подробнее о причинах сердечной недостаточности можно почитать здесь.
Классификации
Существует несколько классификаций сердечной недостаточности. Они отражают выраженность клинических признаков, давность болезни, степень функциональных расстройств. Наиболее часто используют термины «острая сердечная недостаточность» и «хроническая или застойная сердечная недостаточность».
Острая — развивается быстро, иногда за несколько минут при инфаркте миокарда, тромбозе легочной артерии, гипертоническом кризе, остром нефрите. При этих заболеваниях сердечная недостаточность может быть причиной ухудшения состояния и привести к смерти.
Застойная недостаточность — развивается годами, сопутствует основному заболеванию, клинически проявляется в приступах, протекающих по левожелудочковому типу, правожелудочковому (редко) или смешанному.
С советских времен в России врачи продолжают пользоваться классификацией Стражеско, отражающей стадии болезни:
- 1 степень — протекает скрытно, объективные признаки можно обнаружить только при физической нагрузке;
- 2 степень подразделяется на
- «2а» — к жалобам пациента присоединяются данные объективного исследования (расширение границ сердца, при левожелудочковой недостаточности застойные явления в легких, при правожелудочковой — увеличение печени, отеки на конечностях);
- «2б» — все симптомы выражены резко в виде тотального поражения, хотя не являются необратимыми, кровообращение может восстановиться под влиянием лечения;
- третья — развиваются необратимые дистрофические процессы во всех органах с поражением их функций.
Согласно международной классификации болезней (МКБ – 10) определены следующие кодовые названия состояния:
- I50.0 Застойная сердечная недостаточность.
- I50.1 Левожелудочковая недостаточность.
- I50.9 Сердечная недостаточность неуточненная.
Классификация (NYHA) Нью-Йоркской кардиологической ассоциации определяет четыре функциональных класса (фк) физических возможностей организма при развитии сердечной недостаточности:
- Класс I — при обычной работе одышка и слабость отсутствуют.
- Класс II — появляется умеренная одышка и слабость, требующие внесения ограничений в физическую деятельность.
- Класс III — имеется выраженное ограничение обычной физической активности.
- Класс IV — наблюдается одышка в состоянии покоя, нарушена трудоспособность.
Подобный подход американские кардиологи считают более понятным для больных людей.
Гораздо важнее в процессе лечения определиться в форме и давности сердечной недостаточности. Это устанавливается по клиническим симптомам и в ходе диагностического обследования.
Диагностика
Поставить диагноз при данном заболевании не сложно, настолько яркие симптомы сопровождают болезнь.
При левожелудочковой недостаточности застой возникает в сосудах легких. Больного беспокоит одышка, приступы удушья (сердечной астмы) по ночам, кашель с наличием крови в мокроте, сердцебиения. Диагностика включает осмотр больного, аускультацию сердечных тонов (прослушивание), проведение ЭКГ-исследования, УЗИ сердца, рентгенографических снимков. Это позволяет установить расширение границ сердца влево, увеличение левого желудочка, нарушение (замедление) движения крови по полостям сердца, характерный «ритм галопа», признаки застоя в легких. Подобные явления наблюдаются в тяжелой стадии гипертонической болезни, хронического поражения почек, сифилитическом поражении аорты, инфаркте миокарда, аневризме сердца.
Недостаточность правых отделов сердца в изолированном виде практически не встречается. Она присоединяется к застою левого желудочка, усугубляет все признаки.
Из-за замедления кровотока по венам у больного видимы набухшие шейные вены, иногда на лице. Главный признак — увеличение печени до больших размеров. Напряженная капсула делает пальпацию края печени болезненной. Характерно появление синюшности губ, ушей, пальцев рук и ног, отеков на ногах, увеличение живота (асцит).
Острая форма недостаточности протекает чаще всего в двух вариантах:
- кардиальная астма — с ночными приступами удушья, кашлем с пенистой мокротой с примесью крови;
- кардиогенный шок — вызывается быстрым выключением из работы большого участка мышцы сердца (например, при инфаркте миокарда). Состояние может привести к летальному исходу. Падает артериальное давление и практически прекращается питание всех органов, особое значение имеет головной мозг.
Оба неотложных состояния требуют лечения в реанимационном отделении.
Основные лечебные средства
В терапии сердечной недостаточности используются несколько видов препаратов:
- сердечные гликозиды — группа средств из Наперстянки, доказано, что они восстанавливают сократительную способность клеток миокарда, поставляют в сердце необходимую энергию;
- мочегонные — вывод излишней жидкости облегчает нагрузку на уставшее сердце, исчезают отеки;
- бета-блокаторы — большая группа препаратов, позволяющая поддерживать давление на нормальном уровне, не допуская повышения и механического препятствия для работы сердца;
- средства, содержащие калий — приводят к норме электролитный баланс клеток, позволяют полноценно сокращаться волокнам актомиозина;
- медикаменты, снижающие потребность миокарда в кислороде;
- сосудорасширяющие лекарства — необходимы для улучшения условий доставки питательных веществ.
Как предотвратить сердечную недостаточность
Последствием сердечной недостаточности являются необратимые изменения во всех органах, ведущие к летальному исходу. Это осложнение легче предотвратить, чем лечить. Профилактика сводится к раннему выявлению и лечению таких заболеваний, как ревматизм (полноценное лечение ангин и обследование после перенесенной болезни), предупреждение атеросклеротического процесса (контроль холестерина крови, диета), своевременная терапия инфекционных заболеваний, борьба с излишним весом, дозированный покой и физическая нагрузка.
Прогулки и лечебная физкультура помогают сохранить тонус сердечной мышцы.
Диета заключается в ограничении разового обильного приема пищи и жидкости (поднимается диафрагма, что служит дополнительным механическим препятствием для сердца). Лучше принимать пищу понемногу, несколько раз в день. Жидкости выпивать не более 1,5 л. При появлении отеков на ногах следует ориентироваться на количество выделенной мочи. Ограничение употребления соли до 5 г в сутки (чайная ложка) помогает снять отечность и разгрузить застой. В 1 – 2 стадии болезни диетологи рекомендуют проводить бессолевые разгрузочные дни дважды в неделю. Чтобы улучшить питание мышцы сердца в рационе должно быть достаточно витаминов (овощи, фрукты) и минеральных веществ (калий, магний, кальций).
Установлено, что необходимое количество калия можно получить из следующих продуктов: изюма, кураги, персиков, запеченного картофеля, брюссельской капусты, бананов, гречневой и овсяной крупы, орехов.
Пациентам с начальными проявлениями сердечной недостаточности не разрешается курить, употреблять крепкие алкогольные напитки. Следует пересмотреть режим дня. Избавиться от перегрузок на работе, ночных смен. Отпуск проводить на природе или в санатории.
Всегда нужно помнить, что веселые люди выздоравливают быстрее.
Использованные источники:
Хроническая сердечная недостаточность (ХСН): классификация, симптомы и лечение

Хроническая сердечная недостаточность (ХСН) характеризуется несоответствием между возможностями сердца и потребностью организма в кислороде. Вначале недостаточная функция сердца проявляется лишь при нагрузке, а затем и в покое. Хроническая сердечная недостаточность характеризуется комплексом характерных симптомов (одышка, снижение физической активности, отеки), часто сопровождается задержкой жидкости в организме.
Причина сердечной недостаточности – ухудшение способности сердца к наполнению или опорожнению. Оно обусловлено повреждением миокарда и дисбалансом регуляторных систем. В данной статье опишем симптомы, лечение хронической сердечной недостаточности, а также поговорим о классификации ХСН.
Классификация
В нашей стране была принята классификация ХСН по Н.Д. Стражеско и В.Х. Василенко. Она предполагает условное разделение ее на три стадии.
I стадия – начальная (латентная, скрытая). Неполноценность работы сердца проявляется лишь при нагрузке.
II стадия – нарушение гемодинамики проявляется и в покое. При стадии II А гемодинамика нарушена умеренно, страдает в основном или правый, или левый отделы сердца. При стадии II Б нарушено кровообращение в обоих кругах, отмечаются выраженные патологические изменения в работе сердца.
III стадия – терминальная (конечная). Тяжелая недостаточность кровообращения сопровождается выраженным изменением обмена веществ, поражением структуры внутренних органов и нарушением их функций.
В настоящее время принята классификация тяжести ХСН в соответствии с переносимостью нагрузок. Выделяют 4 функциональных класса (ФК) ХСН. При I ФК пациент хорошо переносит обычную физическую активность. Значительная физическая нагрузка может сопровождаться одышкой или утомляемостью. При ХСН II ФК обычная физическая активность умеренно ограничена, при III ФК отмечается значительное ограничение привычной активности из-за одышки и других симптомов. IV ФК сопровождается невозможностью выполнить физическую нагрузку без жалоб, симптомы появляются и в покое.
Функциональные классы ХСН могут изменяться в зависимости от лечения. Полной корреляции между функциональными классами и стадиями по Стражеско-Василенко нет.
Дополнительно выделяют систолическую и диастолическую ХСН (преимущественное нарушение сократимости или расслабления миокарда). Иногда выделяют право- и левожелудочковую недостаточность в зависимости от наиболее пораженного отдела сердца.
Симптомы
I стадия
Пациент предъявляет жалобы на быструю утомляемость, одышку, учащенное сердцебиение при выполнении физической нагрузки (подъем по лестнице, быстрая ходьба).
При осмотре можно увидеть акроцианоз (синюшность кистей, стоп). Часто появляются небольшие отеки (пастозность) лодыжек, голеней к вечеру.
При нагрузке отмечается быстрое учащение пульса. Можно отметить умеренное расширение границ сердца, приглушенность тонов, слабый систолический шум на верхушке. Картина при осмотре больного определяется основным заболеванием (гипертоническая болезнь, порок сердца и так далее).
II А стадия
Симптомы в покое выражены незначительно, усиливаются лишь при нагрузке. При патологии левых отделов сердца развивается левожелудочковая недостаточность, проявляющаяся нарушением гемодинамики в малом круге кровообращения. Она сопровождается жалобами на одышку при ходьбе, подъеме по лестнице. Могут появляться приступы удушья по ночам (сердечная астма), сухой кашель, иногда кровохарканье. Больной быстро утомляется при обычной физической нагрузке.
При осмотре можно увидеть бледность, акроцианоз. Отеков нет. Отмечается смещение левой границы сердца, часто нарушения сердечного ритма, глухие тоны. Печень не увеличена. В легких выслушиваются сухие хрипы, при выраженном застое – мелкопузырчатые хрипы.
При патологии правых отделов сердца появляются признаки застоя в большом круге кровообращения. Больной предъявляет жалобы на тяжесть и боль в правом подреберье. Появляется жажда, отеки, уменьшается диурез. Возникает чувство распирания живота, одышка при обычной физической активности.
При осмотре виден акроцианоз, набухание шейных вен, отеки ног, иногда асцит. Характерна тахикардия, часто нарушения сердечного ритма. Границы сердца расширены во все стороны. Печень увеличена, поверхность ее гладкая, край закругленный, болезненный при пальпации. Лечение значительно улучшает состояние больных.
II Б стадия
Характерны признаки недостаточности кровообращения по большому и малому кругу. Появляются жалобы на одышку при незначительной нагрузке и в покое. Характерно сердцебиение, перебои в работе сердца, отеки, боль в правом подреберье. Беспокоит сильная слабость, нарушается сон.
При осмотре определяются отеки, акроцианоз, во многих случаях – асцит. Появляется вынужденное положение больного – ортопноэ, при котором пациент не может лежать на спине.
Границы сердца расширены во все стороны, имеется тахикардия, экстрасистолия, ритм галопа. В легких определяется жесткое дыхание, сухие и влажные хрипы, в тяжелых случаях накапливается жидкость в плевральной полости. Печень увеличена, плотная, с гладкой поверхностью, заостренным краем.
III стадия
Дистрофическая стадия проявляется тяжелыми расстройствами гемодинамики, нарушениями обмена веществ. Необратимо нарушаются структура и функции внутренних органов.
Состояние больных тяжелое. Выражена одышка, отеки, асцит. Возникает гидроторакс – скопление жидкости в плевральной полости. Развиваются застойные явления в легких.
Лечение
Лечение ХСН преследует такие цели, как предотвращение развития симптомов (для бессимптомной стадии) или их устранение; улучшение качества жизни; уменьшение числа госпитализаций; улучшение прогноза.
Главные направления лечения ХСН:
- диета;
- рациональная физическая активность;
- психологическая реабилитация, обучение больных;
- медикаментозная терапия;
- электрофизиологические методы;
- хирургические и механические методы.
Диета
Рекомендуется ограничение поваренной соли. Чем более выражены симптомы, тем сильнее нужно ограничивать соль, вплоть до отказа от нее.
Жидкость рекомендуется ограничивать лишь при выраженных отеках. Обычно советуют пить от 1,5 до 2 литров жидкости в сутки.
Пища должна быть калорийной, с достаточным содержанием белка и витаминов.
Необходимо ежедневно следить за весом. Прирост массы тела более 2 кг за три дня свидетельствует о задержке жидкости в организме и угрозе декомпенсации ХСН.
Следить за весом нужно также для исключения развития кахексии.
Ограничение приема алкоголя носит характер общих рекомендаций, кроме больных с алкогольной кардиомиопатией. Следует ограничивать употребление большого объема жидкости, в частности, пива.
Режим физической активности
Физическая активность рекомендуется больным на любой стадии, находящимся в стабильном состоянии. Она противопоказана лишь при активном миокардите, стенозе клапанов сердца, тяжелых нарушениях ритма, частых приступах стенокардии.
Перед определением уровня нагрузки необходимо провести тест с 6-минутной ходьбой. Если пациент за 6 минут проходит менее 150 метров, начинать упражнения необходимо с дыхания. Можно надувать воздушный шар, плавательный круг несколько раз в день. После улучшения состояния присоединяются упражнения в положении сидя.
Если больной может пройти от 150 до 300 метров за 6 минут, показаны физические нагрузки в виде обычной ходьбы с постепенным удлинением дистанции до 20 км в неделю.
Если пациент может пройти более 300 метров за 6 минут, ему назначаются нагрузки в виде быстрой ходьбы до 40 минут в день.
Физическая активность значительно увеличивает переносимость нагрузки, улучшает эффективность лечения и прогноз. Эффект от таких тренировок сохраняется в течение 3 недель после их прекращения. Поэтому рациональные нагрузки должны стать частью жизни больного с ХСН.
Обучение больного
Пациент с ХСН должен иметь возможность получить всю необходимую ему информацию о его заболевании, образе жизни, лечении. Он должен иметь навыки самоконтроля за своим состоянием. Поэтому необходимо организовывать «школы» для таких пациентов и их родственников.
Немалую роль в повышении качества жизни такого больного имеет и медико-социальная работа, направленная на формирование здорового образа жизни, выбор режима физических нагрузок, трудовую занятость, адаптацию больного в обществе.
Медикаментозная терапия
Назначение лекарств при ХСН основано на принципах доказательной медицины.
Основные средства, эффект которых не вызывает сомнения:
Дополнительные средства, эффективность и безопасность которых требуют дальнейшего изучения:
 статины;
статины;- антикоагулянты (при мерцательной аритмии).
Вспомогательные препараты могут назначаться, исходя из клинической ситуации:
- периферические вазодилататоры (при сопутствующей стенокардии);
- блокаторы медленных кальциевых каналов (при упорной стенокардии и стойкой артериальной гипертензии);
- антиаритмические средства (при тяжелых желудочковых нарушениях ритма);
- аспирин (после инфаркта миокарда);
- негликозидные инотропные стимуляторы (при низком сердечном выбросе и гипотензии).
Электрофизиологические и хирургические методы
Применение электрофизиологических методов показано у больных с максимально активной, но недостаточно эффективной лекарственной терапией, которые могут сохранять высокое качество жизни. Основные методы:
- имплантация электрокардиостимулятора;
- сердечная ресинхронизирующая терапия (разновидность стимуляции сердца);
- постановка кардиовертера-дефибриллятора при тяжелых желудочковых нарушениях ритма сердца.
В тяжелых случаях ХСН может быть рассмотрен вопрос о трансплантации сердца, использовании аппаратов вспомогательного кровообращения (искусственные желудочки сердца), окутывании сердца специальным сетчатым каркасом для предотвращения его ремоделирования и прогрессирования сердечной недостаточности. Эффективность этих методов в настоящее время изучается.
Медицинская анимация на тему «Хроническая сердечная недостаточность»:
Использованные источники:
