Хрон сердечная недостаточность лечение
Хроническая сердечная недостаточность: виды, лечение
Хроническая сердечная недостаточность (ХСН) – исход различных по этиологии заболеваний сердечнососудистой системы, который характеризуется неспособностью сердца обеспечить метаболические потребности организма, недостаточностью кровоснабжения органов и венозным застоем. В двух случаях из трех этиологическими причинами развития ХСН являются артериальная гипертония и ишемическая болезнь сердца.
Диагностика
Большинство пациентов поступают на лечение в больницу с уже поставленным диагнозом. Диагностика ХСН может быть весьма сложной у больных с ожирением, нарушенным сознанием, хронической легочной патологией.
При ХСН отмечают задержку жидкости и перегрузку объемом. Застойные явления в легких приводят к ортопноэ – одышка, которая усиливается в положении лежа, возникает обычно при выраженной дисфункции левого желудочка. При более тяжелой сердечной недостаточности у человека возникают ночные приступы сердечной астмы и дыхание Чейна-Стокса. Влажные хрипы в легких говорят о кардиогенном отеке легких. Набухание вен шеи в полусидячем положении — специфичный признак повышения диастолического давления в правом желудочке.
Фибрилляция предсердий, которую больные ощущают как сердцебиение, может переноситься очень плохо. Обмороки и внезапная смерть могут возникать по причине тахи- или брадиаритмий. Ожирение и артериальная гипертония часто сопутствуют диастолической сердечной недостаточности и могут приводить к ее декомпенсации. Может быть также увеличение живота за счет отека и асцита. Размеры печени могут быть больше нормы за счет застоя в ней. У лежачих больных отеки крестца нередко преобладают над отеками ног.
Очень интересные данные может дать пальпация отеков в области лодыжек и стоп. Для ХСН в большинстве случаев характерна влажная кожа – в отличие от отеков другой этиологии. Теплая и влажная кожа предполагает достаточный органный кровоток и относительно благоприятный прогноз. Холодная и влажная кожа предполагает резко сниженный сердечный выброс и выраженную органную дисфункцию.
Медикам следует помнить, что почти все симптомы и признаки, в том числе «классическая триада» — одышка, отеки нижних конечностей и влажные хрипы в легких, а также такие признаки как утомляемость и сердцебиении, могут отмечаться также и при других болезнях или «стираются» из-за проводимого лечения, потому при диагностике на них могут не обратить внимания. На основании одного лишь клинического осмотра бывает невозможно прогнозировать эффективность какой-либо терапии. Поэтому в каждом случае предварительный диагноз ХСН нужно подтвердить объективными методами, и прежде всего теми, которые позволяют оценить состояние сердца.
Варианты хронической сердечной недостаточности
По преобладающему механизму нарушению сердечного цикла выделяют несколько вариантов ХСН:
- Систолическая СН
- Систолическая сердечная недостаточность (ССН), вызвана нарушением сократимости левого желудочка. Мерой сократимости служит фракция выброса левого желудочка. При снижении фракции выброса ниже 50% (при норме 50-70%) говорят о ССН.
Если фракция выброса левого желудочка более 40%, медики говорят о сравнительно сохраненной систолической функции левого желудочка.
Диастолическая сердечная недостаточность
Диастолическая сердечная недостаточность (ДСН) – когда есть клинические признаки сердечной недостаточности, но фракция выброса левого желудочка находится в норме (от 50 до 70%). В России доля пациентов с ДСН более 50%. Считается, что диастолическая сердечная недостаточность появляется при повышении сопротивления наполнению желудочков, при этом для поддержания нормального сердечного выброса требуется повышение давления в левом предсердии. Строго говоря, только инвазивные методы диагностики, в том числе катетеризация левого желудочка сердца, позволяют достоверно разделить патологию релаксации и патологию пассивных эластических свойств его.
Правожелудочковая сердечная недостаточность
О ней говорят, если у больного отмечается значительный застой в большом круге кровообращения и нет признаков венозного застоя в легких. При этом фракция выброса левого желудочка не страдает.
Тяжесть ХСН
Для систематизации тяжести симптомов ХСН чаще всего используется классификация New York Heart Association (NYHA). Выделено 4 функциональных класса (ФК) больных:
- I ФК Есть заболевание сердца, но оно не ограничивает физическую активность человека. Умеренная физическая нагрузка не приводит к сильной усталости, сердцебиению, одышке и стенокардии;
- II ФК Болезнь сердца приводит к легкому ограничению физической активности. В покое симптомов не наблюдается. Обычная физическая активность приводит к усталости, сердцебиению, одышке или стенокардии;
- III ФК Заболевание сердца приводит значительно ограничивает физическую активность. В покое симптомов не наблюдается. Активность менее обычной вызывает сердцебиение, усталость, одышку или стенокардию;
- IV ФК Заболевание сердца вызывает тяжелое ограничение любой физической активности. Клиника сердечной недостаточности и стенокардия появляются в состоянии покоя. При любой активности симптомы усиливаются.
Смертность в течение года пациентов с ХСН III-IV ФК достигает 30%.
Обследование
- Общий анализ крови (с определением уровня гемоглобина, числа лейкоцитов и тромбоцитов);
- Креатинин крови;
- Электролиты крови (Na+, K+, Mg+);
- Ферменты печени;
- Глюкоза крови;
- Общий анализ мочи.
Натрийуретические гормоны. При низкой концентрации натрийуретических гормонов у нелеченных пациентов предсказательная ценность отрицательного результата очень высока, что позволя-ет исключить сердечную недостаточность как причину имею-щихся симптомов. Высокий уровень натрийуретических гормонов, сохраняющийся вопреки полноценному лечению, указывает на плохой прогноз.
Эхокардиография
Эхокардиография — основной метод подтверждения диагноза сердечной недостаточности и/или дисфункции сердца, и при подозрении на СН человек без промедления должен быть направлен для проведения ЭхоКГ.
Рентгенография органов грудной клетки
Главное внимание при подозрении на ХСН медикам следует уделять кардиомегалии и венозному легочному застою. Кардиомегалия свидетельствует о вовлеченности сердца в патологический процесс. Наличие венозного застоя и его динамика могут быть применены для характеристики тяжести болезни и служить объективным критерием эффективности терапии.
Медикаментозное лечение ХСН
Заметим, что лечение при систолической и диастолической ХСН, во многом схоже. Наиболее существенная разница: препараты с положительным инотропным действием и сердечные гликозиды назначаются при систолической форме ХСН, и их нельзя применять при диастолической форме ХСН.
Лекарства, эффект которых доказан в плане снижения летальности и улучшения качества жизни больных, включают 7 классов:
- Ингибиторы ангиотензинпревращающего фермента
- Ингибиторы АПФ назначают всем больным с хронической сердечной недостаточностью вне зависимости от этиологии, стадии процесса и типа декомпенсации.
При исходно низком САД (85-100 мм рт. ст.) эффективность иАПФ сохраняется, поэтому их нужно назначать, снижая стартовую дозу в 2 раза (для всех иАПФ). Только 5 иАПФ (каптоприл, лизиноприл, эналаприл, периндоприл и фозиноприл) могут быть без нюансов рекомендованы для профилактики и лечения ХСН.
Дозировки ингибиторов АПФ для лечения хроническом сердечной недостаточности в мг × кратность приема. В скобках – допустимая кратность приема.
Повышение уровня креатинина может быть у 5-15% больных ХСН и связано с основным механизмом действия иАПФ – блокадой влияния ангиотензина на уровень почечной фильтрации, при этом может развиваться функциональная почечная недостаточность, что несет особенную угрозу больным с гипонатриемией. В этих случаях рекомендуется применять иАПФ, имеющие два пути выведения из организма (почки и печень): – фозиноприл (50/50) и спираприл (50/50) и трандолаприл (30/70).
Лечение ингибиторами АПФ необходимо прекратить при уровне калия больше 6,0 ммоль/л, повышении уровня креатинина более чем на 50%, или больше 3 мг/дл (250 ммоль/л).
Антагонисты рецепторов ангиотензина II
Антагонисты рецепторов ангиотензина II (АРА) используются в основном в случаях непереносимости иАПФ в качестве средства первой линии у больных с клинически выраженной декомпенсацией. А также дополнительно к иАПФ у пациентов с ХСН, у которых эффективность одних иАПФ недостаточна, хотя большинство врачей не считают такой подход рациональным.
Дозировки антагонистов рецепторов ангиотензина II для лечения ХСН в мг × кратность приема в сутки.
Бета-адреноблокаторы
Бета-адреноблокаторы (Б-АБ) должны быть включены в терапию тех пациентов, кому диагностировали СН и ФВ (менее 40%), не имеющих противопоказаний (обычных для этой группы лекарств). Тяжесть декомпенсации, возраст, пол, уровень исходного давления (если САД более 85 мм рт. ст.) и исходная частота сердечных сокращений не играют самостоятельной роли в определении противопоказаний к назначению бета-адреноблокаторов.
При обычных клинических ситуациях Б-АБ должны применяться дополнительно к иАПФ и у больных со стабильным состоянием. Стоит учесть, что Б-АБ не относятся к числу средств «скорой помощи». На сегодня доказана 2-фазность влияния Б-АБ на центральную гемодинамику у больных ХСН: в первые две недели лечения этими препаратами сердечный выброс может снижаться, а симптомы ХСН в какой-то нарастать. Но затем гибернированные кардиомиоциты восстанавливают свою сократимость и сердечный выброс.
Лечение Б-АБ при хронической сердечной недостаточности нужно начинать с дозы, которая показана в таблице как стартовая. Дозы рекомендуется увеличивать медленно (не чаще 1 раза в 2 недели, а при сомнительной переносимости и чрезмерном снижении артериального давления – 1 раз в месяц) до достижения оптимальной, терапевтической.
Минимум 2 кардиоселективных Б-АБ: бисопролол и метопролол сукцинат с замедленным высвобождением препарата, а также неселективный Б-АБ с дополнительными свойствами альфа адреноблокатора, антиоксиданта и антипролиферативного средства — карведилол являются доказанно эффективными и не несущими опасности, имеющими способность улучшать прогноз больных ХСН.
Антагонисты альдостероновых рецепторов
Антагонисты альдостерона, которые применяются вместе с иАПФ и Б-АБ у пациентов с выраженной ХСН (III-IV ФК) и пациентов, перенесших в прошлом острый инфаркт миокарда. Для длительного лечения больных с ХСН III-IV ФК используют малые (25-50 мг) дозы спиронолактона дополнительно к иАПФ и Б-АБ в качестве нейрогуморального модулятора.
Диуретики
Эти лекарства показаны всем больным при клинических симптомах ХСН, связанных с излишней задержкой натрия и воды в организме. Алгоритм назначения диуретиков (в зависимости от тяжести хронической сердечной недостаточности) представляется следующим:
- I ФК – не лечить мочегонными;
- II ФК (без застоя) – малые дозы торасемида (2,5-5 мг);
- II ФК (застой) – тиазидные (петлевые) диуретики;
- III ФК (поддерживающая терапия) – петлевые диуретики (рекомендуется торасемид) ежедневно в дозах, которые достаточны для поддержания сбалансированного диуреза + спиронолактон + ацетазоламид (по 0,25 мг х 3 раза/сут курсом 3-4 дня раз в 2 недели);
- IV ФК – петлевые (иногда 2 раза в сутки или внутривенно капельно в высоких дозах) + тиазидные + ингибиторы карбоангидразы (ацетазоламид по 0,25 мг х 3 раза в сутки на протяжении 3-4 дней раз в две недели) + при наличии соответствующих показаний изолированная ультрафильтрация и/или механическое удаление жидкости.
Дигоксин
Дигоксин при фибрилляции предсердий способен затормаживать атриовентрикулярную проводимость, он снижается частоту сердечных сокращений. При синусовом ритме дигоксин медики приписывают при III-IV ФК, чтобы дополнить действие иАПФ (АРА), Б-АБ, антагонистов альдостерона и мочегонных средств. Дигоксин у больных хронической сердечной недостаточности нужно давать больным в малых дозах. В таких дозировках он действует в основном как нейрогормональный модулятор.
Этиловые эфиры полиненасыщенных жирных кислот
Омакор дают больным внутрь, вместе с пищей по 1 капсуле (1 тыс мг) в сутки.
Использованные источники:
Хроническая сердечная недостаточность: симптомы и лечение

✓ Статья проверена доктором
Сердечная недостаточность относится к опасным заболеваниям, при котором сердечная мышца слишком ослаблена и не может обеспечивать ткани и органы необходимым количеством крови. Из-за ослабления функции сердца некоторое количество крови задерживается внутри органа, что усиливает давление на его стенки и патология непрерывно прогрессирует. Хроническая сердечная недостаточность чаще всего встречается у пациентов женского пола. При этом при такой форме болезни симптоматика может значительно возрастать даже при условии проводимого лечения. Из-за этого терапию необходимо начинать с первых симптомов недостаточности.

Хроническая сердечная недостаточность: симптомы и лечение
Симптомы сердечной недостаточности хронического типа
Среди основных признаков заболевания выделяются следующие:
- одышка, вначале появляется только во время физических нагрузок, потом может беспокоить в состоянии покоя;
- пациент начинает жаловаться на сильную усталость, не может в полной мере выполнять прежние объемы работы, ему тяжело дается физическая работа и спорт;
- из-за одышки и плохого насыщения тканей кровью и кислородом отмечается тахикардия;
- появление отеков, которые начинают двигаться снизу-вверх, поражая сначала стопы, а затем перемещаясь к брюшной области;
- появление кашля, который сначала имеет сухую природу, но постепенно начинает выделяться мокрота, в тяжелых случаях со следами крови;
- в горизонтальном положении пациент постоянно нуждается в поддержании определенной формы, которая предусматривает приподнятое положение головы.

Симптомы сердечной недостаточности
Внимание! Симптомы хронической сердечной недостаточности не проявляют себя с большой интенсивностью на начальных этапах болезни. Это значительно затрудняет диагностику, и многие пациенты уже приходят к врачу с серьезными нарушениями.
Лечение при хронической сердечной недостаточности
Как только пациенту был поставлен диагноз, ему необходимо начинать незамедлительно лечение, которое состоит не только из назначения лекарственных средств.
- С первого дня необходимо ограничить соль, употребляя не более 3 г в сутки. При этом питьевой режим предусматривает потребление 1-1,5 л чистой воды за сутки. При хронической сердечной недостаточности следует потреблять калорийную, но легкоусвояемую пищу. Любой продукт должен быть богат на белок и витамины.
- Также обязательно взвешиваться ежедневно. Это позволит увидеть, насколько сильно задерживается жидкость в организме. Если за 1-3 суток пациент прибавляет от 2 кг в весе, следует сразу обратиться к кардиологу. При отсутствии терапии состояние больного может резко ухудшиться, понадобится госпитализация.
- Следует максимально ограничить физические нагрузки. При этом для некоторых пациентов, с учетом причины ХСН, может быть подобран индивидуальный план возможных тренировок. Он обычно включает в себя ходьбу, плавание и езду на велосипеде. При этом строго запрещено поднимать железо и долгое время выполнять упражнения в статической форме.
- В квартире следует поддерживать оптимальную влажность и температуру воздуха. Обязательно исключаются поездки в высокогорье и даже короткое пребывание в местах, где недостаточное количество кислорода.
- При необходимости продолжительного перелета или езды следует каждые 30 минут делать гимнастику или просто разминаться, пройдясь по салону.

Препараты при терминальной ХСН
Внимание! Эти рекомендации значительно снизят риск развития приступа и резкого ухудшения состояния здоровья пациента.
Ингибиторы АПФ при сердечной недостаточности
Каптоприл

Каптоприл принимают при любом типе сердечной недостаточности
Традиционное лекарственное средство, которое принимают при любом типе сердечной недостаточности. Лечение следует начинать с минимально разрешенной дозы, которая составляет 6,25 мг действующего компонента. Такое количество Каптоприла следует принимать три раза в сутки через час после еды. Постепенно дозировка медикамента должна быть доведена до 25-50 мг основного компонента также трижды в сутки. На количество Каптоприла оказывают влияние степень выраженности хронической недостаточности и переносимость препарата.
Эналаприл

Также наиболее часто назначаемое лекарственное средство при проблемах с сердцем. Эналаприл принимают два раза в день. На первых этапах терапии не следует превышать дозу в 2,5 мг утром и вечером. Для поддержания сердечной функции количество Эналаприла постепенно доводят до 10 мг утром и вечером. При сниженной функции почек следует проводить корректировку лекарственного препарата.
Внимание! Прием данных лекарственных средств осуществляется длительное время. Решение об отмене конкретного медикамента или изменения дозы может принять только кардиолог.
Бета-блокаторы при ХСН
Ацебутолол
Лекарственный препарат усиливающий функцию сердечной мышцы. Выпускается в форме капсул в 200 и 400 мг действующего вещества, которые нельзя жевать и делить. Терапия с использованием Ацебутолола продолжается длительное время. Принимается препарат один раз в сутки, желательно делать это в утреннее время, чтобы обеспечить необходимую стимуляцию сердцу. Лечение начинают с дозы в 200 мг, постепенно ее требуется довести до 1200 мг, что обеспечит хорошую работу всего организма. Принимают препарат до еды. Выводится Ацебутолол почти полностью через печень, поэтому при ее патологиях следует корректировать дозу.
Бисопролол

Бисопролол — это традиционное лекарственное средство, применяемое для лечения хронической сердечной недостаточности
Традиционное лекарственное средство, применяемое для лечения хронической сердечной недостаточности у многих пациентов. Принимать лекарственное средство следует до завтрака один раз. Дозировка с учетом сложности заболевания может составить от 2,5 до 10 мг активного вещества. Даже при тяжелых течениях хронической сердечной недостаточности нельзя превышать максимальную дозу в 10 мг, делить ее на несколько приемов также запрещено. Выводится Бисопролол через почки, что следует учитывать при проблемах с их работой.
Внимание! Бета-блокаторы следует принимать в одно время с ингибиторами АПФ. Это значительно усиливает воздействие двух групп препаратов и позволяет достичь максимальный терапевтический эффект.
Антагонисты рецепторов к альдостерону
Верошпирон

Выпускается лекарственный препарат в форме капсул. Верошпирон принимают на фоне возникшей отечности из-за наличия хронической сердечной недостаточности. При такой патологии пациенту рекомендуется принимать 0,1-0,2 г активного вещества, которое следует разделить на три приема. В такой дозе медикамент принимается пять суток, после чего следует перейти на поддерживающее лечение. В таком случае доза Верошпирона за сутки обычно составляет 25 мг. Строго запрещено превышать количество основного компонента в 200 мг.
Альдактон

Препарат Альдактон для лечения ХСН
Медицинское средство выпускается в форме таблеток для перорального использования. При отечности на фоне сердечной недостаточности пациентам рекомендуется принимать 100 мг активного вещества в первые пять дней лечения, после чего с учетом степени тяжести состояния пациента специалист подбирает поддерживающую дозу. Она может быть равна 25 или 200 мг действующего вещества в сутки. Продолжительность терапии подбирается индивидуально.
Внимание! Антагонисты рецепторов к альдостерону принимаются в комбинации с петлевыми или тиазидными диуретиками. Это позволяет быстрее достичь результат и снять повышенную отечность.
Сердечные гликозиды при ХСН
Дигоксин

Препарат Дигоксин в форме таблеток
Медицинский препарат, выпускающийся в форме таблеток и инъекций. Конкретная форма Дигоксина подбирается с учетом степени тяжести состояния. При использовании раствора для внутримышечных инъекций пациенту вводится 0,75-1,25 мг действующего компонента за 1-1,5 суток. При более пассивном лечении необходимо вводить 0,5-0,75 мг действующего вещества в 3 инъекции в течение нескольких суток, обычно 3-5. Поддерживающая терапия определяется для каждого пациента с учетом скорости снятия тяжелого состояния и реакции на оказываемое лечение.
При назначении Дигоксина в форме таблеток следует пить препарат по 0,025 г до 4 раз в сутки. По такой схеме лечение длится в течение 3 дней. После этого необходимо перейти на поддерживающую дозировку в 1-2 таблетки за 24 часа. Продолжительность терапии подбирается индивидуально.
Видео — Симптомы сердечной недостаточности
Новодигал
Принимается лекарственный препарат после еды. Рекомендованная доза составляет 0,02 г основного компонента три раза в сутки в течение двух дней. При необходимости дозировку можно скорректировать до 0,3 мг Новодигала ежедневно в течение 4 суток. Для быстрого снятия приступа хронической сердечной недостаточности следует ввести пациенту медикамент внутривенно в дозировке 2-4 ампулы в течение трех суток, после чего больной переводится на таблетки.
Внимание! Лекарственные препараты относятся к растительным, что обеспечивает хорошую усвояемость активного вещества и малое количество побочных эффектов у больных.
Использованные источники:
Хроническая сердечная недостаточность: симптомы и лечение
Хроническая сердечная недостаточность (ХСН) встречается в среднем у 7 человек из 100. Ее распространенность растет с возрастом. У людей старше 90 лет ХСН наблюдается в 70% случаев.
Что такое хроническая сердечная недостаточность и почему она возникает
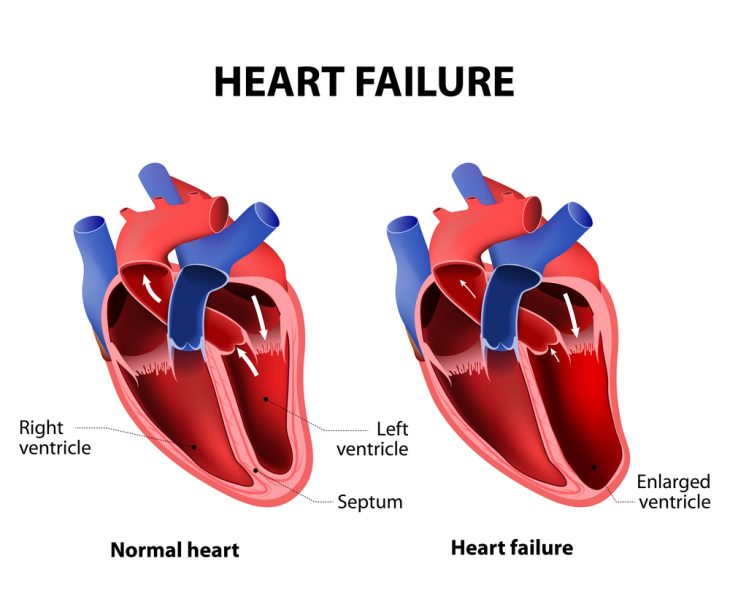
ХСН – это не заболевание, а синдром, осложняющий течение болезней сердца и сосудов. Она развивается постепенно и характеризуется неспособностью сердца выполнять насосную функцию и обеспечивать нормальное кровообращение вследствие нарушений расслабления сердечной мышцы или ухудшения ее сократимости.
Самые частые причины развития ХСН – ишемическая болезнь сердца (ИБС) и повышенное артериальное давление, то есть артериальная гипертензия (гипертоническая болезнь, симптоматические гипертензии). Более редкими причинами нарушения сократительной способности сердца являются:
- любые врожденные и приобретенные пороки сердца;
- миокардиты (воспаление сердечной мышцы) и кардиомиопатии (гипертрофическая, рестриктивная, дилатационная);
- болезни перикарда и эндокарда (констриктивный перикардит, гиперэозинофильный синдром и другие);
- нарушения ритма сердца (фибрилляция предсердий, суправентрикулярные и желудочковые тахикардии и другие);
- поражения сердечной мышцы при тиреотоксикозе, алкоголизме, сахарном диабете, анемии и некоторых других состояниях, не связанных напрямую с болезнями самого сердца.
Считается, что главными факторами прогрессирования ХСН являются:
- повреждение миокарда;
- активация нейро-гуморальных механизмов;
- нарушение процессов расслабления сердца (диастолическая дисфункция).
Повреждение миокарда имеет важное значение при гибели большой массы его клеток, например, вследствие обширного или повторного инфаркта миокарда. Снижение сократимости сердца влечет за собой компенсаторное увеличение выработки адреналина, ангиотензина II, альдостерона и других веществ. Они вызывают спазм сосудов, расположенных во внутренних органах, и призваны уменьшить объем сосудистого русла, чтобы уменьшить потребность организма в кислороде. Однако при постоянно повышенном уровне этих веществ задерживается натрий и вода, повышается артериальное давление, происходит дополнительная перегрузка миокарда, имеется и прямое повреждающее влияние на его клетки. В результате формируется «порочный круг», сердце повреждается и слабеет все больше.
Нарушение расслабления сердца сопровождается снижением эластичности и податливости его стенок. В результате нарушается наполнение полостей этого органа кровью, вследствие чего страдает системное кровообращение. Диастолическая дисфункция левого желудочка нередко является самым ранним признаком ХСН.
Стадии и симптомы ХСН
В России традиционно использовалась классификация ХСН, предложенная еще в 1935 году Н. Д. Стражеско и В.Х. Василенко. Согласно ей, в течении ХСН различали 3 стадии, в основном по внешним проявлениям синдрома, таким как одышка, отеки, сердцебиение, появляющимся при нагрузке или в покое.
В настоящее время преимущество имеет функциональная классификация, разработанная Нью-Йоркской Ассоциацией Сердца (NYHA). Согласно ей выделяют 4 функциональных класса (ФК) сердечной недостаточности в зависимости от переносимости нагрузки пациентом, которые отражают степень нарушения работы сердца:
- I ФК: физическая активность не ограничена, она не вызывает одышки, сердцебиения, выраженной утомляемости. Диагноз ставится на основании дополнительных методов исследования.
- II ФК: в покое пациент чувствует себя хорошо, но при обычной нагрузке (ходьба, подъем по лестнице) появляется одышка, сердцебиение, быстрая усталость.
- III ФК: симптомы появляются при незначительной нагрузке, пациент вынужден ограничивать повседневную активность, он не в состоянии быстро пройтись, подняться по лестнице.
- IV ФК: любая, даже незначительная активность вызывает неприятные ощущения. Симптомы появляются и в покое.
Наиболее типичные признаки ХСН:
- одышка;
- ортопноэ (дискомфорт в положении лежа, заставляющий больного лечь на высокие подушки или сесть);
- приступообразная одышка по ночам;
- уменьшение выносливости (снижение толерантности к нагрузке);
- слабость, быстрая утомляемость, потребность в длительном отдыхе после физической нагрузки;
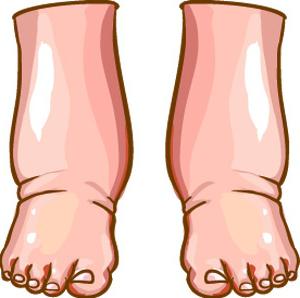
- отеки на лодыжках или увеличение их окружности (начинают появляться следы от резинок носков, становится мала обувь).
Менее специфичные признаки, которые, однако, могут появляться при ХСН:
- кашель по ночам;
- увеличение веса больше чем на 2 кг в неделю;
- снижение веса;
- отсутствие аппетита;
- чувство вздутия живота и его увеличение;
- нарушение ориентации в пространстве (у пожилых людей);
- эмоциональная подавленность;
- частое и/или неритмичное сердцебиение;
- обмороки.
Все перечисленные признаки могут свидетельствовать не только о ХСН, но и о других заболеваниях, поэтому такой диагноз должен быть обязательно подтвержден дополнительными методами исследования.
Диагностика
Для подтверждения диагноза ХСН проводятся следующие исследования:
- электрокардиография (при абсолютно нормальной кардиограмме вероятность ХСН невелика, но специфичных ЭКГ-признаков этого синдрома не существует);
- эхокардиография (позволяет оценить диастолическую и систолическую функции сердца, распознать раннюю стадию ХСН);
- рентгенография органов грудной клетки для определения застоя в легких, выпота в плевральной полости;
- общий и биохимический анализы крови с определением, в частности, уровня креатинина;
- определение уровня натрийуретических гормонов в крови (их нормальное содержание практически позволяет исключить наличие у человека ХСН);
- при неинформативности эхокардиографии показана магнитно-резонансная томография (МРТ) сердца.
Лечение
- устранение симптомов ХСН (одышка, отеки и так далее);
- уменьшение числа госпитализаций;
- снижение риска смерти от этого состояния;
- улучшение переносимости нагрузок и качества жизни.
Основа лечения – применение лекарственных средств, влияющих на нейро-гуморальные механизмы прогрессирования ХСН и тем самым замедляющих ее прогрессирование:
- ингибиторы ангиотензин-превращающего фермента (эналаприл и другие ИАПФ) или при их непереносимости — блокаторы рецепторов к ангиотензину II (сартаны – лозартан, валсартан и другие) назначаются всем больным при отсутствии противопоказаний;
- бета-адреноблокаторы используются практически у всех пациентов, на сегодняшний день доказано, что ХСН – это не противопоказание, а наоборот, показание для использования этих средств (бисопролол); при их непереносимости может быть назначен ивабрадин (Кораксан);
- антагонисты минералокортикоидных рецепторов (эплеренон) при снижении фракции выброса по данным эхокардиографии меньше 35%.
Для устранения симптомов, связанных с задержкой жидкости, большинству пациентов с ХСН также назначаются мочегонные препараты.
Прием медикаментов должен быть регулярным, продолжительным (нередко пожизненным). Контроль за его эффективностью осуществляет кардиолог и/или терапевт.
Сердечные гликозиды (дигоксин) в настоящее время имеют ограниченное применение. При отсутствии других показаний больным с ХСН не назначаются статины (средства, снижающие уровень холестерина в крови), варфарин, алискирен.
Во многих случаях рассматривается вопрос об установке кардиостимулятора, лечении сопутствующих нарушений ритма, профилактике тромбообразования, реваскуляризации миокарда с помощью операции.
Особенности питания при ХСН:
- ограничение принимаемой жидкости до 1,5 литров в сутки;
- снижение употребления поваренной соли (при легкой ХСН – не есть соленые продукты, при средней тяжести – не досаливать пищу, при тяжелой – практически полностью исключить соль из питания);
- пища должна быть достаточно калорийной, легко усваиваться;
- питаться следует малыми порциями 5-6 раз в сутки;
- рекомендуется отказаться от острых, копченых блюд и алкоголя, а также не курить.
Физическая активность определяется в основном возможностями больного и должна подбираться индивидуально. Практически всем пациентам можно выполнять те или иные виды физических нагрузок. Даже при тяжелой ХСН будет полезна дыхательная гимнастика, а при легкой и умеренной выраженности симптомов – ходьба и занятия на тренажерах, но лишь после консультации с врачом.
При планировании отдыха нужно учитывать, что лучше выбирать курорты в своей климатической зоне. Рекомендуется отказаться от длительных перелетов и переездов, поскольку пребывание в неподвижности может вызвать образование тромбов или отеков.
Очень полезно для пациентов с ХСН посещать образовательные занятия в поликлиниках на эту тему («Школа для больных с ХСН»). Так они смогут лучше понять свои возможности, разобраться в течении синдрома, узнать о питании, физической активности, медикаментозной терапии. Знания помогают больным повысить приверженность к лечению (комплайенс), а следовательно, уменьшить количество госпитализаций и добиться других целей терапии.
Рекомендации больным с ХСН
- Пациент должен иметь возможность регулярного наблюдения у врача (терапевта), вероятно, даже в форме телефонных консультаций.
- Перспективно внедрение систем дистанционного мониторинга за состоянием больного (наблюдение за ЧСС, ритмом сердца, артериальным давлением и так далее).
- Важно ежедневное взвешивание, что позволяет вовремя заметить задержку жидкости и увеличить дозу мочегонного препарата.
- Пациент и его родственники должны знать как можно больше об этом синдроме, целях его лечения, показаниях и возможных побочных эффектах лекарств, так как это увеличивает приверженность к терапии и улучшает прогноз.
- Важен отказ от курения, контроль артериального давления и уровня глюкозы в крови, соблюдение диеты и питьевого режима, рациональная физическая активность.
- В тяжелых случаях необходимо обсудить с врачом вопросы паллиативной терапии и ухода за больным человеком.
- Консультация кардиолога обычно требуется при неэффективности общепринятых схем лечения.
К какому врачу обратиться
Лечением хронической сердечной недостаточности занимается врач-кардиолог, а также терапевт. В некоторых случаях требуется консультация кардиохирурга (например, при пороках сердца или для установки кардиостимулятора). Подробнее о питании при заболеваниях сердца расскажет врач-диетолог.
Использованные источники:
Хрон сердечная недостаточность лечение

Недостаточное снабжение кровью всех органов и систем организма, которое сопровождается быстрой утомляемостью, одышкой, отеками и другими симптомами, может говорить о том, что у пациента развивается хроническая сердечная недостаточность (ХСН). При этом в организме начинает задерживаться жидкость, что связано с нарушением сократительной способности сердца.
Какой может быть хроническая сердечная недостаточность?
Это заболевание не поражает человека мгновенно. Обычно для его развития нужны годы. Таким образом, ХСН можно классифицировать в зависимости от степени выраженности клинических симптомов:
- I стадия – это начальная стадия заболевания, при которой не наблюдается никаких клинических симптомов, однако, во время инструментальных методов исследования врачи обнаруживают левожелудочковую недостаточность.
- II стадия – характеризуется наличием яркой симптоматики и в зависимости от степени ее проявления подразделяется на – клинически выраженную, тяжелую и конечную.
Следующая классификация форм хронической недостаточности в качестве критерия принимает функциональные нарушения, то есть как пациент реагирует на растущую физическую нагрузку:
 1 класс – подразумевает полное отсутствие каких бы то ни было ограничений. В норме человек отлично себя чувствует. Симптомы же сердечной недостаточности возникают только при значительной нагрузке.
1 класс – подразумевает полное отсутствие каких бы то ни было ограничений. В норме человек отлично себя чувствует. Симптомы же сердечной недостаточности возникают только при значительной нагрузке.- 2 класс – одышка и сердцебиение возникают при обычной нагрузке, в покое же пациента ничего не беспокоит.
- 3 класс – симптомы ХСН значительно выражены даже при небольшой нагрузке, что значительно ухудшает качество жизни пациента.
- 4 класс – симптомы сердечной недостаточности сильно выражены даже в состоянии покоя и значительно возрастают при любой нагрузке.
Также принято выделять право- и левожелудочковую недостаточность, а также классифицировать ее в зависимости от наличия патологических нарушений во время систолы или диастолы. Также возможно развитие смешанной формы.
Почему возникает хроническая сердечная недостаточность?
Это заболевание развивается вследствие многих причин, наиболее важной из которых являются патологические нарушения в работе сердца.
Поражения миокарда, которые приводят к хронической сердечной недостаточности
- Ишемия сердца, которая характеризуется нарушениями кровоснабжения сердечной мышцы. Такое состояние может осложниться инфарктом, что чревато летальным исходом.
- Гипертоническая болезнь. Чем более злокачественно она протекает, тем более выраженные изменения в сердце способна спровоцировать.
- Кардиомиопатии любой этиологии, в том числе и токсические (вызванные некоторыми лекарственными препаратами или алкоголем).
Также сердечная недостаточность может быть спровоцирована заболеваниями, которые связаны с нарушением сердечного ритма – блокада и аритмии. К ХСН могут приводить патологии сердечных клапанов и заболевания перикарда.
Факторы развития хронической сердечной недостаточности
- Эндокринные заболевания в значительной степени увеличивают шансы пациента получить ХСН. Речь идет прежде всего о патологиях щитовидной железы, сахарном диабете (как первого, так и второго типа), а также о заболеваниях надпочечников.
 Неправильное питание, которое может привести к ожирению. Отрицательно сказывается на работе сердца и недостаток веса, а также дефицит по отдельны нутриентам, таким как таурин или полиненасыщенные жирные кислоты.
Неправильное питание, которое может привести к ожирению. Отрицательно сказывается на работе сердца и недостаток веса, а также дефицит по отдельны нутриентам, таким как таурин или полиненасыщенные жирные кислоты.- Системные заболевания, которые способны нарушать нормальную работу сосудов и сердечной мышцы (амилоидоз, саркоидоз, СПИД, почечная недостаточность).
- Дислипидемии, наиболее распространенной из которых является атеросклероз сосудов.
- Курение и злоупотребление алкоголем. Чем более длительный срок пациент не расстается со своими пагубными привычками, тем более вероятно развитие хронической сердечной недостаточности.
Симптомы хронической сердечной недостаточности
Симптоматика сердечной недостаточности неспецифична, особенно с учетом того, что нарастание ее выраженности происходит постепенно. Обычно пациента беспокоит:
- Одышка, которая начала проявляется при физической нагрузке, а после и в покое.
- Быстрая утомляемость, особенно после физической нагрузки.
- Тахикардия.
- Отеки нижних конечностей.
- Продуктивный кашель, который усиливается в лежачем положении.
Диагностика сердечной недостаточности
Диагностика сердечной недостаточности обычно проводится при значительно выраженных симптомах. Именно тогда большинство пациентов все-таки обращается к врачу. Среди методов, которые используют терапевты и кардиологи, выделяют:
- Сбор анамнеза пациента, в том числе и информации о его родственниках, в частности, нет ли среди них тех, кто умер по причине внезапной остановки сердца или инфаркта.
- Внешний осмотр пациента, во врем которого врач отмечает цвет кожи, измеряет пульс, прослушивает тоны сердца и легких на предмет обнаружения шумов или хрипов.
 Общий анализ крови, который показывает наличие воспалительных процессов в организме и может служить отправной точкой в диагностике.
Общий анализ крови, который показывает наличие воспалительных процессов в организме и может служить отправной точкой в диагностике.- Общий анализ мочи, который может также указывать на патологии почек.
- Биохимический анализ крови.
- УЗИ щитовидной железы и анализ крови на гормоны, вырабатываемые ею.
- Иммунологические анализы, которые позволяют определить не вырабатывает ли организм антитела к собственным клеткам и тканям, например, к миокарду.
Определить сам факт сердечной недостаточности, которая протекает хронически, не представляет трудности для врачей. Гораздо более важным с точки зрения терапии будет установить причину патологии. Для этого кардиолог может попросить пациента пройти ряд дополнительных обследований.
Методы диагностики заболеваний, которые могут вызвать хроническую сердечную недостаточность
- Полная коагулограмма.
- Функциональный тест с физической нагрузкой.
- УЗИ сердца.
- ЭКГ, в том числе и Холтер-мониторирование.
- Эхокардиограмма.
- Рентген грудной клетки.
- Чреспищеводная эхокардиография и т. д.
Дополнительные методы исследования назначает кардиолог с учетом уже полученных данных о состоянии здоровья пациента, а также на основании анамнеза и личного осмотра.
Как лечить хроническую сердечную недостаточность?
Будучи хроническим заболеванием, которое возникает из-за целого ряда причин, этот вид сердечной недостаточности нуждается в комплексном лечении. Стандартная терапия, назначаемая кардиологами, включает следующие аспекты:
- Изменение образа жизни;
- Применение лекарственных препаратов;
- Физиотерапия;
- Хирургическое лечение.
Уменьшение влияния негативных факторов на организм пациента с хронической сердечной недостаточностью
Первое, что должен сделать пациент – это пересмотреть свой режим питания. Следует полностью отказаться от быстрых углеводов, гидрогенизированных жиров, в частности, животного происхождения, а также тщательно следить за потреблением соли.
При подозрении на сердечную недостаточность необходимо немедленно отказаться от курения и употребления спиртных напитков.
Важно соблюдать режим труда и отдыха, не пренебрегая посильной физической нагрузкой.
Какие лекарственные препараты показаны при хронической сердечной недостаточности?
- Прежде всего ингибиторы АПФ, которые играют важную роль в контроле гипертонии.
 Бета-адреноблокаторы, которые не допускают развитие аритмии.
Бета-адреноблокаторы, которые не допускают развитие аритмии.- Мочегонные, в том числе и антагонисты альдостерона, которые уменьшают количество жидкости в организме. Принимать их, однако, нужно обязательно под контролем электролитного состава крови. Часто вместе сними назначаются препараты калия и магния, чтобы не допустить развитие судорожного синдрома.
- Полиненасыщенные жирные кислоты, которые играют важную роль в метаболизме тканей сердечно-сосудистой системы и головного мозга.
- Статины – сравнительно новый класс веществ, которые способны снижать уровень холестерина в крови, таким образом, являясь профилактикой атеросклеротических нарушений.
- Антикоагулянты.
Какие осложнения могут возникнуть?
Хроническая сердечная недостаточность – чрезвычайно коварное заболевание. Развиваясь постепенно в течение многих лет, она может спровоцировать появление таких тяжелых патологий, как:
- Внезапная смерть от остановки сердца;
- Патологическая гипертрофия миокарда;
- Нарушение сердечного ритма и проводимости сердца;
- Многочисленные тромбоэмболии вследствие тромбозов;
- Общее истощение организма;
- Нарушение функций печени и почек.
Профилактические мероприятия
Все профилактические мероприятия делятся на две группы – первичные и вторичные.

Первичные мероприятия направлены на коррекцию режима питания, отказ от вредных привычек, от злоупотребления лекарственными препаратами и другими веществами синтетического происхождения. Крайне важно подобрать корректный режим физической активности, чтобы не спровоцировать приступ чрезмерными нагрузками.
Профилактика второго уровня проводится более узконаправленно. Рекомендуются регулярные консультации специалистов и профилактические осмотры с проведением соответствующего обследования. Регулярный прием прописанных лекарственных препаратов по указанной схеме без необоснованных перерывов позволяет взять ситуацию под контроль и значительно улучшить качество жизни пациента.
Использованные источники:
ХСН: классификация. Симптомы хронической сердечной недостаточности, лечение
Хроническая сердечная недостаточность, симптомы которой будут описаны далее, представляет собой патологию, проявления которой связаны с нарушением кровоснабжения. Состояние отмечается в покое и при нагрузках и сопровождается задержкой в организме жидкости. Лечение сердечно-сосудистых заболеваний в большинстве осуществляется медикаментозно и комплексно. Своевременное обращение к врачу способствует более быстрому восстановлению кровоснабжения и устранению патологии. Далее подробно рассмотрим, что собой представляет ХСН. Классификация недуга, признаки и терапевтические мероприятия также будут описаны в статье. 
Общие сведения
ХСН, классификация которой достаточно обширна, основывается на снижении способности органа, перекачивающего кровь, к опорожнению либо наполнению. Такое состояние обусловлено, в первую очередь, поражением мышцы. Немаловажное значение имеет и нарушения баланса систем, оказывающих влияние на сердечно-сосудистую деятельность.
Клиническая картина
Как проявляет себя хроническая сердечная недостаточность? Симптомы патологии следующие:
- Одышка – неглубокое и частое дыхание.
- Повышенная утомляемость – снижение переносимости обычных физических нагрузок.
- Периферические отеки. Как правило, они появляются на голенях и стопах, с течением времени поднимаются выше, распространяясь на бедра, переднюю стенку брюшины, поясницу и так далее.
- Учащенное сердцебиение
- Кашель. На начальных этапах он сухой, затем начинает выделяться скудная мокрота. Впоследствии в ней могут обнаруживаться включения крови.
- Положение ортопноэ. У пациента возникает необходимость лежать с приподнятой головой (на подушках, к примеру). В ровном горизонтальном положении начинают усиливаться одышка и кашель.

Формы патологии
Несмотря на проведение терапевтических мероприятий, состояние пациента может ухудшаться. В этом случае необходима более тщательная диагностика сердца и кровеносной системы. Глубокие исследования позволят выявить скрытые провоцирующие факторы. Выделяют следующие стадии ХСН:
- Первая (начальная). При этой стадии ХСН отсутствуют нарушения кровообращения. При проведении эхокардиографии обнаруживается скрытая дисфункция в левом желудочке.
- Вторая А (клинически выраженная). Состояние характеризуется нарушениями гемодинамики (кровяного движения) одного из кругов.
- Вторая Б (тяжелая). Для этой стадии характерно нарушение гемодинамики в обоих кругах. Также отмечается поражение структуры органа и кровеносных каналов.
- Вторая (конечная). Состояние сопровождается нарушениями гемодинамики выраженного характера. Тяжелые, зачастую необратимые изменения в структуре органов-мишеней также характерны для данной формы ХСН.
Классификация патологии может также проводиться в соответствии с функциональным типом. Всего их четыре. 
Функциональные типы
Как и в предыдущем разделении, изменения могут быть как в сторону улучшения, так и ухудшения даже на фоне проводимых терапевтических мероприятий при обнаруженной ХСН. Классификация в соответствии с функциональными типами следующая:
- Для первого типа характерно отсутствие ограничения физической активности. Привычную организму физическую нагрузку больной может переносить без проявления признаков патологии. Замедленное восстановление состояния либо одышка может появиться при перенапряжении.
- Для второго типа характерно ограничение активности в незначительной степени. Патология никак себя не проявляет при состоянии покоя. Обычная, привычная организму физическая нагрузка переносится пациентами с одышкой, повышенной утомляемостью либо учащением ритма. На данной стадии крайне рекомендована диагностика сердца.
- При третьем типе наблюдается более заметное ограничение активности. Неприятные ощущения у пациента в покое отсутствуют. Менее интенсивная, чем обычно физическая нагрузка сопровождается проявлением признаков патологии.
- При четвертом типе любая активность пациента сопровождается появлением неприятных ощущений. Признаки патологии отмечаются у больного в состоянии покоя, усиливаясь при незначительной физической нагрузке.
Зоны застоя крови
В зависимости от преимущественной локализации нарушения, у пациента может быть выявлена:
- Правожелудочковая недостаточность. В этом случае застой отмечается в малом круге – легочных кровяных каналах.
- Левожелудочковая недостаточность. В этом случае застой локализуется в большом круге – в кровеносных каналах всех органов, исключая легкие.
- Двухжелудочковая (бивентрикулярная) недостаточность. Застой крови в этом случае наблюдается в двух кругах сразу.
Лечение сердечно-сосудистых заболеваний подбирается в соответствии с клинической картиной. Проявления патологий зависят от локализации нарушений и провоцирующих факторов. Немаловажное значение при подборе терапии имеет и история болезни. ХСН может быть связана с нарушением диастолы или/и систолы. В соответствии с этим, выделяют несколько фаз патологии. В частности, существует:
- Систолическая недостаточность сердца. Она связана с расстройством систолы – времени сокращения желудочков.
- Диастолическая недостаточность. Эту фазу обуславливают нарушением диастолы – времени расслабления желудочков.
- Смешанную форму. В этом случае имеют место нарушения диастолы и систолы.
Причины
При выборе терапевтического метода для устранения ХСН степени, фазы и формы имеют большое значение. Однако немаловажным является и выявление причин развития патологии. Хроническая недостаточность сердца может являться следствием:
- Инфаркта миокарда. При этом состоянии происходит гибель части сердечной мышцы, что связано с прекращением к ней притока крови.
- ИБС при отсутствии инфаркта.
- Артериальной гипертензии – стойкого повышения давления.
- Приема препаратов. В частности, патология может развиться вследствие применения противоопухолевых средств и медикаментов для восстановления ритма.
- Кардиомиопатии – поражения сердечной мышцы в отсутствии патологий собственных артерий органа и поражений его клапанов, а также артериальной гипертензии.
- Сахарного диабета.
- Поражений щитовидки.
- Нарушений функции надпочечников.
- Ожирения.
- Кахексии.
- Недостатка ряда микроэлементов и витаминов.
- Амилоидоза.
- Саркоидоза.
- ВИЧ-инфекции.
- Терминальной недостаточности почек.
- Мерцательной аритмии.
- Блокады сердца.
- Выпотного и сухого перикардита.
- Врожденных и приобретенных пороков сердца.
Выявление патологии
Диагноз «ХСН» ставится на основании анализа жалоб и анамнеза. В беседе с врачом пациенту следует рассказать, когда появились признаки патологии и с чем больной их связывает. Выясняется также, какие недуги были у человека и его родственников. Специалисту необходимо знать обо всех принимаемых пациентом медикаментов. При физикальном осмотре оценивается цвет кожи, наличие отечности. При прослушивании сердца определяется, присутствуют ли шумы. Выявляется также наличие застоя в легких. В качестве обязательных исследований назначается анализ мочи и крови. Исследования позволяют обнаружить сопутствующие патологии, которые могут оказать влияние на течение ХСН. Лечение в таком случае будет комплексным, направленным на устранение фоновых недугов. Назначается также биохимическое исследование крови. По результатам определяется концентрация холестерина и его фракции, мочевины, креатинина, сахара, калия. Проводится анализ на гормоны щитовидки. Специалист может назначить иммунологическое исследование. В ходе него определяется уровень антител к ткани сердца и микроорганизмам.
Исследования с использованием оборудования
ЭКГ позволяет дать оценку ритмичности сердцебиений, определить нарушения ритма, размеры отделов органа, а также выявить рубцовые изменения желудочков. Для анализа шумов используется фонокардиограмма. С ее помощью в проекции клапанов определяется наличие систолического либо диастолического шума. Для оценки структуры легких и сердца используется обзорная рентгенография грудины. Это исследование позволяет также определить размеры и объем отделов органа, перекачивающего кровь, определить наличие застоев. Эхокардиография применяется для исследования всех участков сердца. В ходе процедуры определяется толщина стенок отделов и клапанов. Также с помощью эхокардиографии можно выявить, насколько выражено повышение давления в легочных сосудах. Анализ движения крови осуществляется при проведении допплерЭхоКГ. Врач может назначить и прочие исследования в дополнение к описанным. 
Лечение ХСН: рекомендации
В первую очередь, пациенту назначается специальная диета. В рационе ограничивается количество поваренной соли до трех грамм и жидкости до 1-1,2 литра в день. Продукты должны легко усваиваться, быть достаточно калорийными, содержать витамины и белок в необходимом объеме. Регулярно пациенту следует осуществлять взвешивание. Прибавление веса больше чем на 2 кг в течение 1-3 дней, как правило, свидетельствует о задержке в организме жидкости и декомпенсации ХСН. Лечение может включать в себя и психологическую помощь. Она направлена на ускорение восстановления пациента. Психологическая помощь может оказываться и родственникам больного. Для пациентов нежелательно отказываться от нагрузок полностью. Уровень активности для каждого больного определяется в индивидуальном порядке. Предпочтение следует отдавать динамическим нагрузкам.
Основная медикаментозная терапия
Препараты при сердечной недостаточности разделяются на группы: основную, дополнительную и вспомогательную. В первую входят:
- Ингибиторы АПФ. Они способствуют замедлению прогрессирования патологии, обеспечивают защиту сердца, почек, сосудов, контроль над артериальным давлением.
- Антагонисты рецепторов ангиотензина. Эти средства рекомендуют при непереносимости ингибиторов АПФ либо вместе с ними в комбинации.
- Бета-адреноблокаторы (препараты «Конкор», «Анаприлин» и прочие). Эти средства обеспечивают контроль над давлением и частотой сокращений, оказывают противоаритмический эффект. Бета-адреноблокаторы назначают совместно с ингибиторами АПФ.
- Диуретики (препараты «Амилорид», «Фуросемид» и прочие). Эти средства способствуют устранению из организма избыточной жидкости и соли.
- Сердечные гликозиды. Данные средства назначают преимущественно в малых дозах при мерцательной аритмии.
Дополнительные средства
- Сатины назначают в том случае, если причиной ХСН выступает ИБС.
- Антикоагулянты непрямого действия. Препараты данной группы назначают при высокой вероятности тромбоэмболии и при мерцательной аритмии.
Вспомогательные медикаменты
Эти средства назначаются в особых случаях, при выраженных осложнениях. К ним относят:
- Нитраты. Эти средства улучшают кровоток и расширяют сосуды. Медикаменты этой группы назначаются при стенокардии.
- Антагонисты кальция. Данные медикаменты показаны при упорной стенокардии, артериальной гипертензии (стойкой), повышенном давлении в легочных кровеносных каналах, недостаточности клапанов выраженного характера.
- Антиаритмические средства.
- Дезагреганты. Эти средства обладают способностью ухудшать свертываемость, препятствуя склеиванию тромбоцитов. Медикаменты данной группы показаны при вторичной профилактике инфаркта.
- Инотропные негликозидные стимуляторы. Эти средства применяют при выраженном снижении артериального давления и силы сердца.
Хирургические методы
При отсутствии эффективности медикаментозного воздействия применяют оперативное, механическое вмешательство. В частности, пациенту может быть назначено:
- Аортокоронарное шунтирование. Операция выполняется при выраженном атеросклеротическом повреждении сосудов.
- Хирургическая коррекция пороков клапанов. Вмешательство осуществляется в случае выраженного стеноза (сужения) либо недостаточности клапанов.
- Трансплантация органа. Пересадка сердца является достаточно радикальной мерой. Ее выполнение сопряжено с рядом сложностей:
— вероятным отторжением;
— недостаточным числом донорских органов;
— поражением кровеносных каналов пересаженного органа, слабо поддающегося терапии.
- Применение искусственных аппаратов, обеспечивающих вспомогательное кровообращение. Их внедряют непосредственно в организм пациента. Через кожную поверхность их соединяют с аккумуляторами, расположенными на поясе больного. Однако применение аппаратов также сопровождается проблемами. В частности, вероятны инфекционные осложнения, тромбоэмболии и тромбозы. Препятствует более обширному применению аппаратов и их высокая стоимость.
- Использование эластичного сетчатого каркаса. Им окутывают сердце при дилатационной кардиомиопатии. Эта мера позволяет замедлить увеличение органа в размерах, повысить эффективность медикаментозного воздействия, улучшить состояние пациента.
Использованные источники:
