Диурез при сердечной недостаточности
Диурез при сердечной недостаточности
Описание:
Причины никтурии:
Причиной увеличения ночного диуреза становятся заболевания почек. мочевого пузыря и других органов мочеполовой системы. Кроме того, оно может быть спровоцировано аденомой простаты, циррозом печени, анемией и патологиями сердечно-сосудистой системы – гипертонией, сердечной недостаточностью. В последнем случае ночью происходит выделение жидкости, накопленной в тканях в дневные часы, так как в это время сердце испытывает наименьшую нагрузку.
Симптомы никтурии:
Никтурия является показателем угнетения концентрационной функции почек, возникающей при различных патологических состояниях, а также свидетельствует о снижении обратного всасывания воды в почечных канальцах вследствие развития несахарного диабета. Однако в большинстве случаев повышенный ночной диурез обусловлен нарушением кровоснабжения почек в результате заболеваний сердечно-сосудистой системы или почечных патологий. В ряде случаев он наблюдается при постепенном исчезновении отеков. в том числе при лечении нефротического синдрома.
В пожилом возрасте повышенный ночной диурез может свидетельствовать об атеросклерозе почечных артерий. Суточное количество выделяемой мочи остается в пределах нормы. Если оно увеличивается, то говорят о сочетании двух видов дизурических расстройств – никтурии и полиурии. что свидетельствует в пользу наличия почечной недостаточности. Повышенный ночной диурез следует отличать от учащенного мочеиспускания – поллакиурии. а также от недержания мочи. которые довольно часто имеют место у пожилых мужчин при аденоме предстательной железы. Обнаружить никтурию позволяет проба по Зимницкому. Он предусматривает сбор всей мочи, выделяемой на протяжении дня и ночи. Для этого сутки разделяются на восемь трехчасовых интервалов, в течение каждого из которых пациент мочится в отдельную емкость.
Посредством пробы Зимницкого удается исследовать способность почек к концентрации и разведению мочи, а также выявить изменения суточного диуреза. С ее помощью оценивают динамику никтурии, по характеру которой можно судить о результативности проводимого лечения. Если данный симптом исчезает, а остальные признаки сердечной или почечной недостаточности становятся более выраженными, то это говорит о прогрессировании заболевания и требует коррекции лечебного курса. Увеличенный ночной диурез способствует нарушению сна и весьма негативно отражается на общем качестве жизни. Для его устранения необходимо вылечить основное заболевание.
Использованные источники:
Диуретики в современной терапии хронической сердечной недостаточности
Распространенность сердечной недостаточности в европейской популяции составляет от 0,4 до 2%. Частота ее быстро увеличивается с возрастом. В отличие от других распространенных сердечно-сосудистых заболеваний, смертность от сердечной недостаточности, скорректированная по возрасту, также повышается. Если не удается установить причину сердечной недостаточности, то прогноз неблагоприятный. Около половины больных с этим диагнозом умирают в течение 4 лет, а среди пациентов с тяжелой сердечной недостаточностью летальность в течение 1 года превышает 50% [1]. К числу основных достижений в изучении сердечной недостаточности можно отнести установление патогенетической роли нейрогуморальных систем, которое позволило коренным образом пересмотреть подходы к лечению этого состояния. В настоящее время большое внимание уделяется не только купированию симптомов, но и профилактике прогрессирования сердечной недостаточности и смерти. С этой целью чаще всего используют ингибиторы ангиотензинпревращающего фермента (АПФ) и β-адреноблокаторы. Среди последних доказанной эффективностью у больных сердечной недостаточностью обладают карведилол, метопролол и бисопролол. Хотя блокаторы нейрогуморальных систем улучшают прогноз больных сердечной недостаточностью и задерживают ее прогрессирование, они обычно не оказывают непосредственного влияния на клинические проявления этого состояния. Более то-го, неосторожное применение β-адреноблокаторов при декомпенсации сердечной недостаточности может при-вести к нарастанию симптомов за счет отрицательного инотропного действия, в то время как ингибиторы АПФ нередко вызывают артериальную гипотонию. В связи с этим назначение блокаторов нейрогуморальных систем не отменяет необходимость в использовании стандартных средств, прежде всего диуретиков. Важность адекватной диуретической терапии демонстрирует следующее наблюдение.
Больной В., 48 лет, инженер, обратился в клинику в феврале 2006 года с жалобами на одышку при ходьбе по ровному месту, приступы удушья, возникающие в положении лежа, сердцебиения, выраженные отеки ног, периодически тупые ноющие боли в области сердца, не снимающиеся нитроглицерином, тяжесть в правом подреберье. Одышка появилась около 2 лет назад. Первоначально она возникала только при подъеме по лестнице, однако постепенно нарастала. Иногда беспокоили боли в области сердца, не связанные с физической нагрузкой. При обследовании по месту жительства АД 125/80 мм рт. ст. Уровень общего холестерина сыворотки 152 мг/дл. На ЭКГ блокада левой ножки пучка Гиса. При эхокардиографии выявлена умеренная дилатация левого желудочка и снижение фракции выброса до 43%. Диагностированы ИБС, стенокардия II функционального класса, атеросклероз с поражением коронарных артерий. Проводилась терапия изосорбида динитратом в дозе 20 мг два раза в день и эналаприлом в дозе 5 мг/сут без особого эффекта. Ухудшение состояния с лета прошлого года: усилилась одышка, появились приступы сердечной астмы, утомляемость, отеки ног, увеличение живота, уменьшилось количество выделяемой мочи. Кардиолог в поликлинике расценил развитие сердечной недостаточности как следствие ИБС. От госпитализации больной отказался. К терапии были добавлены дигоксин в дозе 0,25 мг/сут, фуросемид по 40 мг через день, доза эналаприла увеличена до 10 мг/сут. В результате лечения самочувствие улучшилось: уменьшились одышка и отеки, улучшился сон, увеличился диурез.
Спустя 2-3 месяца вновь отмечено ухудшение состояния. Беспокоила одышка при небольшой физической нагрузке, определялись распространенные отеки, асцит. Больной ежедневно принимал фуросемид по 80 мг, однако добиться существенного увеличения диуреза не удавалось. На фоне активной диуретической терапии наблюдалось снижение уровня калия до 3,2 ммоль/л. Доза эналаприла была увеличена до 20 мг/сут, но затем ее пришлось снизить из-за артериальной гипотонии (90/55 мм рт. ст.). После присоединения спиронолактона в дозе 100 мг/сут отеки несколько уменьшились, однако выраженная одышка, приступы сердечной астмы и склонность к гипокалиемии сохранялись.
При поступлении в клинику состояние средней тяжести. Ортопноэ. Цианоз лица. Выраженные отеки ног. В легких выслушиваются незвонкие мелкопузырчатые хрипы в нижних отделах легких. Частота сердечных сокращений 92 в минуту. АД 110/70 мм рт. ст. Тоны сердца глухие, систолический шум на верхушке сердца. Живот увеличен в объеме за счет свободной жидкости. Размер печени по Курлову 10/4-10-8 см. Селезенка не увеличена. На ЭКГ блокада левой ножки пучка Гиса. При рентгенографии выявлено увеличение сердца в размерах, усиление легочного рисунка за счет застоя жидкости. При эхокардиографии обнаружены дилатация всех камер сердца (диастолический размер левого желудочка 7,3 см) и снижение фракции выброса левого желудочка до 23% (рис. 1). Уровень калия крови — 3,3 ммоль/л, общего холестерина сыворотки — 128 мг/дл, холестерина липопротеидов низкой плотности 82 мг/дл.
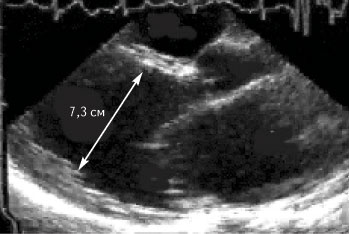
Рис. 1. Выраженная дилатация левых камер сердца на эхокардиограмме
Таким образом, у больного была выявлена картина дилатационного поражения сердца, которое характеризовалось значительным ухудшением насосной функции левого желудочка и тяжелой сердечной недостаточностью, рефрактерной к проводимой терапии. При отсутствии артериальной гипертонии и порока сердца в таких случаях в первую очередь следует исключать ИБС и алкогольную кардиомиопатию. Диагноз атеросклероза коронарных артерий представлялся маловероятным, учитывая отсутствие стенокардии и инфаркта миокарда в анамнезе, а также основных факторов риска, хотя исключить этот диагноз можно только с помощью коронарной ангиографии. По словам больного и его родственников, алкоголь практически не употребляет. Возможными причинами дилатационного поражения сердца являются также миокардит, эндокринные (гипотиреоз, акромегалия), системные (саркоидоз, наследственный гемохроматоз, системная склеродермия), нейромышечные заболевания, лучевая терапия, прием антрациклинов. Данных в пользу указанных заболеваний получено не было. Следует отметить, что исключить миокардит на основании клинической картины сложно, однако выполнение биопсии миокарда не представлялось возможным. Диагностирована дилатационная кардиомиопатия, хроническая сердечная недостаточность III функционального класса.
В клинике проводилось внутривенное введение дигоксина и фуросемида, увеличены дозы эналаприла до 20 мг/сут и спиронолактона до 150 мг/сут. В последующем фуросемид был заменен на торасемид (Диувер) в дозе 20 мг/сут. В результате лечения значительно уменьшились одышка и размеры печени, прекратились приступы сердечной астмы, практически полностью прошли отеки. Уровень калия повысился до 4 ммоль/л. После выписки продолжал прием дигоксина в дозе 0,25 мг/сут, торасемида в дозе 20 мг 2-3 раза в неделю, эналаприла в дозе 20 мг/сут. Спиронолактон был постепенно отменен. При этом уровень калия оставался нормальным. При применении торасемида отсутствовала проблема срочного диуреза, развивавшегося в первые 2 ч после приема фуросемида. Начата терапия карведилолом в дозе 3,125 мг два раза в сутки, которую постепенно увеличили до 25 мг два раза в сутки. При амбулаторном обследовании через 2 месяца состояние остается стабильным. Беспокоит умеренно выраженная одышка, однако отеки отсутствуют. При эхокардиографии выявлено уменьшение диастолического размера левого желудочка до 6,5 см и увеличение фракции выброса до 32%.
Дилатационная кардиомиопатия — это тяжелое заболевание сердечной мышцы, которое обычно характеризуется прогрессирующим течением. Этиология его остается неизвестной, поэтому лечение предполагает применение патогенетических средств, позволяющих уменьшить проявления сердечной недостаточности и задержать ее прогрессирование. В терминальной стадии показана трансплантация сердца. Всем больным следует назначать ингибиторы АПФ и β-адреноблокаторы, однако при нарастании застойной сердечной недостаточности ключевое значение имеет адекватная диуретическая терапия. В руководстве Европейского общества кардиологов по диагностике и лечению сердечной недостаточности содержатся следующие рекомендации по применению диуретиков [1]:
При наличии задержки жидкости, сопровождающейся застоем крови в легких или периферическими отеками, диуретики являются необходимым компонентом симптоматического лечения сердечной недостаточности. Их применение приводит к быстрому уменьшению одышки и увеличению толерантности к физической нагрузке (класс рекомендации I, уровень доказанности А),
В контролируемых рандомизированных исследованиях влияние диуретиков на симптомы и выживаемость больных не изучалось. Диуретики следует всегда назначать в комбинации с ингибиторами АПФ и β-адреноблокаторами (класс рекомендации I, уровень доказанности С).
Таким образом, эксперты рекомендуют назначать диуретики всем больным сердечной недостаточностью II-IV функционального класса. Влияние мочегонных средств на выживаемость таких пациентов не изучалось в длительных контролируемых исследованиях, однако их проведение нецелесообразно и неэтично, учитывая явный симптоматический эффект препаратов этой группы. Кроме того, протоколы всех исследований ингибиторов АПФ и β-адреноблокаторов у больных застойной сердечной недостаточностью предполагали обязательное применение стандартных средств, прежде всего диуретиков. В связи с этим монотерапия ингибитором АПФ или β-адреноблокатором обоснована только у больных с бессимптомной дисфункцией левого желудочка, например, после инфаркта миокарда.
При легкой сердечной недостаточности могут быть назначены тиазидные диуретики, однако по мере прогрессирования нарушений кровообращения обычно требуется применение петлевого диуретика. В эквивалентных дозах все петлевые диуретики вызывают сопоставимое увеличение диуреза. Снижение их эффективности может быть связано с ухудшением функции почек или нарушением всасывания фуросемида в желудочно-кишечном тракте. Возможные подходы к преодолению резистентности к петлевым диуретикам включают в себя увеличение их дозы, внутривенное введение (в том числе путем непрерывной инфузии), присоединение тиазида или спиронолактона (особенно при наличии гипокалиемии несмотря на прием ингибитора АПФ). В рекомендациях Европейского общества кардиологов (2005 г.) указано, что при снижении эффективности фуросемида его можно заменить на торасемид, так как биодоступность последнего не снижается у больных сердечной недостаточностью. Приведенное наблюдение подтверждает, что применение торасемида позволяет улучшить результаты лечения тяжелой сердечной недостаточности.
Главным преимуществом торасемида (Диувера) является высокая биодоступность, которая в разных исследованиях составляла 79-91% и превосходила таковую фуросемида (53%) [2]. Высокая и предсказуемая биодоступность определяет «надежность» диуретического действия торасемида. Торасемид обладает достаточно длительным периодом полувыведения (3-5 ч), в то время как длительность периода полувыведения фуросемида, буметанида и пиретанида составляет около 1 ч [2]. Благодаря этому торасемид действует длительнее фуросемида. Торасемид биотрансформируется в печени с образованием нескольких метаболитов. Только 25% дозы выводится с мочой в неизмененном виде (против 60-65% при приеме фуросемида и буметанида). В связи с этим фармакокинетика торасемида существенно не зависит от функции почек, в то время как период полувыведения фуросемида увеличивается у больных почечной недостаточностью. Этот факт имеет важное значение, так как при наличии выраженного застоя крови по большому кругу кровообращения функция почек обычно ухудшается. Действие торасемида, как и других петлевых диуретиков, начинается быстро. При внутривенном введении оно достигает пика в течение 15 мин. Доза торасемида 10-20 мг эквивалента 40 мг фуросемида. При увеличении дозы (до 200 мг) наблюдалось линейное повышение диуретической активности.
К настоящему времени опубликованы результаты ряда контролируемых клинических исследований торасемида, в которых его сравнивали с фуросемидом. Например, в самом крупном исследовании TORIC (Torasemide In Congestive Heart Failure) изучали эффективность и безопасность торасемида 10 мг/сут и фуросемида 40 мг/сут или других диуретиков у 1377 больных хронической сердечной недостаточностью II-III функционального класса [3]. Торасемид по эффективности имел достоверные преимущества перед фуросемидом/другими диуретиками. Так, функциональный класс по NYHA уменьшился у 45,8 и 37,2% больных двух групп соответственно (р=0,00017; рис. 2). Более того, лечение торасемидом привело к 2-кратному снижению летальности больных по сравнению с контролем (с 4,5 до 2,2%; р
Использованные источники:
Как справиться с отёками при сердечной недостаточности
Сердечная недостаточность развивается не только из-за осложнений различных заболеваний сердца, но и патология других органов может к ней приводить. Отечный синдром — главный признак недостаточности кровообращения. Помимо мочегонных препаратов существуют другие методы лечения отеков. К ним относятся лечебный режим, специальная диета и не медикаментозные методы лечения. Об этом хотелось бы Вам сегодня рассказать.
Что такое хроническая сердечная недостаточность или ХСН?
При разных патологиях сердца (ИБС, гипертонии, инфаркте миокарда, миокардитах, кардиомиопатиях, пороках сердца, мерцательной аритмии и других) начинает нарушаться сократительная способность сердца, то есть кровь выбрасывается в аорту с меньшей силой, чем в норме. При этом органы и ткани недополучают необходимое количество крови и кислорода, сначала это происходит при чрезмерных физических нагрузках, а позднее — уже и в покое.
Некоторые заболевания также могут приводить к сердечной недостаточности (анемия, цирроз печени, тиреотоксикоз, ожирение, онкопатология).
При каких стадиях ХСН появляются отеки?
Н.Д. Стражеско и В.Х. Василенко предложили выделить стадии недостаточности кровообращения.
Стадия 1. Пациентов обычно беспокоит незначительная одышка, появляются слабость, утомляемость. Кровообращение не нарушено и соответственно отеков нет.
Стадия 2 А. Появляется утомляемость и одышка при небольших физических нагрузках, имеются умеренные нарушения по большому и малому кругу кровообращения, на ногах появляются отеки.
Пациент с асцитом
Стадия 2 Б. Появляется не переносимость малейшей физической нагрузки, одышка в покое. Присоединяются тяжелые нарушения в обоих кругах кровообращения. Отечный синдром очень выраженный, ноги в сильных отеках. Начинает копиться жидкость в полостях: гидроперикард — наличие жидкости в полости сердца, гидроторакс — жидкость в лёгких, асцит — наличие жидкости в животе.
Стадия 3. Конечная стадия. С органами и тканями происходят необратимые изменения. У пациентов обычно отеки по всему телу — анасарка.
Чтобы не допустить финальной стадии сердечной недостаточности, необходимо своевременно, при первых признаках отеков обратиться к врачу!
Лечение отечного синдрома
Прежде всего, необходимо больному соблюдать рациональный лечебный режим. Соблюдение физического, психоэмоционального покоя — важный фактор лечения. Необходим таким пациентам и здоровый крепкий сон не менее 9 -10 часов в сутки.
Больным с выраженными отеками показана госпитализация в стационар и соблюдение постельного режима, длительность которого определяет врач.
Сердечная недостаточность 2Б и 3 стадии также не лечится дома.
Лечебное питание при отеках
При отечном синдроме нужно ограничивать воду и поваренную соль.
Питание, включающее в себя легкоусвояемую калорийную, витаминизированную пищу, может быть даже 6 — 7 разовым. Калорийность не менее 2000 ккал за сутки.
В сутки можно пить 1 — 1,2 литра жидкости, а соли должно быть не более 2 грамм. Интересным считается, что учёный Каррель предложил свою диету, включающую 100 мл молока после каждого приёма пищи (за день получается 700 мл). Молоко, выпитое в теплом виде, сильно увеличивает диурез, то есть больной будет чаще мочиться, что немаловажно при отёках.
Калиевую диету нужно обязательно соблюдать при лечении хронической сердечной недостаточности.
Ведь при лечении мочегонными препаратами, снижается калий в крови. Курага, изюм, орехи, картофель, капуста, греча — обязательно должны быть включены в рацион пациента.





Мочегонные препараты, применяемые при сердечных отёках
Диуретики или мочегонные средства являются главными препаратами в устранении отечного синдрома. При их применении увеличивается выведение почками воды и солей, а также натрия, который может способствовать задержке жидкости.
Что такое «петлевые диуретики»?
Петлевые диуретики считаются самыми эффективными при отеках. Они действуют на уровне петли Генле, которая является структурным элементом в почках.
Всем известный препарат фуросемид (лазикс) относится к этой группе.

Фуросемид 40 мг
При умеренных отёках врач Вам даст совет по приёму 40 мг в сутки, а при выраженных дозу можно увеличить и до 240 мг в сутки.
В любом случае с дозой препарата определяется только врач, сами себе ничего не назначайте, так как при передозировке фуросемида может развиться обезвоживание организма, возникнуть острая потеря магния, калия, хлора.
В случае развития анасарки и асцита показано внутривенное введение фуросемида.
Калийсберегающие диуретики при лечении сердечной недостаточности.
Являются также препаратами выбора при лечении отеков. У всех пациентов, кто сталкивался с отеками, на слуху препарат — верошпирон (спиронолактон).
Верошпирон – хороший препарат для борьбы с сердечными отеками
Верошпирон 25 мг
Его преимущество, что он не выводит калий, но при этом все-таки обладает мочегонным эффектом и отлично выводит натрий.
Как показывает практика, верошпирон в дозе от 25 до 50 мг в день утром однократно, быстро борется с отеками на ногах. Доза может быть увеличена взависимости от степени выраженности отеков. Назначается курсом от двух до шести недель.
Другие мочегонные средства
К ним относятся такие препараты, как гипотиазид и индапамид. Назначение их возможно, но, при лечении отечного синдрома при сердечной недостаточности, они не очень эффективные. Тем более, к гипотиазиду, например, возникает привыкание и необходима прерывистость лечения.
Восполнение дефицита калия и магния при лечении диуретиками
Одной диетой не всегда получается справиться с пониженным содержанием калия и магния в крови.
В таком случае допустимо назначение панангина по две таблетки три раза. А при сильной мочегонной терапии возможны даже проявления гипокалиемии: начинается резкая мышечная слабость, тошнота, рвота. В таких случаях показано внутривенно капельное введение препаратов калия.
Мочегонные средства растительного происхождения
- Настой из листьев березы. Заливаем 200 мл кипящей воды две чайной ложки мелко нарезанных листьев, после настаивания пьют по 1/4 стакана до четырёх раз в день.
- Брусничный лист. Используется отвар. Можно настаивать в термосе, три столовые ложки заливаем литром кипятка, выдерживаем и пьем по половинке стакана до трех раз в день.
- Настой цветков василька. Готовим настой из одной столовой ложки цветков (заливаем 200 мл кипятка), настаиваем. Принимать не менее двух столовых ложек четыре раза в день.



Также среди народных способов лечения отеков популярностью пользуется почечный чай и мочегонный сбор.
Преимуществом растительных мочегонных средств является отсутствие побочных действий. Но помните, что травы могут применяться при незначительных отёках! Продолжительность фитотерапии определяет только врач!
Хирургическое лечение отечного синдрома
При хронической сердечной недостаточности 2 Б и 3 стадиях экссудат или патологическая жидкость скапливается уже в полостях, развивается асцит и гидроторакс. Присутствие свободной жидкости в брюшной и плевральных полостях обычно определяется методом ультразвуковой диагностики.
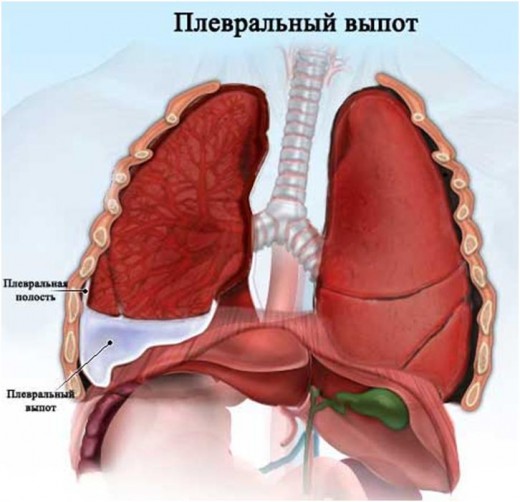
Жидкость в легких
Так как одними мочегонными препаратами в этом случае не справиться, то терапевты часто прибегают к помощи хирургов. Они проводят лапароцентез для извлечения жидкости из брюшной полости, а плевральную пункцию — из легких.
Эти процедуры достаточно серьезные, так как при эвакуации большого количества экссудата (а в брюшной полости бывает и 10 литров накапливается), возможно, резкое снижение артериального давления. Поэтому больные после этих манипуляций наблюдаются врачами в палате интенсивной терапии. Также после удаления жидкости из полостей, необходим контроль УЗИ для оценки эффективности процедуры.
В заключение хочется добавить, что отеки при хронической сердечной недостаточности, являются серьезной проблемой, как для пациента, так и для врача. Поэтому своевременное их лечение является залогом хорошего прогноза при сердечной недостаточности.
Использованные источники:
Мочегонные средства
Диуретики, как правило, включаются в комплексную терапию сердечной недостаточности. Они способствуют выведению избытка соли и воды из организма. При этом возможно возникновение побочного отрицательного действия, например значительная потеря других ионов, в первую очередь калия, с появлением выраженной слабости, аритмий сердца, В отдельных случаях развивается выраженная гиповолемия, которая иногда опасна для жизни, так как приводит к уменьшению наполнения сердца, сердечного выброса с нарушением перфузии тканей. Это осложнение может, в частности, возникать при миокардиопатиях со сниженной растяжимостью и сократимостью сердца с элементами рестриктивного поражения. Во избежание столь резких влияний мочегонных средств на кровообращение необходимо более тщательно придерживаться рациональной методики их применения. Прежде всего это лечение нужно обязательно проводить с-постоянным контролем массы тела больного, что помогает решить вопрос о величине дозы и необходимых перерывах между ее приемами. Прибавка массы тела на 1—1,5 кг за несколько дней указывает на необходимость приема салуретиков, причем в минимальной эффективной дозе. Почти все салуретики вызывают значительную потерю калия, о которой трудно судить по уровню сывороточного калия, так как он не всегда отражает общее количество этого иона в организме. Поэтому в терапию целесообразно периодически включать хлорид калия или использовать комбинацию мочегонных средств, которые делают потерю калия минимальной. Точное измерение количества выпитой и выделенной жидкости особенно важно в первые дни лечения мочегонными препаратами. В сочетании с определением массы тела и гематокрита оно позволяет более точно оценить эффект мочегонных средств.
Динамика некоторых клинических проявлений может быть полезной для выявления побочного действия мочегонных препаратов. Больные могут жаловаться на появление жажды, головокружения, усталости, слабости при одновременном уменьшении одышки. Необходимо чаще в динамике исследовать функциональные показатели сердечно-сосудистой системы. Относительное учащение ритма сердечных сокращений и появление ортостатической гипотонии свидетельствуют о неблагоприятном влиянии массивного диуреза на кровообращение. Целесообразно регистрировать пульс и артериальное давление до, во время и после того, как больной несколько минут постоит. Умеренное учащение пульса и уменьшение систолического давления являются признаками нарушения эффективной регуляции кровообращения. У некоторых больных при этом наблюдаются различные аритмии. В редких случаях выраженный диурез осложняется последующей олигурией и прогрессирующей почечной недостаточностью. Больные с сердечной недостаточностью в покое часто имеют большие сердечный выброс и почечный кровоток, чем при движении. Поэтому лучше давать диуретики на фоне некоторого периода покоя, чтобы препарат быстрее достиг почечных канальцев. Тяжелая сердечная недостаточность может приводить к нарушению всасывания препаратов из желудочно-кишечного тракта. В таких случаях мочегонные препараты назначают внутривенно. При этом целесообразно одновременное введение эуфиллина, который увеличивает сердечный выброс и почечный кровоток, усиливая, таким образом, действие диуретиков на почки.
Лечение мочегонными средствами (препарат, доза, схема лечения) должно быть индивидуализированным. Можно выделить следующие группы мочегонных: ртутные мочегонные (применяются теперь довольно редко), препараты типа дихлотиазида (гипотиазида), соединения, уменьшающие выделение калия (антагонисты альдостерона, триамтерен), активные современные диуретики (этакриновая кислота, фуросемид).
Популярные в прошлом ртутные мочегонные во второй половине 50-х годов были почти вытеснены препаратами группы тиазида, которые вводят внутрь. Они быстро всасываются, и их действие на почки начинается в пределах часа и продолжается для большинства средств от 12 до 24 ч. Наиболее известны из них гипотиазид, эффективная доза которого колеблется от 50 до 150 мг, политиазид (2—8 мг), гигротон (50—100 мг). Эти препараты вводят утром натощак, причем принимают однократно всю эффективную дозу, которую подбирают индивидуально. Они действуют преимущественно на дистальные канальцы почек и увеличивают выделение натрия, калия, хлоридов и воды. Гипотиазид может изредка вызывать следующие побочные эффекты: агранулоцитоз, тромбоцитопению, панкреатит, васкулит с изменениями сосудов различных органов, токсико-аллергический гепатит с холестазом, кожные сыпи. Возможна преходящая азотемия (в результате уменьшения объема плазмы и почечного кровотока), гиперурекемия (вплоть до обострения подагры), гипергликемия. Однако чаще всего возникают и гипохлоремический алкалоз, и гипокалиемия. Последняя может приводить к значительному снижению рефлексов, остановке дыхания, кишечной непроходимости и изменениям в скелетной мускулатуре и сердце. Последнее особенно важно, так как может спровоцировать развитие опасных для жизни аритмий. В связи с этим одновременно с гипотиазидом необходимо назначать внутрь препараты калия (например, хлорид калия) или продукты, содержащие его в достаточном количестве (чернослив, урюк, печеный картофель). Перед введением хлорид калия лучше всего растворять в томатном соке или молоке, так как при приеме его в виде таблеток наблюдалось развитие язв тонкого кишечника с его стенозированием. Введение хлорида калия проводится с осторожностью при нарушении функции почек.
Препараты калия могут не назначаться при сочетании гипотиазида с препаратами, уменьшающими выделение калия. К этим средствам относятся антагонисты альдостерона (альдактон, или верошпирон) и триамтерен. Сами по себе эти вещества дают небольшой диуретический эффект и обычно применяются в сочетании с другими мочегонными средствами. Верошпирон назначают внутрь по 100—150 мг в сутки (в 3—4 приема). Действие его начинается в пределах I—2 сут и достигает максимум к 3-м суткам. Препарат действует на дистальные канальцы почек, где вызывает эффект, противоположный эффекту, обусловленному альдостероном. Он усиливает выделение натрия и способствует задержке калия и ионов водорода. Триамтерен (в суточной дозе 200 мг, принимаемой однократно), хотя и не является антагонистом альдостерона, также обусловливает задержку калия. Оба этих препарата могут вызвать гиперкалиемию, поэтому их прием нежелателен при почечной недостаточности. Прием верошпирона иногда осложняется некоторым нарушением сознания, сонливостью, кожной сыпью, гинекомастией, а триамтерена — тошнотой, диареей, рвотой, головными болями, слабостью. Ценность этих препаратов заключается главным образом в их способности задерживать калий. Наиболее эффективны они при выраженном вторичном альдостеронизме.
Фуросемид (лазикс) и этакриновая кислота (урегит) — наиболее активные из современных мочегонных средств. Их действие начинается в пределах часа после приема внутрь и продолжается 6—8 ч. При внутривенном введении диурез увеличивается уже через несколько минут, достигает максимума через час и продолжается также несколько часов. Если при введении препарата диурез не увеличился, повторять введение той же дозы через несколько часов и в следующие дни не следует. Разовую дозу при этом следует увеличить на 1 таблетку (а при необходимости и более) и назначить ее прием через 1—2 сут. Эти препараты, по-видимому, обладают сходным механизмом действия. Они препятствуют реабсорбции натрия в восходящей части петли Генле. Экскреция калия и ионов водорода при этом также увеличивается, однако в значительно меньшей степени, чем выделение натрия и хлоридов. Диурез и выделение различных ионов после введения фуросемида и урегита могут быть очень велики. Иногда вследствие этого резко нарушается водно-электролитное равновесие, включая гипонатриемию, гипокалиемию, гипохлоремию и алкалоз. При этом выраженный диурез у некоторых больных приводит к столь значительному уменьшению количества циркулирующей крови, что возникает коллапс. Потеря калия и гиповолемия у больных, получающих гликозиды, могут спровоцировать различные аритмии, реже — тромбоэмболические осложнения. В результате применения этих веществ изредка возникают гипергликемия, гиперурекемия, агранулоцитоз, острая глухота. Фуросемид и урегит эффективны также у больных с нарушением функции почек. Благодаря своей действенности эти препараты стали очень популярными среди врачей и больных. Однако, по-видимому, их следует применять при неэффективности более слабых мочегонных средств. Они весьма полезны при отеке легкого, развившемся у больных с хронической сердечной недостаточностью. При лечении этими мочегонными средствами также желательно дополнительное введение калия.
Изредка при недостаточном эффекте указанных мочегонных препаратов применяют осмотический диуретик маннитол.
Некоторые авторы рекомендуют шире применять при сердечной недостаточности глюкокортикоидные препараты (преднизолон 15—20 мг в сутки). Это следует считать вполне обоснованным у больных ревмокардитом и миокардитами другого происхождения, особенно при системных заболеваниях. Полагают, что эти препараты усиливают диурез и у других больных с сердечной недостаточностью благодаря торможению действия антидиуретического гормона, АКТГ и увеличению гломерулярной фильтрации. Однако они иногда вызывают задержку натрия и жидкости и могут, таким образом, ухудшить состояние больных.
Другие методы лечения сердечной недостаточности, включая перитонеальный диализ, парную электростимуляцию, себя не оправдали. Пересадка сердца и создание искусственного сердца находятся в стадии разработки и, возможно, будут применяться в будущем у больных, у которых медикаментозное лечение сердечной недостаточности бесперспективно.
Использованные источники:
Диурез при сердечной недостаточности
Описание:
Причины никтурии:
Причиной увеличения ночного диуреза становятся заболевания почек. мочевого пузыря и других органов мочеполовой системы. Кроме того, оно может быть спровоцировано аденомой простаты, циррозом печени, анемией и патологиями сердечно-сосудистой системы – гипертонией, сердечной недостаточностью. В последнем случае ночью происходит выделение жидкости, накопленной в тканях в дневные часы, так как в это время сердце испытывает наименьшую нагрузку.
Симптомы никтурии:
Никтурия является показателем угнетения концентрационной функции почек, возникающей при различных патологических состояниях, а также свидетельствует о снижении обратного всасывания воды в почечных канальцах вследствие развития несахарного диабета. Однако в большинстве случаев повышенный ночной диурез обусловлен нарушением кровоснабжения почек в результате заболеваний сердечно-сосудистой системы или почечных патологий. В ряде случаев он наблюдается при постепенном исчезновении отеков. в том числе при лечении нефротического синдрома.
В пожилом возрасте повышенный ночной диурез может свидетельствовать об атеросклерозе почечных артерий. Суточное количество выделяемой мочи остается в пределах нормы. Если оно увеличивается, то говорят о сочетании двух видов дизурических расстройств – никтурии и полиурии. что свидетельствует в пользу наличия почечной недостаточности. Повышенный ночной диурез следует отличать от учащенного мочеиспускания – поллакиурии. а также от недержания мочи. которые довольно часто имеют место у пожилых мужчин при аденоме предстательной железы. Обнаружить никтурию позволяет проба по Зимницкому. Он предусматривает сбор всей мочи, выделяемой на протяжении дня и ночи. Для этого сутки разделяются на восемь трехчасовых интервалов, в течение каждого из которых пациент мочится в отдельную емкость.
Посредством пробы Зимницкого удается исследовать способность почек к концентрации и разведению мочи, а также выявить изменения суточного диуреза. С ее помощью оценивают динамику никтурии, по характеру которой можно судить о результативности проводимого лечения. Если данный симптом исчезает, а остальные признаки сердечной или почечной недостаточности становятся более выраженными, то это говорит о прогрессировании заболевания и требует коррекции лечебного курса. Увеличенный ночной диурез способствует нарушению сна и весьма негативно отражается на общем качестве жизни. Для его устранения необходимо вылечить основное заболевание.
Использованные источники:
