Маркеры сердечно сосудистой недостаточности
Виды биохимических маркеров инфаркта миокарда
Состояние человека, попавшего в кардиологическое отделение, определяется по данным анамнеза, жалобам и результату электрокардиограммы. В ряде случаев острый коронарный синдром, который нередко становится причиной инфаркта, не имеет яркой симптоматики.
Такое происходит у людей с эндокринологическими проблемами, у лиц преклонного возраста и женщин. Болезненные ощущения у них отсутствуют или имеют нехарактерное проявление.
Если диагностика усложняется некоторыми обстоятельствами, проводят анализ крови, с помощью которого выявляются маркеры некроза сердечной мышцы.
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Какие анализы делают
Для постановки правильного диагноза оценивается активность аспартатаминотрансферазы (АсАТ), лактатдегидрогеназы (ЛДГ) и креатинкиназы (КФК).
Определяется концентрация в крови тропонина (белка, участвующего в процессе сокращения сердца), содержание миоглобина (белка, отвечающего за транспортировку кислорода в миокарде) в моче и крови.
Нужно принимать во внимание то, что изменение активности ферментов не строго специфично для инфаркта, поэтому может обуславливаться иными сердечными патологиями (тахикардия, миокардит, сердечная недостаточность и т. д.), а также несердечными болезнями (заболевания почек, печени, крови и др.) и медицинскими вмешательствами (инвазивные методики обследования, внутримышечные инъекции).

Резкое увеличение ферментов отмечается при тромболитической терапии ввиду их вымывания из пораженной области сердца. С целью повышения информативности анализов определяют активность специфичных изоферментов в динамике.
Нормы показателей зависят от используемых в медучреждениях методик исследования.
Динамика изменения показателей:
Информативным лабораторным исследованием для определения инфаркта является анализ крови на КФК-МВ-изофермент, тропонин-Т и тропонин-I.
Отдельное внимание следует уделить экспресс диагностике инфаркта при помощи эффективного иммунологического теста для выявления содержания специфического миокардиального белка тропонина-Т. Данный белок находится во внутриклеточной жидкости и сократительных волокнах.
При инфаркте его максимальное значение достигается через 2-3 часа, второй пик приходится на третьи сутки. Белок достигает нормы только через полторы-две недели.
Такая методика позволяет выявить не только крупные, но мелкие очаги поражения сердечной мышцы, что имеет диагностическую и прогностическую значимость для пациентов с нестабильной стенокардией. Около 95% пациентов с нормальным уровнем белка выживают, и за время пребывания в стационаре острого инфаркта не случается.
Анализ проводится следующим образом: на специальную полоску наносится 150 мкл крови, через двадцать минут можно считывать результаты.
При инфаркте содержание тропонина-Т выше 0,2 нг/мл (на полоске отображаются две линии). Если полоска одна, тест признается отрицательным. Диагностику повторно проводят через несколько часов. Тест можно проводить до определения в стационар.
Краткое обоснование
Основными причинами смерти при сердечных патологиях являются:
Что касается инфаркта, то огромное значение имеет его ранняя и точная диагностика. Для минимизации осложнений схеме лечения должен быть обеспечен индивидуальный подход.
Наилучшее средство в данном случае – анализ крови, позволяющий обнаружить биохимические маркеры инфаркта миокарда. По концентрации того или иного белка можно определить специфику патологического состояния.
Причины отека легких при инфаркте миокарда описаны в этой статье.

Сравнительная характеристика биологических маркеров инфаркта миокарда
Маркеры инфаркта обладают высокой чувствительностью к отмиранию внешнего слоя миокарда. Если симптоматика начинает проявляться за короткое время, маркеры достигают уровня, имеющего диагностическую значимость.
Показатели сохраняются на протяжении длительного времени. Универсального маркера, который бы полностью отвечал всем требованиям, не существует на данном этапе.
Для постановки точного диагноза рассматривают ранний и поздний показатель. В первом случае максимальные показатели достигаются в первые часы приступа, во втором – спустя более длительное время (около девяти часов), но они дают более точную информацию о специфике патологии.
Виды маркеров инфаркта миокарда
Как отмечалось выше, маркеры имеют различные периоды образования. Миоглобин является ранним. Это белок, который отвечает за транспортировку кислорода в сердечной мышце. Масса его молекулы достигает 18 кДа.
Концентрация миоглобина повышается в первые два часа после приступа. Через сутки его значение достигает нормы. Современные методики исследования позволяют найти содержание миоглобина за десять минут.
Следует учитывать, что миоглобин также содержится в скелетных мышцах, а его концентрация зависит от функционального состояния почек. По этой причине белок недостаточно специфичен в отношении инфаркта.
Еще один маркер – КФК. Креатинкиназа – это фермент, содержащийся преимущественно в мышечной ткани. В крови его повышение начинает проявляться через четыре часа после инфаркта.
К ранним маркерам относится сердечная форма белка, связывающая жирные кислоты. Максимальное содержание отмечается в ткани сердечной мышцы, а также в аорте. В норме концентрация БСЖК в крови низкая. Данный маркер намного чувствительнее, чем миоглобин.
Поздние маркеры выявляются через 6-9 часов после старта заболевания, но они более информативны. Ранняя диагностика не включает определение ЛДГ, поскольку белок повышается в крови поздно. Фермент характеризует повреждения клеток. Точное выявление уровня ЛДГ позволяет дифференцировать инфаркт и сходные патологические состояния.
АсАТ преимущественно содержится в печени, почках, скелетных мышцах, сердце и нервных тканях. В отношении некроза малоспецифична, поэтому не нашла диагностического применения.
Маркеры инфаркта имеют определенные стандарты. К ним относятся белки, участвующие в процессе сокращения сердца. При лабораторном исследовании наибольшее внимание нужно уделять тропонинам, поскольку они наиболее специфичны и чувствительны. Они позволяют определить инфаркт в наикратчайшие сроки, благодаря чему можно выиграть время и спасти жизнь.
Даже при позднем обращении за медицинской помощью точная диагностика возможна за счет содержания тропонина. Также анализ позволяет сделать прогноз касаемо дальнейшего течения заболевания.
Способы, не нашедшие широкого применения
Правильное определение маркеров инфаркта позволяет назначить максимально эффективное лечение.
Дифференциальная диагностика инфаркта миокарда и стенокардии описана нами в таблице по ссылке.
Медицине известен еще ряд показателей, которые должны были использоваться в диагностике патологии, но впоследствии их рассмотрение признали нецелесообразным:
- легкие цепи фибриллярного белка;
- гликогенфосфорилаза ВВ;
- белки, связывающие кальций.
Перечисленные показатели не смогли превзойти по степени специфичности привычные исследования.
Маркеры инфаркта по времени, к которым относятся тропонин, КФК-МВ-изофермент, БСЖК, являются самыми чувствительными и достоверными. Они позволяют оценить состояние больных с подозрением на инфаркт миокарда и поставить точный диагноз.
Использованные источники:
Маркеры сердечной недостаточности
Кардиомаркеры
Применение кардиомаркеров в диагностике острого коронарного синдрома
Весьма актуальной проблемой сегодня продолжает оставаться проведение диагностики пациентов, поступающих с подозрением на острый инфаркт миокарда или малые миокардиальные повреждения. Для выбора правильной стратегии лечения каждого пациента необходимо проводить дифференциальную диагностику между повреждением миокарда и экстракардиальными синдромами со схожими проявлениями. Использование рутинных методов диагностики, и таких как ЭКГ и измерение уровня ферментов (АСТ, ЛДГ, КК) очень часто оказывается недостаточным для установки диагноза.
В результате некроза миокарда в крови появляются различные белки, высвобождающиеся из поврежденных кардиомиоцитов; миоглобин, сердечные тропонины, креатинкиназа, лактатдегидрогеназа и другие.
Диагноз инфаркта миокарда ставиться, когда уровень чувствительных и специфичных биомаркеров в крови повышается при наличии клинических признаков острой ишемии.
Предпочтительным биомаркером повреждения миокарда является сердечный тропонин (I и Т). который обладает почти абсолютной специфичностью к сердечной мышце, а также высокой чувствительностью, позволяя диагностировать даже микроскопические зоны некроза. После повреждения кардиомиоцитов сердечные тропонины высвобождаются в кровь в течение 2-6 часов. Уровень тропонина коррелирует с площадью поражения сердечной мышцы и дает возможность спрогнозировать тяжесть состояния.
Не потеряла своего значения определение сердечной фракции креатинкиназы (KK-MB). В настоящее время уровень ЛЛ-МВ более 10 мкг/л является одним из основных критериев установления диагноза инфаркта миокарда.
Миоглобин — интерес к этому маркеру остается несмотря на то, что он не обладает специфичностью к сердечной мышце (90-96% при отсутствии травм и почечной недостаточности). Миоглобин повышается через 1-2 часа после инфаркта и является самым ранним маркером. Миоглобин также самый чувствительный марке для контроля реперфузии и повторного инфаркта.
Одним из новых маркеров ранней диагностики ОИМ является БСЖК (белок, связывающий жирные кислоты). Это цитоплазматический белок, который в большом количестве содержится в кардиомиоцитах. Максимальный выброс в кровь идет через 1.5-3 часа после повреждения миокарда. Показатели БСЖК достигают 200-500 нг/мл и выше при норме 5-20 нг/мл. БСЖК, кроме того, можно использовать в хирургии для выявления осложнений в послеоперационный период. БСЖК — аналог миоглобина.
В большинстве случаев образцы крови следует брать при поступлении в клинику, через 6-9 часов, затем снова через 12-24 часа, если первые образцы были отрицательными, но имеется характерная клиническая картина.
Оценка риска развития атеросклероза коронарных сосудов и сосудов головного мозга
Для оценки риска развития атеросклероза сосудов сердца, головного мозга в настоящее время предлагается определение уровня гомоцистеина (ГЦ) в крови — серусодержащей аминокислоты, являющейся промежуточным продуктом обмена метионина и цистеина. Повышение концентрации гомоцистеина в плазме крови оказывает повреждающее действие на стенку сосудов, понижая ее эластичность, и на систему свертывания крови, создавая условия для атеросклеротического поражения сосудов и повышения тромбообразования. Гомоцистеин ускоряет развитие атеросклероза, по крайней мере, с помощью трех основных эффектов:
- токсическое воздействие на эндотелий сосудов;
- повышение агрегационной способности тромбоцитов;
- неблагоприятным воздействием на факторы свертывания крови.
Норма ГЦ составляет 5-15 мкмоль/л. При концентрации ГЦ в плазме крови 15-30 мкмоль/л степень ГГЦ считается умеренной, 30-100 мкмоль/л — средней, более 100 — тяжелой. Умеренная ГГЦ в возрасте до 40 лет, как правило, присутствует бессимптомно, в то время как изменения в коронарных и мозговых артериях уже происходят. Повышение ГЦ на 5 мкмоль/л увеличивает риск атеросклеротического повреждения сосудов сердца на 80% у женщин ин 60% — у мужчин.
Одним из критериев оценки коронарного риска может являться СРБ. т.к. роль воспалительного компонента в развитии атеросклероза не вызывает сомнения. Например, при нестабильной стенокардии СРБ повышается в 65-90% случаев. По СРБ можно судить о риске повторного инфаркта миокарда.
Уровень СРБ, мг/л
Риск развития сосудистых осложнений
NT-proBNP — Диагностика и мониторинг сердечной недостаточности
Хроническая сердечная недостаточность (ХСН) – синдром, характеризующийся неспособностью сердечной мышцы обеспечить адекватный кровоток для обеспечения метаболических и функциональных потребностей организма. Ключевое звено патогенеза ХСН – нарушение функции желудочков сердца, обеспечивающих адекватный выброс крови.
Хроническая сердечная недостаточность в классификации может быть как в начальной стадии, когда симптомы еще не выражены, так и в конечной стадии с тяжелыми нарушениями кровообращения.
— Отеки ног, коленей и ступней
— Головокружение или обмороки
Есть еще и острая сердечная недостаточность симптомами которой может служить внезапное удушье или попросту сердечная астма и требует неотложной медицинской помощи.
Сердечная недостаточность при диагностике может иметь ряд затруднений:
- Клиническая оценка субъективна
- Ранние стадии СН – асимптоматичны и трудны в диагностике. Однако, ранний диагноз СН позволяет назначить адекватное лечение и предотвратить прогрессирование.
- Поздние стадии проявляются неспецифическими симптомами, тем не менее, должны быть точно диагносцированны, так как требуют хирургического вмешательства.
- BNP – натрийуретический пептид, вырабатываемый желудочками сердца в ответ на развитие сердечной недостаточности. NT-pro-BNP – аналит, отражающий количество BNP в сыворотке крови, наиболее удобный для иммунохимического анализа.
- Повышение NT- pro-BNP у пациентов с желудочковой дисфункцией находится в прямой зависимости от степени сердечной недостаточности.
Следовательно: NT-pro-BNP является независимым объективным маркером сердечной недостаточности. Это очень стабильный аналит, не зависит от времени суток, положения тела больного и физической активности, не требует специальных условий подготовки и хранения пробы.
Клиническое значение BNP И NT-pro-BNP:
- Идентификация пациентов с сердечной недостаточностью (скрининг)
- Подтверждение степени выраженности сердечной недостаточности
- Направленный мониторинг пациентов с СН
- Мониторинг терапии и её оптимизация
- Выявление группы риска среди больных острыми коронарными синдромами и прогноз течения заболевания (развитие осложнений и повторных приступов)
ПРОГНОСТИЧЕСКОЕ ЗНАЧЕНИЕ ОПРЕДЕЛЕНИЯ МАРКЕРОВ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ BNP И NT-proBNP У ПАЦИЕНТОВ С МНОЖЕСТВЕННОЙ МИЕЛОМОЙ
Юрова Е.В.1, Ройтман А.П.2, Семочкин С.В.3, Федосеева Е.С.2, Кисляк О.А.1
1РГМУ; 2РМАПО; 3ФНКЦ ДГОИ, г.Москва
Информация, релевантная «ПРОГНОСТИЧЕСКОЕ ЗНАЧЕНИЕ ОПРЕДЕЛЕНИЯ МАРКЕРОВ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ BNP И NT-proBNP У ПАЦИЕНТОВ С МНОЖЕСТВЕННОЙ МИЕЛОМОЙ»
На основании проспективного исследования больных СН (Barr C. 1994) сделан вывод, который dQ—T >79 мс достоверно выделяет из общей группы пациентов с высоким риском ранней коронарной смерти. У больных СН и ГЛЖ существует взаимосвязь между увеличением dQ—T и склонностью к развитию желудочковых аритмий. Работа М. Galinier и соавторов (1998) показала достоверную связь увеличения dQ—T с общей и
Определение. Сердечная недостаточность — состояние, при котором система кровообращения не способна доставлять органам и тканям артериальную кровь в количестве, адекватном метаболическому запросу. Статистика. Сердечная недостаточность составляет 1-2% всех причин обращений пациентов к врачу (Ю.Н. Беленков, Ф.Т. Агеев, 1999). Особенно актуальна эта проблема для пациентов старших возрастных групп.
Пролапс митрального клапана — довольно распространенная патология створок клапана, имеющая нечеткие эхоКГ-критерии. После уточнения ее эхоКГ-критериев распространенность этой патологии заметно уменьшилась. Последние данные Фремингемского исследования продемонстрировали, что в нерандомизированной группе амбулаторных пациентов распространенность пролапса митрального клапана составляла 1-3% на 3491
Пациентов с синкопальными состояниями неизвестной этиологии часто направляют для проведения ЭФИ с целью индуцирования стойких желудочковых тахикардий и таким образом для подтверждения аритмогенного генеза синкопальных состояний. Выделение неинвазивных методов диагностики угрожающих жизни аритмий как непосредственной причины синкопальных состояний является чрезвычайно важным. Большие перспективы в
По данным многих исследований выявлено, что большие значения Q=T, dQ=T ассоциировались с неблагоприятным прогнозом у больных ГКМП; тем не менее четкой корреляции между dQ=T и ранней коронарной смертью не установлено. Большие значения dQ=T (как абсолютные, так и корригированные) отмечают у больных с ГКМП по сравнению со здоровыми, а также у пациентов с наличием тяжелых желудочковых нарушений ритма
В целом ряде проспективных исследований показана прогностическая роль значения интервала Q-Т (440 мс). В Нидерландах в проспективном исследовании лиц без кардиальной патологии (1991) установлена взаимосвязь между продолжительностью интервала Q-Т и риском ранней коронарной или сердечно-сосудистой смерти в течение 28-летнего наблюдения. В другом нидерландском исследовании (1994) выявлено, что
Зарубежные и отечественные авторы установили высокую прогностическую ценность ЭКГ ВР в оценке риска возникновения пароксизмов фибрилляции предсердий. Доказано, что ППП регистрируют у 63—93% больных с пароксизмами фибрилляции предсердий. Предлагаемые в литературе значения показателей ЭКГ ВР зубца Р для использования в качестве критериев выявления больных с фибрилляцией предсердий представлены в
Ишемия и Q—Т В исследовании по изучению диагностического и прогностического значения интервала Q—Т, его дисперсии (dQ-Т) у лиц с ИБС (Сычев О.С. Епанчинцева О.А. 2005) было показано, что у больных стенокардией напряжения II—III ФК увеличение дисперсии корригированного интервала Q-Т >50 мс может служить маркером ишемии миокарда с достоверно высокой специфичностью. Увеличение dQ—Тc при
К этой категории принадлежат пациенты, пережившие остановку сердца вследствие фибрилляции желудочков, но у которых не выявлены изменения структурно-функционального состояния миокарда. Перспектива исследований патогенеза идиопатической фибрилляции желудочков связана с выявлением генетических маркеров внезапной сердечной смерти, а также структурных нарушений на молекулярном уровне. В странах
Распространенность WPW-синдрома составляет 0,1—0,2%. Его наличие может приводить к внезапной кардиальной смерти. Это случается, если пароксизм фибрилляции предсердий вызывает очень быструю активацию желудочков через дополнительный AV-путь с коротким антероградным периодом рефрактерности и провоцирует фибрилляцию желудочков. Внезапная сердечная смерть при WPW-синдроме — редкий, но драматический
Жабина А.С.1, Проценко С.А.1, Иевлева А.Г.1, Телетаева Г.М. Моисеенко В.М.2, Имянитов Е.Н.1 1ФГУ НИИ онкологии им.Н.Н.Петрова Росмедтехнологий; 2ГОУ ДПО СПбМАПО Росздрава, Санкт-Петербург Задачи исследования Оценить экспрессию маркеров чувствительности к химиотерапии у пациентов различными сoлидными опухолями. Методы исследования В работу включены парафиновые блоки
Аритмогенная дисплазия ПЖ или правожелудочковая кардиомиопатия — заболевание миокарда, характеризующееся очаговыми или глобальными фиброзными изменениями миокарда ПЖ с/без увеличения ЛЖ и с сохранением толщины межжелудочковой перегородки. Распространенность этого заболевания совершенно неизвестна, ориентировочно находится в пределах 1:1 тыс. -1:10 тыс. населения. Для данной патологии характерна
Клиническое значение ППЖ наиболее глубоко исследовано при ИБС. Намного меньше внимания отводилось изучению параметров усредненной ЭКГ при других сердечно-сосудистых заболеваниях. Однако ряд исследований показал, что ЭКГ ВР может быть полезной в выделении группы риска возникновения желудочковых тахиаритмий среди больных с кардиомиопатиями. D. Roll и соавторы выявили, что у больных с ДКМП 83%
Использованные источники:
Новые маркеры сердечно-сосудистого риска
 Новые маркеры риска сердечно-сосудистых заболеваний (ССЗ) – предмет интенсивного обсуждения в научной литературе. Биомаркеры (новые липидные параметры, маркеры воспаления) и признаки субклинического атеросклероза – кандидаты на включение в модели оценки суммарного риска ССЗ. В статье рассматриваются основные исследования, посвященные новым маркерам риска ССЗ, а также их место в современных клинических рекомендациях.
Новые маркеры риска сердечно-сосудистых заболеваний (ССЗ) – предмет интенсивного обсуждения в научной литературе. Биомаркеры (новые липидные параметры, маркеры воспаления) и признаки субклинического атеросклероза – кандидаты на включение в модели оценки суммарного риска ССЗ. В статье рассматриваются основные исследования, посвященные новым маркерам риска ССЗ, а также их место в современных клинических рекомендациях.
Оценка только традиционных факторов не всегда отражает риск ССЗ. Новые факторы риска (биомаркеры) и методы визуализации, позволяющие выявить субклиническое поражение органов-мишеней, – предмет активного обсуждения в научной литературе последних лет.
Новые маркеры риска ССЗ: данные исследований
Эффективность фармакотерапии и немедикаментозных мероприятий по снижению риска возникновения и прогрессирования ССЗ, ассоциированных с атеросклерозом, оценивается в клинической практике с помощью целевых уровней холестерина липопротеидов низкой плотности (ЛПНП) и общего холестерина.
Однако у многих пациентов риск остается повышенным даже при достижении целевого уровня холестерина ЛПНП. В связи с этим изучаются новые липидные маркеры, позволяющие точнее оценить риск ССЗ.
Одним из таких параметров является аполипопротеид B (ApoB). В нескольких исследованиях продемонстрировано большее предсказательное значение ApoB в отношении коронарного риска, чем холестерина ЛПНП. Однако есть и противоречащие результаты.
Еще один липидный параметр, ассоциированный с высоким риском ССЗ независимо от уровня холестерина ЛПНП, – липопротеид (а) (Lp(a)). Однако проспективные исследования с «твердыми» конечными точками в отношении ApoB и Lp(a) в настоящее время отсутствуют.
Роль воспаления в патогенезе атеросклероза доказана, и значение маркеров воспаления в оценке риска ССЗ интенсивно изучается в течение последних 10–15 лет. Наибольшее количество исследований посвящено высокочувствительному С-реактивному белку (вчСРБ); среди всех новых маркеров ССЗ именно вчСРБ соответствует почти всем требованиям, предъявляемым Американской кардиологической ассоциацией к новым биомаркерам ССЗ.
Определение вчСРБ наряду с семейным анамнезом ранних ССЗ внедрено в недавно разработанную шкалу Рейнольдса – модель оценки суммарного сердечно-сосудистого риска. Шкала Рейнольдса позволяет изменить степень риска у 40–50 % женщин с умеренным риском по Фремингемской шкале на низкую или высокую.
В то же время вчСРБ – неспецифический маркер воспаления; его уровень зависит от традиционных факторов риска; отсутствуют рандомизированные контролируемые исследования, в которых бы изучалось влияние противовоспалительной терапии на риск ССЗ.
Проводимые в настоящее время исследования с метотрексатом (Cardiovascular Inflammation Reduction Trial) и канакинумабом (моноклональными антителами к интерлейкину-1β, Canakinumab Anti-Inflammatory Thrombosis Outcomes Study) направлены на предотвращение первичных сердечно-сосудистых событий у больных постинфарктным кардиосклерозом и диабетом или метаболическим синдромом и повторных сердечно-сосудистых событий у пациентов со стабильной ишемической болезнью сердца (ИБС) соответственно.
По мнению экспертов, определение вчСРБ рекомендовано мужчинам 50 лет и старше и женщинам 60 лет и старше, имеющим уровень холестерина ЛПНП 5 % и 10 % соответственно) принять решение о необходимости назначения профилактической фармакотерапии.
Трудности возникают при определении тактики ведения лиц с умеренным риском (SCORE между ≥ 1 % и
Использованные источники:
Стимулирующий фактор роста – ценный прогностический маркер при сердечно-сосудистых заболеваниях
Стимулирующий фактор роста (ST2) – это новый маркер, использующийся для прогнозирования и стратификации риска развития сердечной недостаточности (СН), опредления вероятности неблагоприятных исходов и смерти пациентов с подтвержденным диагнозом СН, возникновения сердечно-сосудистых заболеваний (ССЗ) в будущем, а также для мониторинга и подбора наиболее эффективной терапии больных СН.
ST2 экспрессируется в сердце в ответ на патологические изменения, вызванные хроническими заболеваниями и/или острыми повреждениями. Данный маркер отражает ремоделирование желудочков и фиброз сердца. ST2 (Grows STimulation expressed gene 2, стимулирующий фактор роста, экспрессирующийся геном 2, также известный как Т1, IL1RL1 или FIT1) – член семейства рецепторов интерлейкина-1 (IL-1), который был обнаружен в 1989 г. на хромосоме 2q12 (рис. 1).

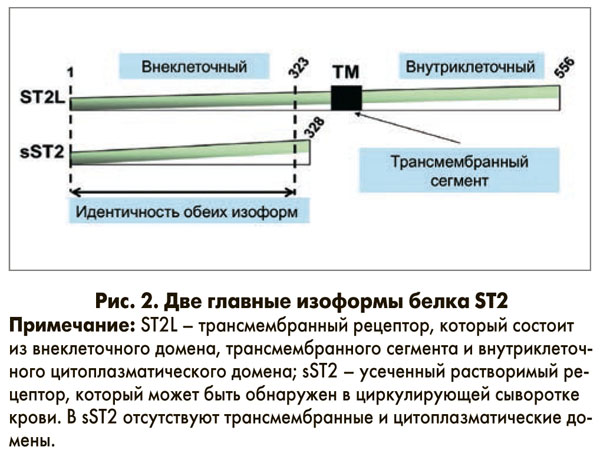
Связь между ST2 и биомеханической деформацией в сердце была обнаружена в 2002 г. Weinberg и соавт., которые установили, что в кардиомиоцитах среди 7 тыс. генов значительно экспрессированы были именно гены ST2. Ген ST2 кодирует белок, который относится к семейству генов иммуноглобулиновых рецепторов (особенно IL-1). ST2 имеет две изоформы: IL1RL1-β, или ST2L, – мембранный рецептор, который относится к семейству IL-1 рецепторов; IL1RL1-α, или sST2, – секреторная растворимая форма. Относительно большая трансмембранная форма – ST2 лиганд (ST2L) – имеет три внеклеточные домена иммуноглобулина G и один трансмембранный внутриклеточный домен (рис. 2).
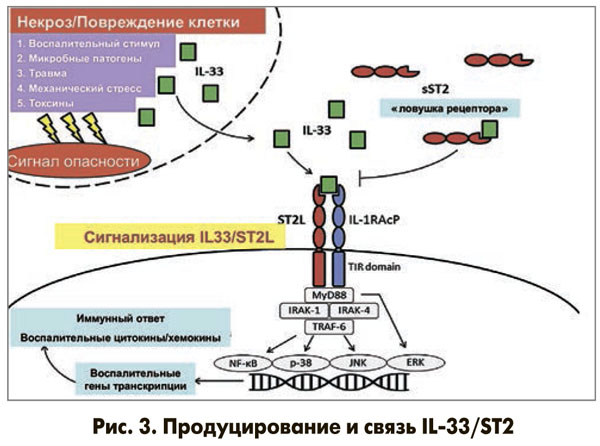
Функциональным лигандом ST2L является IL-33, который высвобождается из клеток преимущественно в момент их повреждения или некротической гибели и связывается с ST2L на мембранах клеток. Это связывание стимулирует митогенактивированные протеинкиназы (MAПK), а также приводит к активации ядерного фактора κВ (NF-κB), вызывая провоспалительные эффекты. Растворимая sST2 проявляет себя как «ловушка- рецептор» для IL-33. Растворимый sST2 связывает IL-33 и удаляет этот белок, не позволяя ему связаться с ST2L. Связывание sST2 с IL-33 ограничивает экспрессию и активацию NF-κB, что способствует уменьшению воспалительного ответа (рис. 3).
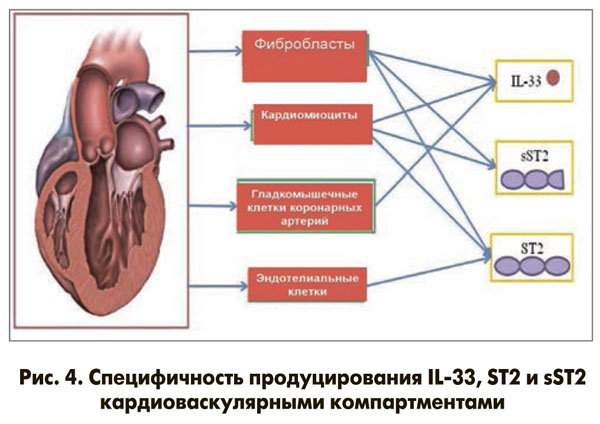
IL-33 экспрессируется из кардиомиоцитов, фибробластов и гладкомышечных клеток коронарных артерий человека, а sST2 и ST2 индуцируются из кардиомиоцитов, фибробластов и эндотелиальных клеток после биомеханического стресса, при этом преобладает растворимая форма sST2 (рис. 4).
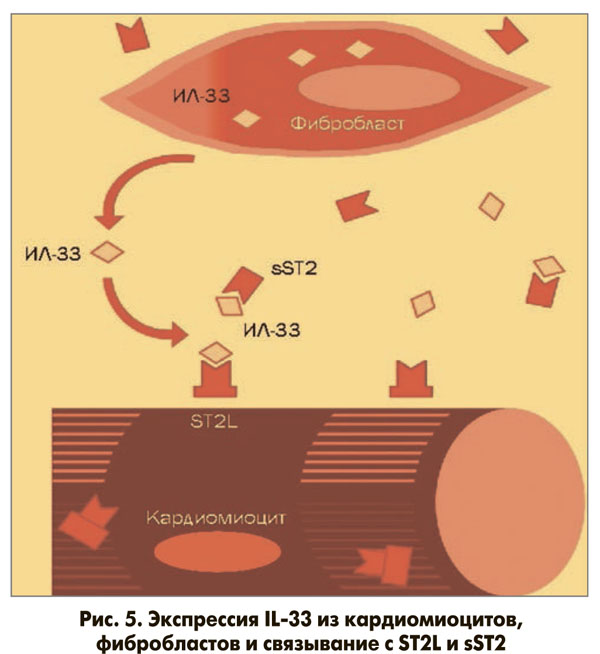
Установлено, что ST2L опосредует эффекты IL-33, тогда как избыточное содержание sST2 приводит к гипертрофии желудочков сердца, активации процессов фиброзирования, нарушению функции желудочков сердца (рис. 5).
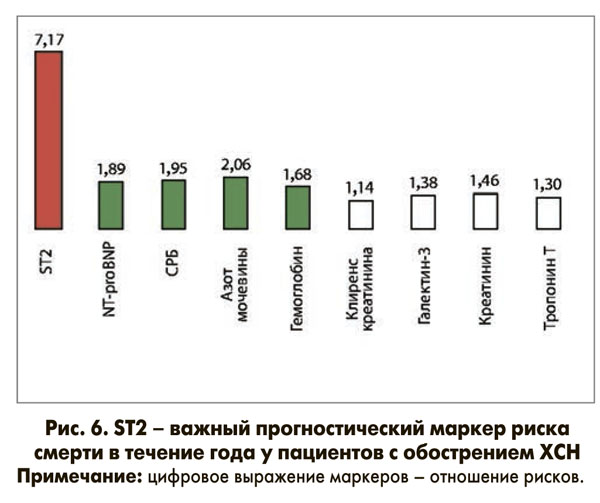
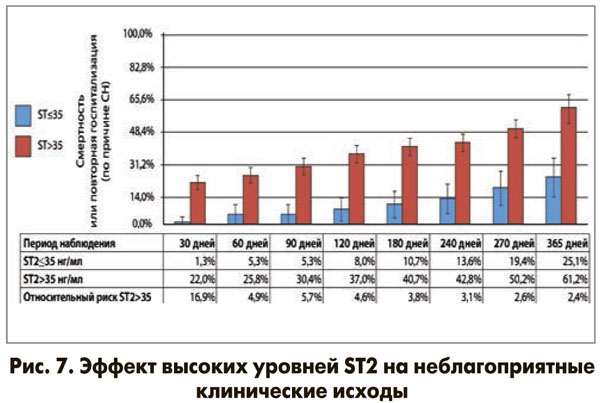
Физиологическая роль ST2 заключается в двух важных механизмах: он действует как кардиопротектор (обратимый процесс ремоделирования (фиброза) и гипертрофии), а также осуществляет иммунный ответ на воспаление. Теоретическая концепция кардиопротекторной роли ST2 заключается в том, что перегрузка давлением способствует повышенному синтезу IL-33, который, в свою очередь, через механизм лигандрецепторного взаимодействия с ST2L оказывает защитное действие, выражающееся в сдерживании процессов гипертрофии и фиброза миокарда. В противоположность ST2L активация sST2-рецептора не обладает кардиопротекторным действием ввиду того, что последний не имеет ни транс-мембранного, ни внутриклеточного домена, способного индуцировать какой-либо биологический эффект. Предполагается, что сигнализация IL-33-ST2L/sST2 играет важную роль в регуляции ответа миокарда на биомеханическую перегрузку. При увеличении концентрации ST2 происходит изменение внеклеточного матрикса, что приводит к повышению степени фиброза, прогрессированию гипертрофии и/или дилатации полостей сердца, тем самым обеспечивая снижение сократительной способности миокарда. Ответ здоровой сердечной ткани на повреждение или механический стресс включает продукцию и связывание IL-33 с ST2L, что запускает кардиозащитный сигнальный каскад предотвращения фиброза, ремоделирования сердца и СН. IL-33 является антагонистом гипертрофии кардиомиоцитов. Кроме того, ST2 вовлекается в процессы регуляции провоспалительной активации при широком спектре заболеваний, в том числе при хронической СН (ХСН), инфаркте миокарда, легочной артериальной гипертензии, выступая как маркер напряженности этой системы. Установлено, что циркулирующий пул ST2 хорошо и позитивно ассоциируется с величиной риска кардиоваскулярной смерти в популяции пациентов с обострением ХСН и дисфункцией миокарда (рис. 6, 7).
Референтные значения
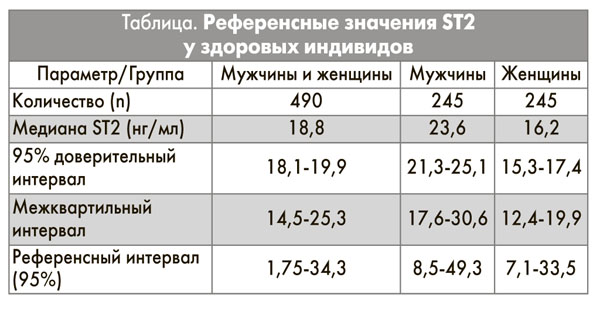
Основываясь на анализе 95 перцентиль, референсный интервал у здоровых нормальных мужчин составляет 8,5-49,3 нг/мл (медиана 23,6 нг/мл), у женщин этот показатель равняется 7,1-33,5 нг/мл (медиана 16,2 нг/мл) и внутри группы 1,75-34,3 (медиана 18,8 нг/мл) (табл.). Пороговое значение для ST2 равняется 35 нг/мл независимо от пола, возраста, расы и иных факторов.
ST2 и натрийуретические пептиды
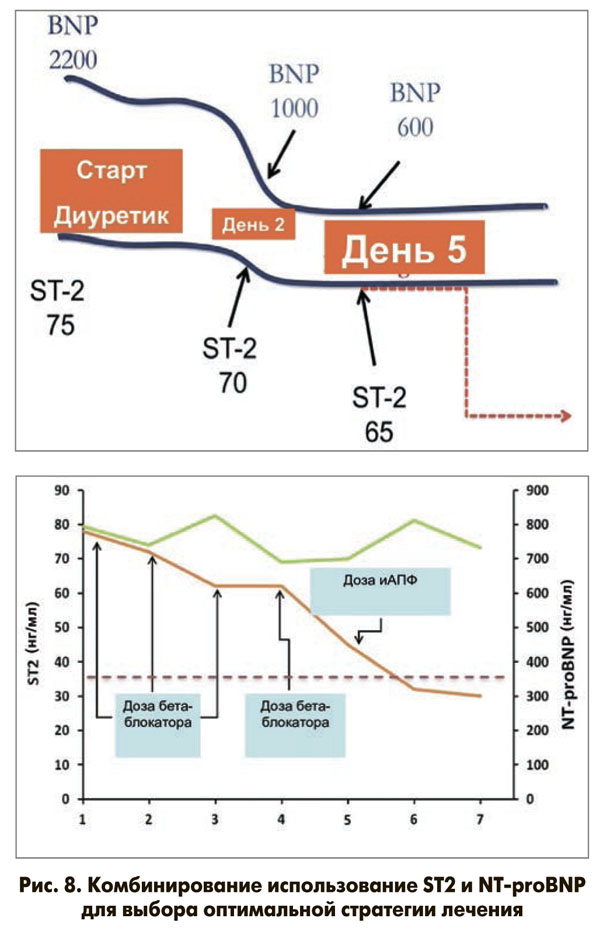
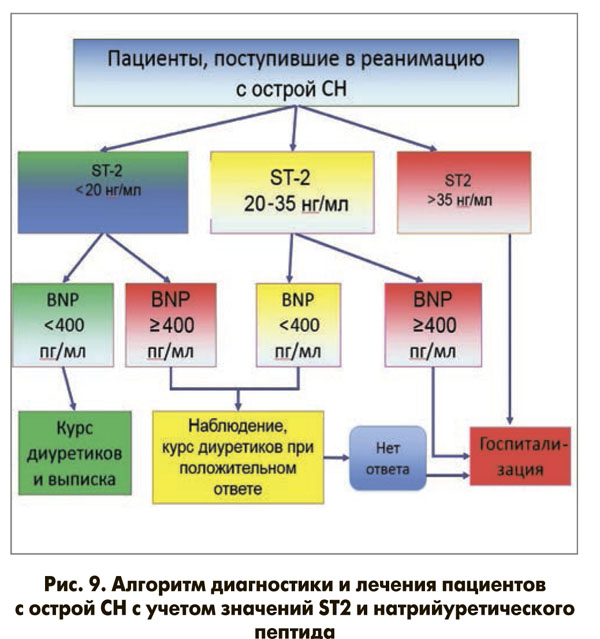
Комбинированное использование ST2 и мозгового натрийуретического пептида (BNP) повышает прогностическую ценность этих показателей в сравнении с таковой их изолированного определения. Смертность в течение 1 года была максимальной среди пациентов, имевших наиболее высокие концентрации обоих биомаркеров (42 против 28% в группе). В. Ky и соавт. (2010) в течение длительного времени наблюдали амбулаторных больных с ХСН. Работа этих авторов стала наиболее крупным исследованием, в котором изучалась предсказательная значимости уровня ST2 при стабильном течении ХСН. В данном испытании показана высокая диагностическая значимость ST2 при ХСН, а также то, что комбинированное измерение концентраций ST2 и NT-proBNP оказалось более информативным (на 14,9%) для определения риска, чем изолированное определение указанных маркеров. Эти данные подтверждает исследование B.D. Lori и соавт., опубликованное в 2010 г., целью которого являлось определение взаимосвязи между уровнем ST2 и структурно-функциональным состоянием миокарда. В этой работе, как и в исследовании В. Ky и соавт., было подтверждено, что сочетание повышенных концентраций ST2 и BNP имело большую прогностическую значимость по сравнению с соответствующим показателем в случае увеличения активности лишь одного маркера. Так, у пациентов, имевших одновременное увеличение концентрации ST2 и BNP, риск смерти в течение года (11%) был соответственно в 2,6 и в 5,5 раза выше, чем у лиц с повышением активности только одного из этих маркеров (5%) или с нормальными значениями указанных пептидов (2%). Таким образом, сочетанное использование ST2 и натрийуретических пептидов улучшает стратификацию риска и клиническое ведение пациентов, помогая определить оптимальную профилактическую стратегию лечения (рис. 8, 9).
ST2 и галектин-3
Относительно недавно опубликованы результаты исследования, в ходе которого проводилось прямое сравнение долгосрочной прогностической значимости ST2 и галектина-3 у пациентов со стабильным течением СН. Согласно результатам данной работы, ST2 превзошел галектин-3 и продемонстрировал независимую связь с сердечно-сосудистой смертностью. Более того, в отличие от галектина-3 включение ST2 в полную модель с поправкой на смертность от всех причин сопровождалось достоверным улучшением точности прогноза больных ХСН.
Анализаторы и наборы для определения ST2
Для определения концентрации ST2 в сыворотке/плазме компания Critical Diagnostics (CША) выпускает оборудование и наборы в 3 форматах: анализатор ASPECT READER™ и набор тест-систем ASPECT-PLUS™ ST2 TEST; тест-системы для экспресс-диагностики ASPECT-LF; набор для исследования методом ELISA Presage ® ST2 Assay (рис. 10).
Основные преимущества ST2 и его применение в различных клинических ситуациях
• ST2 позволяет поставить диагноз СН у больных еще на бессимптомной стадии в отличие от BNP и NT-proBNP, при использовании которых необходимо наличие симптомов заболевания.
• В отличие от натрийуретических пептидов уровень ST2 не зависит от возраста пациента, массы тела, образа жизни, наличия сопутствующих заболеваний (в т. ч. почечной дисфункции).
• Информация об уровне ST2 может быть полезна при выборе тактики лечения у пациентов с кардиоваскулярной патологией, а также позволяет облегчить принятие решений в критических ситуациях.
• Является маркером отторжения трансплантата при пересадке сердца.
• Используется при обследовании лиц, обратившихся за медицинской помощью по поводу острой боли в груди, у пациентов с острым инфарктом миокарда и больных с терминальной стадией СН.
• Определение ST2 позволяет прогнозировать ответ на лечебную физкультуру при ХСН.
• ST2 имеет четкое пороговое значение, которое составляет 35 нг/мл.
• ST2 является предиктором риска развития СН в общей популяции. С 2013 г. тест ST2 включен в Руководство по ведению сердечной недостаточности ACCF/AHA.
Список литературы находится в редакции.
Медична газета «Здоров’я України 21 сторіччя» № 20 (393), жовтень 2016 р.
- Номер:
- Медична газета «Здоров’я України 21 сторіччя» № 20 (393), жовтень 2016 р.
СТАТТІ ЗА ТЕМОЮ Діагностика
В практической работе врачам всех специальностей приходится сталкиваться с проявлениями повышенной кровоточивости при заболеваниях различных органов. Система гемостаза обеспечивает остановку кровотечения при нарушении целостности сосуда, сохраняя, таким образом, в организме необходимый объем циркулирующей крови и поддерживая нормальное кровоснабжение органов. .
Київ, 16 травня. Санофі в Україні, провідна компанія у сфері охорони здоров’я, нагородила переможців першого в Україні конкурсу «Нагорода Санофі молодим науковцям за дослідження в медицині», що проводиться в партнерстві з Національною академією медичних наук (НАМН) України.
В настоящее время для лечения нарушения обмена липидов применяются такие лекарcтвенные препараты, как статины, фибраты, никотиновая кислота и ее производные, антиоксиданты, секвенаторы желчных кислот. За последние годы были разработаны новые гиполипидемические средства с различным механизмом действия.
Академик НАМН Украины, член-корреспондент НАН Украины Леонид Розенфельд: жизнь, призвание, судьба …Какой светильник разума угас! Какое сердце биться перестало! Н. Некрасов На изломах старого Киева, вблизи улицы Лермонтова, чье имя заставляет биться чаще сердце, в очертаниях Института ядерной медицины и лучевой диагностики НАМН Украины, особое внимание привлекает необычная фотография: след кольца на тонкой костной структуре женского пальца. Так был воспроизведен первый в истории цивилизации .
Использованные источники:
ТЕМА 12 СОВРЕМЕННЫЕ МАРКЕРЫ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
Гомоцистеин (ГЦ) — независимый фактор риска заболеваний коронарных, церебральных и периферических артерий. Гипергомоцистеинемия (ГГЦ) повышает риск развития атеросклероза и тромбоза артерий независимо от традиционных факторов риска и служит прогностическим маркером летального исхода. Умеренное повышение содержания ГЦ в плазме крови связано с ранним развитием окклюзионных заболеваний сосудов, нервно-психических заболеваний, осложнений беременности, возникновения дефектов нервной трубки и других врожденных аномалий плода.
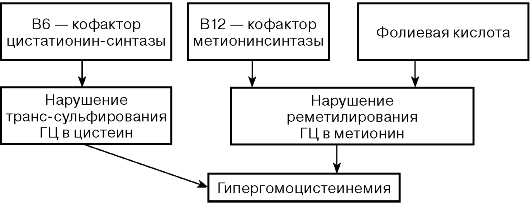
Главные факторы, определяющие содержание ГЦ в крови, — активность ферментов, обеспечивающих его метаболизм, и функциональное состояние почек, обеспечивающих выведение ГЦ из организма.
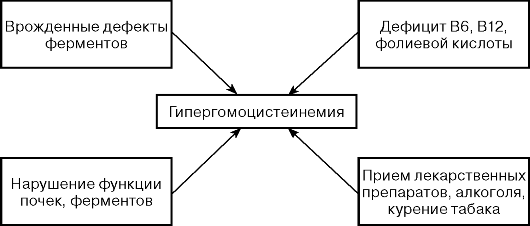 Важная роль в обмене ГЦ принадлежит витаминам В12, В6 и фолиевой кислоте. Дефицит этих витаминов может привести к гипергомоцистеинемии.
Важная роль в обмене ГЦ принадлежит витаминам В12, В6 и фолиевой кислоте. Дефицит этих витаминов может привести к гипергомоцистеинемии.
 Существуют фармацевтические препараты, способствующие развитию гипергомоцистеинемии вследствие их влияния на витамины, функции почек и/или содержание гормонов. К повышению концентрации ГЦ приводит прием метотрексата, метилпреднизолона, эстрогенсодержащих контрацептивов, гиполипидемических препаратов, диуретиков при их длительном использовании.
Существуют фармацевтические препараты, способствующие развитию гипергомоцистеинемии вследствие их влияния на витамины, функции почек и/или содержание гормонов. К повышению концентрации ГЦ приводит прием метотрексата, метилпреднизолона, эстрогенсодержащих контрацептивов, гиполипидемических препаратов, диуретиков при их длительном использовании.
Повышение концентрации гомоцистеина оказывает повреждающее действие как на стенку сосудов, так и на систему свертывания кро — ви, создавая условия для атеросклеротических изменений в сосудах и повышенного тромбообразования. Гипергомоцистеинемия нарушает сосудодвигательную регуляцию и антикоагуляционные свойства эндотелия, угнетает тромбомодулирующую активность, вызывает изменения в стенке сосудов, характерные для атеросклероза, способствует росту атеросклеротических бляшек. ГЦ токсически действует на эндотелий сосудов, усиливает адгезию тромбоцитов.
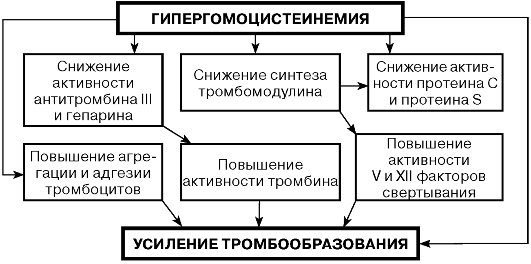 ГГЦ диагностируют в случае превышения уровня 15 мкмоль/л. При концентрации 15-30 мкмоль/л степень ГГЦ считают умеренной, при 30-100 мкмоль/л — средней, более 100 мкмоль/л — тяжелой.
ГГЦ диагностируют в случае превышения уровня 15 мкмоль/л. При концентрации 15-30 мкмоль/л степень ГГЦ считают умеренной, при 30-100 мкмоль/л — средней, более 100 мкмоль/л — тяжелой.
Гипергомоцистеинемия — независимый фактор риска развития рестеноза — повторного сужения дилатированных артерий после ангиопластики у больных ИБС. У детей с синдромом Дауна концентрация ГЦ в крови значительно ниже, чем у здоровых братьев и сестер.
Неблагоприятное воздействие ГГЦ на эндотелий сосудов и стимуляция тромбообразования приводят к развитию осложнений беременности. На ранних сроках беременности ГГЦ может вызвать расстройство плацентарного кровообращения, результатом чего становятся бесплодие и невынашивание беременности. В более поздние сроки ГГЦ может стать причиной хронической фетоплацентарной недостаточности, нефропатии, преэклампсии и эклампсии, гипоксии плода, внутриутробной гипотрофии и рождения ребенка с низкой массой тела. Концентрация ГЦ коррелирует с тяжестью гестоза. ГГЦ поддается коррекции с помощью приема фолиевой кислоты и витаминов группы В. Своевременное выявление повышенного содержания ГЦ в крови беременных способствует снижению риска осложнений как у матери, так и у ребенка.
БНП-НЕЗАВИСИМЫЙ МАРКЕР ЗАСТОЙНОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
Диагностика сердечной недостаточности на ранних стадиях особенно трудна, так как ее характерные симптомы (одышка, отечность голеностопных суставов, утомляемость) неспецифичны. Даже при наличии этих симптомов их часто трудно интерпретировать, особенно у пожилых пациентов. По этой причине при первичном обследовании использование только клинических критериев приводит к гипердиагностике сердечной недостаточности в 50% случаев. В настоящее время наиболее важные методы выявления сердечной недостаточности — ЭхоКГ, радионуклидная ангиография и ядерно-магнитный резонанс (ЯМР). Однако ни один из этих методов не обладает абсолютной достоверностью и воспроизводимостью. Несмотря на важность понимания патогенеза и лечения сердечной недостаточности, это заболевание остается одной из главных проблем здравоохранения. Так, общие затраты, связанные с сердечной недостаточностью, составляют, например в США, 30 млн долларов в год.
Сердце выполняет не только функцию насоса, но и функцию эндокринной железы. К настоящему времени идентифицировано два пептида, синтезируемых миокардом в результате его напряжения и поступающих в кровоток, — ANT-предсердный натрийуретический пептид и BNP-желудочковый натрийуретический пептид. Эти пептиды — ключевые регуляторы солевого гомеостаза и экскреции воды, они важны для поддержания давления крови. BNP синтезируется в желудочках миокарда в результате вентрикулярной перегрузки, высвобождается из сердца в ответ на растяжение миокарда и повышение давления. Он служит более показательным маркером желудочковой дисфункции. Его содержание в крови повышается в прямой зависимости от степени сердечной недостаточности. С другой стороны, нормальная концентрация BNP исключает сердечную дисфункцию у пациентов с одышкой. Следовательно, содержание этого маркера в крови можно использовать для дифференциальной диагностики у симптоматических пациентов с целью правильного выбора специалиста для дальнейшего наблюдения (кардиолог) и адекватной заболеванию терапии. Европейская ассоциации кардиологов (ESC) предлагает новый алгоритм диагностики сердечной недостаточности с целью улучшения ее выявления и лечения. Правила ESC по диагностике сердечной недостаточности включают проведение ЭКГ, рентгенографии грудной клетки и исследование крови пациента на содержание BNP. BNP — важный сывороточный маркер, используемый для оценки степени тяжести, стадии сердечной недостаточности, независимый от возраста, пола и функций почек, с 2003 г. служит «золотым стандартом» для использования в клинической практике.
Клиническое значение BNP (международные исследования).
• Идентификация пациентов с коронарной недостаточностью.
• Подтверждение степени выраженности коронарной недостаточности.
• Направленный мониторинг пациентов с коронарной недостаточностью.
• Оптимизация и мониторинг терапии.
• Выявление групп риска.
Клиническое использование BNP.
• Диагностика дисфункций левого желудочка или сердечной недостаточности — дифференциальная диагностика у пациентов с одышкой.
• Оценочный прогноз дисфункций левого желудочка.
• Оценка риска возникновения вторичного острого инфаркта миокарда (ОИМ), независимый фактор риска внезапной смерти.
• Мониторинг терапии болезни.
• Скрининг пациентов из групп высокого риска с бессимптомным течением левожелудочковой дисфункции (больные сахарным диабетом, пациенты с гипертонической болезнью, перенесшие ОИМ, люди старше 50 лет).
• Дифференциальная диагностика между легочными, сердечными и другими заболеваниями при длительном их течении.
Использованные источники:
