Перегрузочные формы сердечной недостаточности виды причины патогенез
Патогенез перегрузочной сердечной недостаточности при увеличении постнагрузки.
Постнагрузка – сопротивление изгнанию крови из желудочков в аорту и легочную артерию.Основной фактор, определяющий постнагрузку – общее периферическое сопротивление сосудов (ОПСС).При увеличении ОПСС возрастает и постнагрузка. Другими словами – увеличение постнагрузки – это появление дополнительного препятствия при изгнании крови из желудочков. Таким препятствием могут быть артериальные гипертензии, стеноз клапана аорты, сужение устья аорты и легочной артерии, гидроперикард.
Увеличение преднагрузки называют перегрузкой давлением.
Патогенез сердечной недостаточности
В условиях перегрузки давлением
(на примере стеноза клапана аорты):
Стеноз клапана аорты как дополнительное препятствие
для изгнания крови из левого желудочка в аорту.
Удлинение систолы с целью увеличения времени контакта актина и миозина кардиомиоцитов.
1. Увеличение внутримиокардиального
напряжения во время систолы.
2. Увеличение силы сокращения сердечной мышцы.
3. Укорочение диастолы.
Ишемизация сердечной мышцы.
Нарушение энергообеспечения миокарда
1. Повреждение мембран и ферментных систем кардиомиоцитов
2. Дисбаланс ионов и жидкости в кардиомиоцитах
3. Расстройства нейро-гуморальной регуляции сердца
Снижение напряжения кардиомиоцитов в частности
и миокарда в целом при сокращении.
Снижение силы и скорости сокращений и раслаблений миокарда
Уменьшение ударного объема УО и минутного объема сердца МОС.
Нарушения гемодинамики с явлениями ишемизации в одних регионах
и застоя крови в других.
Явления недостаточности по органам и системам.
Примечание: курсивом выделен фрагмент патогенеза сердечной недостаточности, общий для всех форм СН различного генеза.
Нарушения гемодинамики
При острой левожелудочковой недостаточности
Нарушения гемодинамики
При хронической левожелудочковой недостаточности
Наблюдается ишемизация органов и тканей по большому и по малому кругам кровообращения
Ишемизация по большому кругу
Ишемизация по малому кругу
Нарушения гемодинамики
При острой правожелудочковой недостаточности
При хронической правожелудочковой недостаточности
Застой в венозной системе большого круга
Отеки периферических тканей, в т. ч. печени
Увеличение давления в печени, сдавление питающих артерий,
нарушение питания клеток печени
Разрастание соединительной ткани
Кардиогенный цирроз печени,
Общие нарушения гемодинамики при СН
(независимо от локализации)
1. Уменьшение МОК: причина – снижение сократительной функции сердца.
2. Увеличение систолического объема в результате неполной систолы:
= сопротивление для оттока;
= прямое повреждение миокарда.
3. Увеличение конечного диастолического давления в желудочках сердца: в результате увеличения количества крови, остающегося в желудочках после систолы + нарушение расслабления миокарда.
4. Дилатация полостей сердца: в результате увеличения конечного диастолического объема и растяжения миокарда.
5. Увеличение давления крови в венах и полостях сердца:
= при ЛЖН – в левом желудочке и легочных венах;
= при ПЖН – в правом предсердии и vv.cavae.
6. Снижение скорости сократительного процесса: это увеличиваетпериод изометрического напряжения и систолы в целом.
Кардиальные механизмы
Компенсации сердечной деятельности
Условно выделяют 4 (четыре) кардиальных механизма сердечной деятельности при СН.
1. Гетерометрический механизм компенсации Франка-Старлинга:
Если степень растяжения мышечных волокон превышает допустимые границы, то сила сокращения снижается.
При допустимых перегрузках линейные размеры сердца увеличиваются не более, чем на 15-20%. Такое расширение полостей называется тоногенной дилатацией и сопровождается увеличением УО.
Дистрофические изменения в миокарде ведут к расширению полостей без увеличения УО. Это – миогенная дилатация (признак декомпенсации).
2. Изометрический механизм компенсации:
Изометрический механизм более энергоемкий, чем гетерометрический.
Гетерометрический механизм энергетически более выгоден, чем изометрический. Поэтому клапанная недостаточность протекает более благоприятно, чем стеноз.
3. Тахикардия: возникает в ситуациях:
= Увеличение давления в полых венах.
= Увеличение давления в правом предсердии и растяжение его.
= Изменение нервных влияний.
= Изменение гуморальных экстракардиальных влияний.
Тахикардия – энергетически невыгодный механизм компенсации. Причины: = Повышение потребности миокарда в кислороде.
= Укорочение диастолы → уменьшение периода отдыха миокарда.
= Укорочение диастолы → желудочек не успевает заполниться кровью.
= Неполное заполнение кровью желудочков делает невозможным реализацию гетерометрического механизма компенсации.
= Менее полноценная систолы.
4. Усиление симпатоадреналовых влияний на миокард: включается при снижении УО и значительно усиливает силу сокращений миокарда.
Гиперфункция миокарда.
Причины, виды, патогенетическая значимость.
Кардиальные механизмы компенсации увеличивают интенсивность работы сердца. Увеличение интенсивности работы сердца называется гиперфункцией миокарда.
Патогенетическая значимость гиперфункции – это универсальный механизм декомпенсации.
М.б. гиперфункция: а) изометрическая (перегрузка давлением);
б) изотоническая (перегрузка объемом).
Гипертрофия миокарда
Гипертрофия – это увеличение объема и массы миокарда. Возникает при реализации кардиальных механизмов компенсации. Кардиальные механизмы компенсации увеличивают интенсивность работы миокарда на фоне повышенного синтеза белков и нуклеиновых кислот. Поэтому объем и масса миокарда увеличивается.
Биологическая значимость и особенности компенсированной гипертрофии:
1. При повышенной нагрузке орган выполняет необходимую работу за счет возросшей массы.
2. Гипертрофированный миокард имеет морфофункциональные особенности, в которых заложены возможности и предпосылки для дальнейшей декомпенсации:
= Рост нервных волокон отстает от скорости увеличения массы кардиомиоцитов → в условиях повышенной нагрузки возможен дефицит нервных влияний на миокард.
= Рост артерий и капилляров отстает от роста кардиомиоцитов.
= Уменьшение клеточной поверхности на единицу массы клетки → ионный дисбаланс.
= Рост митохондрий отстает от роста кардиомиоцитов → дефицит энергии.
= нарушение кардиомиоцитарных пластических процессов вследствие вышеперечисленных причин.
Аварийная стадия – сразу после повышения нагрузки. Характерено:
1. Повышенный синтез белков и утолщение мышечных волокон.
2. Мобилизация гликогена и исчезновение его глыбок из цитоплазмы кардиомиоцитов.
3. Уменьшение содержания креатинфосфата.
4. Дисбаланс ионов (K ↓, Na ↑).
5. Накопление лактата.
Стадия завершившейся гипертрофии – масса и объем миокарда увеличены. Миокард полностью справляется с обычной и повышенной нагрузкой. Потребление О2 и образование энергии сбалансировано. Нарушения гемодинамики нормализованы.
НО! Если повышенная нагрузка на сердце действует длительное время или появилось дополнительное повреждение миокарда, то гипертрофия переходит в 3-ю стадию.
Использованные источники:
Перегрузочные формы сердечной недостаточности виды причины патогенез
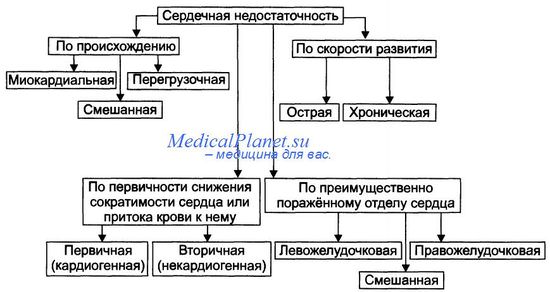
Классификация видов сердечной недостаточности основана на критериях происхождения (миокардиальная и перегрузочная), скорости развития (острая и хроническая), преимущественного поражения отдела сердца (левожелудочковая и правожелудочковая), преимущественной недостаточности фазы сердечного цикла (систолическая и диастолическая) и первичности поражения (кардиогенная и некардиогенная). Выделенные на основе этих критериев виды сердечной недостаточности перечислены на рисунке.
Виды сердечной недостаточности по происхождению
По этому критерию выделены миокардиальная, перегрузочная и смешанные формы сердечной недостаточности.
• Миокардиальная форма развивается преимущественно в результате непосредственного повреждения миокарда.
• Перегрузочная форма сердечной недостаточности возникает преимущественно в результате перегрузки сердца (увеличения пред- или постнагрузки).
• Смешанная форма сердечной недостаточности — результат сочетания прямого повреждения миокарда и его перегрузки.
Виды сердечной недостаточности по скорости развития
По быстроте развития симптомов сердечной недостаточности выделены острая и хроническая формы.
• Острая (развивается за несколько минут и часов). Является результатом инфаркта миокарда, острой недостаточности митрального и аортального клапанов, разрыва стенок левого желудочка.
• Хроническая (формируется постепенно, в течение недель, месяцев, годами). Является следствием артериальной гипертензии, хронической дыхательной недостаточности, длительной анемии, пороков сердца. Течение хронической сердечной недостаточности может осложнять острая сердечная недостаточность.
 Виды сердечной недостаточности
Виды сердечной недостаточности
Виды сердечной недостаточности по первичности механизма развития
По снижению сократительной функции миокарда или уменьшению притока венозной крови к сердцу выделены первичная (кардиогенная) и вторичная (некардиогенная) формы сердечной недостаточности.
• Первичная (кардиогенная). Развивается в результате преимущественного снижения сократительной функции сердца при близкой к нормальной величине притока венозной крови к нему. Наиболее часто наблюдается при ИБС (может сопровождаться инфарктом миокарда, кардиосклерозом, дистрофией миокарда), миокардитах (например, при воспалительных поражениях мышцы сердца или выраженных и длительных эндотоксинемиях), кардиомиопатиях.
• Вторичная (некардиогенная). Возникает вследствие первичного преимущественного уменьшения венозного притока к сердцу при близкой к нормальной величине сократительной функции миокарда. Наиболее часто встречается при острой массивной кровопотере, нарушении диастолического расслабления сердца и заполнения его камер кровью (например, при сдавлении сердца жидкостью, накапливающейся в полости перикарда кровью, экссудатом), эпизодах пароксизмальной тахикардии (что приводит к снижению сердечного выброса и возврату венозной крови к сердцу), коллапсе (например, вазодилатационном или гиповолемическом).
Виды сердечной недостаточности по преимущественно поражённому отделу сердца
В зависимости от преимущественного поражения левого или правого отдела сердца различают левожелудочковую и правожелудочковую сердечную недостаточность.
• Левожелудочковая сердечная недостаточность. Может быть вызвана перегрузкой левого желудочка (например, при стенозе устья аорты) или снижением его сократительной функции (например, при инфаркте миокарда), т.е. состояниями, приводящими к уменьшению выброса крови в большой круг кровообращения, перерастяжению левого предсердия и застою крови в малом круге кровообращения.
• Правожелудочковая сердечная недостаточность. Возникает при механической перегрузке правого желудочка (например, при сужении отверстия клапана лёгочной артерии) или высоком давлении в лёгочной артерии (при лёгочной гипертензии), т.е. состояниях, сопровождающихся уменьшением выброса крови в малый круг кровообращения, перерастяжением правого предсердия и застоем крови в большом круге кровообращения.
• Тотальная. При этой форме выражена и левожелудочковая, и правожелудочковая сердечная недостаточность.
Виды сердечной недостаточности по преимущественной недостаточности фазы сердечного цикла
В зависимости от вида нарушения функций миокарда левого желудочка (снижение силы и скорости его сокращения или нарушение скорости расслабления) левожелудочковую сердечную недостаточность подразделяют на систолическую и диастолическую.
• Диастолическая сердечная недостаточность — нарушение расслабления и наполнения левого желудочка. Обусловлена его гипертрофией, фиброзом или инфильтрацией и приводит к увеличению конечного диастолического давления и развитию сердечной недостаточности.
• Систолическая сердечная недостаточность (хроническая) осложняет течение ряда заболеваний. При ней нарушается насосная (нагнетающая) функция сердца, что приводит к уменьшению сердечного выброса.
— Вернуться в оглавление раздела «Патофизиология.»
Использованные источники:
4.Перегрузочная форма сердечной недостаточности, этиология и особенности механизмов развития. Механизмы компенсации.
Перегрузочная форма сердечной недостаточности возник.в результ.чрезмерной нагрузки на сердце.
Существуют варианты в зависимости от того, что страдает:
а) Перегрузочная СН при увеличении преднагрузки.
Преднагрузка – объем крови, притекающий к сердцу. ↑ преднагрузки при гиперволемии, полицитемии, гемоконцентрации, недостаточность клапанов. ↑ преднагрузки(перегрузка объемом) – это увеличении объема перекачиваемой крови.
Патогенез( недостат.клапана сердца аорты): при систоле часть крови возвращается в левый желудочек =>↓диастолич.давления в аорте => кровоснабжение миокарда только в диастолу => ↓ кровенаполнения миокарда и его ишемизация => ↓ сократимости миокарда => развитие СН.
б) Перегрузочная СН при увеличении постнагрузки.
Перегрузка – сопротивление изгнанию крови из желудочков в аорту и легочную артерию. Фактор посленагрузки – ОПСС. При ↑ ОППС -↑ посленагрузка. ↑ постнагрузки – это препятствие при изгнании крови. Таким препятствием может быть артериальная гипертензия, стеноз клапана аорты, сужение аорты и легочной артерии.
Увеличение преднагрузки называют перегрузкой давлением.
Патогенез(стеноз клапана аорты): при систоле сердце прикладывает больше силы для того, чтобы протолкнуть порцию крови через суженное отверстие в аорту => за счет удлинения систолы и укорочения диастолы => кровоснабжение миокарда только в диастолу => ↓ кровенаполнения миокарда и ишемизация миокарда => ↓ сократимости миокарда => на молекулярном и клеточном уровне механизмы патогенеза СН при самых различных причинах и формах СН => нарушение энергообеспечения миокарда => повреждение мембран и ферментных систем кардиомиоцитов => дисбаланс ионов и жидкости в кардиомиоцитах =>расстройства нейро-гуморальной регуляции сердца => ↓ силы и скорости сокращений и расслаблений миокарда => развитие СН.
Компенсированная и декомпенсированная сердечная недостаточность.
Компенсированная СН – состояние, когда поврежденное сердце обеспечивает органы и ткани адекватным кол-ом крови при нагрузке и в покое за счет реализации кардиальных и экстракардиальных механизмов компенсации.
Декомпенсированная СН – состояние, когда поврежденное сердце не обеспечивает органы и ткани адекватным кол-ом крови несмотря на использование механизмов компенсации.
1.Основные этапы становления патофизиологии. Роль отечественных (В.В.Патушев, А.А.Богомолец, И.И.Павлов, И.М.Сеченов, И.Р.Петров, А.М.Чернух, Г.И.Крыжановский) и зарубежных (Р.Вирхов, Ю.Конгейм, Г.Шаде, Г.Селье) ученных.
Первый период(1542-1863)-преподавание пат.физа,ее отдельных эл.вместе с анатомией, физиологией,терапией в основном клинцистами.Впервые применил термин патофизиология Галлиот в 1819г.
Второй период (1863-1924 гг.). Выделением преподавания физиологии и патофизиологии в самостоятельные дисциплины.
Третий период (1924-1950 гг.). В 1924 г.по предложению акад. А.А.Богомольца и проф. С.С.Халатова кафедры общей патологии университетов были переименованы в кафедры пат.физа. Бурное развитием П.Ф.и формированием научных школ, созданием исследовательских институтов.
Четвертый период (с 1950 г. и по настоящее время). Объединению патофизиологов во Всесоюзное общество патофизиологов. С 1957 г. В 1970 г. в Баку прошел I Всесоюзный съезд патофизиологов, а в 1972 г. в Ростове-на-Дону — I международный конгресс патофизиологов. В 1991 г. организуется Международное общество патофизиологов. В результате патофизиология становится наукой, признанной на международном уровне.
Патофизиология — наука, изучающая жизнедеятельность больного организма. Иначе: основные закономерности возникновения, механизма развития (патогенеза) и исхода болезни (выздоровление, реабилитация или смерть).
Задачи патофизиологии:Изучение наиболее общих (типичных) закономерностей отклонений от нормального течения работы клеток и организма в целом. Пашутин- преобразовал общую патологи ю в науку экспериментальную, яв. Автором крупного 1 руководства по патфизу. Богомолец- указал на роль соед ткани в регуляции функций клеток, разделил тк и орг, доказал значение в формировании противоинфекционной и противораковой резистентности орг, разработал антиретикулоэндотелиальную цитотоксическую сыворотку(стимул.функцию соед тк и ↑ резистентность). Петров- изуч.патогенез шока – травматического, ожогового, электрического постгеморрагического, анафил,разработал способы патогенетич.терапии и профилактики шока. Чернух – учение о нейрососудистой регуляции жизнедеятельности клетки при различных пат.процессах вообще и воспалении в частности. Крыжановский-создателем теории генераторных механизмов нейропатологических СД, характеризующихся гиперактивностью систем, основоположник учения о детерминанте. Вирхов— основатель теории клеточной патологии- рассматривает клетку как материальный субстрат болезни, а саму болезнь — как определенную сумму поражений множества отдельных клеток. Конгейм — проследил все стадии воспалит.процесса и описал выхождение лейкоцитов через стенки сосуда как активный процесс эмиграции, их превращение в гнойные шарики и участие в процессе восстановления тканей. Шаде— охарактеризовал типичные физико-химические сдвиги в очагах воспаления: местный ацидоз, гиперосмолярность, накопление ионов калия в интерстициальной жидкости, увеличение тканевого гидростатического давления. Селье— гипотеза общего адаптационного синдрома,
2. Ожирение, виды, этиология, патогенез, последствия. Ожирение – избыточное отложение жира в жировой ткани. Избыток лептина подавляет действие инсулина на клетки печени(инсулин активирует адипоциты,↑ образование лептина, а он воздействует на собственные рецепторы, локализованные на поверхности бета кл, тормозит секрецию инсулина). Первичное ожирение наруш.гормон.связи между жировой тканью и гипоталамусом. Генетическое заболевание, главная черта-абсолютная или относительная лептиновая недостаточность. Вторичное ожирение-сд, нарушение соотношения между липолиза и липогенеза, симптоматический характер и с расстройствами(эндокринопатии, опухоли мозга, нарушения мозгового кровообращения). Степени ожирения – 1ст (масса тела увел на 30%) 2 ст( на 30-50%), 3ст(более чем на 50%).Гипертрофическое ожирение— ↑ размеров адипоцитов. Гиперпластическое ожирение-↑ кол-ва адипоцитов.
По этиологии: экзогенно-конституциональное(переедание), гипоталамическое ожирение(поражения гипоталамуса(травмы гол мозга,опухоли мозга), гормональное ожирение(гипо-, гиперфункцией желез внутренней секреции).По патогенезу: алиментарное(чрезмерном потреблении пищи); метаболическое(↑синтезом жира из углеводов); энергетическое(недостаточное использование жиров в качестве источника энергии).
Последствия: ↓ур. общего белка крови за счет ↓ концентр альбуминов, ↑ фибриногена, продуктов деградации фибрина,↓ ур.гепарина=> наруш.транспорта липидов,↓ фибринолитической активности и ↑ тромбогенных свойств крови=>тромбоэмболий. Возникают нарушения функций ЦНС: утомляемость, сонливость, ухудшение памяти;преждевременное старение, изменения во внутр.органах(жировая инфильтрация печени).
Использованные источники:
Сердечная недостаточность, её виды. Перегрузочная форма сердечной недостаточности. Перегрузка объемом и давлением крови в полости сердца, этиология и патогенез. Систолическая и диастолическая недостаточность. Миокардиальная форма сердечной недостаточности, причины, механизмы.
Классификация форм сердечной недостаточности
- По происхождению
- Миокардиальная
- Перегрузочная
- Смешанная
- По скорости развития
- Острая (минуты и часы) – при ОИМ, острой тампонаде сердца, острой недостаточности МК и АоК, разрывеcor, инфекционных заболеваниях, ТЭЛА.
- Хроническая (недели, месяцы, годы) – при АГ, хронической ДН, длительной анемии, пороках сердца, прогрессирующем атеросклерозе.
- По первичности механизма развития
- Первичная (кардиогенная) — преимущественное ↓ сократительной функции сердца при близкой к нормальной величине притока венозной крови.
- Вторичная (некардиогенная) — преимущественное ↓ венозного притока к сердцу при близкой к нормальной величине сократительной функции миокарда
- По преимущественно поражённому отделу сердца
- Левожелудочковая.
Причина: перегрузка л/желудочка – при стенозе устья аорты, АГ;
↓ сократительной f – при ОИМ, отрыве папиллярной мышцы.
Ведет к: ↓ выброса крови в БКК, перерастяжению л/предсердия, застою в МКК.
Клинически: сердечная астма, отек легких.
- Правожелудочковая.
Причина: перегрузка п/желудочка – при ↓ клапана ЛА, распространенном ИМ;
высокое давлении в ЛА.
Ведет к: ↓ выброса крови в МКК, перерастяжению п/предсердия, застою в БКК
Клинически: легочное сердце, гепатомегалия, набухание шейных вен, отеки нк.
- Тотальная
- По преимущественной недостаточности фазы сердечного цикла
·Диастолическая (↓ наполнения желудочков)
·Систолическая (хроническая) — осложняет течение ряда заболеваний.
Причины развития сердечной недостаточности:
1. Прямое повреждающее действие на миокард
·Физические факторы:
– Сдавление сердца (экссудатом, кровью, эмфизематозными лёгкими, опухолью).
– Воздействие электрического тока (при электротравме, дефибрилляции сердца).
– Механическая травма сердца.
·Химические факторы:
– Химические соединения (разобщители ОХ-Ф, соли Ca, гидроперекиси липидов).
– ЛС в неадекватной дозировке (антагонисты Ca 2+ , гликозиды, адреноблокаторы).
– Дефицит О2 и соединений, необходимых для обмена веществ (соли Ме).
·Биологические факторы:
– Высокие уровни или дефицит БАВ.
– Длительная ишемия или ИМ.
2. Функциональная перегрузка сердца
·Диастолическая перегрузка объемом притекающей крови (↑ преднагрузки):
при гиперволемии, полицитемии, недостаточности клапанов и дефектах перегородок cor, открытом боталловом протоке.
·Систолическая перегрузка давлением при высоком сопротивлении выбросу (↑ постнагрузки): при АГ, стенозах клапанов, сужении крупных артериальных стволов.
Миокардиальную форма обусловлена первичным поражением мышцы сердца физическими, химическими, биологическими факторами или дефицитом субстратов метаболизма;
Перегрузочная форма недостаточности сердца развивается при увеличении сопротивления сердечному выбросу или при перегрузке повышенным объемом притекающей крови. Данная форма сердечной недостаточности наблюдается при врожденных и приобретенных пороках сердца, артериовенозных шунтах, гипертензии большого или малого кругов кровообращения. При этом к сердцу с нормальной сократительной способностью предъявляются чрезмерные требования.
Использованные источники:
