Синдром сердечно сосудистой недостаточности в педиатрии
Острая сердечная недостаточность у детей

В зависимости от типа гемодинамики и некоторых особенностей патогенеза различают следующие клинические варианты острой сердечной недостаточности (ОСН):
· с застойным типом гемодинамики:
— правожелудочковая (венозный застой в большом круге кровообращения);
— левожелудочковая (сердечная астма, отек легких);
· с гипокинетическим типом гемодинамики (синдром малого выброса — кардиогенный шок);
· гипоксемический криз (одышечно-цианотический приступ).
КАРДИОГЕННЫЙ ШОК (синдром малого сердечного выброса)
Шок — остро развивающийся, угрожающий жизни патологический процесс, характеризующийся прогрессирующим снижением тканевой перфузии, тяжелыми нарушениями деятельности ЦНС, кровообращения, дыхания и обмена веществ.
Кардиогенный шок — клинический синдром, характеризующийся артериальной гипотензией и призна-ками резкого ухудшения микроциркуляции и перфузии тканей, в том числе кровоснабжения мозга и почек (заторможенность или возбуждение, падение диуреза, холодная кожа, покрытая липким потом, бледность, мраморный рисунок кожи); синусовая тахикардия носит компенсаторный характер.
Кроме кардиогенного шока, возможными причинами развития шока могут быть:
— Уменьшение общего объема крови (гиповолемический шок) вследствие кровотечения или обезвоживания при потерях из желудочно-кишечного тракта (рвота, диарея), полиурии, при ожогах и др. Основной патогенетический механизм — недостаточность преднагрузки сердца из-за дефицита венозного притока.
— Депонирование крови в венозных бассейнах (распределительный или вазогенный шок) при анафилаксии, острой надпочечниковой недостаточности, сепсисе, нейрогенном или токсическом шоке. Ведущий патогенетический механизм — недостаточность постнагрузки сердца.
Малый сердечный выброс (кардиогенный шок) развивается вследствие несостоятельности насосной функции сердца (острая ишемия миокарда, инфекционные и токсические кардиты, кардиомиопатии), а также в результате обструкции венозного притока к сердцу или сердечного выброса (обструктивный шок) при заболеваниях перикарда (тампонаде перикарда), напряженном пневмотораксе, при острой обтурации атриовентрикулярного отверстия миксомой предсердия, разрыве хорд, клапанов сердца, при массивной тромбоэмболии легочной артерии и др. Тампонада перикарда и обтурация атриовентрикулярного отверстия требуют немедленного хирургического пособия; медикаментозная терапия в этих случаях может лишь усугубить ситуацию.
Особым клиническим вариантом кардиогенного шока является аритмический шок, который развивается как результат падения минутного объема кровообращения вследствие тахикардии/тахиаритмии или брадикардии/брадиаритмии; после купирования нарушения ритма достаточно быстро восстанавливается адекватная гемодинамика.
При развитии синдрома малого сердечного выброса отмечается болевой синдром, проявляющийся выраженным беспокойством ребенка, сменяющимся заторможенностью. Отмечаются падение артериального давления, нитевидный пульс, тахикардия, «мраморная» бледность кожных покровов, спавшиеся периферические вены, липкий холодный пот, акроцианоз, олигоанурия.
Течение кардиогенного шока часто сопровождается развитием отека легких, мезентериальной ишемией, ДВС-синдромом, почечной недостаточностью.
Кардиогенный шок на догоспитальном этапе диагностируется на основании:
· прогрессирующего падения систолического артериального давления;
· уменьшения пульсового давления — менее 20 мм рт. ст.;
· признаков нарушения микроциркуляции и перфузии тканей — падение диуреза менее 20 мл/ч, холодная кожа, покрытая липким потом, бледность, мраморный рисунок кожи, в ряде случаев — спавшиеся периферические вены.
Оказание помощи при кардиогенном шоке
1. Устранение основной причины: купирование нарушений ритма сердца, болевого синдрома. При выраженном болевом синдроме ввести фентанил в дозе 0,01 мг/кг или 1% промедол в дозе 0,1 мл/год жизни внутривенно струйно. Детям первых двух лет жизни назначить ненаркотические анальгетики: баралгин или 50% раствор анальгина в дозе 0,1-0,2 мл/год жизни. При наличии психомоторного возбуждения назначить 0,5% раствор диазепама (седуксен, реланиум) в дозе 0,1-0,3 мг/кг внутривенно струйно.
2. При отсутствии признаков застойной сердечной недостаточности (одышки, влажных хрипов в задне-нижних отделах легких) больному необходимо придать горизонтальное положение.
3. При развернутой клинической картине шока и отсутствии признаков застойной сердечной недостаточности терапию следует начинать с внутривенного введения жидкости (инфузионная терапия для увеличения преднагрузки) под контролем артериального давления, ЧСС, частоты дыханий и аускультативной картины легких. Вводится реополиглюкин в дозе 5-8 мл/кг + 10% раствор глюкозы и 0,9% раствор хлорида натрия в дозе 50 мл/кг в соотношении 2 к 1 с добавлением кокарбоксилазы и 7,5% раствора калия хлорида в дозе 2 ммоль/кг массы тела.
4. Увеличение сердечного выброса достигается:
— назначением допамина (6-9 мг/кг/мин), обладающего положительным инотропным действием. Допамин — агонист допаминовых рецепторов вызывает возбуждение α- и β-адренорецепторов, усиливает выделение норадреналина в синаптическую щель, увеличивает силу сокращений сердца и сердечный выброс, влияние препарата на ЧСС незначительно. Препарат способствует перераспределе-нию общего сосудистого периферического сопротивления, вызывая дилатацию почечных и мезентериальных сосудов и вазоконстрикторный эффект; улучшение почечной перфузии способствует увеличению диуреза. Инфузия допамина проводится в отделении реанимации под непрерывным мониторным контролем с помощью дозатора в течение 24-48 ч. Действие наступает через 5 мин, его пик — через 5-7 мин. Учитывая возможный тахикардитический и аритмогенный эффект допамина, препарат применяется очень короткими курсами, только в крайне тяжелых случаях и при полном истощении симпатико-адреналовой системы, при нарастании ОСН до III степени.
— введением препаратов, обладающих положительным хронотропным действием: адреналин, норадреналин (0,05-0,2 мкг/кг/мин).
5. Отсутствие эффекта от допамина или невозможность его использования в связи с тахикардией, аритмией служит показанием к присоединению или проведению монотерапии добутамином, который в отличие от допамина обладает более выраженным сосудорасширяющим эффектом и менее выраженной способностью вызывать увеличение ЧСС и аритмии. 250 мг препарата разводится в 500 мл 5%-ного раствора глюкозы (1 мл смеси содержит 0,5 мг, а 1 капля — 25 мкг добутамина); при монотерапии он назначается в дозе 2,5 мкг/кг/мин с увеличением каждые 15-30 мин на 2,5 мкг/кг/мин до получения эффекта, побочного действия или достижения дозы 10 мкг/кг/мин, а при комбинации добутамина с допамином — в максимально переносимых дозах.
Добутамин — β1-адреномиметик, оказывает положительное инотропное действие на сердце, умеренно увеличивает ЧСС, а также ударный и минутный объемы сердца, снижает общее периферическое и сосудистое сопротивление малого круга кровообращения, при этом системное АД имеет тенденцию к повышению, уменьшает давление наполнения желудочков сердца, увеличивает коронарный кровоток, улучшает снабжение кислородом миокарда. Увеличение сердечного выброса улучшает перфузию почек и повышает экскрецию натрия и воды. Препарат применяют при сниженном почечном кровотоке и сердечном выбросе, умеренной гипотонии. Добутамин не назначается при систолическом АД 
Использованные источники:
Острая сердечно-сосудистая недостаточность у детей. Другие неотложные состояния
Острая недостаточность сердечно-сосудистой системы является показанием к неотложным мероприятиям, причем острая недостаточность может быть или преимущественно за счет поражения сердца — сердечная недостаточность, или за счет поражения сосудистой системы — сосудистая недостаточность. При сердечной недостаточности чаще наблюдается клинический синдром левожелудочковой недостаточности с застоем в малом круге (застойные явления в легких), периферическими отеками, одышкой и приступами сердечной астмы. Застой в крупных венах, а также в печени выражен незначительно или появляется вторично. Реже наблюдается синдром правожелудочковой недостаточности с венозным застоем в большом круге (характерно переполнение кровью полых вен, цианоз, застой в печени с ее резким увеличением), с отеками и одышкой. Иногда возникает тотальная недостаточность сердца. Патоморфологическим субстратом сердечной недостаточности являются дистрофические, биохимические изменения миокарда в связи с нарушением обмена при заболеваниях, физическом напряжении, перегрузке.
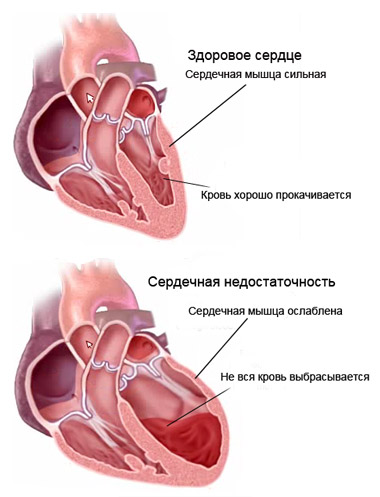
Острая сердечная недостаточность
Острые приступы наблюдаются у детей любого возраста: в грудном возрасте при субэндокардиальном фиброэластозе, первичном интерстициальном миокардите, у детей после года при ревматических миокардитах и пороках сердца, при миокардите дифтерийном и брюшнотифозном, при остром нефрите у больных всех возрастных групп, при врожденных пороках сердца, главным образом коарктации аорты (стеноз перешейка аорты, нередко вызывающем раннюю острую недостаточность), боталловом протоке большого диаметра, незаращении (дефекте) межжелудочковой перегородки, транспозиции крупных сосудов.
Общие симптомы острой недостаточности сердца:
сильная одышка с учащенным поверхностным дыханием при участии вспомогательных мышц, кашель;
бледность, часто с сероватым или цианотическим оттенком (в легких случаях цианоз вокруг рта, пальцев, иногда всего тела, преимущественно при врожденных пороках);
малый нитевидный пульс тахикардия от 150 до 200 ударов в минуту, приглушенные или глухие тоны, систолический шум, трехчленный ритм;
иногда в задненижних частях легких мелю влажные хрипы;
увеличенная болезненная печень (основной признак, иногда единственный, в грудном возра сте);
температура может быть повышенной или нормальной;
диспепсические явления, рвота, иногда понос;
отеки на лице, ладонях, стопах. При регулярно взвешивании можно выявить скрытые отеки; асцит бывает редко;

изменение поведения ребенка — отказывается от игр, избегает всяких движений;
метеоризм у детей грудного возраста;
жалобы на боли в животе (в связи с набуханием печени), сердцебиение (у старших детей), редко на боли в сердце;
при рентгеноскопическом исследовании выявляют увеличение поперечника сердца (нормальные размеры сердца в сомнительных случаях позволят исключить недостаточность сердца).
Однако необходим осторожный подход к интерпретации рентгенограммы, так как форма и размер сердца ребенка меняются в зависимости от фазы дыхания, цикла сердечной деятельности (систола, диастола), положения ребенка, высоты стояния диафрагмы.
Левожелудочковая недостаточность сердца моя проявиться синдромом сердечной астмы и отеком легких.
Синдром сердечной астмы
Внезапные при ступы удушья с сильным беспокойством могут быть и в более старшем детском возрасте при острой сердечно недостаточности (левожелудочковой) как осложнение ревматического порока сердца, своевременно не распознанного острого миокардита. Такие же приступы удушья бывают при остром нефрите с быстро развившимся повышением артериального давления. При остром нефрите может быть различной степени недостаточность кровообращения, при легком нефрите выраженная незначительной одышкой, при тяжелом нефрите — сильной одышкой в вынужденном полусидячем положении (приступ сердечной астмы). При нарастании сердечной слабости повышенное артериальное давление снижается, картина острого нефрита затушевывается и больной трактуется как страдающий заболеванием сердца. При гнойном перикардите, врожденном пороке сердца и приобретенной гипертрофии сердца в грудном возрасте наблюдаются те же явления — внезапные приступы удушья.
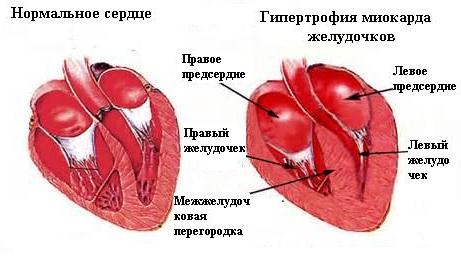
Механизм развития.
При слабости левого желудочка падает давление в артериальной системе, с повышением его в венозной. Увеличение остаточной крови в левом желудочке и левом предсердии ведет к застою в малом круге и развитию острой сердечной недостаточности. Значительное влияние имеют и патологические рефлексы со стороны центральной нервной системы. При одновременном токсическом повреждении капилляров (усиление проницаемости) сердечная астма осложняется отеком легких (типичное осложнение митрального стеноза при физическом и психическом перенапряжении).
внезапная слабость, головокружение, сильное беспокойство;
приступ резкого удушья, кашель, учащенное дыхание, малый частый пульс (реже напряженный);
вынужденное сидячее положение. Больной упирается руками в края кровати, лицо бледное с синеватыми губами, холодный пот на лбу; цианотичные холодные конечности;
дыхание затрудненное, с затрудненным вдохом, но может быть и астмоподобное с затрудненным выдохом. Голос не хриплый. При откашливании мокрота пенистая, серозная;
в легких рассеянные сухие хрипы, а в нижних отделах и мелкопузырчатые влажные. Коробочный оттенок перкуторного звука;
живот может быть вздут, так что с трудом прощупывается увеличенная печень. У больного нефритом могут быть отеки на теле;
при рентгеноскопии контуры сердца сильно расширены в обе стороны.
Прогноз серьезный, особенно в грудном возрасте. Весьма важен дифференциальный диагноз с бронхиальной астмой. При сердечной астме: дыхание постоянно учащено; в легких влажные клокочущие хрипы; нередко нарушен ритм сердечной деятельности; данные анамнеза: заболевание ревматизмом с поражением сердца, врожденный порок сердца или заболевание почек нефритом.
Лечение
покой, сидячее положение (с опущенными ногами) или полусидячее в постели с приподнятым головным концом (способствует оттоку крови к нижним конечностям и этим разгружает малый круг кровообращения);
вдыхание увлажненного кислорода;
подкожные инъекции кордиамина (коразола) по 0,4-1 мл или 20% камфарного масла по 1 мл (стимулирует дыхание и кровообращение);
внутримышечные инъекции 12% раствора эуфиллина по 0,5-1,2 мл с 2 мл 1% раствора новокаина или внутривенно, 2,4% раствор эуфиллнна с 8-летнего возраста по 2-5 мл с 10-15 мл 20-40% раствора глюкозы (сосудорасширяющее действие с улучшением питания миокарда, увеличение диуреза, снятие бронхоспазма, улучшение мозгового кровообращения;
при отсутствии эффекта показано кровопускание у детей старше 8 лет 100-250 мл. Вместо кровопускания детям моложе 8-10 лет рекомендуются депонирование крови (для разгрузки сердца) —давящая повязка (резиновые бинты) на бедра и плечи в средней трети их. При этом плечи и нижние конечности должны быть синеваты, но не бледны, артерии не должны быть сдавлены. Давящая повязка накладывается на 15-30 минут с постепенным ослаблением (давящая повязка противопоказана при отеках, тромбофлебите, септическом эндокардите);
из сердечных глнкозидов внутривенно 0,03-0,3 мл 0,05 и раствора строфантина с 5-10 мл 40% раствора глюкозы, вводить медленно в течение 4-6 минут (во избежание шока) или внутримышечно 0,05-0,35 мл вместе
Использованные источники:
Сердечная недостаточность у ребенка: как своевременно выявить симптомы угрожающей чаду болезни
Большинство заболеваний протекает наиболее сложно и грозит самыми тяжёлыми последствиями, появляясь у детей.
Их организм ещё не получает нужной устойчивости к болезням, а выявление симптомов бывает осложнено.
Поэтому столь важно следить за состоянием ребёнка и внимательно относиться к любым тревожным сигналам. Далее в статье очень нужная и важная информация о том, каковы симптомы и лечение сердечной недостаточности у детей.
Общая информация
Сердечная недостаточность у детей связана со снижением сократительной способности миокарда (сердечной мышцы). Выталкиваемое за раз количество крови не обеспечивает потребности органов и тканей, вызывая отёки, сложности с дыханием и общее недомогание.
Несвоевременно выявленная сердечная недостаточность – серьёзная угроза для жизни вашего чада. Поэтому разберёмся в причинах и симптомах болезни.
Причины развития и факторы риска
Причины заболевания почти не отличаются у детей разного возраста:

- врождённые пороки сердца;
- перенесённая травма, операция на сердце или тяжёлое инфекционное заболевание;
- миокардиты;
- заболевания лёгких, почек, ревматизм;
- прочие болезни сердца и сосудов.
Особенно велика вероятность заболевания в следующих случаях:
- ребёнок имеет плохую наследственность (имелись проблемы с сердцем у одного или обоих родителей);
- у малыша наблюдается ишемическая болезнь;
- чадо страдает хронической аритмией или гипертонией.
Классификация: степени заболевания
У детей и взрослых существует два этапа сердечной недостаточности у детей – хронический и острый. Второй является осложнением и связан с резким усилением симптомов, при которых патологию уже невозможно не заметить.
В первом случае возникают проблемы с наполнением сердца кровью, во втором – со снижением его сократительной способности и недостаточным выбросом крови.
Также сердечная недостаточность подразделяется на левожелудочковую, или сердечно-лёгочную, при которой под ударом оказываются лёгкие, входящие в малый круг кровообращения, и правожелудочковую, которая затрагивает печень и почки. Кашель и затруднённое дыхание характерны для первого типа, отёки и проблемы с селезёнкой – для второго.
Выделяют четыре стадии заболевания:
- На первой симптомы остаются почти незаметными, физические нагрузки вызывают значительную усталость и одышку, ребёнок старается избегать активных игр.
- На второй стадии ускоряется сердцебиение, повышается темп дыхания при левожелудочковом типе либо печень начинает выпирать из-под нижнего ребра на несколько сантиметров.
- Третью стадию характеризуют ускоренный до полутора раз сердечный ритм, одышка, кашель и хрипы в лёгких либо выпирание печени вместе с заметным увеличением шейных вен.
- Наихудшие из симптомов четвёртой стадии – отёк лёгких или общая отёчность организма в зависимости от типа заболевания.
Признаки
Признаки, позволяющие выявить болезнь, зависят от возраста. Характерно, что на ранних стадиях выявить их, а тем более связать с сердечной недостаточностью, почти невозможно. Они не заметны со стороны и не отвлекают внимание ребёнка. Однако постепенно симптомы проявляются всё сильнее и становятся постоянным фактором, сильно снижающим качество жизни. У младенцев о заболевании говорят:

- беспокойство;
- плаксивость;
- неровное дыхание;
- потливость;
- быстрая потеря интереса к груди во время кормления;
- срыгивания;
- беспокойный сон.
Выявление болезни упрощается с возрастом. Привлекают внимание родителей:
- необычно низкая подвижность, проведение большого количества времени сидя или лёжа;
- одышка, не только появляющаяся при физической активности, но и со временем становящаяся постоянным спутником;
- кашель и хрипы;
- головокружения;
- болезненные ощущения за грудиной;
- бледность кожи;
- обмороки;
- синеватость губ либо пальцев;
- лёгкая утомляемость;
- потемнения в глазах, чёрные «мушки» перед ними;
- нарушения в работе желудка и кишечника, тошнота и рвота;
- возможны набухание шейных вен и отёчность нижней половины тела – признаки поздней стадии сердечной недостаточности.
У детей заболевание лечится исключительно в стационарных условиях, и чем быстрее врач обследует ребёнка, тем выше шансы успешного лечения без осложнений.
Появление тревожных сигналов: к какому врачу обратиться
Нередко родители обращаются к педиатру или ЛОРу из-за кашля и одышки, а настоящая причина проблем выявляется уже в кабинете врача.

Другим вариантом является самостоятельное выявление симптомов и обращение к педиатру.
В любом случае в итоге ребёнок должен попасть на приём к кардиологу, который подтверждает или исключает заболевание.
Заметить сердечную недостаточность можно и в ходе обследования другими специалистами при следующих способах диагностики:
- Мануальном обследование, или аускультации, когда врач ощупывает брюшную полость пациента. Этот способ позволяет выявить увеличение страдающих при болезни внутренних органов.
- Измерении артериального давления и частоты сердечного ритма.
- Рентгеноскопии грудной клетки, в ходе которой можно заметить слишком большой размер сердца или накопившуюся в лёгких жидкость.
- ЭКГ, ЭхоКГ или томографии.
- Сдаче анализа крови.
Диагностика: как распознать по отклонениям в результатах обследования
Уточнением диагноза, стадии сердечной недостаточности и назначением лечения занимается кардиолог. Необходимые методы обследования включают:
- ЭКГ;
- ЭхоКГ;
- томографию;
- рентгенографию грудной полости;
- анализ крови;
- суточное ношение допплер-монитора, снимающего кардиограмму и показывающего полную картину сердечных сокращений.
Смотрите видео, в котором о заболеваниях сердца расскажет детский врач-кардиолог:
Лечение
Эффективность и сроки избавления от болезни зависят от своевременности выявления проблемы. Обязательным спутником медикаментозной терапии является постельный режим, исключающий нагрузки на сердце.
Терапия ведётся в следующих направлениях:

-
Стимулирование способности сердечной мышцы к сокращению: для этого пациенту дают сердечные гликозиды (например, дигоксин).
Лекарство начинают вводить в виде внутривенных инъекций, со временем переходя на таблетки.
- Снижение сердечных нагрузок: приём диуретиков (например, урегита) позволяет избавиться от отёков тела и внутренних органов.
- Ингибиторы АПФ действуют с первыми двумя группами препаратов, позволяя постепенно снижать их дозировки при сохранении высокого эффекта.
- Схожие функции выполняют бетаадреноблокаторы.
- В то же время проводят терапию сопутствующих заболеваний и лечат другие пострадавшие органы.
- Правильное питание. Исключение избытка соли, пряностей и жирных продуктов вкупе с достаточным количеством минералов, витаминов и аминокислот – ключ к здоровью на многие годы.
-
Контроль массы тела. Зачастую родители делают отпрыскам медвежью услугу, следя, чтобы они всегда были сытыми.
Стоит прислушиваться к ребёнку, когда он заявляет о сытости, и не приучать к чрезмерному количеству жирной пищи, выпечки и сладостей.
- Отдых. Количество учебных заданий и дополнительных кружков нужно соизмерять с возможностями детей. Также не стоит позволять им привыкнуть жертвовать сном в пользу компьютерных игр.
- Сильным фактором риска оказывается стресс, поэтому исключение нервных ситуаций положительно скажется на здоровье отпрыска.
- I степень – недостаточность скрытого характера, которая проявляется только при физической нагрузке;
- II степень – долго протекающая недостаточность, проявления которой можно обнаружить и в спокойном состоянии. При II А степени гемодинамика (движение крови по сосудам) нарушена слабо и лишь в одном из отделов (большом или малом круге кровообращения). При II Б степени наблюдаются сильные сбои гемодинамики в двух кругах одновременно.
- III степень – заключительная стадия, проявляющаяся дистрофическими трансформациями в органах, при этом кровяное движение по сосудам тяжело нарушено, обмен веществ прочно изменен, а структура тканей и органов безвозвратно модифицирована.
- инфекционно-воспалительных заболеваний миокарда (бактериальные, токсические и вирусные кардиты);
- врожденных кардитов и микрокардиопатиях;
- врожденных или приобретенных пороков сердца;
- электролитной недостаточности;
- серьезной легочной патологии (сильные приступы бронхиальной астмы, пороки дыхательной системы, острая гипоксия);
- тяжелых анемий, аритмий и острых невритов;
- нервно-мышечных заболеваний;
- опухолей в области сердца и клапанного аппарата;
- патологий соединительной ткани;
- васкулитов.
- сильная усталость;
- головокружение, помутнение в глазах и обморочное состояние;
- одышка;
- тахикардия;
- бледная кожа;
- синюшность пальцев и губ;
- плохой беспокойный сон;
- кашель и влажные легочные хрипы;
- отеки специфического характера.
- учащенный пульс;
- сильная потливость;
- одышка даже при незначительном физическом и эмоциональном напряжении;
- бледность кожи;
- срыгивание после кормления;
- отказ от материнской груди;
- влажный хрип в области легких;
- плохой сон в горизонтальной позе.
- прием сердечных гликозидов для повышения сократительной функции миокарда (сначала вводят внутримышечно, а при ослабевании симптомов назначают в форме таблеток);
- прием диуретиков для снятия внешней отечности, удаление застойных проявлений в органах и уменьшение сердечной нагрузки;
- использование первичных средств при терапии детской сердечной недостаточности в форме ингибиторов АПФ, которые продлевают действие сердечных гликозидов, и позволяют уменьшить дозировку диуретиков;
- включение в терапевтическую схему кардиотропных препаратов, средств для улучшения микроциркуляции крови и поправки электролитных сбоев;
- внедрение в лечебный процесс бета-адреноблокаторов, улучшающих функции сердца, снижающих частоту сердечных сокращений и оказывающих антиаритмический эффект.
- использование кардиотонических средств и мягких успокоительных препаратов;
- одновременно проводится лечение других органов, которые пострадали вследствие плохой сердечной деятельности, а также санация источников хронической инфекции.
- большой (все сосуды тела, мозга и внутренних органов);
- малый (легочные артерии и вены).
- Недостаточность левых отделов сердца (преимущественно левого желудочка, что приводит к застою крови в малом круге кровообращения).
- Недостаточность правых отделов сердца (что ведет к общему застою крови в сосудах тела)
- Смешанная форма сердечной недостаточности.
- Врожденные пороки развития сердца и магистральных сосудов.
- Приобретенные пороки клапанного аппарата сердца.
- Миокардит у новорожденных или инфекционный (ревматический) у детей старшего возраста.
- Кардиомиопатия различных форм.
- Нарушение сердечного ритма (аритмии).
- Недостаток гемоглобина в крови (анемия).
- Метаболические нарушения, приводящие к изменению нормального кислотно-щелочного равновесия и ионного состава крови.
- Застой крови в сосудах. Это ведет к устремлению жидкой части плазмы крови в ткани, что приводит к отекам, а в случае с малым кругом кровообращения – к отеку легких (это одно из опасных осложнений).
- Повышение венозного давления, изменение вен и их расширение.
- Гипоксия тканей и органов с их последующей дистрофией и атрофией. Это ведет как к общей заторможенности ребенка, так и к изменению функциональной активности внутренних органов.
- Гипоксия ведет к изменению кислотно-щелочного равновесия в органах и тканях что приводит к ацидозу и нарушению нормальных метаболических реакций.
- Одышка (увеличение числа дыхательных движений по отношению к норме для данного возраста), которая возникает при минимальной физической нагрузке.
- Тахикардия (увеличение частоты пульса). Степень нарастания одышки и тахикардии зависит от выраженности сердечной недостаточности у ребенка.
- Беспокойство новорожденного ребенка при кормлении (сосание для него – это эквивалент физической нагрузки).
- Возникновение влажных хрипов в легких, несвязанных с респираторными инфекциями.
- Появление отеков на стопах и голенях, которые усиливаются при физической нагрузке или к вечеру.
- Для острого развития декомпенсации сердечной недостаточности характерны заторможенность ребенка, угнетение его сознания, ускорение частоты пульса и дыхания, холодные и синюшные конечности, сниженное артериальное давление и развитие кардиогенного шока.
- Морфологическую структуру и размеры камер сердца, толщину стенок органа. Также УЗИ позволяет пространственно оценить правильность расположения сосудов и выявить крупные анатомические дефекты межпредсердной и межжелудочковой перегородки или клапанов (сердечные пороки).
- Внутрисердечный кровоток и функцию клапанов, оцениваемую с помощью допплерографии. Если существует недостаточность или стеноз клапанов, а также дополнительные отверстия в сердечных перегородках или створках клапанного аппарата, такой режим УЗИ выявит их.
- Фракцию сердечного выброса. Благодаря оценке размеров желудочков и скорости кровотока, программное обеспечение УЗИ аппарата позволяет вычислить такой показатель, как фракция сердечного выброса. Именно он и отражает, насколько сохранена способность сердца перекачивать кровь.
- сознание;
- дыхание;
- пульс на крупных артериях (например, на сонных артериях шеи).
- ограничение физических нагрузок;
- регулярный прием и введение лекарственных средств;
- диету;
- лечебную и дыхательную гимнастику.
Весь курс лечения происходит в стационарных условиях. Излишне напоминать, что приём лекарств должен строго соответствовать указаниям лечащего врача и контролироваться им.
Хорошим дополнительным средством лечения (именно дополнительным!) является народная медицина.
Диета и образ жизни
Какая диета при сердечной недостаточности должна быть у ребенка? Диета является одним из важнейших факторов реабилитации и должна соответствовать рекомендациям врача после выписки.
Нужно есть много свежих фруктов и молочных продуктов. Пища должна содержать значительное количество калия и небольшой объём соли, дабы избегать отёчности. Рекомендуется пищу солить не на этапе готовки, а во время подачи на стол.

Физические нагрузки должны соответствовать состоянию ребёнка.
Имевшим сердечную недостаточность первой степени показаны аэробные нагрузки, прогулки (пешие летом и лыжные зимой).
Обычно они освобождаются от занятий физкультурой или переводятся в особую группу.
После заболевания второй степени к быстрой ходьбе и бегу нужно относиться очень аккуратно, а после третьей предпочтительны прогулки в сидячем положении.
Меры профилактики
Никогда не столкнуться с сердечной недостаточностью у своих детей (или застраховаться от возвращения болезни) помогут меры профилактики. Соблюдать их несложно, однако это поможет сделать жизнь ребёнка здоровой, а его самочувствие – стабильно замечательным:
-
Физическая активность. Даже умеренные занятия спортом (пешая дорога до школы или подъём по лестнице вместо лифта) значительно снижают риски сердечной недостаточности.

Каковы же прогнозы при лечении сердечной недостаточности у детей? В большинстве случаев своевременное врачебное вмешательство и точное следование рекомендациям докторов способны эффективно избавлять от симптомов заболевания.
И в завершение еще много полезной информации о сердечно-сосудистой недостаточности (острой и хронической) и других заболеваниях сердца у детей:
Использованные источники:
Симптомы сердечной недостаточности у детей
Сердечная недостаточность во многих экономически развитых странах превратилась не только в медицинскую, но и социально значимую проблему, ведущую к ранней инвалидности. Часто сердечная недостаточность у детей начинает проявляться еще в грудном возрасте по причине врожденного порока сердца, легочных заболеваний и других не менее серьезных патологий. В общей структуре детской смертности в условиях стационара на долю сердечных заболеваний приходится около 26%.

Формы и классификация детской сердечной недостаточности
Сердечная недостаточность у детей представляет собой состояние, когда сердце не способно перенаправить венозный приток в естественный сердечный выброс. Имеется две формы заболевания: хроническая и острая.
Хроническая форма развивается медленно, на протяжении нескольких месяцев, а может и лет. Она образуется вследствие многих болезней сердечнососудистой системы, которые провоцируют ухудшение насосной деятельности сердца и развитие гиперактивации нейрогормональных систем. Синдром характеризуется учащением сердцебиения, сильной усталостью, одышкой, жидкостным застоем в организме, а также ослабление физической активности.
Острая форма сердечной недостаточности у ребенка образуется стремительно. Она проявляется приступами удушья и одышки, кардиогенным шоком и отеком легких. Такая форма болезни образуется вследствие разрыва стенок левого желудочка или митрального и аортального порока сердца.
В педиатрии не существует единой классификации болезни. Нередко врачи используют классификацию Белоконь Н.А., разделяющую заболевание на правожелудочковый и левожелудочковый тип.
Правожелудочковая патология возникает как следствие патологии правых отделов сердца и характеризуется набуханием вен на шее, цианозом пальцев, подбородка, ушей и кончика носа, повышенным венозным давлением, отечностью и небольшой желтушностью. Левожелудочковый тип формируется при патологиях левых сердечных отделов и выражается приступами удушья и одышки, отеком легких, снижением кровоснабжения в мозге и кровеносных сосудах миокарда.
Классификация Стражеско Н.Д и Василенко В.Х. выделяет наличие следующих степеней сердечной недостаточности у детей:

Причины детской сердечной недостаточности
Причины развития заболевания у детей разных возрастных категорий отличаются. У только родившихся детей и младенцев первых месяцев жизни болезнь формируется в результате врожденных пороков сердца и миокардитов, а также сердечными сбоями при анемии, сепсисе и пневмонии. Дети возрастной категории от 1 до 3 лет могут приобрести миокардиты острой и подострой формы, которые также провоцируют возникновение сердечной недостаточности.
Болезнь зачастую наблюдается у детей при наличии:
Симптомы детской сердечной недостаточности
Симптоматика болезни и степень ее проявления могут изменяться в зависимости от возраста ребенка, продолжительности течения заболевания и от того, какая область сердца поражена глубже. Однако для всех типов недостаточности можно указать общие внешние признаки:
В начальной фазе заболевания для обнаружения симптомов сердечной недостаточности ребенок должен находиться в определенном физическом состоянии: активные игры, бег, прыжки или длительный плач грудного малыша. Но в дальнейшем симптоматика будет проявляться и в спокойном состоянии, а сон нарушаться чувством удушья. Больные дети плохо набирают вес, медленнее развиваются и тяжело переносят физическую нагрузку.

Важно понимать, что малыши не всегда сообщают о нехватке кислорода. Родителям нужно бить тревогу, если ребенок учащенно дышит c помощью грудных мышц, а при незначительной нагрузке крылья его носа раздуваются.
Особое внимание следует обратить на внешние симптомы болезни у младенцев первых месяцев жизни, поскольку именно в этот период болезнь сложно диагностируется. При обнаружении следующих признаков сердечной недостаточности у грудничка следует незамедлительно обратиться к врачу:
Одышка возникает вследствие избыточного количества крови в малом круге кровообращения, который включает в себя и легкие. Ребенок, находясь в лежачем положении и испытывая удушье, старается сесть или лечь таким образом, чтобы существенно приподнять грудь. Ведь в таком положении избыток крови стекает вниз, хрипы успокаиваются, а удушье ослабевает.
Важно! Признаки синдрома сердечной недостаточности левожелудочкового типа у новорожденных детей схожи с проявлениями заболеваний легких, поэтому только ЭКГ или рентгеновский снимок способны установить истинную природу болезни.
Лечение сердечной недостаточности у детей
Ранняя диагностика и лечебные меры по устранению сердечной недостаточности у детей прогнозируют положительный исход болезни. Терапия осуществляется на основании предоставленных инструментальных и клинических данных, комплекса лабораторных анализов и консультаций узкоспециализированных врачей. Для подбора лечебного плана необходимо поставить точный диагноз и выявить форму заболевания и ее степень.
На начальной стадии заболевания при отсутствии пороков сердца младенцы могут обойтись ограничением физической активности, питанием посредством бутылочки или рожка (реже с помощью зонда) и уменьшением снабжения водой и натрием для снижения сердечной нагрузки. Беспокойным малышам в качестве дополнения назначают успокаивающие препараты. При наличии у грудного ребенка тяжелой формы заболевания необходимо обеспечить возвышенное положение кровати и полный покой.

Общее лечение сердечной недостаточности проводится по нескольким направлениям:
В острый период болезни необходимо соблюдать постельный режим и стараться проводить время в полусидячем положении. Остальная физическая активность согласовывается с лечащим врачом.
Очень важно придерживаться щадящей диеты, избегая богатые натрием продукты, острой, жирной и жареной пищи. Также необходимо ограничить потребление соли, жидкости, продуктов и напитков, стимулирующих газообразование. В рацион больного полезно включить продукты, содержащие большое количество калия.
Профилактика сердечной недостаточности у детей
Для предотвращения детской сердечной недостаточности разработаны специальные профилактические меры, направленные на исключение риска возникновения заболевания.
Детям всех возрастных категорий необходимо сбалансированное питание, которое насытит организм нужными микроэлементами и веществами. Обязательным пунктом рациона ребенка является потребление клетчатки, рыбьего жира и белка.
Важно оградить ребенка от стрессов, создав для него гармонию в семье и обеспечив психоэмоциональный комфорт. Необходимо всегда находить время для отдыха и не нагружать ребенка чрезмерным посещением всевозможных занятий и кружков. Детский организм должен восстановиться, особенно после школы.
Контроль над весом – также важный момент в профилактике заболевания, ведь избыточный вес – прямая дорога к болезням сердца. Сначала наблюдается повышение артериального давления, далее усиливается нагрузка на сердце, что в итоге приводит к сбоям в функционировании органа.
Зачастую дети старшего возраста мало двигаются и проводят много времени за компьютером. Ребенок без регулярной физической нагрузки сильнее подвержен нарушениям кровообращения и истончению мышечных волокон, что приводит ко многим болезням. Поэтому спорт должен занять почетное место в жизни каждого ребенка.
Прогноз терапии сердечной недостаточности у детей будет благоприятным, если вовремя устранить причину патологии. Грамотно подобранное лечение и безукоризненное выполнение предписаний лечащего врача не заставят ждать положительных результатов.
Использованные источники:
Симптомы, признаки и помощь при детской сердечной недостаточности
Сердечная недостаточность у детей – это синдром, который свидетельствует о недостаточной фракции сердечного выброса, то есть о нарушенной насосной функции сердца. Главная опасность такого состояния для ребенка заключается в развитии тотального дефицита кислорода во всех органах и тканях организма (гипоксия). В зависимости от степени тяжести сердечной недостаточности, она может проявляться как незначительными признаками (одышкой, кашлем и т.д.), так и привести к потере сознания, а также дальнейшему наступлению летального исхода за считанные минуты.
Сердце и сердечная недостаточность
Сердце, бесспорно – это один из важнейших органов человека. Его задача путем постоянного сокращения обеспечивать необходимую скорость кровотока и давление в сосудистой сети, чтобы доставить кислород и другие важные компоненты крови ко всем без исключения тканям организма. Особенно актуальными являются проблемы с сердцем, которые возникают и диагностируются сразу после рождения ребенка или в детском и подростковом возрасте. В первом случае речь чаще всего идет о врожденных аномалиях развития и формирования такого органа. Часто лечение данной патологии подразумевает проведение сложной кардиохирургической операции как можно быстрее. Развитие заболеваний сердца у детей и подростков также несет опасность для здоровья, поскольку затягивание диагностики и лечения этих патологий очень часто ведет к дальнейшей инвалидности.

Знание особенностей развития и прогрессирования сердечной недостаточности позволят любому родителю вовремя заподозрить у любого ребенка первые тревожные симптомы. Основы оказания неотложной помощи в таком случае должны быть известны всем без исключения взрослым, особенно тем лицам, которые работают в детских коллективах, являются спортивными тренерами, преподавателями физической культуры и др. Если в случае развития острой сердечной недостаточности с последующей остановкой сердца в течение первой минуты оказать правильную неотложную помощь, шансы восстановления нормальной сердечной деятельности у детей равны 70-80%.
Причины и механизм развития
Вся сердечно-сосудистая система человека делится на 2 замкнутых круга кровообращения:
Сердце в этой системе играет роль центрального насоса, который благодаря правым отделам перекачивает кровь через малый круг кровообращения, что позволяет ей насытится кислородом; левые отделы сердца перекачивают кровь через все сосуды тела. Исходят из особенностей такой системы, принято выделять 3 основных вида сердечной недостаточности:
В зависимости от типа возникшей недостаточности кровообращения выделяют определенный перечень клинических симптомов, а также степень тяжести данного патологического состояния.
Острая сердечная недостаточность у детей может возникать по причине следующих патологий:
Основными патогенетическими механизмами развития симптомов сердечной недостаточности являются:
Симптомы патологического состояния
Основные симптомы сердечной недостаточности у детей зависят от степени тяжести патологии и проявляются следующим образом:
Признаки такой сердечной патологии у ребенка – это повод срочно обратиться за медицинской помощью. У новорожденных детей явления недостаточности функции сердца выявляются еще неонатологами в первые сутки жизни. Проводится комплексное обследование и установление причины развития этого состояния. У детей и подростков симптомы сердечной недостаточности могут быть скрыты за признаками основного заболевания, и часто проявляются внезапно как осложнение.
Иногда признаки снижения насосной функции сердца могут быть приняты за дыхательную недостаточность и патологию легких. Изменения внутренних органов (в частности увеличение печени) также могут имитировать целый ряд патологий, среди которых сердце не будет рассмотрено врачом в первую очередь в качестве первопричины. Поэтому диагностике инструментальными методами обследования ребенка отводится особое место в оценке состояния пациента и определения степени тяжести сердечной недостаточности.
Диагностика сердечной недостаточности
Диагностика сердечной недостаточности начинается с общего осмотра врачом. Внешние признаки такого синдрома позволяют врачу быстро определиться и принять решение либо об оказании неотложной помощи, либо о проведении дальнейшей диагностики. Аускультация сердца выявляет приглушенность тонов, а также появление дополнительных патологических аритмичных сердечных тонов. Также при аускультации выявляются мелкопузырчатые влажные хрипы, характерные для левожелудочковой сердечной недостаточности. Пальпация живота позволяет определить увеличение и уплотнение печени у ребенка, что является одним из признаков правожелудочковой недостаточности.

Оценка состояния сердечной мышцы, а также определение степени недостаточности насосной функции осуществляется с помощью УЗИ сердца и крупных магистральных сосудов (ЭхоКГ). Это метод диагностики считается «золотым стандартом» в установлении большинства кардиологических диагнозов. Он позволяет достоверно оценить следующие важные параметры:
Любая сердечно-легочная недостаточность у детей в отсутствие ЭхоКГ может быть выявлена путем проведения обзорной рентгенографии грудной клетки. Рентгенологический синдром расширения тени сердца, а также диффузного усиления легочного рисунка укажут на явления дилатации желудочков и предсердий, а также на застой крови в малом круге кровообращения. Дополнительное проведение ЭКГ при сердечной недостаточности у ребенка позволит не только оценить сердечный ритм и проводимость возбуждения миокарда во всех отделах сердца, но и косвенно укажет на гипертрофию стенок органа, а также на явления систолической перегрузки миокарда.
Лечение патологии у детей
Неотложная помощь при возникновении острой сердечной недостаточности ребенку должна быть оказана родителями немедленно. Для этого им необходимо экстренно вызывать скорую медицинскую помощь и указать, что у ребенка наблюдаются признаки острой сердечной патологии. Далее необходимо усадить ребенка (или придать ему другое удобное устойчивое положение, например, повернуть на бок), обеспечить приток чистого воздуха. После этого и до момента приезда бригады скорой медицинской помощи родителям необходимо контролировать 3 важных параметра жизнедеятельности организма:
Появление розовой пены изо рта, нарушение сознания вплоть до его полного отсутствия, неправильный ритм дыхания или нарушение пульса свидетельствуют о высокой вероятности развития внезапной остановки сердца на фоне выраженного прогрессирования недостаточности функции этого органа. В такой момент необходимо быть готовым начать сердечно-легочную реанимацию и продолжать ее вне зависимости от степени умения и эффективности до момента прибытия врача.

Лечение такого патологического состояния делится на симптоматическую и патогенетическую терапию, а также направлено на устранение непосредственной патологии, приводящей к недостаточной функции сердца у детей. Для этого применяют мочегонные, антиаритмические, сосудорасширяющие средства, а также сердечные гликозиды, которые усиливают сократительную способность и функцию миокарда.
Уход за детьми с сердечной недостаточностью осуществляется не только в больнице, но и дома. Поэтому родителям важно его знать. Он включает в себя:
Использованные источники:

