Исследование шанс сердечная недостаточность
Болезни сердца
iserdce
Хроническая сердечная недостаточность: причины, симптомы, диагностика и лечение
 Заболевания сердца довольно часто осложняются нарушением насосной функции этого органа. В результате снижается фракция выброса желудочка и развивается сердечная недостаточность. Состояние это, по сути, является проявлением заболеваний, а не самостоятельной патологией. Однако клинические проявления ХСН сходны и практически не зависят от первичных изменений.
Заболевания сердца довольно часто осложняются нарушением насосной функции этого органа. В результате снижается фракция выброса желудочка и развивается сердечная недостаточность. Состояние это, по сути, является проявлением заболеваний, а не самостоятельной патологией. Однако клинические проявления ХСН сходны и практически не зависят от первичных изменений.
Причины
Причины ХСН связаны чаще с заболеваниями сердца или нарушением его сокращения. Среди органических изменений сердечной мышцы следует выделить:
- пороки клапанов (врожденные или приобретенные, стеноз или недостаточность);
- ишемическая трансформация (постинфарктный кардиосклероз, оглушение миокарда, вторичная кардиомиопатия);
- гипертоническая болезнь, сопровождающаяся гипертрофией и утолщением стенок сердца;
- заболевания аутоиммунной или воспалительной природы (миокардит, эндокардит, перикардит);
- наследственная кардиомиопатия (дилатационная или гипертрофическая);
- влияние хронической алкогольной интоксикации.
Причины хронической сердечной недостаточности могут быть и функциональными. Например, идиопатическая аритмия, которая не имеет под собой органического субстрата, нередко сопровождается ХСН.
Сердечная недостаточность обычно связана с функциональной недостаточностью или анатомическими изменениями миокарда, клапанов и сосудов.
Патогенез
При хронической сердечной недостаточности патогенез может осуществляться по четырем основным направлениям:
- Перегрузка объемом. При этом возникают внутрисердечные шунты или имеются какие-либо пороки сердца, сопровождающиеся разнонаправленным током крови, то есть недостаточность клапанов. Сокращения становятся не эффективными, так как большая часть крови циркулирует в пределах сердечных камер.
- Перегрузка давлением возникает при наличии каких-либо препятствий на пути кровотока. Это могут быть стенозы клапанных отверстий, сужение просвета крупных артерий (аорта, легочная). По этому механизму возникает сердечная недостаточность также при гипертонической болезни и легочной гипертензии. При этом возникает дополнительная нагрузка на миокард, а фракция выброса уменьшается.
- Уменьшения массы функционирующего миокарда обычно является следствием ишемии при нарушении коронарного кровотока, а также в результате объемных образований в этой области (опухоль, саркоидоз, амилоидоз). В зависимости от площади поражения будет уменьшаться и объем крови, поступающей в сосуды при сердечном сокращении.
- Изменение диастолической фазы, в период которой желудочек обычно наполняется кровью. К этому приводит перикардит (экссудативный, слипчивый) или рестриктивная кардиомиопатия. Механизм этот основан на образовании внешнего препятствия для расправления сердца. В связи с этим объем его полостей заметно снижается.
Классификация
Согласно мкб 10 хроническая сердечная недостаточность в Российской классификации подразделяется на стадии. Их предложили российские ученые (Василенко, Стражеско) еще в начале прошлого века:
- Первая стадия является скрытой, так как клинические симптомы появляются только при нагрузке (эмоциональной или физической). Трудоспособность несколько снижена, но все гемодинамические параметры в покое остаются в пределах нормы.
- Вторая стадия подразделяется на два подтипа. При А подтипе нарушения гемодинамики выявляются только по одному кругу кровообращения, тогда как Б подтип характеризуется прогрессирующим течением и вовлечением в процесс обоих кругов.
- Третья стадия сопровождается тяжелыми гемодинамическими нарушениями и структурной перестройкой в органах. Она является необратимой и нередко приводит к летальному исходу.
Американская классификация несколько иная, но она также применяется в российской клинической практике. Согласно ей выделяют несколько степеней недостаточности кровообращения:
- Хроническая сердечная недостаточность 1 степени диагностируется в том случае, если имеется какое-либо заболевание сердца, но симптомы недостаточности отсутствуют.
- Вторая степень характеризуется появлением незначительных симптомов нарушения кровотока по малому или большому кругу (одышка, стенокардия) при значительной нагрузке (бег, подъем по лестнице).
- При третьей степени симптомы присутствуют при обычной жизни, но отсутствуют в покое.
- Четвертая степень является самой значительной. В этом случае признаки появляются даже в покое.
При постановке диагноза сердечную недостаточность классифицируют по степени и стадии.
Симптомы
Синдром хронической сердечной недостаточности объединяет в себе ряд характерных проявлений:
- тахикардия;
- цианоз;
- одышка;
- отеки;
- увеличение печени.
Тахикардия практически всегда присутствует у пациентов с ХСН. Механизм ее возникновения рефлекторный, то есть увеличение пульса развивается в ответ на снижение фракции выброса. На начальных этапах заболевания изменение частоты сокращений сердца появляется только при нагрузке, тогда как при прогрессировании процесса тахикардия возникает и в покое.
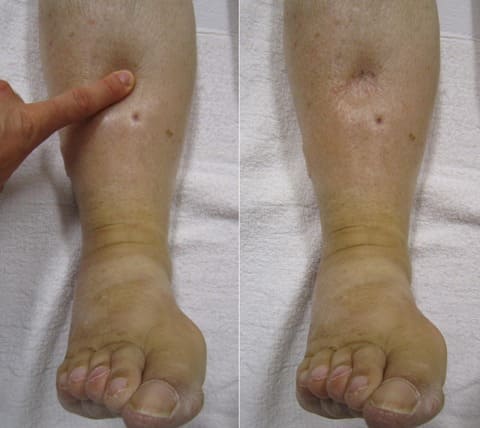
Отеки при недостаточности кровообращения изначально возникают в области периферических отделов нижних конечностей. В отличие от почечной недостаточности, отеки увеличиваются обычно к вечеру. На ранних стадиях ХСН может возникать так называемая скрытая задержка жидкости, которую можно выявить только при ежедневном взвешивании. Помимо подкожной клетчатки, транссудат скапливается в различных полостях организма, что приводит к развитию гидроперикарда, гидроторакса, асцита, водянки яичек. Увеличение в размере печени обусловлено венозным застоем в сосудистой сети этого органа. Параллельно обычно увеличивается и селезенка за счет повышения продукции эритроцитов в условиях недостатка кислорода. Если кровоток в области печени нарушен в течение длительного времени, то ткани ее претерпевают необратимые изменения (дистрофия, набухание, склерозирование). В итоге нарушается ее функция, и появляются симптомы печеночной недостаточности (желтуха, признаки портальной гипертензии).
Увеличение в размере печени обусловлено венозным застоем в сосудистой сети этого органа. Параллельно обычно увеличивается и селезенка за счет повышения продукции эритроцитов в условиях недостатка кислорода. Если кровоток в области печени нарушен в течение длительного времени, то ткани ее претерпевают необратимые изменения (дистрофия, набухание, склерозирование). В итоге нарушается ее функция, и появляются симптомы печеночной недостаточности (желтуха, признаки портальной гипертензии).
В стадии компенсации сердечная недостаточность может протекать бессимптомно.
Хроническая сердечно-легочная недостаточность всегда проявляется одышкой. Она характеризуется ощущением нехватки воздуха или удушьем, которые усиливаются при нагрузке, а также в положении лежа. Дыхание при этом становится более частым, но поверхностным. При отеке стенки бронхов присоединяется кашель, а в случае скопления жидкости в альвеолах – пенистая розоватая мокрота. В ряде случаев дыхание становится шумным, и появляются влажные хрипы.
Цианоз является следствием гипоксии (недостаток кислорода) и гиперкапнии (избыток углекислого газа). Более выражено изменение окраски кожи в периферических отделах конечностей, в области губ и носа.
- повышение венозного давления, характеризующееся наполнением шейных вен, обострением геморроя);
- застойное поражение органов пищеварительного тракта (атрофия слизистой оболочки желудка, диспепсия, метеоризм, нарушение всасывания и т.д.).
Диагностика

Заподозрить хроническую сердечную недостаточность можно на основании жалоб пациента и его внешнего вида. При осмотре также выявляют характерные признаки. Однако при начальной форме заболевания возможно отсутствие проявлений. В этом случае диагностика проводится с использованием инструментальных методов:
- ЭКГ помогает выявить возможные причины сердечной недостаточности (аритмия, ишемия и т.д.) или вторичные изменения миокарда. Однако при помощи нее нельзя определить степень нарушения кровотока.
- ЭХО-кардиография в этом случае является более информативным методом. УЗИ позволяет оценить основные статические (объем камер, толщина стенок) и динамические (фракция выброса) показатели работы сердечной мышцы.
- При необходимости проводят эти исследования во время физической нагрузки (тредмил, велоэргометрия).
- К инвазивным методикам относят катетеризацию центральных сосудов и полостей сердца и измерение давления в них. По показаниям выполняют вентрикулографию и коронарографию.
Всем пациентам с признаками ХСН следует провести полное диагностическое обследование, чтобы установить причину подобных изменений.
Лабораторная диагностика включает:
- определение натрийуретического пептида, являющегося специфическим показателем сердечной недостаточности;
- биохимическое исследование выявляет нарушение функции внутренних органов, в первую очередь, печени;
- в клиническом анализе могут присутствовать признаки воспаления из-за присоединения вторичной инфекции, например, развития застойной пневмонии.
Лечение
Лечение хронической сердечной недостаточности проводят комплексно. При возможности устраняют причину ее появления или же проводят симптоматическую терапию.
Чтобы состояние больного улучшилось, необходимо соблюдать особый охранительный режим. Следует избегать интенсивных физических нагрузок и стрессов.
Диета
Питание при хронической сердечной недостаточности должно быть с большим содержанием витаминов и микроэлементов. Очень важно максимально ограничить употребление жидкости и соли. В тяжелых случаях необходимо вести дневник, в котором учитываются все жидкие продукты, в том числе и суп. Во второй колонке следует записывать количество выделенной мочи за сутки. Оба показателя должны быть примерно одинаковыми.
Степень ограничения соли зависит от выраженности заболевания и при начальных формах составляет 5-6 г, а в дальнейшем снижается до 3 г в сутки. Если отеки очень выражены и не поддаются медикаментозной терапии, не следует употреблять более 1 г соли в сутки, при этом учитывается содержание хлорида натрия во всех продуктах.
В случае избыточной массы пациентам с ХСН дополнительно назначают 1-2 разгрузочных дня в неделю. На протяжении суток нельзя употреблять в пищу ничего, кроме кисломолочных продуктов или фруктов.
Медикаментозная терапия
Что применяют при хронической сердечной недостаточности из медикаментозных препаратов? Обычно назначают следующие классы лекарственных средств:
- сердечные гликозиды, действие которых обусловлено кардиотоническим эффектом;
- бета-блокаторы в малых дозах увеличивают фракцию выброса за счет снижения частоты сокращений сердца;
- ингибиторы АПФ влияют на ренин-ангиотензиновую систему, улучшают работу почек и препятствуют вторичным изменениям миокарда;
- диуретики требуют контроля электролитов крови и при необходимости дополнительного назначения препаратов калия и магния;
- антикоагулянты применяются у тяжелых больных, передвижение которых ограничено, для профилактики тромбоэмболических осложнений;
- периферические вазодилататоры используются довольно редко;
- препараты, улучшающие метаболизм сердечной мышцы, носят, скорее, вспомогательный характер.
Хирургическое вмешательство
Хирургическое лечение хронической сердечной недостаточности помогает в некоторых случаях устранить причину ее появления:
- протезирование клапана при пороках;
- коронарное шунтирование или стентирование при ишемии и атеросклерозе;
- удаление опухолевых образований.

Одним из современных достижения является ресинхронизирующая терапия сердечной недостаточности. Методика эта заключается в искусственной стимуляции сокращений камер сердца в необходимом порядке. Для этого в организм помещают электрокардиостимулятор, электроды которого проникают в полость желудочков и предсердий. Сам аппарат помещают под кожу или под поверхностную мышцу в подключичной области. За счет компьютерной программы сердце вновь начинает сокращаться синхронно, и степень сердечной недостаточности значительно уменьшается, а насосная функция улучшается.
Прогноз при хронической сердечной недостаточности, в целом, неблагоприятный, однако, своевременное лечение может повысить качество жизни и увеличить ее продолжительность.
Использованные источники:
Журнал Сердечная Недостаточность 2014 год Какие вопросы задаются и на какие вопросы способны ответить исследования по немедикаментозному лечению пациентов с сердечной недостаточностью. Уроки исследования ШАНС
Для доступа к данному материалу пожалуйста авторизуйтесь или зарегистрируйтесь
Какие вопросы задаются и на какие вопросы способны ответить исследования по немедикаментозному лечению пациентов с сердечной недостаточностью. Уроки исследования ШАНС
Ключевые слова: немедикаментозное лечение, ХСН
Использованные источники:
Как диагностировать сердечную недостаточность
Сердечная недостаточность является финальной стадией кардиопатологий разного происхождения. Характеризуется необратимой частичной потерей сократительной функции миокарда и нарушениями кровоснабжения организма в целом.
Первые признаки сердечной недостаточности часто воспринимаются пациентами как незначительное недомогание. Однако болезнь продолжает прогрессировать и при отсутствии своевременного лечения приводит к недостаточности других органов и систем и инвалидизации больного.
В процессе первичной диагностики сердечной недостаточности врачу предстоит выяснить:
- Не являются ли симптомы признаками других заболеваний;
- Есть ли у пациента сердечно-сосудистые или иные патологии, приводящие к развитию сердечной недостаточности;
- Наличие и степень тяжести дефектов сердца, влияющих на его сократительную способность.

Анализ анамнеза
Диагностика любого заболевания начинается с беседы врача с пациентом. В процессе опроса больного врач уделяет внимание жалобам больного и максимально их детализирует. Готовясь к визиту, желательно представлять, какая именно информация потребуется вашему кардиологу. Анализу подвергаются:
- Анамнез заболевания и жалоб. Для установления диагноза врачу необходимо знать когда пациента начали беспокоить боли в области сердца, при каких обстоятельствах они проявляются, долго ли длятся и как распределяются по времени суток. Важный диагностический признак сердечной недостаточности – поза во время сна. При выраженной сердечной недостаточности пациент вынужден спать полусидя, чтобы облегчить дыхание. Доктор обязательно поинтересуется, принимал ли пациент какие-либо меры и насколько результативными они оказались, обращался ли к врачу и какого профиля.
- Анамнез жизни. В этой части беседы производится анализ вероятных факторов риска развития патологии. Это особенности профессиональной деятельности, режима и качества питания, наличие вредных привычек или вредных условий производства, типичная физическая активность пациента, наличие хронических заболеваний.
- Семейный анамнез. Среди потенциальных факторов риска развития сердечной недостаточности немаловажную роль играет наследственная предрасположенность. Если среди ближайших кровных родственников пациента были случаи сердечных заболеваний, вероятность выявления сердечной недостаточности значительно возрастает.
Осмотр
При осмотре для диагностики сердечной недостаточности врач обращает внимание на следующие признаки вероятного заболевания:
- Цвет кожи. На ранних стадиях развития патологии цвет кожи не меняется. При более выраженных нарушениях кровотока у пациентов наблюдается акроцианоз – синюшность участков тела, наиболее удаленных от сердца: ногтевых фаланг пальцев рук и ног, кончика носа, ушей, иногда подбородка. Чем сильнее патологические изменения, тем больше площадь цианотичных участков.
- Отечность ног. Отеки сердечного происхождения образуются на нижних конечностях. На ранних стадиях отечность локализуется примерно на уровне лодыжек, по мере прогрессирования заболевания отеки распространяются на нижнюю часть голени.
- Артериальное давление и пульс. Эти показатели помогают выявить вероятные сопутствующие нарушения функций сердечно-сосудистой системы: аритмии и артериальную гипертензию, которая является одним из фоновых заболеваний, способствующих развитию сердечной недостаточности.
- Аускультация. Прослушивание сердечных тонов дает информацию о возможных изменениях в работе сердца и состоянии легких.Наличие хрипов в легких и их характер позволяют выявить возможные легочные отеки.

Лабораторные исследования
Важную роль в диагностике сердечной недостаточности играют анализы крови. В комплекс исследований включают:
- Общий анализ крови. По изменению уровня лейкоцитов и СОЭ позволяет оценить общее состояние здоровья.
- Биохимический анализ крови. В обязательном порядке определяется содержание холестерина и его фракций, а также триглицеридов.
- Анализ крови на сахар. Проводится выявления сахарного диабета, усложняющего течение сердечной недостаточности. У больных сахарным диабетом также чаще встречается так называемая немая форма ишемии, протекающая безболезненно.
- Коагулограмма. Повышенная свертываемости крови указывает на высокий риск тромбообразования и является показанием к назначению антикоагулянтов.
- Общий анализ мочи. Проводится для оценки общего состояния организма, позволяет выявить возможные причины и осложнения патологии.
При подозрении на инфаркт миокарда проводится анализ на наличие кардиоспецифических ферментов.
Инструментальная диагностика
Наиболее информативны инструментальные методы диагностики сердечной недостаточности. С их помощью можно выявить изменения размеров и электрической активности сердца, нарушения проводимости и сердечного ритма, нарушения коронарного кровотока и локализацию атеросклеротических поражений.
- ЭКГ. На кардиограмме фиксируются изменения сердечного ритма и электрической активности. По отклонениям ЭКГ от нормы можно выявить гипертрофию миокарда, аритмии, нарушения обменных процессов, некрозы и их локализацию.
- Мониторирование ЭКГ по Холтеру. Применяется в случаях недостаточной информативности ЭКГ. Показания снимаются в течение 1-3 суток при обычной активности пациента. Одновременно пациент ведет дневник самонаблюдения, фиксируя в нем вид занятий. Позволяет выявить приступы аритмии и безболевые эпизоды ишемии, а также обстоятельства, их провоцирующие.
- ЭхоКГ. Ультразвуковое исследование, позволяющее визуализировать особенности строения сердца, клапанной системы, локализацию и степень поражений миокарда и коронарных сосудов.
- Рентгеновское исследование. Рентгенограмма дает информацию о возможном расширении полостей сердца, изменениях в легких, локализации атеросклеротических поражений коронарных артерий.
- Стрессовые пробы. Пациент выполняет стандартные упражнения на тренажере с наложенными датчиками ЭКГ, либо проходит последовательно три ультразвуковых исследования: до нагрузки, на пике и после отдыха. Стрессовые тесты позволяют выявить критические для пациента уровни нагрузки, локализацию участков миокарда с нарушениями проводимости.
- Фармакологические пробы. Если состояние пациента не позволяет проводить стандартные нагрузочные тесты, приступ ишемии провоцируется введением стандартных препаратов, усиливающих сокращения миокарда и ускоряющих сердцебиение. Выполняется в сочетании с ЭКГ или ЭхоКГ.
- Коронароангиография. Метод, основанный на введении рентгеноконтрастного вещества в коронарное русло. Используется для определения точной локализации поражения артерий, его характера и степени тяжести. Ввиду инвазивности метода применяется при подготовке к хирургическому лечению.
- МРТ, МСКТ – разновидности компьютерной томографии, максимально информативный метод исследования. На основании полученных данных возможно создать трехмерную виртуальную модель сердца, выявить дефекты разных структур органа. МРТ позволяет
- Электрофизиологические исследования. Если необходимые данные по каким-либо причинам невозможно получить путем функциональных или фармакологических проб, стимуляция сердца проводится с помощью специального зонда, введенного через пищевод.
Дополнительно может проводиться допплерографическое исследование гемодинамики, УЗИ других внутренних органов для распознавания возможных масок сердечной недостаточности и выявления ее вероятных осложнений. Обязательно проводится исследование функций щитовидной железы, так как нарушение ее гормональной активности является одной из причин развития сердечной недостаточности.
Все исследования, связанные с искусственной стимуляцией приступов ишемии проводятся под контролем лечащего врача, при ухудшении состояния пациента исследование немедленно прекращается.
Выбор инструментальных методов зависит от степени тяжести состояния пациента, выбранной тактики лечения и технической базы клиники.
Использованные источники:
Острая сердечная недостаточность
 Острая сердечная недостаточность — одно из наиболее тяжелых нарушений кровообращения, угрожающее жизни состояние, требующее неотложного лечения, госпитализации в блок (отделение) интенсивной терапии и предпочтительно в стационар, располагающий необходимыми диагностическими и лечебными возможностями.
Острая сердечная недостаточность — одно из наиболее тяжелых нарушений кровообращения, угрожающее жизни состояние, требующее неотложного лечения, госпитализации в блок (отделение) интенсивной терапии и предпочтительно в стационар, располагающий необходимыми диагностическими и лечебными возможностями.
Острая сердечная недостаточность – осложнение различных заболеваний, заключающееся в нарушении кровообращения вследствие снижения насосной функции сердца или уменьшения его наполнения кровью.
Выделяют впервые возникшую острую сердечную недостаточность (de novo) у больных без известного нарушения функции сердца, а также острую декомпенсацию хронической сердечной недостаточности.
Определенное значение имеет подразделение острой сердечной недостаточности на систолическую (невозможность выбросить необходимое количество крови из желудочка) и диастолическую (невозможность полноценного наполнения желудочков кровью), левостороннюю и правостороннюю.
Причины острой сердечной недостаточности
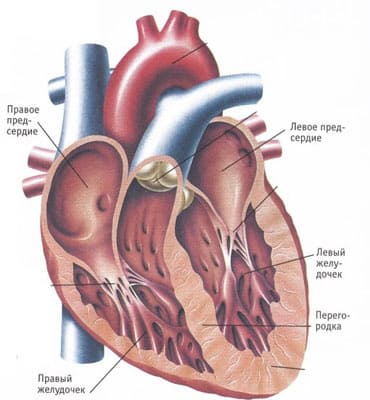
Острая сердечная недостаточность может осложнять течение многих заболеваний или состояний; ее причины и механизмы развития различны.
Среди причин можно выделить следующие: декомпенсация хронической сердечной недостаточности, острый инфаркт миокарда, механические осложнения острого инфаркта миокарда (например: разрыв межжелудочковой перегородки, разрыв хорд митрального клапана, инфаркт правого желудочка), инфаркт миокарда правого желудочка, быстропрогрессирующая аритмия или тяжелая брадикардия, острая тромбоэмболия легочной артерии, гипертонический криз, тампонада сердца, расслоение аорты, родовая кардиомиопатия, препятствие току крови (сужения устья аорты и митрального отверстия, гипертрофическая кардиомиопатия, опухоли, тромбы), клапанная недостаточность (митрального или аортального), дилятационная кардиомиопатия, миокардит, травма сердца.
К несердечным причинам относят: инфекции, особенно пневмония, сепсис, недостаточная приверженность к лечению, перегрузка объемом, тяжелый инсульт, хирургия и периоперационные проблемы, дисфункция почек, обострение бронхиальной астмы, хронической обструктивной болезни легких, анемия, лекарственные препараты (нестероидные противовспалительные препараты, кортикостероиды, лекарственные взаимодействия), гипо- или гиперфунция щитовидной железы, злоупотребление алкоголем и наркотики.
Симптомы острой сердечной недостаточности
Симптомы многообразны и зависят от причин, вызвавших заболевание и от степени возникшей дисфункции левого или правого желудочков. В зависимости от основных симптомов острую сердечную недостаточность делят на левожелудочковую и правожелудочковую недостаточность, в некоторых ситуациях может возникать одновременно право- и левожелудочковая недостаточность (бивентрикулярная недостаточность).
Бивентрикулярная недостаточность возникает при инфаркте миокарда с поражением правого и левого желудочков, при механических осложнениях острого инфаркта миокарда (разрыв межжелудочковой перегородки), миокардит и др.
Основной причиной острой левожелудочковой недостаточност и является дисфункция миокарда левого желудочка (инфаркт миокарда, гипертонический криз, нарушение ритма сердца). Характерны следующие симптомы: нарастающая одышка, усиливающаяся в положении лежа, вплоть до удушья. Крайним проявлением острой левожелудочковой недостаточности является кардиогенный шок.
Острая правожелудочковая недостаточность возникает при тромбоэмболии легочной артерии, инфаркте миокарда правого желудочка, тампонаде сердца, астматическом статусе. Основные симптомы: набухание и повышение пульсации шейных вен, отеки, увеличение печени.
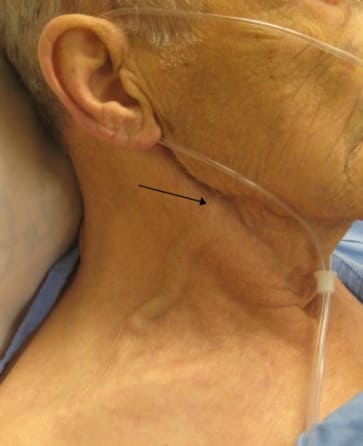
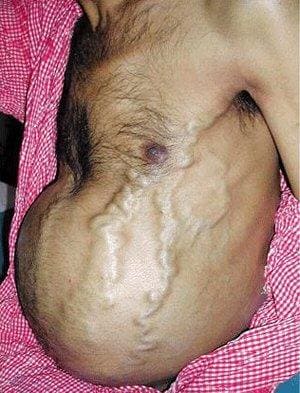
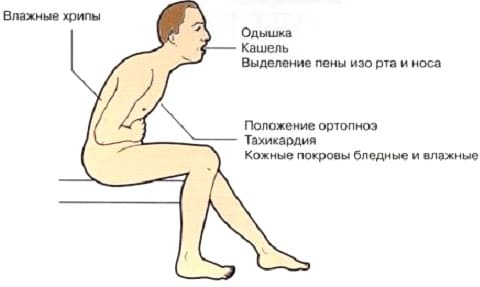
Учитывая вышеизложенное, основными признаками острой сердечной недостаточности являются: тяжелое, частое дыхание (более 24 в минуту), шумное дыхание – одышка вплоть до удушья. Явное усиление одышки и кашля в горизонтальном положении. Сидячее положение и положение с поднятым изголовьем облегчает состояние больного. При дыхании становятся слышны влажные хрипы, прерываемые кашлем, в терминальной стадии отмечается появление пены изо рта. Поза больного упирающегося прямыми руками в колени или сидение для облегчения дыхания.
Сердечная недостаточность может развиваться очень быстро и течение 30-60 минут привести к гибели больного.
Первая помощь
При появлении вышеописанных симптомов необходимо:
• вызвать скорую медицинскую помощь,
• придать больному сидячее положение,
• ноги поместить в тепло (грелка, емкость с горячей водой),
• измерить артериальное давление при систолическом давлении выше 100 мм.рт.ст дать 1 таблетку нитроглицерина под язык или 1 ингаляция под язык, в случае улучшения состояния больного повторить прием нитроглицерина через 10 минут, затем каждые 10 минут до приезда скорой помощи. В случае отсутствия эффекта повторно нитроглицерин не давать,
• постараться успокоить больного.
Диагностика
Диагностика начинается с опроса для уточнения возможных причин, далее следует осмотр, где врач может отметить наличие отеков, набухание и пульсацию шейных вен, бледность кожных покровов, при пальпации выявить увеличенную печень, влажность кожных покровов, при аускультации — хрипы в легких, нарушения ритма, появление дополнительных тонов и шумов в сердце.
Далее выполняются исследования для определения причины, вызвавшей острую сердечную недостаточность, выполняются лабораторные исследования:
- клинический анализ крови (для определения наличия воспаления, анемии),
- анализ мочи общий (для оценки состояния почек).
- Биохимический анализ крови: мочевина, креатинин (для оценки функционального состояния почек), трансаминазы (оценить состояние печени), уровень калия, натрия (исключить электролитные нарушения, для оценки функции почек),
- уровень сахара в крови,
- тропонин (исключить повреждение сердечной мышцы),
- Д-димер (при подозрении на тромбоэмболию легочной артерии),
- газы артериальной крови (при тяжелой сердечной недостаточности),
- мозговой натрийуретический пептид (pro-BNP, повышается при сердечной недостаточности).
- Электрокардиограмма (ЭКГ) в 12 отведениях позволяет оценить ритм сердца, наличие ишемии миокарда.
- Обзорную рентгенограмму органов грудной клетки проводят для оценки размеров и границ сердца, выраженности застоя в легких.
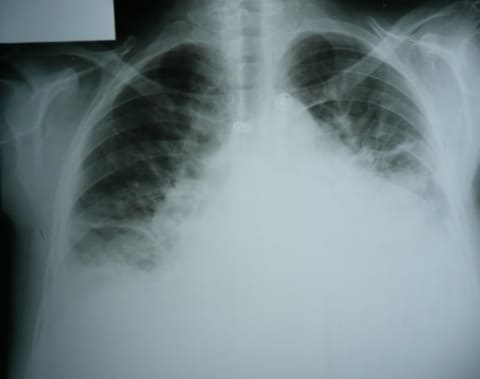
- Эхокардиоскопия (ЭХО-КС) необходима для оценки структурных и функциональных изменений в сердце (состояние клапанов, сердечной мышцы, перикарда, диаметра легочной артерии, давления в легочной артерии, механические осложнения инфаркта миокарда, опухолей сердца и др.).
В некоторых ситуациях может потребоваться выполнение коронароангиографии — исследование сосудов сердца. При подозрении на тромбоэмболию легочной артерии выполняют спиральную компьютерную томографию, сцинтиграфию легких. Для исключения расслаивающей аневризмы аорты может потребоваться выполнение магнитно-резонансного исследования.
Всем пациентам показано круглосуточное мониторирование артериального давления, пульсоксиметрии (определение насыщения кислородом гемоглобина крови), ЭКГ.
Лечение острой сердечной недостаточности
Основная цель лечения – быстрая стабилизация состояния, уменьшение одышки. Наилучшие результаты лечения достигаются в специализированных отделениях неотложной помощи.
Оксигенотерапия (ингаляция увлажненного кислорода), в тяжелых случаях может потребоваться дыхательная поддержка, искусственная вентиляция легких.
Лекарственное лечение: морфин показан на ранней стадии острой сердечной недостаточности, особенно при наличии болей, возбуждения больного, нитропрепараты начинают давать до приезда скорой помощи, затем продолжают внутривенное введение. В зависимости от степени тяжести на начальном этапе могут использовать и другие препараты: венозные вазодилятотры (нитропруссид натрия, незиритид), мочегонные препараты (петлевые, тиазидоподобные), интропные препараты улучшают сокращение сердечной мышцы (добутамин), вазопрессоры (допамин). Препараты для профилактики тромбоэмболических осложнений (антикоагулянты).
При некоторых заболеваниях, лежащих в основе сердечной недостаточности, необходимо экстренное хирургическое вмешательство . К возможным хирургическим методам относятся: реваскуляризация миокарда, коррекция анатомических дефектов сердца (протезирование и реконструкция клапанов), механические средства временной поддержки кровообращения (внутриаортальная баллонная контрпульсация).
Следующий этап лечения после стабилизации состояния включает назначение ингибиторов ангиотензин преврающего фермента (иАПФ) или блокаторов рецепторов к ангиотензину, бета-адреноблокаторов, антагонистов рецепторов минералокортикоидов. При снижении сократительной способности сердца назначают дигоксин (при фракции выброса по данным ЭХО-КС менее 40%).
Перед выпиской должно быть предусмотрено, что острый период сердечной недостаточности разрешился, установлен стабильный режим применения мочегонных препаратов, по крайней мере, в течение 48 часов.
Средняя продолжительность пребывания в стационаре 10-14 дней. Продолжают лечение (включая бета-блокаторы, иАПФ или блокаторы рецепторов к антгиотензину, антагонисты минералокортикоидов) на амбулаторном этапе. После выписки из стационара пациенты наблюдаются кардиологом по месту жительства. Своевременная коррекция терапии, динамическое выполнение ЭКГ, ЭХО-КС а также контроль лабораторных показателей (электролиты, креатинин, pro-BNP) помогают уменьшить количество госпитализаций пациента и улучшить качество жизни больного.
Также врач даст конкретные рекомендации по диете, уровню физической активной, объяснит необходимость приема лекарственных препаратов, указав на возможные побочные эффекты, отметит состояния, появление которых должно насторожить больного.
Питание: ограничение жидкости до 1,5–2 л/сутки, чтобы уменьшить симптомы и задержку жидкости. Ограничение жидкости по весу (30 мл/кг массы тела, 35 мл/кг при массе тела более 85 кг) может снижать выраженность жажды, мониторинг и предотвращение недоедания.
Употребление здоровой пищи: ограничение жиров животного происхождения в пользу употребления птицы, рыбы (желательно морской), но не более 2-х раз в неделю, свежих овощей фруктов, зелени, морепродуктов; отказ от жареной пищи, предпочтение отдать тушеной и приготовленной на пару, при необходимости ограничение соли до 1 г в сутки.
Обязательно осуществлять контроль веса. При прибавке более 2 кг за 3 дня обратиться к врачу.
Обязателен отказ от курения и употребления наркотиков, возможно скромное употребление алкоголя (полное воздержание рекомендуется у пациентов с алкогольной кардиомиопатией). В других случаях может быть применимо следующее правило: 2 алкогольных единицы в день у мужчин и 1 единица в день у женщин (1 единица = 10 мл чистого спирта, например, 1 бокал вина).
Необходима ежедневная физическая активность , аэробные физические нагрузки 30 минут в день по состоянию (прогулки на свежем воздухе, скандинавская ходьба).
Осуществлять иммунизацию против вирусов гриппа и пневмококковой инфекции, так как любые вирусные или бактериальные инфекции могут привести к ухудшению состояния.
Во время путешествий осуществлять мониторинг и адаптированное потребление жидкости, в частности во время полетов и в жарком климате. Остерегаться побочных реакций от воздействия солнца при приеме некоторых лекарственных препаратов (например, амиодарон).
Также даются индивидуальные рекомендации, врач осведомляет пациента о возможных побочных эффектах назначенных лекарств.
Возможные осложнения
Острая сердечная недостаточность сама по себе является осложнением многих заболеваний и состояний. Однако в процессе лечения непосредственно сердечной недостаточности могут возникнуть тяжелые нарушения ритма и проводимости, тромбоэмболические осложнения, прогрессирование болезни вплоть до самых тяжелых форм (кардиогенный шок, отек легких), внезапная сердечная смерть.
Прогноз
Прогноз сердечной недостаточности всегда определяется заболеванием, вследствие которого она развилась. Сердечная недостаточность всегда прогностически неблагоприятна. В течение одного года умирают 17% госпитализированных и 7% амбулаторных пациентов с сердечной недостаточностью. В 30-50% случаев больные умирают внезапно от тяжелых нарушений ритма.
Подводя итог, хочется отметить особую важность регулярного приема рекомендованных лекарственных препаратов на амбулаторном этапе, соблюдение здорового образа жизни. Помните о том, что четкое выполнение рекомендаций врача поможет избежать повторных госпитализаций и улучшить качество жизни пациента.
Использованные источники:
