Классификация сердечной недостаточности по мясникову
Какие выделяют стадии хронической сердечной недостаточности (хсн)
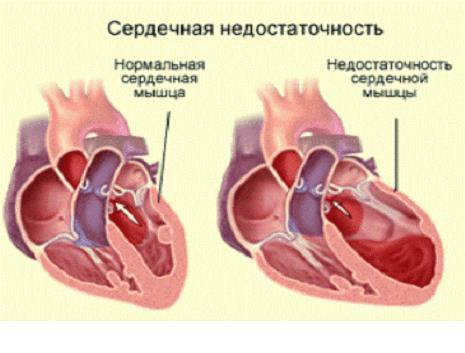 Хроническая сердечная недостаточность — патологическое состояние, развивающееся как результат различной кардиальной (реже — экстракардиальной) патологии, приводящей к снижению насосной функции сердца. ХСН является закономерным исходом заболеваний, поражающих сердце или вызывающих его перегрузку.
Хроническая сердечная недостаточность — патологическое состояние, развивающееся как результат различной кардиальной (реже — экстракардиальной) патологии, приводящей к снижению насосной функции сердца. ХСН является закономерным исходом заболеваний, поражающих сердце или вызывающих его перегрузку.
При таком состоянии сердце не способно удовлетворить потребности органов и тканей в кровоснабжении, поэтому последние страдают от гипоксии. Выделяют несколько классификаций стадий такого состояния, как хсн.
Классификация сердечной недостаточности
Классификация недостаточности сердца осуществляется по клиническим признакам, а именно по способности адекватно переносить физическую нагрузку и симптомам, возникающих при этом.
Классификация позволила иметь унифицированный подход к диагностике, а также, что важнее, лечению этого состояния. Первая классификация датируется 1935 годом, её авторы — советские врачи-кардиологи Н. Д. Стражеско и В. Х. Василенко. Долгое время она оставалась единственной, но в 1964 году в Нью-Йорке была принята классификация NYHA (New York Heart Association — Нью-Йоркской ассоциации кардиологов). Кардиологи определили на ней функциональные классы хсн.
Классификация Стражеско-Василенко (при участии Г. Ф. Ланга)
Была  принята на XII съезде терапевтов СССР. Классификация хсн осуществляется по 3 стадиям:
принята на XII съезде терапевтов СССР. Классификация хсн осуществляется по 3 стадиям:
- I стадия — начальная. Характеризуется тем, что нарушения гемодинамики компенсированы и выявляются лишь при значительной физической нагрузке (бытовой) или нагрузочных пробах — тредмиле, пробе Мастера, велоэргометрии (во время диагностики).
Клинические проявления: одышка, сердцебиение, утомляемость в покое исчезают;
- II стадия — выраженная сердечная недостаточность. При ней нарушается гемодинамика (застой крови в кругах кровообращения), резко нарушается трудоспособность, ткани и органы не получают необходимого количества кислорода. Симптомы возникают в покое. Делится на 2 периода — IIА и IIБ. Разница между ними: при А стадии отмечается недостаточность либо левых, либо правых отделов сердца, когда при Б стадии сердечная недостаточность тотальная — бивентрикулярная;
 Стадия IIA — характеризуется застоем в малом или большом кругах кровообращения. На этой стадии сердечной недостаточности в первом случае имеет место левожелудочковая недостаточность.
Стадия IIA — характеризуется застоем в малом или большом кругах кровообращения. На этой стадии сердечной недостаточности в первом случае имеет место левожелудочковая недостаточность.
Она имеет следующие клинические проявления: жалобы на одышку, кашель с отделением «ржавой» мокроты, удушье (чаще по ночам) как проявление, так называемой, кардиальной астмы.
При осмотре обращают внимание на бледность, синюшность конечностей, кончика носа, губ (акроцианоз). Отеков нет. Печень не увеличена. Аускультативно можно услышать сухие хрипы, при выраженном застое – признаки отека легкого (мелкопузырчатые хрипы).
 При нарушении функции сердца с развитием застоя большого круга кровообращения пациенты жалуются на тяжесть в правой подреберной области, жажду, отеки, распирание живота, нарушение пищеварения.
При нарушении функции сердца с развитием застоя большого круга кровообращения пациенты жалуются на тяжесть в правой подреберной области, жажду, отеки, распирание живота, нарушение пищеварения.
Отмечается синюшность лица, набухание вен шеи, отеки наружные (позднее — и полостные отеки: асцит, гидроторакс), увеличение печени, нарушения ритма сердца. Лечение именно этой стадии может оказаться особенно эффективным.
С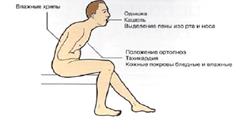 тадия IIБ — представляет из себя тотальную сердечную недостаточность с выраженными проявлениями недостаточности кровообращения. Сочетает симптомы застоя крови БКК и МКК. Эта стадия очень редко бывает обратима.
тадия IIБ — представляет из себя тотальную сердечную недостаточность с выраженными проявлениями недостаточности кровообращения. Сочетает симптомы застоя крови БКК и МКК. Эта стадия очень редко бывает обратима.
\III стадия — конечная стадия, сердечная недостаточность в стадии декомпенсации. Происходит глубокая дистрофия миокарда, необратимо повреждается как само сердце, так и органы, испытывающие ишемию и кислородное голодание из-за его дисфункции. Является терминальной, регрессу не подвергается никогда.
Классификация NYHA
В  Российской практике используется вместе с вышеупомянутой. Кроме деления на стадии, выделяются функциональные классы хронической сердечной недостаточности по толерантности к физической нагрузке:
Российской практике используется вместе с вышеупомянутой. Кроме деления на стадии, выделяются функциональные классы хронической сердечной недостаточности по толерантности к физической нагрузке:
- ФК I — у пациента нет ограничения физической активности. Привычные нагрузки не вызывают патологических симптомов (слабости, одышки, давящих болей, сердцебиения);
- ФК II — ограничение нагрузок оценивается как «умеренное». Признаков патологии в покое не наблюдается, но выполнение обычной физической нагрузки становится невозможным из-за возникающих сердцебиения, одышки, ангинозных болей, чувства дурноты;
- ФК III — «выраженное» ограничение нагрузок, симптомы купируются только в покое, а выполнение даже меньших, чем обычно, физических нагрузок провоцирует появление клинических признаков болезни (слабость, стенокардия, одышка, перебои в работе сердца);
- ФК IV — неспособность переносить даже малейшие (бытовые) физические нагрузки, то есть нетолерантность к ним. Дискомфорт и патологические симптомы вызывают такие действия, как умывание, бритье и т. д. Также признаки сердечной недостаточности или давящие загрудинные боли могут возникать в покое.
Две эти классификации соотносятся друг с другом так:
- ХСН I стадии — функциональный класс 1 NYHA
- ХСН II A стадии — функциональный класс 2–3 NYHA
- ХСН II Б — III стадии — ФК 4 NYHA
Особенности применения классификации NYHA
Не всегда просто провести грань между «умеренным» и «выраженным» ограничением активности, поскольку субъективно врач и больной могут по-разному оценить это.
Для этого в настоящее время используются различные унифицирующие методики, причем предпочтительнее те, которые требуют меньше всего материальных затрат и инструментальной базы.
В  США популярна модификация теста Купера (6-минутная коридорная ходьба), при котором оценивают пройденную дистанцию. Расстояние 425 — 550 метров соответствует легкой ХСН; 150–425 — напряжению компенсаторных реакций — средней; менее 150 метров — декомпенсация — тяжелая сердечная недостаточность.
США популярна модификация теста Купера (6-минутная коридорная ходьба), при котором оценивают пройденную дистанцию. Расстояние 425 — 550 метров соответствует легкой ХСН; 150–425 — напряжению компенсаторных реакций — средней; менее 150 метров — декомпенсация — тяжелая сердечная недостаточность.
Часто в российских стационарах располагают кардиологическое отделение на 3–4 этажах здания и это неслучайно. Для оценки недостаточности кровообращения можно использовать и полученные, таким образом, данные. Если возникает одышка и пациент вынужден прекратить восхождение при подъеме на 1 лестничный пролет — функциональный класс третий, на 1 этаж — второй, при преодолении 3 этажа — первый. У больных с ФК 4 — декомпенсированных, одышка может наблюдаться даже в покое.
Нью-Йоркская классификация особенно значима при оценке изменений в состоянии больных на фоне терапии.
Значение классификации ХСН
 Отнесение статуса пациента к определенной стадии хсн имеет важное значение для подбора терапии, оценки её результатов, а также при прогнозировании исходов заболевания. Например, хроническая сердечная недостаточность I стадии требует, безусловно, применения меньшего количества препаратов и, наоборот, III стадия хсн вынуждает кардиолога назначать 4–5 групп лекарств.
Отнесение статуса пациента к определенной стадии хсн имеет важное значение для подбора терапии, оценки её результатов, а также при прогнозировании исходов заболевания. Например, хроническая сердечная недостаточность I стадии требует, безусловно, применения меньшего количества препаратов и, наоборот, III стадия хсн вынуждает кардиолога назначать 4–5 групп лекарств.
 Оценка динамики функционального класса недостаточности кровообращения важна, опять же, для подбора терапии, соблюдения диеты, назначения рационального двигательного режима.
Оценка динамики функционального класса недостаточности кровообращения важна, опять же, для подбора терапии, соблюдения диеты, назначения рационального двигательного режима.
Ценность классифицирования статуса пациента для прогноза можно охарактеризовать следующими статистическими данными: ежегодно от сердечной недостаточности погибает при фк 1 — 10% пациентов, фк 2 — приблизительно 20%, фк 3 — около 40%, при фк 4 — годичная смертность превышает 65%.
Пример формулировки диагноза
Ds: Ишемическая болезнь сердца, хроническая сердечная недостаточность II Б стадии, ФК II.
Использованные источники:
Классификация хронической сердечной недостаточности — признаки, степени и функциональные классы
Классификация клинических форм и вариаций хронической сердечной недостаточности необходима для разграничения причин возникновения, степени тяжести состояния пациента, особенностей течения патологии.
Такое разграничение должно упрощать процедуру диагностики и выбор тактики лечения.
В отечественной клинической практике применяются классификация ХСН по Василенко-Стражеско и функциональная классификация Нью-Йоркской ассоциации сердца.
ХСН по Василенко-Стражеско (1, 2, 3 стадии)
Классификация принята в 1935 году и применяется по сей день с некоторыми уточнениями и дополнениями. На основании клинических проявлений заболевания в течении ХСН выделяется три стадии:
-
I.Скрытая недостаточность кровообращения без сопутствующих нарушений гемодинамики. Симптомы гипоксии проявляются при непривычной или длительной физической нагрузке. Возможны одышка, сильная утомляемость, тахикардия. Выделяют два периода А и Б.
Стадия Iа представляет собой доклинический вариант течения, при котором нарушения функций сердца почти не влияют на самочувствие больного. При инструментальном обследовании выявляется увеличение фракции выброса при физических нагрузках. На стадии 1б (скрытая ХСН) недостаточность кровообращения проявляется при физической нагрузки и проходит в состоянии покоя .
II. В одном или обоих кругах кровообращения выражены застойные явления, не проходящие в состоянии покоя. Период А (стадия 2а, клинически выраженная ХСН) характеризуется симптомами застоя крови в одном из кругов кровообращения.
Стадия 3а поддается лечению, при адекватной комплексной терапии ХСН возможно частичное восстановление функций пораженных органов, стабилизация кровообращения и частиное устранение застойных явлений. Для стадии IIIб характерны необратимые изменения метаболизма в пораженных тканях, сопровождающееся структурными и функциональными нарушениями.
Применение современных препаратов и агрессивных методов лечения достаточно часто устраняет симптомы ХСН, соответствующие стадии 2б до доклинического состояния.

Нью-Йоркская (1, 2, 3, 4 ФК)
В основу функциональной классификации положена переносимость физических нагрузок как показатель степени тяжести недостаточности кровообращение. Определение физических способностей пациента возможно на основании тщательного сбора анамнеза и предельно простых тестов. По этому признаку выделяют четыре функциональных класса:
- I ФК. Повседневная физическая активность не вызывает проявлений головокружения, одышки и других признаков нарушения функций миокарда. Проявления сердечной недостаточности возникают на фоне непривычных или длительных физических нагрузок.
- II ФК. Физическая активность частично ограничена. Повседневные нагрузки вызывают дискомфорт в области сердца или ангинозные боли, приступы тахикардии, слабость, одышку. В состоянии покоя состояние самочувствие нормализуется, больной чувствует себя комфортно.
- III ФК. Значительное ограничение физической активности. Больной не испытывает дискомфорта в состоянии покоя, но повседневные физические нагрузки становятся непосильными. Слабость, боли в области сердца, одышка, приступы тахикардии вызываются нагрузками меньше обычных.
- IV ФК. Дискомфорт возникает при минимальных физических нагрузок. Приступы стенокардии или другие симптомы сердечной недостаточности могут проявляться и в покое без видимых предпосылок.
Смотрите таблицу соответствия классификаций ХСН по НИХА (NYHA) и Н.Д. Стражеско:

Функциональная классификация удобна для оценки динамики состояния пациента в процессе лечения. Поскольку градации степеней тяжести хронической сердечной недостаточности по функциональному признаку и по Василенко-Стражеско основаны на разных критериях и не точно соотносятся между собой, при диагностировании указываются стадия и класс по обоим системам.
Вашему вниманию видео о классификации хронической сердечной недостаточности:
Использованные источники:
Сердечная недостаточность классификация и клинические проявления
 В практической медицине сердечная недостаточность имеет несколько классификаций. Различают по форме течения процесса, локализации патологии и степени развития заболевания. В любом случае, сердечная недостаточность представляет собой клинический синдром, развивающийся в следствии недостаточной «насосной» функции миокарда, что приводит к неспособности сердца в полной мере восполнять энергетические потребности организма.
В практической медицине сердечная недостаточность имеет несколько классификаций. Различают по форме течения процесса, локализации патологии и степени развития заболевания. В любом случае, сердечная недостаточность представляет собой клинический синдром, развивающийся в следствии недостаточной «насосной» функции миокарда, что приводит к неспособности сердца в полной мере восполнять энергетические потребности организма.
По течению различают хроническую и острую форму сердечной недостаточности.
Хроническая сердечная недостаточность.
Данная форма сердечной недостаточности чаще всего является осложнением и следствием какого-то сердечно-сосудистого заболевания. Она является наиболее часто встречающейся и не редко протекает в бессимптомной форме длительное время. Любое заболевание сердца в конечном итоге приводит к снижению его сократительной функции. Обычно, хроническая сердечная недостаточность развивается на фоне инфаркт миокарда, ИБС, кардиомиопатии, артериальной гипертензии или пороков клапанов сердца.
Как показывают статистические данные, именно не лечённая вовремя сердечная недостаточность становится чаще всего причиной смерти больных с заболеванием сердца.
Острая сердечная недостаточность.
Под острой сердечной недостаточностью принято считать внезапно стремительно резко развивающийся процесс — от нескольких дней до нескольких часов. Обычно такое состояние появляется на фоне основного заболевания, при чём не всегда им будет является болезнь сердца или при обострении хронической сердечной недостаточности, а также при отравлении организма кардиотропными ядами (фосфорорганические инсектициды, хинин, сердечные гликозид и так далее).
Острая сердечная недостаточность — это наиболее опасная форма синдрома, которая характеризуется резким снижением сократительной функции миокарда или при застое крови в различных органах.
По локализации различают правожелудочковую и левожелудочковую сердечную недостаточность.
При правожелудочковой недостаточности идёт застой крови в большом круге кровообращения из-за поражения или/и чрезмерной нагрузке правого отдела сердца. Данный тип синдрома как правило типичен для констриктивного перикардита, пороков трёхстворчатого или митрального клапанов, миокардита различной этиологии, тяжёлой формы ИБС, застойной кардиомиопатии, а также как осложнение левожелудочковой недостаточности.
Правожелудочковая сердечная недостаточность проявляется следующими симптомами:
— Набухание шейных вен,
— акроцианоз (синюшность пальцев, подбородка, ушей, кончика носа)
— повышение венозного давления,
— отёчность различной степени, начиная от вечерних отёков ног и до асцита, гидроторакса и гидроперикардита.
— увеличение печени, иногда с болям в правом подреберье.
Левожелудочковая сердечная недостаточность характеризуется застоем крови в малом круге кровообращения, что приводит к нарушению мозгового и/или коронарного кровообращения. Возникает при перегрузке и/или поражении правого сердечного отдела. Данная форма синдрома обычно является осложнением при инфарктах миокарда, гипертонической болезни, миокардите, аортальных пороках сердца, аневризме левого желудочка и прочих поражениях левого отела сердечно-сосудистой системы.
Характерные симптомы левожелудочковой сердечной недостаточности:
— при нарушении мозгового кровообращения характерны головокружение, обмороки, потемнение в глазах;
— при нарушении коронарного кровообращения развивается стенокардия со всеми её симптомами;
— тяжёлая форма левожелудочковой сердечной недостаточности проявляется отёком лёгких или сердечной астмой;
— в некоторых случаях могут сочетаться нарушения коронарного и мозгового кровообращения и соответственно симптомы тоже.
Дистрофическая форма сердечной недостаточности.
Это конечная стадия недостаточности правого желудочка сердца. Проявляется появлением кахексии, то есть истощением всего организма и дистрофическими изменениями кожных покровов, которые проявляются в неестественном блеске кожи, истончении, сглаженности рисунка и излишней дряблости. В тяжёлых случаях процесс доходить до анасарки, то есть тотального отёка полостей тела и кожи. Происходит нарушение в организме водно-солевого баланса. Анализ крови показывает снижение уровня альбуминов.
В некоторых случаях встречается одновременно лево-и право-желудочковая недостаточность. Обычно это встречается при миокардите, когда правожелудочковая недостаточность становится осложнением нелечённой левожелудочковой. Или же при отравлении кардиотропными ядами.
По стадиям развития, сердечная недостаточность разделяется по классификации В.Х. Василенко и Н.Д. Стражеско на следующие группы:
Доклиническая стадия. На этом этапе больные не ощущают каких-то особых изменений в их состоянии и выявляется исключительно при тестировании определёнными аппаратами в состоянии нагрузки.
I начальная стадия проявляется тахикардией, одышкой и быстрой утомляемостью но всё это только при определённой нагрузке.
II стадии характеризуется застойными явлениями в тканях и органах, которые сопровождаются развитием в них обратимых нарушений функций. Здесь различают подстадии:
IIА стадия — не резко выраженные признаки застоя, возникающие только в большом или только в малом круге кровообращения.
IIБ стедия — резко выраженный отёк в двух кругах кровообращения и явными гемодинамические нарушения.
III стадия — К симптомам IIБ сердечной недостаточности присоединяются признаки морфологических необратимых изменений в различных органах по причине длительной гипоксии и белковой дистрофии, а также развития склероза в их тканях (цирроз печени, гемосидероз легких и так далее).
Также существует классификация Нью-Йоркской Ассоциации Кардиологии (NYHA), которая разделяет степени развития сердечной недостаточности исходя отталкиваясь исключительно от принципа функциональной оценки тяжести состояния пациента. При этом, не уточняются гемодинамические и морфологические изменения в обоих кругах кровообращения. В практической кардиологии эта классификация наиболее удобная.
I ФК — Нет ограничения физической активности человека, одышка проявляется при подъёме выше третьего этажа.
II ФК — незначительное ограничение активности, сердцебиение, одышка, утомляемость и прочие проявления возникают исключительно при физической нагрузке обычного типа и более.
III ФК — Симптомы проявляются при самой незначительной физической нагрузке, что приводит к значительному снижению активности. В покое клинических проявлений не наблюдается.
IV ФК — Симптомы СН проявляются даже в состоянии пока и увеличиваются при самых незначительных физических нагрузках.
При формулировке диагноза, лучше всего использовать две последние классификации, так как они дополняют друг друга. При чём, лучше указывать сначала по В.Х. Василенко и Н.Д. Стражеско, а рядом в скобках по NYHA.
Использованные источники:
4.18. Сердечная недостаточность
4.18. Сердечная недостаточность
Как мы уже говорили, сердце — это насос, причем непревзойденной для своих габаритов мощности и долговечности. Только сегодня французы создали искусственное сердце, которое по размеру, наконец, перестало напоминать платяной шкаф и приблизилось к настоящему. Но если самый совершенный аппарат много лет целенаправленно и упорно разрушать, то он может и поддаться такому напору! Конечно, к сердечной недостаточности ведут и пороки сердца, и инфекции (миокардиты), и множество других патологических состояний, включая артериальную гипертонию, но более чем в половине случаев — это атеросклероз сердечных сосудов и его следствие — ишемическая болезнь сердца. А факторы риска для этого состояния мы уже подробно обсуждали — большинство из них вполне можно было исключить из своей жизни: немного больше силы воли и немного больше ответственности перед своими же детьми…
Механизм угнетения сократимости сердечной мышцы при атеросклерозе простой: забитые бляшками сосуды пропускают меньше крови к мышце, та буквально голодает и задыхается, какая уж тут нормальная работоспособность?
Среди плохо сокращающейся мышцы есть участки, которые уже не способны сокращаться вовсе — рубцы от инфарктов, явных или «немых», и «оглушенные» — те, которые при восстановлении кровоснабжения еще могут ожить и заработать, как прежде. Когда сердечная мышца ослабевает, она должна сильнее растянуться, чтобы включить внутренние резервы и продолжать перекачивать то же количество крови. Вспомните: чем сильнее растягиваешь эспандер (кто-то занимался физкультурой?), тем более упругим он становится! Но довольно скоро мышца изнашивается и растягивается все больше, в итоге сердце «расползается», его полости расширяются, оно уже не успевает прокачивать кровь, и та застаивается в сосудах, образуя своеобразный «затор». В итоге кровь застаивается в легких, как в губке, вызывая одышку и кашель, в печени, распирая ее так, что жидкая часть крови начинает выходить в брюшную полость (асцит), в венах ног, вызывая отеки. То количество крови, которое теперь прокачивает ослабленная сердечная мышца, совершенно недостаточно для нормального кровоснабжения органов, и они, в свою очередь, начинают испытывать голод и нехватку кислорода. А что значит нехватка кислорода, например, для почек или мозга? Начинается паника, подстегиваются нервная и гормональная системы, сердце резко учащает число сокращений, стараясь наверстать объемы (и изнашиваясь еще больше!), почки задерживают жидкость, чтобы обеспечить себя давлением — формируется порочный круг! При длительно повышенном АД может быть и другой механизм, приводящий к тем же последствиям. Тут сердце качает хорошо и параметры сократимости нормальные. Казалось бы, живи и радуйся… Но постоянная работа сердца против повышенного давления в сосудах приводит к увеличению, утолщению сердечной мышцы. Дальше все, как у «качков»: мышцы раздуты, постоянно напряжены, гибкость и быстрота сокращений потеряны, и любой боксер без труда одолеет раскаченного красавца!
Утолщенная и напряженная сердечная мышца не успевает толком расслабиться, как опять пора производить сокращение. Но ведь, чтобы выбросить в аорту адекватное количество крови, сердце должно сначала набрать это количество в свои полости! А вот тут и проблемы. Наполнение полостей сердца происходит именно в процессе расслабления сердечной мышцы (в «диастолу»). Недостаточное расслабление — недостаточное количество крови поступает в сердце, опять застой перед входом в его полости (как затор на дороге при переходе из четырехполосного движения к двухполосному). Далее — все те же прелести, как и при слабой сердечной мышце («систолической» сердечной недостаточности).
Я понимаю, что нагрузил вас и так сверх меры, потерпите, скоро прервемся на какую-нибудь историю, а сейчас необходимо познакомиться с таким параметром как «фракция выброса». Многие из вас, кому делали эхокардиографию, обращали внимание на этот показатель. Не вдаваясь в подробности его расчета, запомните, что он отражает насосную функцию сердца, и его снижение говорит именно о слабости сердечной мышцы. Нормой является фракция выброса (ФВ) > 50 %. Почему важно это знать? Потому что при ФВ ниже 40 %, ДАЖЕ ПРИ ПОЛНОМ ОТСУТСТВИИ КАКИХ-ЛИБО СИМПТОМОВ, необходимо уже назначать «ингибиторы превращающего фермента» (см главу «Лекарства») — препараты типа «Энапа» («Ренитек», «Моноприл») или бета-блокаторы. Это единственный путь предотвратить развитие болезненных симптомов. Поэтому, если вы их в такой ситуации не принимаете — это повод спросить вашего лечащего врача — почему?
Вернемся к скрытой сердечной недостаточности как результату ишемической болезни сердца, сегодня это называется «ишемическая кардиомиопатия».
Немного больше ответственности перед своими детьми и немного больше силы воли — тогда большинство факторов для развития сердечной недостаточности можно исключить.
Когда-то в 70–80-х годах в советской медицине бытовал термин: «атеросклеротический кардиосклероз». Он как раз и отражал это угнетенное состояние сердечной мышцы при ее ишемии. При этом за рубежом этот термин полностью отсутствовал. Там признавали только нарушение сократимости в результате формирования рубца на мышце после инфаркта — «постинфарктный кардиосклероз». И когда я послал в зарубежный журнал мою первую статью, посвященную как раз возможным вариантам нарушения сократимости при ИБС, мне ее оттуда вернули, ссылаясь, что термина «атеросклеротический кардиосклероз» нет! Меня тогда поразила эта ситуация!
(Точно по анекдоту про Вовочку. Учительница: «Вовочка, как не стыдно! Нет такого слова — ж…!» Вовочка: «Как странно, Марья Ивановна! Слова нет, а ж… есть!»)
Заметки на полях
Несколько лет назад в Америке вышли шокирующие данные одного исследования. 7000 человек ежегодно только в США умирают из-за того, что доктор выписал рецепт неразборчивым почерком! В результате аптекари путают лекарства, дозы, и для тысяч пациентов это заканчивается трагедией! Еще 35 тысяч человек в год из-за этого усугубляют свои проблемы со здоровьем! Это исследование подтолкнуло медиков к переходу на электронные записи, хотя пока далеко не везде. Боюсь представить выводы подобного исследования, если бы оно было проведено у нас в России…
И вот прошло несколько лет и появился англоязычный термин — «ишемическая кардиомиопатия», обозначающий абсолютно то же состояние, что и «атеросклеротический кардиосклероз»!
Надо сказать, что когда появляются первые симптомы сердечной недостаточности — это уже ее стадии 3 и 4 по американской классификации. Первая стадия, А — это никаких симптомов и еще нормальная сократимость, но потенциально высокий риск ее нарушений: гипертония, диабет, ожирение, перенесенный инфаркт; вторая, В — снижение фракции выброса 80 ударов в минуту в покое и > 100 ударов в минуту при ходьбе. Если вы, например, поднялись на 5-й этаж и у вас колотится сердце — это нормально, и частота пульса тут будет зависеть от вашей адаптации к физическим нагрузкам. Обычно вы постояли какое — то непродолжительное время, сердце успокоилось, и пульс пришел в норму. Но если прошло и 5, и 10 минут, а пульс к норме так и не вернулся — вот тут надо задуматься и обратиться к врачу!
Самые первые симптомы, по которым клинически можно судить о переходе скрытой сердечной недостаточности в явную, (стадия С) — это сердцебиение и одышка при нагрузке.
То же относится и к одышке. Конечно, при нашей всеобщей детренированности многие задохнутся, чуть пробежав трусцой. Но если не удалось восстановить дыхание за несколько минут — это уже настораживающий симптом! Классически одышка — симптом заболевания легких, особенно бронхиальной астмы, эмфиземы и пневмосклероза. При заболеваниях легких больному трудно выдохнуть, при заболеваниях сердца — вдохнуть. Сейчас уже и в нашу практику внедряется показатель, который можно определить по анализу крови — BNP: если он повышен, значит, одышка сердечного происхождения. Внимательный врач обязательно спросит: как вы любите спать — высоко или низко, сколько подушек используете? Иногда человек и сам не очень осознает, почему он любит подкладывать под плечи вторую подушку, на самом деле ему так легче дышать и это тоже уже симптом!
Еще один классический признак скрытой до поры сердечной недостаточности: быстрая утомляемость и чувство хронической усталости. На этих строках многие воскликнут: «Да у меня же тогда сердечная недостаточность с самого детства!» Конечно, природная лень и стрессы одолевают, но здоровые люди обычно могут эту усталость преодолеть, а больные — нет.
По мере развития болезни застой крови в организме усиливается, распространяется (полная аналогия с дорожной пробкой!), и вот уже и печень увеличилась, и отеки ног появились…. Несколько советов тем, кто знает, что у них слабое сердце: идите к своему врачу раньше назначенной даты, если:
1. Появилась одышка или изменились условия, ее провоцирующие.
2. Появился или усилился кашель, особенно если он с прожилками крови!
3. Появились или усилились отеки на ногах.
4. Если вы прибавили 1 кг за сутки или 2 за неделю.
5. Появилось учащенное или нерегулярное сердцебиение.
Теперь что же делать, если у вас повышенный риск развития сердечной недостаточности или уже начальные ее проявления?
Ну, ВО-ПЕРВЫХ, перечитать те 14 пунктов еще раз и понять, что именно для вас их соблюдение особенно важно!
За одним исключением: алкоголь лучше не принимать вовсе! Может, на начальном этапе это и не так принципиально, но когда-то все равно придется остановиться, так лучше раньше!
ВО-ВТОРЫХ, ограничить соль (мы подробно говорили об этом в главе про артериальную гипертонию) и воду! Общее количество потребляемой жидкости не должно быть больше 2-х литров, а то и того меньше. Это считая супы, кофе, соки, фрукты (40 % от них — это жидкость)…
В-ТРЕТЬИХ, взвешивайтесь каждый день в одно и то же время! Это поможет выявить скрытое накопление жидкости!
В-ЧЕТВЕРТЫХ, если у вас избыточный вес — худейте! Теперь это уже не вопрос красоты или удобства, это стало принципиально важным для вашего сердца! Вам же тяжело нести в руках сумку в 10 кг? Сердце бьется, дыхание тяжелое? Вот и доктора советуют: не более 3-х кило переносить… А если у вас 20 кг лишнего веса? Это как если бы вы постоянно, и днем, и ночью носили на плечах тяжеленный двадцатикилограммовый рюкзак!
В-ПЯТЫХ, вы не ошиблись, тот пункт про необходимость физических нагрузок применим и к вам, посильная и регулярная физическая нагрузка помогает убрать одышку и сердцебиение. Но именно посильная, не надо себя преодолевать, чаще прерывайтесь на отдых.
И ПОСЛЕДНЕЕ, еще раз — все это бессмысленно, если вы не бросите курить!
Уже по факту наличия у вас ИБС или артериальной гипертонии вы обречены на постоянный прием лекарств.
Если причина сердечной недостаточности — именно атеросклероз, то кардиохирурги будут решать вопрос о целесообразности операции и времени ее проведения: в зависимости от того, какой резерв сохранила сердечная мышца и насколько реперфузия — восстановление кровотока — сможет его «пробудить».
Но никакая операция здесь не заменит постоянного приема правильных лекарств! Каких? Да все тех же, уже перечисленных при разговоре про стенокардию. Но здесь есть нюансы!
При сердечной недостаточности регулярный прием лекарств особенно важен: износ сердца должен быть предотвращен!
1. Ведущее место занимают препараты типа «Энапа», «Каптоприла» — группа «ингибиторов превращающего фермента», и мы про это уже говорили, они — обязательны. Предотвращение прогресса болезни, особенно при ее бессимптомном течении!
2. Бета-блокаторы — «Обзидан», «Атенолол», «Метопролол» («Беталок») и прочие. Когда вы дойдете до главы «Лекарства» (надеюсь!) и познакомитесь с этими препаратами поближе, то узнаете, что они замедляют работу сердца и понижают сократимость сердечной мышцы. И когда-то считалось, что эти препараты нежелательно давать при сердечной недостаточности, там ведь сократимость и так страдает! Препаратом выбора был «Дигоксин» — он как раз усиливает сократимость и веками применялся для лечения ослабленного сердца. Родственник наперстянки, про которую один известный в прошлом английский врач сказал фразу, вошедшую в историю медицины: «Я бы не хотел быть врачом, если бы не было наперстянки!» Потом пришла эра доказательной медицины, проведены обширные исследования и оказалось, что «дигоксин» жизнь больным не продлевает, всего лишь уменьшает количество обострений и госпитализаций. А бета-блокаторы доказали, что они-то как раз жизнь таким больным и продлевают, предохраняя от развития фатальных аритмий и заставляя сердце работать более экономично.
3. Мочегонные. Каждый больной с сердечной недостаточностью должен уметь манипулировать мочегонными на уровне хорошего фельдшера! Если вы читали мою книгу «Русская рулетка», вы знаете, насколько опасным может быть бесконтрольный прием мочегонных! При сердечной недостаточности контроль баланса жидкости очень и очень важен, тут приходится принимать решения и в промежутках между посещениями врача. Напоминаю про необходимость регулярно взвешиваться, следить за возможными отеками ног: тут ведь как — чуть за солью не уследил, жидкости перебрал — вода в организме и останется! Потом вывести ее будет куда как труднее!
Использованные источники:
