Правожелудочковая сердечная недостаточность патогенез
Острая правожелудочковая недостаточность
Острая правожелудочковая недостаточность — патологическое состояние, обусловленное резким снижением пропульсивной способности правых отделов сердца, приводящее к перераспределению объема циркулирующей крови преимущественно в большом круге кровообращения.
К наиболее частым причинам правожелудочковой недостаточности относятся:
1. Кардиальная патология (стеноз устья легочной артерии, недостаточность клапана легочной артерии, атрезия трикуспидального клапана, аномалия Эбштейна, миксома правого предсердия, перикардиты различной этиологии).
Острая дыхательная недостаточность (синдром дыхательных расстройств у новорожденных, гидроторакс, инородное тело бронхов, приступ бронхиальной астмы).
Хронические бронхолегочные заболевания с развитием легочного сердца (хроническая пневмония, муковисцидоз, диффузный интерстициальный легочной фиброз).
Тромбоэмболия легочной артерии и ее ветвей (ТЭЛА).
Клиническая картина острой правожелудочковой недостаточности характеризуется крайне тяжелым состоянием ребенка. Ухудшение развивается внезапно и сопровождается появлением удушья, боли или чувства стеснения за грудиной, резкой слабости. Кожа бледная, холодная, цианотичная, при ТЭЛА— «чугунный» цианоз. Важно, что выраженность одышки и цианоза определяется основным заболеванием, а не тяжестью правожелудочковой дисфункции. Типичным признаком нарушения притока крови к правым отделам сердца и застоя в большом круге кровообращения является набухание вен шеи, усиливающееся в горизонтальном положении.
Отмечается быстрое увеличение печени, которая при пальпации резко болезненна, пульсирует. При надавливании на печень усиливается набухание шейных вен (симптом Плеша). Границы сердца чаще расширены вправо, усилен сердечный толчок, выявляются пульсация в эпигастрии и втором межреберье слева от грудины. Второй тон на легочной артерии акцентирован, пульс частый поверхностный, АД снижено. На R-грамме грудной клетки регистрируется увеличение правого желудочка сердца, расширение легочной артерии. На ЭКГ выявляются признаки перегрузки правых отделов сердца.
Придать больному возвышенное положение тела в постели.
Ввести 2% раствор лазикса в дозе 2-3 мг/кг в/в струйно.
Ввести 3% раствор преднизолона в дозе 3-5 мг/кг в/в струйно.
Ввести 2,4% раствор эуфиллина в дозе 2-4 мг/кг в/в струйно медленно в 20-40 мл физ. раствора.
При болевом синдроме и выраженном психомоторном возбуждении ввести 1% раствор промедола в дозе 0,1 мл/год или 20% раствор ГОМК в дозе 50-100 мг/кг.
При тромбозе легочной артерии и ее ветвей на значить гепарин в дозе 200-400 ЕД/кг в сутки в/в 4-6 раз в день под контролем коагулограммы; активаторы фибринолиза (стрептокиназа в дозе 100 000-250 000 ЕД в/в капельно в течение часа; дипиридамол в дозе 5-10 мг/кг в/в).
8. При артериальной гипотензии ввести реополиглюкин в дозе 5-10 мл/кг в/в струйно медленно или капельно.
3.2. Гипертензивный криз
Гипертензивный криз (ГК) — это резкий подъем АД выше 95 центиля, сопровождающийся симптомами нарушения мозгового кровообращения, выраженными вегетативными реакциями.
В детском возрасте ГК возникает преимущественно при вторичных симптоматических артериальных гипертензиях (почечной, эндокринной, кардиоваскулярной, нейрогенной). Гипертонические кризы при первичных артериальных гипертензиях у детей с симпато-адреналовыми реакциями встречаются значительно реже.
Клинические проявления ГК у ребенка характеризуются внезапным появлением резкой, «пронзительной» головной боли преимущественно в височно-лобной и затылочной областях, головокружением, «приливами» крови к лицу, вялостью, тошнотой, рвотой, не связанной с приемом пищи, кардиалгии, ухудшения зрения, слуха, парестезии, тремора рук. Пульс напряжен, учащен.
Уложить больного с приподнятым головным концом.
Ввести 1% раствор дибазола в дозе 0,1-0,2 мл/год жизни или 0,01% раствор клофелина в дозе 0,3-0,5-1,0 мл в/в медленно на 10-15 мл 0,9% раствора NaCl или назначить нифедипин в дозе 0,25-0,5 мг/кг/сут или празозин в дозе 0,5-2 мг/сут.
Ввести 2% раствор лазикса в дозе 1-3 мг/кг в/в.
При кризах, обусловленных феохромоцитомой, назначить фентоламин первоначально 0,25-1,0 мг в/в болюсно в качестве пробы, а затем в дозе 2-5 мг в/в с повторным введением препарата каждые 5 минут до снижения АД или тропафен в дозе 10-30 мг в/м или 5-15 мг в/в, или феноксибензамин хлорида в дозе10 мг/сут.
Не рекомендуется резко снижать АД, если есть указания на стойкую артериальную гипертензию в анамнезе (не более 20-25 мм рт. ст. в час).
Использованные источники:
Острая сердечная недостаточность правожелудочковая
Острая правожелудочковая недостаточность. Патогенез острой правожелудочковой недостаточности.
Острая правожелудочковая недостаточность (ОПЖН, острая застойная недостаточность ПЖ типа) имеет клиническую картину острого легочного сердца (ОЛС) с застоем крови в большом круге кровообращения Чаще появляется вследствие ТЭЛА (крупной ветви) и реже — из-за тяжелой острой легочной патологии (спонтанный клапанный пневмоторакс, большой ателектаз, долевая пневмония, продолжительный астматический статус), острого диффузного миокардита (в первую очередь страдает более слабый ПЖ), распространенного ИМ ПЖ (или ИМ ЛЖ с распространением на ПЖ), ИМ с разрывом межжелудочковой перегородки
Патогенез острой правожелудочковой недостаточности заключается в следующем:
• повышение давления в малом круге кровообращения (или усугубление уже повышенного) приводит к быстрому развитию легочной гипертензии (ЛГ) с последующей высокой нагрузкой на ПЖ,
• снижение притока крови к ЛЖ способствует снижению выброса ЛЖ (с последующим уменьшением коронарного кровообращения) и повышенной нагрузке на ПЖ,
• формируется выраженный бронхоспазм (рефлекторный, как при ТЭЛА), который приводит к снижению вентиляции в легких и росту шунтирования крови
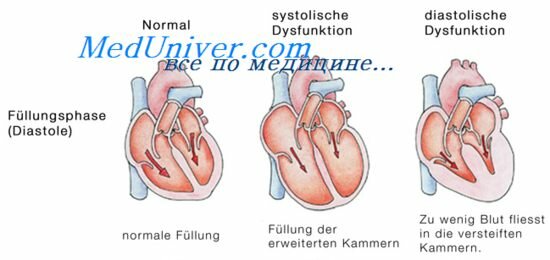
Клиническая картина острой правожелудочковой недостаточности отражает симптомы застоя в большом круге кровообращения У больного быстро формируются внезапная одышка (чувство нехватки воздуха), цианоз, выраженное набухание вен шеи (симптом Куссмауля -усиливается на вдохе), сердцебиение Позже появляются патологическая пульсация в эпигастрии, быстрое увеличение размеров печени (в отличие от ОЛЖН) и интенсивная боль в правом подреберье из-за растягивания капсулы печени (иногда может быть по типу «острого живота»), положительная проба Плеша.
Еще позднее определяются пастозность и отеки голеней, асцит.
ТЭЛА развивается чаще при наличии следующих ФР тромбозы вен малого таза, тромбофлебиты глубоких вен нижних конечностей (почти в 90% случаев), ИМ перегородки с пристеночным тромбоэндокардитом (особенно осложняемым СН или образованием тромбов в ушке ППр) При ТЭЛА крупных ветвей чаще наступает быстрая смерть ТЭЛА средних и мелких ветвей со стабильной гемодинамикой может начинаться с болевого синдрома в грудной клетке (как при ИМ) и одышки (иногда сразу может появиться и кровохарканье), позднее нередко формируется инфаркт-пневмония.
Диагностика острой правожелудочковой недостаточности. При объективном осмотре можно выявить расширение границ сердца вправо, появление систолического шума (усиливается при вдохе) над трехстворчатым клапаном (ТК), акцент 2-го тона над ДА, увеличение ЦВД, тахикардию Пульс — частый, слабого наполнения и напряжения На ЭКГ регистрируются «Р-пульмонале» во II—III отведениях, феномен S1-Q3, отрицательный зубец Т в V1, 2, 3 отведениях, глубокий зубец S в V5 6 отведениях и остро возникшая блокада правой ножки пучка Гиса (БПНПГ). В целом, лабораторные данные при ОПЖН обусловлены основным заболеванием.
Лечение острой правожелудочковой недостаточности.
Если острая правожелудочковая недостаточность возникло на фоне ИМ ПЖ, то проводится разгрузка малого круга кровообращения (уменьшение повышенного давления) — массивная терапия петлевыми диуретиками (внутривенно вводится лазикс по 40—80 мг). При ТЭЛА лазикс обычно не вводится. Для улучшения сократительной способности миокарда на фоне ТЭЛА иногда внутривенно вводятся СГ. Они не показаны при митральном стенозе и ИМ ПЖ Периферические вазодилататоры также не назначают из-за возможности развития синдрома «заклинивания».
При ТЭЛА крупной ветви необходим тромболизис — внутривенное капельное введение стрептокиназы в начальной дозе 0,25 млн ЕД в 100 мл изотонического раствора NaCl в течение 30 мин. Позднее препарат вводится внутривенно капельно в дозе 1,25 млн ЕД (со скоростью 100 000 ЕД/ч) Через 3-6 ч после введения стрептокиназы назначают гепаринотерапию (10 000 ЕД струйно). Затем еще на протяжении 6—7 суток подкожно вводят гепарин (под контролем АЧТВ) с постепенной отменой его. За 2—3 дня до полной отмены гепарина добавляют варфарин (под контролем MHO).
При ТЭЛА мелкой ветви назначают внутривенно, струйно НФГ со скоростью 1000 ЕД/ч, потом (в первые сутки) внутривенно капельно в суточной дозе 30 000 ЕД под контролем АЧТВ, после чего переходят на подкожное введение НФГ (по 5000-10 000 ЕД 4 раза в сутки) или НМВГ.
Для устранения обструкции бронхов и гуморально-рефлекторных реакций (снижения АД и проницаемости сосудов) при ТЭЛА внутривенно вводят струйно или капельно (эуфиплин 10 мл 2,4% раствора) и большие дозы ГКС (преднизолон 90-120 мг). По показаниям назначают АБ (при инфаркт-пневмонии). При остром или подостром легочном сердце на фоне ФП и выраженной ХСН) вводят внутривенно строфантин вместе с калий-поляризуюшей смесью.
Оглавление темы «Виды острой сердечной недостаточности.»:
Правожелудочковая недостаточность

Правожелудочковая недостаточность чаще развивается вслед за застоем крови в легких при перечисленных выше заболеваниях, вызывающих сначала левожелудочковую недостаточность;
- застоем крови в венах, в органах большого круга;
- расширением правого сердца и другими признаками со стороны самого сердца;
- признаками недостаточного или уменьшенного снабжения артериальной кровью легочного круга кровообращения.
Изолированная правожелудочковая недостаточность не сопровождается застоем венозной крови в малом кругу.
Наибольшее практическое значение имеют признаки застоя крови в большом кругу, а именно:
- набухание вен выше (по течению крови), позади правого сердца, особенно на шее, на руках, с повышением венозного давления и замедлением в венах тока крови. В то время как в норме вены шеи (и подъязычная) спадаются у исследуемого в сидячем положении, а вены на руке—при подъеме этой конечности уже незначительно выше уровня сердца, при правожелудочковой недостаточности вены и в этих условиях могут оставаться набухшими. Венозное давление в локтевой вене повышается до 150 — 200 — 250 мм водяного столба против 80 мм нормы. Кровоток при определении магнезиальным и эфирным методом замедлен;
- застой в печени быстро возникает при повышенном давлении в полости правого сердца, поскольку печеночные вены очень коротки и не имеют клапанов. Застойная печень равномерно увеличена, чувствительна при остром развитии застоя; размеры ее могут подвергаться значительным и быстрым колебаниям. Остро возникший застой печени может давать резкие боли, рефлекторную рвоту и иногда ошибочно принимается за острое воспалительное заболевание; диспептические явления могут зависеть и от застоя крови в системе воротной вены. При недостаточности трехстворчатого клапана обнаруживается явная систолическая пульсация печени. При длительном застое (не менее года) печень становится плотнее, мало чувствительной, развивается сердечный (мускатный) цирроз печени; при этом часто имеется упорный асцит;
- застой в других брюшных органах, отдающих кровь в систему нижней полой вены, в том числе в почках с олигурией, выделением концентрированной застойной мочи, с задержкой поваренной соли;
- периферические отеки на стопах, голенях, прогрессирующие до степени анасарки;
- цианоз вследствие замедленного кровотока, повышенного поглощения кислорода застойными тканями, расширения кожной венозной сети;
- застой венозной крови в головном мозгу с раздражением центров продолговатого мозга, что, наряду с застоем в почках, приводит к повышению артериального давления—к застойной гипертонии.
Следствием венозного застоя является и нарушение высшей нервной деятельности сердечных больных, достигающее иногда бредового состояния и пр.
Нередко застойные явления развиваются в следующем порядке: печень, слизистая желудочно-кишечного тракта, почки, подкожная клетчатка нижних конечностей, брюшная полость, мошонка, остальная подкожная клетчатка, черепная полость, наконец, полость плевры и полость околосердечной сумки. Селезенка, как правило, от застоя не увеличивается, так как гипоксемия ведет к сокращению селезенки (С. П. Боткин).
Изменения со стороны самого сердца аналогичны соответствующим изменениям сердца при левожелудочковой недостаточности. Находят прогрессирующее расширение полостей правого сердца: вначале—пути оттока крови с выстунанием пульмонального конуса, далее—пути притока с большим прилеганием расширенного правого сердца к грудной стенке, вращением сердца и сглаживанием вследствие этого клюва аорты. Сокращения сердца учащаются, тоны ослабевают, появляется систолический шум относительной недостаточности трехстворчатого клапана, укорочение большой паузы, электрокардиографические изменения, приведенные выше.
В отношении кровоснабжения малого круга можно отметить в основном только ту закономерность, что с развитием правожелудочковой недостаточности кровь застаивается в венах большого круга, и если наступлению правожелудочковой недостаточности предшествовало венозное полнокровие легких, то с развитием венозного застоя в печени уменьшается застой в легких, кровохаркание прекращается, ослабевает акцент на втором тоне легочной артерии.
Подчеркнем еще раз, что в редких случаях развития изолированной правожелудочковой недостаточности при пневмосклерозе, облитерирующем легочном эндартериите и т. д. признаки венозного застоя легких клинически и рентгенологически не устанавливаются, хотя conus pulmo-nalis и легочная артерия оказываются растянутыми, а при облитерирующем эндартериите могут резко пульсировать и крупные разветвления легочной артерии—«пляска гилюсов». Гидроторакс может развиться за счет застоя в париетальной плевре, от которой венозная кровь поступает в непарную и полунепарную вену. При подавляющем же большинстве клинических форм венозный застой в легких предшествует правожелудочковой недостаточности или развивается вследствие сопутствующих заболеваний.
Острая правожелудочковая недостаточность.
Острая недостаточность правого желудочка сердца возникает при внезапной его перегрузке вследствие значительного повышения давления в сосудах малого круга кровообращения, например при тромбоэмболии ветвей легочной артерии, затяжном приступе бронхиальной астмы с развитием острой эмфиземы легких. В других случаях острая слабость правого желудочка развивается как следствие воспалительных, дистрофических заболеваний мышцы сердца или в результате инфаркта миокарда нижней (задненижней) локализации с вовлечением правого желудочка либо изолированного инфаркта правого желудочка. Острая недостаточность работы правого желудочка сердца ведет к быстрому развитию застоя в венах большого круга кровообращения, замедлению тока крови, повышению венозного давления.
Клиническая картина острой равожелудочковой недостаточности характеризуется быстрым нарастанием симптомов декомпенсации. Состояние больного ухудшается, он предпочитает занимать возвышенное положение. Выражен цианоз, особенно слизистых оболочек, носа, конечностей. Отчетливо определяются набухание и пульсация вен шеи, значительно увеличивается печень, пальпация ее становится болезненной. Может определяться симптом Плеша – при надавливании на печень появляется или усиливается набухание шейных вен вследствие вытеснения жидкости в полые вены. Острое переполнение кровью печени и увеличение ее размеров ведут к растяжению печеночной капсулы, что нередко вызывает жалобы на постоянные распирающие боли в правом подреберье и подложечной области и иногда приводит к ошибочной диагностике холецистита или заболевания желудка. При обследовании сердечно-сосудистой системы выявляются признаки дилатации и перегрузки правого сердца (расширение границ сердца вправо, тахикардия, систолический шум над мечевидным отростком и протодиастолический ритм галопа, акцент II тона на легочной артерии; ЭКГ-признаки перегрузки правых отделов сердца).
Уменьшение давления наполнения левого желудочка вследствие правожелудочковой недостаточности может привести к падению минутного объема левого желудочка и развитию артериальной гипотензии и даже шока.
ЛЕЧЕНИЕ острой правожелудочковой недостаточности должно проводиться с учетом характера основного заболевания, приведшего к декомпенсации. Если ее причиной стала мерцательная тахиаритмия, для урежения ритма и улучшения сократительной функции сердца необходимо применение сердечных гликозидов. На догоспитальном этапе 1 мл 0,025% дигоксина вводят внутривенно струйно, в условиях стационара дигитализацию продолжают. Достаточно быстро действует лазикс (фуросемид) – парантерально и при приеме внутрь в дозе 40–80 мг (1–2 таблетки). При сочетании правожелудочковой недостаточности сердца с артериальной гипотензией назначают вазопрессоры (обычно- допамин). Естественно, кардиотоническая и диуретическая терапия при возможности должна сочетаться с лечением основного заболевания, приведшего к правожелудочковой недостаточности, с применением антикоагулянтов и тромболитиков при тромбоэмболиях в системе легочной артерии; средств, снижающих спазм бронхов, при приступе бронхиальной астмы; наркотических анальгетиков, гепарина, аспирина и по показаниям — тромболизиса при инфаркте миокарда. Больной с острой правожелудочковой недостаточностью после оказания неотложной помощи подлежит госпитализации в терапевтический стационар. Характер и стадия основного заболевания, осложнившегося острой правожелудочковой недостаточностью, а также тяжесть состояния больных в большинстве случаев требуют транспортировки больных на носилках.
Использованные источники:
Правожелудочковая недостаточность
Сердечная недостаточность — это нарушения в работе мышц сердца. Чаще всего диагностируется левожелудочковая недостаточность. Но если нарушения касаются малого круга кровообращения, то в этом случае имеет место правожелудочковая недостаточность. Такой синдром очень опасен. Пациенту нужна неотложная терапевтическая помощь.
Причины возникновения правожелудочковой недостаточности
Механизм развития правожелудочковой недостаточности связан с такими изменениями:
- легочной гипертензией, которая дает высокую нагрузку на правый желудочек. Он является более слабым, потому левожелудочковая недостаточность в таком случае не возникает;
- характерно уменьшение притока крови к левому желудочку, что ведет к повышению нагрузки на правый;
- бронхоспазм приводит к тому, что поток крови находит новые пути (справа налево) и создает нагрузку на правый желудочек.
 Причины хронической сердечной недостаточности.
Причины хронической сердечной недостаточности.
То есть патогенез синдрома включает в себя повышение нагрузки на желудочек и уменьшение просвета сосудов. Факторы, по которым возникает синдром, могут отличаться в зависимости от того, в острой или хронической стадии он находится.
Хроническая стадия
- Разнообразные серьезные нарушения системы дыхания.
- Патологии позвоночника или мышечной системы, которые приводят к ограничению движений грудной клетки.
- Нарушение гемодинамики в малом круге, которое может быть связано с внутренним или внешним сдавливанием.
- Наличие врожденного порока сердца или конструктивного перикардита.
- Ожирение, которое ограничивает движения диафрагмы.
Острая стадия
- Отрыв массивного тромба в легочной артерии.
- Клапанный пневмоторакс.
- Сильный, долго не купируемый, приступ бронхиальной астмы.
- Острая обширная пневмония.
- Миокардит.
- Инфаркт тканей миокарда в правом желудочке, или левом с влиянием на правый.
- Повреждения межжелудочковой перегородки.
Симптомы
Проявления правожелудочковой сердечной недостаточности начинаются с того, что появляются признаки застоя малого круга кровообращения и являются неизменными.
- тахикардия;
- понижение давления;
- одышка, ощущение нехватки воздуха;
- боль в грудной клетке, воспринимаемая как давление;
- снижение температуры кожи;
- синюшность конечностей и носогубного треугольника;
- яремные вены становятся заметны, наблюдается их пульсация;
- возможен обморок;
- может возникнуть отек легкого.
Механизм развития недостаточности подразумевает усиление симптоматики. Подключается клиника застоя крови в большом круге, которой обычно сопровождается левожелудочковая недостаточность:
- появляются боли в правом подреберье из-за увеличения печени;
- отекают ноги, а в более тяжелых случаях, и брюшная стенка;
- развиваются асцит и гидроторакс;
- нарушается гемодинамика в почках, что может вызвать серьезные осложнения;
- снижается количество вырабатываемой мочи.
Пациенту с таким симптомами требуется неотложная медицинская помощь.
Возможные виды
Существует несколько классификаций сердечной недостаточности. По характеру течения различают острый и хронический синдром.
- Острая правожелудочковая недостаточность имеет выраженные признаки. Механизм ее развития быстрый, а клиника течения обычно крайне тяжелая. Лечение такой формы не всегда возможно. Часто заканчивается летальным исходом. Острая форма может проявиться в виде отека легких. Но гораздо чаще встречается левожелудочковая недостаточность.
- Хроническая правожелудочковая недостаточность имеет более мягкий и продолжительный механизм развития.
По степени тяжести выделяют четыре вида:
- I — отсутствуют внешние симптомы недостаточности;
- II — наблюдаются небольшие хрипы, слабая степень;
- III — растет количество хрипов, более выраженная степень;
- IV — очень низкое давление, кардиогенный шок.
Есть еще одна классификация, которая делит механизм развития синдрома на три стадии:
- HI — скрытая стадия. Физическая нагрузка вызывает одышку и сердцебиение. Снижается общая трудоспособность. Показатели гемодинамики в состоянии покоя не нарушены.
- HII — нарушение гемодинамики наблюдается уже при незначительных нагрузках, а иногда и в состоянии покоя. Делится на два периода:
- HIIA — при небольших физических нагрузках появляется одышка. Присутствуют проявления застоя в малом круге кровообращения: сухой кашель, наличие влажных хрипов и крепитации, случается кровохарканье. Ощущается сердцебиение и перебои в работе сердца. Вечерами начинают появляться нарушения большого круга кровообращения: незначительные отеки и увеличение печени. Трудоспособность резко падает.
- HIIB — одышка возникает уже в покое. Все симптомы резко усиливаются. Появляются длительные боли, выраженная синюшность тканей, сердечная мышца работает с перебоями. Отеки постоянны, печень увеличена. Такие больные полностью нетрудоспособны.
- HIII — конечная стадия, которая не поддается лечению. Синдром вызывает необратимые изменения во внутренних органах. Нарушается обмен веществ, что приводит к полному истощению пациента.
Диагностика
Важными диагностическими критериями для определения правожелудочковой недостаточности являются:
- изменения при объективном осмотре;
- расширение границ сердца;
- систолический шум, который усиливается на вдохе;
- тахикардия;
- слабый пульс;
- изменения в электрокардиограмме;
- характерно затемнение на рентгене.
Если больному назначено серьезное лечение, то может понадобиться дополнительная диагностика:
- проба 6-минутной ходьбы;
- эхо-КГ;
- измерение давления в легочной артерии;
- доплер;
- КТ и МРТ;
- мониторинг работы правого желудочка.
Также должна быть проведена дифференциальная диагностика с тяжелыми заболеваниями легких, которые могут иметь сходный механизм развития.
Лечение
Неотложная медицинская помощь должна быть оказана пациентам, если присутствует право- или левожелудочковая недостаточность. Терапевтические мероприятия направлены на устранение симптомов и лечение основного заболевания. Если синдром находится в острой стадии, то необходимо немедленно убрать причину. Первая помощь должна быть оказана как можно быстрее:
- ликвидировать тромб из легочной артерии;
- снизить легочное давление ганглиоблокаторами и эуфиллином;
- устранить шоковое состояния внутривенным вливанием растворов;
- назначить антибиотики при пневмонии;
- восстановить кровоток при инфаркте;
- купировать приступ бронхиальной астмы кортикостероидами;
- дренировать плевральную полость при пневмотораксе.
Если синдром приобрел хроническое течение, то лечение может быть следующим:
- неотложная терапия мочегонными препаратами — это позволит снизить застойные явления;
- антигипертензивная терапия легочной артерии:
- антагонисты кальциевых каналов;
- ингибиторы ангиотензин-превращающего фермента;
- нитраты;
- адреноблокаторы.
- сердечные гликозиды — помощь при мерцательной аритмии;
- оперативное вмешательство по устранению порока, возможна пересадка сердца. В этом случае прийти на помощь может только кардиохирургическая клиника.
Прогнозы по течению заболевания
Синдром недостаточности правого желудочка часто заканчивается неблагоприятно. Если вовремя не была оказана неотложная первая помощь, пациент может погибнуть. Но купированный приступ все равно оказывает отрицательное влияние на организм и вызывает осложнения. Это связано с недостаточным кровоснабжением других органов и систем, к чему приводит патогенез заболевания. В них происходят необратимые изменения.
Если начата неотложная медицинская помощь пациенту, имеющему синдром недостаточности малого круга кровообращения, можно значительно продлить ему жизнь и улучшить ее качество. И, хотя нередко прогноз данного заболевания неблагоприятный, современная медицина дает шанс чувствовать себя лучше.
Использованные источники:
Правожелудочковая сердечная недостаточность патогенез
Острая правожелудочковая недостаточность (ОПЖН, острая застойная недостаточность ПЖ типа) имеет клиническую картину острого легочного сердца (ОЛС) с застоем крови в большом круге кровообращения Чаще появляется вследствие ТЭЛА (крупной ветви) и реже — из-за тяжелой острой легочной патологии (спонтанный клапанный пневмоторакс, большой ателектаз, долевая пневмония, продолжительный астматический статус), острого диффузного миокардита (в первую очередь страдает более слабый ПЖ), распространенного ИМ ПЖ (или ИМ ЛЖ с распространением на ПЖ), ИМ с разрывом межжелудочковой перегородки
Патогенез острой правожелудочковой недостаточности заключается в следующем:
• повышение давления в малом круге кровообращения (или усугубление уже повышенного) приводит к быстрому развитию легочной гипертензии (ЛГ) с последующей высокой нагрузкой на ПЖ,
• снижение притока крови к ЛЖ способствует снижению выброса ЛЖ (с последующим уменьшением коронарного кровообращения) и повышенной нагрузке на ПЖ,
• формируется выраженный бронхоспазм (рефлекторный, как при ТЭЛА), который приводит к снижению вентиляции в легких и росту шунтирования крови
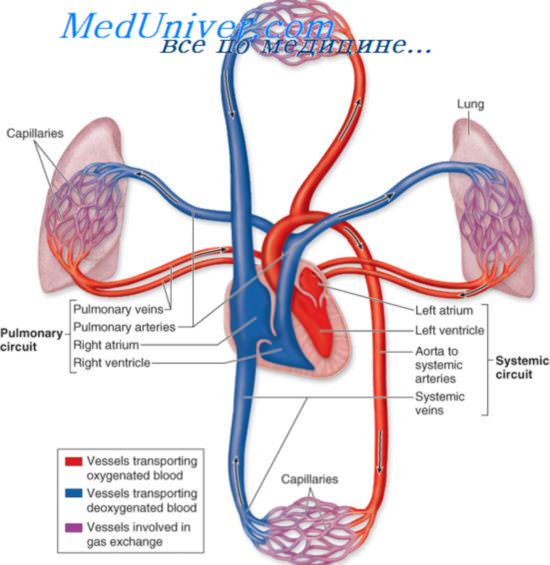 Круги кровообращения и правожелудочковая недостаточность
Круги кровообращения и правожелудочковая недостаточность
Клиническая картина острой правожелудочковой недостаточности отражает симптомы застоя в большом круге кровообращения У больного быстро формируются внезапная одышка (чувство нехватки воздуха), цианоз, выраженное набухание вен шеи (симптом Куссмауля -усиливается на вдохе), сердцебиение Позже появляются патологическая пульсация в эпигастрии, быстрое увеличение размеров печени (в отличие от ОЛЖН) и интенсивная боль в правом подреберье из-за растягивания капсулы печени (иногда может быть по типу «острого живота»), положительная проба Плеша.
Еще позднее определяются пастозность и отеки голеней, асцит.
ТЭЛА развивается чаще при наличии следующих ФР тромбозы вен малого таза, тромбофлебиты глубоких вен нижних конечностей (почти в 90% случаев), ИМ перегородки с пристеночным тромбоэндокардитом (особенно осложняемым СН или образованием тромбов в ушке ППр) При ТЭЛА крупных ветвей чаще наступает быстрая смерть ТЭЛА средних и мелких ветвей со стабильной гемодинамикой может начинаться с болевого синдрома в грудной клетке (как при ИМ) и одышки (иногда сразу может появиться и кровохарканье), позднее нередко формируется инфаркт-пневмония.
Диагностика острой правожелудочковой недостаточности. При объективном осмотре можно выявить расширение границ сердца вправо, появление систолического шума (усиливается при вдохе) над трехстворчатым клапаном (ТК), акцент 2-го тона над ДА, увеличение ЦВД, тахикардию Пульс — частый, слабого наполнения и напряжения На ЭКГ регистрируются «Р-пульмонале» во II—III отведениях, феномен S1-Q3, отрицательный зубец Т в V1, 2, 3 отведениях, глубокий зубец S в V5 6 отведениях и остро возникшая блокада правой ножки пучка Гиса (БПНПГ). В целом, лабораторные данные при ОПЖН обусловлены основным заболеванием.
Лечение острой правожелудочковой недостаточности
Если острая правожелудочковая недостаточность возникло на фоне ИМ ПЖ, то проводится разгрузка малого круга кровообращения (уменьшение повышенного давления) — массивная терапия петлевыми диуретиками (внутривенно вводится лазикс по 40—80 мг). При ТЭЛА лазикс обычно не вводится. Для улучшения сократительной способности миокарда на фоне ТЭЛА иногда внутривенно вводятся СГ. Они не показаны при митральном стенозе и ИМ ПЖ Периферические вазодилататоры также не назначают из-за возможности развития синдрома «заклинивания».
При ТЭЛА крупной ветви необходим тромболизис — внутривенное капельное введение стрептокиназы в начальной дозе 0,25 млн ЕД в 100 мл изотонического раствора NaCl в течение 30 мин. Позднее препарат вводится внутривенно капельно в дозе 1,25 млн ЕД (со скоростью 100 000 ЕД/ч) Через 3-6 ч после введения стрептокиназы назначают гепаринотерапию (10 000 ЕД струйно). Затем еще на протяжении 6—7 суток подкожно вводят гепарин (под контролем АЧТВ) с постепенной отменой его. За 2—3 дня до полной отмены гепарина добавляют варфарин (под контролем MHO).
При ТЭЛА мелкой ветви назначают внутривенно, струйно НФГ со скоростью 1000 ЕД/ч, потом (в первые сутки) внутривенно капельно в суточной дозе 30 000 ЕД под контролем АЧТВ, после чего переходят на подкожное введение НФГ (по 5000-10 000 ЕД 4 раза в сутки) или НМВГ.
Для устранения обструкции бронхов и гуморально-рефлекторных реакций (снижения АД и проницаемости сосудов) при ТЭЛА внутривенно вводят струйно или капельно (эуфиплин 10 мл 2,4% раствора) и большие дозы ГКС (преднизолон 90-120 мг). По показаниям назначают АБ (при инфаркт-пневмонии). При остром или подостром легочном сердце на фоне ФП и выраженной ХСН) вводят внутривенно строфантин вместе с калий-поляризуюшей смесью.
Использованные источники:
