Патогенез диастолической сердечной недостаточности
Недостаточность сердечная хроническая диастолическая — описание, причины, лечение.
Краткое описание
Диастолическая сердечная недостаточность — нарушение расслабления и наполнения левого желудочка, обусловленное его гипертрофией, фиброзом или инфильтрацией и приводящее к увеличению в нём конечного диастолического давления и проявлениям сердечной недостаточности.
Код по международной классификации болезней МКБ-10:
- I50 Сердечная недостаточность
Статистические данные. Диастолическая сердечная недостаточность составляет 20–30% от всех случаев сердечной недостаточности. Она может сочетаться с систолической сердечной недостаточностью.
Причины
Этиология • ИБС (с ИМ или без него) • Гипертрофическая кардиомиопатия • Амилоидоз сердца • Артериальная гипертензия • Клапанные пороки сердца • СД • Констриктивный перикардит.
Патогенез. В результате снижения податливости и нарушения наполнения левого желудочка в нём повышается конечное диастолическое давление, что приводит к снижению сердечного выброса. Происходит увеличение давления в левом предсердии, малом круге кровообращения. В последующем может возникать правожелудочковая сердечная недостаточность.
Клинические проявления и диагностика. Обязательными признаками диастолической сердечной недостаточности считают следующие.
• Признаки хронической сердечной недостаточности — симптомы увеличения давления в левом предсердии: одышку при физической нагрузке, ортопноэ, ритм галопа, хрипы в лёгких, отёк лёгких.
• Признаки нормальной или слегка сниженной сократительной функции левого желудочка — определяют по данным ЭхоКГ •• Фракция выброса не менее 45% •• Индекс внутреннего конечного диастолического размера левого желудочка менее 3,2 см/м2 поверхности тела •• Индекс конечного диастолического объёма левого желудочка менее 102 мл/м2 поверхности тела.
• Признаки патологического наполнения и расслабления левого желудочка, ненормального диастолического растяжения левого желудочка — определяют по данным ЭхоКГ (иногда катетеризации полостей сердца) •• Время изоволюмического расслабления левого желудочка более 92 мс (для возраста менее 30 лет), более 100 мс (для возраста 30–50 лет), более 105 мс (для возраста старше 50 лет) •• Отношение амплитуды пика Е к амплитуде пика А менее 1 (для возраста менее 50 лет), менее 0,5 (для возраста более 50 лет) •• Конечное диастолическое давление левого желудочка более 16 мм рт.ст. или среднее давление заклинивания лёгочных капилляров более 12 мм рт.ст. (по данным катетеризации полостей сердца).
Лечение
Лечение
• Проводят немедикаментозные мероприятия, аналогичные таковым при хронической систолической сердечной недостаточности, включающие ограничение потребления поваренной соли, жидкости, оптимизацию физической активности.
• Из ЛС используют следующие группы •• — Адреноблокаторы — снижают ЧСС и удлиняют диастолу •• Блокаторы медленных кальциевых каналов (верапамил, дилтиазем) оказывают действие, подобное действию — адреноблокаторов •• Нитраты применяют при наличии ИБС, но использовать их необходимо осторожно из — за возможного избыточного уменьшения преднагрузки, что может вызывать артериальную гипотензию •• Диуретики необходимо применять осторожно из — за избыточного уменьшения преднагрузки и уменьшения сердечного выброса •• Ингибиторы АПФ уменьшают гипертрофию левого желудочка и улучшают расслабление левого желудочка •• Сердечные гликозиды при диастолической сердечной недостаточности противопоказаны, поскольку они могут способствовать дальнейшему ухудшению диастолического расслабления левого желудочка. Положительные инотропные средства (в т.ч. сердечные гликозиды) назначают только при сопутствующей систолической сердечной недостаточности.
Прогноз. Смертность от диастолической сердечной недостаточности составляет 8% в год.
МКБ-10 • I50 Сердечная недостаточность
Использованные источники:
Патогенез диастолической сердечной недостаточности
Диастолическая сердечная недостаточность характеризуется нарушением расслабления и наполнения левого желудочка. Обусловлена гипертрофией миокарда, его фиброзом или инфильтрацией. Приводит к увеличению конечного диастолического давления в левом желудочке и развитию сердечной недостаточности.
Этиология и патогенез диастолической сердечной недостаточности
К возникновению диастолической сердечной недостаточности приводят ИБС (с инфарктом миокарда или без него), гипертрофическая кардиомиопатия, амилоидоз сердца, артериальная гипертензия, клапанные пороки сердца, сахарный диабет, констриктивный перикардит.
В результате снижения податливости и нарушения наполнения левого желудочка в нём повышается конечное диастолическое давление, что вызывает снижение сердечного выброса. Увеличивается давление в левом предсердии, малом круге кровообращения. В последующем может возникать правожелудочковая сердечная недостаточность.
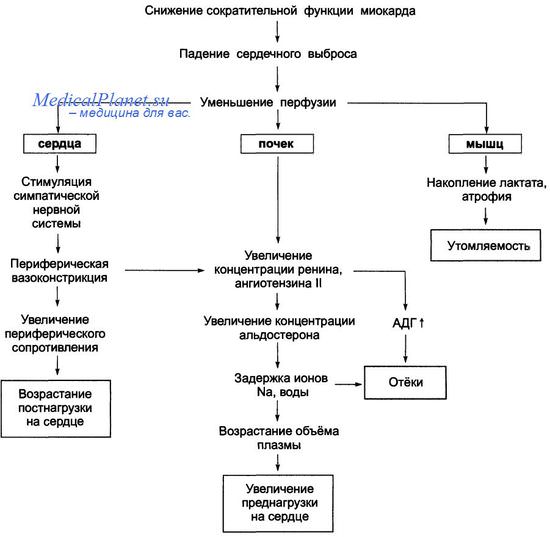 Патогенез хронической систолической сердечной недостаточности
Патогенез хронической систолической сердечной недостаточности
Лечение диастолической сердечной недостаточности
Проводят немедикаментозные мероприятия, аналогичные таковым при хронической систолической сердечной недостаточности, включающие ограничение потребления поваренной соли, жидкости, оптимизацию физической активности. Из ЛС используют следующие группы.
• бета-Адреноблокаторы. Урежают ЧСС и удлиняют диастолу.
• Блокаторы медленных кальциевых каналов (верапамил, дилтиазем). Оказывают действие, подобное действию бета-адреноблокаторов.
• Нитраты. Применяют при наличии ИБС (использовать их необходимо осторожно из-за возможного избыточного уменьшения преднагрузки, что может вызвать артериальную гипотензию).
• Диуретики. Необходимо применять осторожно в связи с угрозой избыточного уменьшения преднагрузки и уменьшения сердечного выброса.
• Ингибиторы АПФ. Уменьшают гипертрофию левого желудочка и улучшают его расслабление.
• Сердечные гликозиды. При диастолической сердечной недостаточности противопоказаны, поскольку они могут способствовать дальнейшему ухудшению диастолического расслабления левого желудочка. ЛС с положительным инотропным действием (в том числе сердечные гликозиды) назначают только при сопутствующей систолической сердечной недостаточности.
Принципы и цели нормализации функции сердца при его недостаточности 
Прогноз диастолической сердечной недостаточности
Смертность от диастолической сердечной недостаточности составляет 8% в год.
Принципы нормализации функции сердца при его недостаточности
Лечебные мероприятия при сердечной недостаточности проводятся комплексно. Они направлены на прекращение (снижение степени) патогенного действия причинного фактора (этиотропная терапия), разрыв звеньев её развития (патогенетическая терапия), потенцирование адаптивных процессов (саногенетическая терапия).
В таблицу приведены принципы и цели патогенетической терапии сердечной недостаточности, а также применяемые при ней группы фармакологических препаратов.
При своевременном начале терапии и её рациональном проведении возможна длительная нормализация сердечной деятельности и системной гемодинамики.
Использованные источники:
Хроническая диастолическая Сердечная недостаточность
Диастолическая ХСН — это СН с нормальной или незначительно сниженной сократительной функцией ЛЖ, но с выраженным нарушением его диастолического расслабления и наполнения, которая сопровождается ростом конечно-диастолического давления в желудочке, застоем крови в малом круге кровообращения и другими признаками СН.
Эта форма СН встречается у 20-30% больных с клиническими признаками сердечной декомпенсации.
Существует 3 основных критерия выделения диастолической ХСН (Европейская ассоциация кардиологов, 2004): наличие клинических признаков ХСН (одышка, утомляемость, влажные хрипы в легких, отеки); нормальная или незначительно сниженная сократительная способность миокарда (ФВ ЛЖ больше 45-50%); объективные признаки, свидетельствующие о нарушении расслаблении и наполнении ЛЖ и/или признаки повышенной жесткости ЛЖ. Деление ХСН на два патофизиологических механизма возможно на ранних стадиях. Далеко зашедший процесс сердечной декомпенсации — сочетание расстройств диастолической и систолической функций ЛЖ.
В основе возникновения диастолической дисфункции ЛЖ лежат 2 причины: нарушение активного расслабления миокарда желудочка, что связано с повреждением энергоемкого процесса диастолического транспорта Са2+; ухудшение податливости стенок ЛЖ, которое обусловлено изменением механических свойств кардиомиоцитов, состоянием соединительнотканной стромы (фиброз), перикарда, а также изменением геометрии желудочка. Диастолическая форма ХСН чаще всего развивается при выраженная гипертрофия миокарда желудочков, выраженном кардиофиброзе, длительной хронической ишемии миокарда, значительном увеличении постнагрузки, перикардите.
В результате замедления активного расслабления ЛЖ и снижения его податливости в диастолу нормальное давление наполнения желудочка (меньше 12 мм рт. ст.) уже не может обеспечить его достаточного заполнения кровью. Первым следствием диастолической дисфункции ЛЖ является повышение КДД в желудочке, что способствует сохранению нормальной величины КДО и сердечного выброса. Вторым следствием диастолической дисфункции ЛЖ являются различные варианты перераспределения во время диастолы диастолического потока крови из предсердия в желудочек.
Поступление крови из предсердия в желудочки осуществляется в две фазы: в фазу быстрого наполнения, когда под действием градиента давления между предсердием и желудочком в последний поступает около 60-75% всего диастолического объема крови; в период систолы предсердия в результате его активного сокращения (25% от общего объема крови). Ранние стадии нарушения диастолической функции ЛЖ характеризуются умеренным уменьшением скорости изоволюмического расслабления и объема раннего наполнения. В результате такой структурной перестройки диастолы происходит выраженная перегрузка ЛП, увеличение его объема и давления в нем. На более поздних стадиях развивается «рестриктивный» тип диастолической дисфункции. Перегрузка ЛП способствует раннему возникновению наджелудочковых нарушений сердечного ритма, фибрилляции и трепетания предсердий. Третьим следствием диастолической дисфункции является рост давления в венозном русле малого круга кровообращения и застой крови в легких.
Для диастолической ХСН дилатация ЛЖ не характерна, до тех пор пока к диастолической дисфункции не присоединится нарушение насосной функции сердца. Диастолическая дисфункция ЛЖ, рост КДД в желудочке и давления в малом круге кровообращения способствуют активации нейрогормональных систем организма. Это способствует задержке Nа+ и воды в организме, развитию отечного синдрома и склонности к вазоконстрикторным эффектам. Поздние стадии диастолической ХСН характеризуются значительным ростом КДД ЛЖ, неэффективностью систолы ЛП и критическим снижением наполнения ЛЖ. В связи с высоким давлением в легочной артерии развивается гипертрофия и дилатация ПЖ, далее присоединяются признаки правожелудочковой СН. Для диастолической ХСН характерно преобладание левожелудочковой недостаточности.
Характеризуется симптомами застойной левожелудочковой СН на фоне нормальной систолической функции ЛЖ, признаков нарушения его расслабления, обнаруживаемых при ЭхоКГ в допплеровском режиме. Диастолическая ХСН чаще встречается у больных пожилого, старческого возраста. Больные АГ, ИБС, аортальным стенозом, ГК.МП. сахарным диабетом, имеют высокий риск формирования диастолической ХСН. Больные предъявляют жалобы на одышку при физической нагрузке, ортопноэ и сухой кашель, появляющиеся в горизонтальном положении пациента с низким изголовьем; утомляемость и снижение работоспособности. При физикальном исследовании можно обнаружить ортопноэ; застойные влажные хрипы в нижних отделах легких; усиленный верхушечный толчок; «двойной» верхушечный толчок; пресистолический ритм галопа (патологический IV тон); нередко выявляется мерцательная аритмия.
Использование современных инструментальных исследований позволяет определить признаки диастолической дисфункции ЛЖ, убедиться в отсутствии значимых нарушений систолической функции ЛЖ, установить причину диастолической ХСН (ИБС, ИМ, стенокардия).
Эхокардиографическими критериями отсутствия систолической дисфункции ЛЖ являются: 1. Фракция выброса ЛЖ (ФВ) более 45-50%. 2. Индекс КДО ЛЖ меньше 102 мл/м». 3. СИ больше 2,2 л/мин/м». Нередко при диастолической дисфункции ФВ остается нормальной, может быть повышена (более 60%). Это указывает на наличие гиперкинетического типа кровообращения участи больных с диастолической ХСН. У 70% больных с диастолической ХСН обнаруживают эхокардиографические признаки выраженной гипертрофии ЛЖ.
Для оценки диастол и чес ко и функции ЛЖ определяют: максимальную скорость раннего пика диастолического наполнения (Vmax Peak Е), максимальную скорость трансмитрального кровотока во время систолы левого предсердия (Vmax Peak A), отношение максимальных скоростей раннего и позднего наполнения (Е/А), время изоволюмического расслабления ЛЖ (IVRT), время замедления раннего диастолического наполнения (DT).
Время изоволюмического расслабления ЛЖ (IVRT), представляющее собой интервал между окончанием потока в выходном тракте ЛЖ и началом потока через митральный клапан, является хорошим показателем скорости начальной релаксации желудочка. В норме IVRT ЛЖ составляет не более 70-75 мс, а время замедления раннего диастолического наполнения (DT) — 200 мс. В конце диастолы во время сокращения ЛП скорость потока крови снова увеличивается, образуя второй пик (Peak А), а когда митральный клапан закрывается возвращается к нулевой линии.
При нормальной диастолической функции на допплерограмме преобладает пик раннего диастолического наполнения, который в 1,5-1,7 раза выше пика позднего наполнения желудочка (таблица 63).
Нормальные значения диастолической функции ЛЖ

На допплерограммах трансмитрального кровотока выявляется снижение амплитуды пика Е и увеличение высоты пика А . Отношение Е/А уменьшается до 1 и ниже. Одновременно определяется увеличение времени изоволюмического расслабления ЛЖ (1VRT) больше 90-100 мс и времени замедления раннего диастолического наполнения (DT) — больше 220 мс. Этот тип диастолической дисфункции ЛЖ получил название типа «замедленной релаксации». Наиболее частыми факторами, ведущими к формированию данного типа диастолической дисфункции ЛЖ, являются хроническая или транзиторная ишемия миокарда у больных ИБС, кардиосклероз любого генеза, гипертрофия миокарда, поражения перикарда, блокады ножек пучка Гиса.
Дальнейшее прогрессирование нарушений внутрисердечной гемодинамики приводит к росту давления в ЛП и увеличению предсердно-желудочкового градиента давления во время фазы быстрого наполнения. Происходит значительное ускорение раннего диастолического наполнения желудочка (Peak Е) при одновременном уменьшении скорости кровотока во время систолы предсердия (Peak А). Рост конечно-диастолического давления в ЛЖ способствует ограничению кровотока во время предсердной систолы. Происходит патологическая «псевдонормализация» диастолического наполнения ЛЖ с увеличением значений максимальной скорости раннего диастолического наполнения (Peak Е) и уменьшением скорости предсердного наполнения (Peak А). В результате отношение Е/А увеличивается до 1,6-1,8 и более. Эти изменения сопровождаются укорочением фазы изоволюмического расслабления (IVRT) меньше 80 мс и времени замедления раннего диастолического наполнения (DT) меньше 150 мс.
Рестриктивный тип диастолической дисфункции наблюдается при застойной СН, свидетельствуя о значительном повышении давления наполнения ЛЖ. Нередко описанные признаки диастолической дисфункции ЛЖ предшествуют нарушениям его систолической функции. Адекватная оценка диастолической функции ЛЖ описанным методом возможна у пациентов с ЧСС менее 90 в минуту, при отсутствии у них митрального стеноза, аортальной, митральной недостаточности.
Рентгенография органов грудной клетки дает возможность выявить отсутствие выраженной кардиомегалии и оценить состояние малого круга кровообращения. В большинстве случаев выявляются признаки венозного полнокровия легких, иногда в сочетании с признаками легочной артериальной гипертензии. Инструментальные исследования позволяют выявить следующие признаки диастолической ХСН: отсутствие систолической дисфункции ЛЖ (по данным ЭхоКГ); наличие ЭКГ- и ЭхоКГ-признаков выраженной гипертрофии ЛЖ (симметричной или асимметричной); наличие ЭхоКГ-признаков диастолической дисфункции ЛЖ (тип «замедленной релаксации» — снижение амплитуды пика Е; увеличение высоты пика А; уменьшение отношение Е/А до 1 и ниже; «рестриктивный» тип диастолической дисфункции — увеличением высоты пика Е; уменьшением амплитуды пика А, увеличение отношение Е/А до 1,8 и выше); отсутствие при рентгенографическом исследовании выраженной кардиомегалии; повышение давления заклинивания ЛА, выявляемое при катетеризации правых отделов сердца и ЛА.
Не существует общепринятых алгоритмов лечения диастолической ХСН. Согласно рекомендациям Европейской ассоциации кардиологов (2004) можно выделить несколько принципов медикаментозной терапии:
1. Восстановление синусового ритма у больных с наджелудочковой тахиаритмией (фибрилляцией или трепетанием предсердий) приводит к существенному улучшению диастолического наполнения желудочков за счет восстановления нормальной физиологической последовательности сокращения предсердий и желудочков.
Уменьшение ЧСС способствует снижению постнагрузки, внутримиокардиального напряжения и потребности миокарда в кислороде. Для коррекции ЧСС используют b-адреноблокаторы (атенолол, метопролол, карведилол), антагонисты кальция — верапамил и дилтиазем.
3. Для уменьшения застоя в малом круге кровообращения целесообразно применение диуретиков, уменьшающих ОЦК и давление в легочной артерии.
Для воздействия на факторы, определяющие диастолическое наполнение желудочков и степень диастолической дисфункции, могут использоваться ингибиторы АПФ, которые обладают большей эффективностью при лечении больных диастолической ХСН. Антагонисты кальция (верапамил и дилтиазем) способны улучшать активное расслабление миокарда и диастолическое наполнение желудочков, уменьшать массу миокарда, улучшать пассивные эластические свойства сердечной мышцы. В-адреноблокаторы могут быть средством выбора. Положительный эффект от длительного приема b-адреноблокаторов связан с уменьшением степени гипертрофии миокарда ЛЖ и снижением жесткости сердечной мышцы. Наличие отрицательного инотропного эффекта ограничивает применение этих препаратов у больных с тяжелой сердечной декомпенсацией (ФК III-1V по NYHA). В-адреноблокаторы целесообразно использовать у больных АГ или ИБС, когда имеется тахикардия или тахиаритмия.
Блокаторы рецепторов ангиотензина II (лосартан, валсартан, кандесартаи) оказывают более выраженное влияние на локальные тканевые РАС, гипертрофию миокарда и его эластические свойства, чем традиционные ингибиторы АПФ. Нитраты не обладают прямым влиянием на диастолическое расслабление, процессы формирования гипертрофии и кардиофиброза, но они снижают потребность миокарда в кислороде, уменьшают ишемию сердечной мышцы и тем самым косвенно могут влиять на эластичность миокарда желудочков. Сердечные гликозиды противопоказаны при лечении больных с диастолической ХСН.
Основными принципами длительного лечения больных диастолической ХСН являются: восстановление синусового ритма и полноценной систолы предсердий у больных с наджелудочковыми тахиаритмиями. уменьшение тахикардии (верапамил и b-адреноблокаторы), уменьшение признаков застоя крови в малом круге кровообращения, длительное применение ЛС, обладающих свойствами обратного развития гипертрофии миокарда желудочков: ингибиторы АПФ; b-адреноблокаторы; антагонисты кальция; антагонисты рецепторов ангиотензина II, применение нитратов.
Использованные источники:
Этиология и патогенез сердечной недостаточности диастолической
К возникновению диастолической сердечной недостаточности наиболее часто приводят:
Ú ИБС(с инфарктом миокарда или без него);
Ú гипертрофическая кардиомиопатия;
Ú амилоидоз сердца;
Ú артериальная гипертензия;
Ú клапанные пороки сердца;
Ú сахарный диабет;
Ú констриктивный перикардит.
В результате снижения податливости и нарушения наполнения левого желудочка в нём повышается конечное диастолическое давление, что вызывает снижение сердечного выброса. Это приводит к увеличению давления в левом предсердии и малом круге кровообращения. В последующем может возникнуть правожелудочковая сердечная недостаточность.
Принципы нормализации функции сердца при его недостаточности
Лечебные мероприятия при сердечной недостаточности проводятся комплексно. Они направлены на прекращение (снижение степени) патогенного действия причинного фактора (этиотропная терапия), разрыв звеньев её развития (патогенетическая терапия), потенцирование адаптивных процессов (саногенетическая терапия).
В табл. 23.1 приведены принципы и цели патогенетической терапии сердечной недостаточности, а также применяемые при ней группы фармакологических препаратов.
Таблица 23.1. Принципы и цели нормализации функции сердца при его недостаточности
При своевременном начале лечения и рациональном его проведении возможна длительная нормализация сердечной деятельности и системной гемодинамики.
Нарушения системного артериального давления
Изменения системного АД подразделяют на гипертензивные и гипотензивные состояния.
· Гипертензивные состояния характеризуются повышением АД выше нормы.К ним относятся гипертензивные реакции и артериальные гипертензии.
· Гипотензивные состояния проявляются снижением АД ниже нормы.Включают гипотензивные реакции и артериальные гипотензии.
Для обозначения различных состояний и реакций, характеризующихся изменениями АД, применяют специальные термины и понятия.
Важно различать значения терминологических элементов «-тония» и «-тензия».
Терминологический элемент «-тония» применяется для характеристики тонуса мышц, в том числе ГМК сосудистой стенки.
Гипертония означает избыточное напряжение мышц, проявляющееся увеличением их сопротивления растяжению.
Гипотония подразумевает снижение напряжения мышц, проявляющееся уменьшением их сопротивления растяжению.
Терминологический элемент «-тензия»используют для обозначения давления жидкостей в полостях и сосудах, в том числе кровеносных.
Гипертензия означает повышение, а гипотензия—снижение давления в полостях организма, его полых органах и сосудах.
Адекватным для обозначения гипер- или гипотензивных состояний является использование именно элемента «-тензия», поскольку уровень АД зависит не только от тонуса ГМК сосудов (при некоторых видах гипертензии он не повышен, а может быть даже ниже нормы), но также от величины минутного выброса сердца и ОЦК.
Тем не менее, термины «Гипертоническая болезнь» и «Гипертонический криз» применяют для обозначения эссенциальной артериальной гипертензии и осложнения (нередко фатального) артериальной гипертензии соответственно.
Лекарственные средства (независимо от механизма их действия: на тонус сосудов, сердечный выброс, ОЦК) называют гипотензивными (ЛС, снижающие АД) и гипертензивными (ЛС, вызывающие повышение АД).
Необходимо различать понятия «гипер- и гипотензивная реакция» и «артериальная гипер- или гипотензия».
Гипер- или гипотензивная реакция— адаптивная и преходящая (временная) реакция ССС(после неё АД нормализуется в связи с прекращением действия агента, вызвавшего реакцию), регулируемая физиологическими механизмами;
Артериальная гипер- или гипотензия носит стойкий характер, обычно не устраняется после прекращения действия причинного фактора и сопровождаются повреждением органов и тканей, а также снижением адаптивных возможностей организма.
Артериальная гипертензия—состояние, при котором систолическое АД составляет 140 мм рт.ст. и более и/или диастолическое АД 90 мм рт.ст. и более(при условии, что эти значения получены в результате как минимум трёх измерений, произведённых в различное время в спокойной обстановке, а пациент за сутки до измерений не принимал ЛС, изменяющих АД).
Виды артериальных гипертензий
Эксперты ВОЗ и Международного общества гипертензии предложили классификацию артериальной гипертензии по уровню АД (табл. 23.2).
Таблица 23.2. Классификация артериальной гипертензии
Использованные источники:
Недостаточность сердечная хроническая диастолическая — описание, причины, лечение.
Краткое описание
Диастолическая сердечная недостаточность — нарушение расслабления и наполнения левого желудочка, обусловленное его гипертрофией, фиброзом или инфильтрацией и приводящее к увеличению в нём конечного диастолического давления и проявлениям сердечной недостаточности.
Код по международной классификации болезней МКБ-10:
- I50 Сердечная недостаточность
Статистические данные. Диастолическая сердечная недостаточность составляет 20–30% от всех случаев сердечной недостаточности. Она может сочетаться с систолической сердечной недостаточностью.
Причины
Этиология • ИБС (с ИМ или без него) • Гипертрофическая кардиомиопатия • Амилоидоз сердца • Артериальная гипертензия • Клапанные пороки сердца • СД • Констриктивный перикардит.
Патогенез. В результате снижения податливости и нарушения наполнения левого желудочка в нём повышается конечное диастолическое давление, что приводит к снижению сердечного выброса. Происходит увеличение давления в левом предсердии, малом круге кровообращения. В последующем может возникать правожелудочковая сердечная недостаточность.
Клинические проявления и диагностика. Обязательными признаками диастолической сердечной недостаточности считают следующие.
• Признаки хронической сердечной недостаточности — симптомы увеличения давления в левом предсердии: одышку при физической нагрузке, ортопноэ, ритм галопа, хрипы в лёгких, отёк лёгких.
• Признаки нормальной или слегка сниженной сократительной функции левого желудочка — определяют по данным ЭхоКГ •• Фракция выброса не менее 45% •• Индекс внутреннего конечного диастолического размера левого желудочка менее 3,2 см/м2 поверхности тела •• Индекс конечного диастолического объёма левого желудочка менее 102 мл/м2 поверхности тела.
• Признаки патологического наполнения и расслабления левого желудочка, ненормального диастолического растяжения левого желудочка — определяют по данным ЭхоКГ (иногда катетеризации полостей сердца) •• Время изоволюмического расслабления левого желудочка более 92 мс (для возраста менее 30 лет), более 100 мс (для возраста 30–50 лет), более 105 мс (для возраста старше 50 лет) •• Отношение амплитуды пика Е к амплитуде пика А менее 1 (для возраста менее 50 лет), менее 0,5 (для возраста более 50 лет) •• Конечное диастолическое давление левого желудочка более 16 мм рт.ст. или среднее давление заклинивания лёгочных капилляров более 12 мм рт.ст. (по данным катетеризации полостей сердца).
Лечение
Лечение
• Проводят немедикаментозные мероприятия, аналогичные таковым при хронической систолической сердечной недостаточности, включающие ограничение потребления поваренной соли, жидкости, оптимизацию физической активности.
• Из ЛС используют следующие группы •• — Адреноблокаторы — снижают ЧСС и удлиняют диастолу •• Блокаторы медленных кальциевых каналов (верапамил, дилтиазем) оказывают действие, подобное действию — адреноблокаторов •• Нитраты применяют при наличии ИБС, но использовать их необходимо осторожно из — за возможного избыточного уменьшения преднагрузки, что может вызывать артериальную гипотензию •• Диуретики необходимо применять осторожно из — за избыточного уменьшения преднагрузки и уменьшения сердечного выброса •• Ингибиторы АПФ уменьшают гипертрофию левого желудочка и улучшают расслабление левого желудочка •• Сердечные гликозиды при диастолической сердечной недостаточности противопоказаны, поскольку они могут способствовать дальнейшему ухудшению диастолического расслабления левого желудочка. Положительные инотропные средства (в т.ч. сердечные гликозиды) назначают только при сопутствующей систолической сердечной недостаточности.
Прогноз. Смертность от диастолической сердечной недостаточности составляет 8% в год.
МКБ-10 • I50 Сердечная недостаточность
Использованные источники:
