Острая сердечная недостаточность ишемическая кардиомиопатия
Ишемическая кардиомиопатия: симптомы и опасности

Кардиомиопатией (с греч. «cardia» — сердце, «myos» — мышца, «pathos» — страдание) называют поражение сердечной мышцы, не связанное с воспалительным и опухолевым генезом.
В современной кардиологии существует несколько разновидностей кардиомиопатий. Но поскольку причины данного заболевания до конца не выявлены, под общим термином подразумевают группу патологических осложнений, способствующих нарушению функции сердечной мышцы и желудочков сердца.
Понятие ишемической кардиомиопатии
 Ишемическая кардиомиопатия что это такое и чем она характеризуется? Этим термином называют специфическую форму заболевания миокарда, обусловленную острой недостаточностью кислорода. Ишемическая кардиомиопатия (ИКМП) является самой распространенной формой дилатационной кардиомиопатии.
Ишемическая кардиомиопатия что это такое и чем она характеризуется? Этим термином называют специфическую форму заболевания миокарда, обусловленную острой недостаточностью кислорода. Ишемическая кардиомиопатия (ИКМП) является самой распространенной формой дилатационной кардиомиопатии.
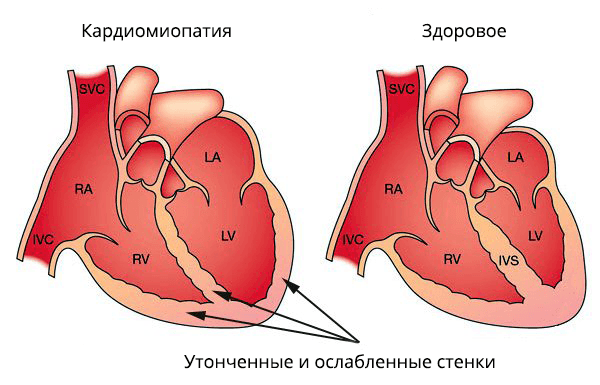
Исследователями выявлено, что среди пациентов с проявлениями ишемии 58 процентов составляют больные с ИКМП. Характеризуется данное заболевание увеличением полостей сердца до меры кардиомегалии со значительным увеличением толщины его стенок. В большинстве случаев изменения касаются левой части сердца, чем правой. Иногда встречается аналогичное утолщение межжелудочковой перегородки.
Патологические изменения сердца, вызванные ИКМП, различают 2-х видов:
- симметричной формы — характеризуется равномерным увеличением обеих камер сердца,
- асимметричной формы — характеризуется преимущественным увеличением левой камеры сердца.
Ишемическая кардиомиопатия по МКБ 10 отнесена к классу заболеваний системы кровообращения и представлена, как разновидность хронической ишемической болезни сердца.
Причины заболевания
Ишемическая кардиомиопатия возникает вследствие патологии коронарных артерий, которые обычно сужены из-за атеросклероза. Из-за нарушенного обмена веществ в организме в артериях скапливаются твердые вещества (атеросклеротические бляшки), которые уменьшают кровоток и сужают просвет сосуда.
Как следствие, ослабленная сердечная мышца недостаточно функционирует, ухудшает способность сердца перекачивать кровь, что приводит к сердечным приступам и явлениям стенокардии.
Непосредственное влияние на развитие заболевания могут оказывать следующие факторы:
- генетическая предрасположенность,
- повышенное артериальное давление,
- неправильный образ жизни,
- заболевания щитовидной железы,
- повышенное содержание липидов в крови,
- патологии коры надпочечников.

Накопление холестерина в сосудистой стенке
Патогенез
Как указывалось выше, основной причиной развития кардиомиопатии ишемической являются атеросклеротические изменения коронарных артерий. Данному проявлению способствуют следующие патологические факторы:
- гипоксия сердечной мышцы,
- нарушение сократительной деятельности миокарда,
- повреждение и распад миофибрилл миокарда,
- гипертрофия миокарда,
- ремоделирование желудочков.
Как проявляется?
На начальной стадии ИКМП признаки заболевания могут отсутствовать. Как только болезнь начинает прогрессировать, появляются следующие симптомы:

- нарушенный ритм сердца,
- ускоренный и нерегулярный пульс,
- боль и давление в груди,
- повышенная усталость,
- головная боль, обморок,
- ожирение различной степени,
- отеки на ногах или по всему телу,
- бессонница,
- влажный кашель.
Лечение
Лечение на начальных стадиях болезни проводится при помощи общеукрепляющих методик, организации диеты, а также приема медикаментозных препаратов.
В зависимости от количества неповрежденных, здоровых тканей мышц сердца, с целью уменьшения проявления симптомов и улучшения функции сердца, назначаются следующие фармацевтические препараты:
- бета-адреноблокаторы (Метапролол),
- диуретики (Фуросемид),
- антикоагулянты (Ацетилсалициловая кислота),
- ингибиторы АПФ (Каптоприл, Капотен),
- антиаритмические препараты (Амиодарон, Дигоксин).
При неэффективности вышеперечисленных методов, требуется хирургическое вмешательство. С целью улучшения кровопритока к сердечной мышце выполняется аорто-коронарное шунтирование. В более тяжелых случаях назначается пересадка сердца.
Ишемическая кардиомиопатия как причина смерти
При ишемической кардиомиопатии причиной смерти может послужить одно из следующих осложнений болезни:

- инфаркт сердца,
- острая сердечная недостаточность,
- аритмия,
- отек легких,
- образование тромбов.
Полезное видео
Из следующего видео можно узнать, как поддерживать работу сердца на должном уровне :
Использованные источники:
Ишемическая кардиомиопатия

Ишемическая кардиомиопатия — болезнь основных клеток миокарда (миоцитов), вызванная их недостаточным питанием. Такая трактовка позволила Международной классификации болезней (МКБ – 10) включить заболевание не в группу кардиомиопатий, а отнести к разновидностям хронической ишемической болезни сердца с кодом I25.5.
Происхождение термина (-патия) претерпело множество изменений. Он отражает разное отношение к патологии. До настоящего времени не существует единого мнения ученых о происхождении болезни, идут споры и поиск конкретных причин:
- одни считают ишемическую кардиомиопатию последствием перенесенного острого инфаркта миокарда;
- другие относят ее к начальным проявлениям или стадиям развития ишемической болезни сердца;
- третьи рассматривают как основную причину сердечной недостаточности.
Когда ставится диагноз
В соответствии с европейскими и американскими кардиологическими стандартами, подобный диагноз ставится до 75% больных в случаях сердечной недостаточности и определяется как ишемическая дилатационная кардиомиопатия. Это не соответствует МКБ, но отражает причину и последствия болезни.
Среди всех форм ишемической болезни сердца на долю кардиомиопатии приходится 5–8 %. А если ишемическую форму сравнить с общими случаями патологии, то она составит до 13% всех кардиомиопатий.
Заболевание выявляется преимущественно у мужчин (90% случаев), наиболее поражаемый возраст — от 45 до 55 лет.
Патологические изменения в сердце
Сужение венечных артерий вызывает состояние гипоксии самых «работающих» клеток в организме — миоцитов. Недостаток кислорода резко снижает возможность производства энергии, поскольку биохимический процесс получения калорий нуждается в обязательном присутствии молекул кислорода, ферментов, коферментов, гормонов, витаминов группы В, глюкозы, кетоновых тел, аминокислот, жирных кислот.
Миоциты «умеют» добывать энергию в бескислородном режиме, но ее недостаточно для обеспечения необходимого функционирования миокарда. В результате масса сердца нарастает.
Одни исследователи доказывают утолщение стенки левого предсердия (больше 1,5 см), значительно реже изменения касаются правого предсердия. Утолщение не сопровождается нарушением общего объема камер. Другие утверждают, что толщина стенок не изменяется (не более 11 мм). Бывают случаи аналогичных изменений в перегородке. На начальном этапе происходит расширение левого желудочка, затем вовлекается правый. На процесс приспособления уходит от 3-х до 6-ти месяцев.
Патологические изменения в сердце, которые вызывает ишемическая кардиомиопатия, делят на 2 варианта:
- симметричная форма — увеличение касается равномерно правых и левых отделов сердца;
- асимметричная — одна из камер изменена более другой.
Функциональные изменения можно назвать «слабостью» сердечной мышцы. Истощаются возможности по перекачиванию крови в сосудистое русло. Формируется сердечная недостаточность.
Изменения на клеточном уровне
В миокарде происходит массовая гибель миоцитов из-за мелкоочаговых некрозов, фиброза, замещения жировой тканью и воспаления. Миофибриллы изменяются и распадаются. Ишемия приводит в самым разным формам повреждения миоцитов:
- происходит растворение (лизис) волокон;
- образуются контрактуры (плотные фиброзные нити);
- «глыбчатый распад» — кромсание волокон на отдельные куски описано как наиболее тяжелый вариант повреждений;
- новые пучки миофибрилл удлинены, расположены не вдоль линии сокращения, поэтому «работают» асинхронно и хаотично.
В 1984 году в США возник термин, характеризующий клетки как «дремлющие», а миокард «гибернированным» (не способным к сокращению). Функции в живых клетках снижаются пропорционально степени нарушения кровообращения в венечных сосудах. Ученые считают этот механизм приспособительным, уменьшающим потребности миокарда до соответствия с поступающим питанием. При этом признаков инфаркта не обнаруживается.
Одновременно предложено название «оглушенный» миокард. Для этого нарушения функции характерно сохранение нормального коронарного кровотока в покое.
Возможные причины патологии
В этих случаях изменения подтверждаются анамнестическими данными, динамикой ЭКГ. Особое значение придается безболевой форме инфаркта.
Остается неясным появление первичной патологии без электрокардиографических нарушений, но тяготеющей к ишемическим причинам по клиническим проявлениям (приступы стенокардии).
Провоцирующими факторами считаются:
- гипертония;
- нарушение структуры липопротеинов крови в сторону повышения низкоплотной фракции;
- нездоровый образ жизни с употреблением алкоголя, курением, малоподвижностью;
- заболевания щитовидной железы, сахарный диабет;
- поражающее действие гормонов надпочечников, катехоламинов;
- нарушения центральной регуляции при стрессах, повышенной нервной нагрузке;
- наследственная повышенная чувствительность и «ранимость» клеток миокарда.
Характерные симптомы
В клиническую картину ишемической кардиомиопатии обязательно включаются 3 типичные симптомокомплекса:
- у 100% пациентов имеются признаки застойной сердечной недостаточности;
- в 50–70% случаев характерные симптомы стенокардии;
- от 20% до половины пациентов страдают от различных тромбоэмболических осложнений.
Обязательным добавлением являются более или менее выраженные признаки недостаточности левого желудочка:
- одышка при физической и нервной нагрузке;
- приступы удушья по ночам;
- повышенная утомляемость, слабость;
- задержка мочи, отеки на стопах и голенях;
- увеличение веса.
Болезнь протекает и развивается медленным темпом. Некоторые пациенты не ощущают каких-либо нарушений, не обращаются к врачу.
Среди других проявлений можно обратить внимание на следующее:
- приступы стабильной стенокардии;
- влажный кашель;
- тупые боли в правом подреберье;
- тахикардию и разные формы аритмии;
- потерю аппетита.
Симптомы могут возникать приступообразно и повторяться не часто. Поэтому пациенты не сразу обращаются к врачу, и необходимое лечение задерживается.
Диагностические признаки
Врачебный осмотр позволяет выявить:
- отеки на стопах и голенях;
- увеличение печени;
- разнокалиберные хрипы в легких при аускультации;
- ускоренный и нарушенный ритм сердца;
- расширение левой границы в подмышечную область;
- систолический шум на верхушке, образованный относительной недостаточностью митрального клапана при растянутом левом желудочке.
На ЭКГ определяется перегрузка левого желудочка, у 80% больных правильный синусовый ритм. Аритмии разного вида:
- желудочковые экстрасистолы — редко;
- мерцательная аритмия имеется у 15–20% пациентов;
- нарушение атриовентрикулярной проводимости — около 5%;
- блокады ножек пучка Гиса — до 15%;
- электролитные изменения в миокарде.
На обзорной рентгенограмме грудной клетки для больных характерны признаки атеросклероза аорты:
- уплотнение стенки;
- расширение в диаметре;
- кальциноз устья;
- удлинение и разворот восходящей части и дуги.
Нельзя исключить форму кардиомиопатии с нормальным уровнем выброса, она так и называется — сердечная недостаточность с сохраненной фракцией выброса.
Коронарография с контрастированием венечных сосудов часто выявляет множественные тромботические изменения в ветках артерий. Реже эти изменения не соответствуют тяжести состояния и жалобам пациента. Подобные расхождения подтверждают участие воспаления сосудов в возникновении кардиомиопатии.
Особенности выбора метода обследования
Биопсия миокарда проводится в редких случаях дифференциальной диагностики с опухолью. Через катетер вводится специальное устройство, забирающее ткань для анализа.
Для назначения оптимального лечения важно выявить резервные возможности миокарда, уровень жизнеспособности миоцитов в неблагополучных зонах. Это можно установить с помощью специальных исследований с изотопами (таллий, фтордезоксиглюкоза), имеющими сродство к тканям сердечной мышцы. Результат служит прогностическим тестом, резкое снижение жизнеспособных клеток указывает на неблагополучные результаты терапии. Метод в определении тактики лечения имеет ограничения и свои показания, он необходим в следующих ситуациях:
- при отборе пациентов на операцию по трансплантации сердца и проведению реваскуляризации (восстановление кровоснабжения);
- при доказанной ишемической болезни, отсутствии большого рубца со снижением фракции выброса до 35% и ниже.
Кардиохирурги считают опасным применение методики у больных со стабильной формой стенокардии четвертого функционального класса и нестабильной формой.
МРТ пациентам, имеющим подшитые дефибрилляторы, кардиостимуляторы, выполняется в режиме исследования сосудов. При этом исключается риск неблагоприятных ситуаций.
Отличия от дилатационной кардиомиопатии
В обязательном порядке проводится дифференциальная диагностика с дилатационной кардиомиопатией.
- увеличение сердца;
- выявление участков нарушенной сократимости миокарда;
- наличие рубцовых изменений в мышце сердца;
- нарастающая недостаточность.
Для ишемической формы кардиопатии более характерны:
- перенесенный в прошлом инфаркт миокарда;
- наличие типичных для стенокардии симптомов;
- изменения на ЭКГ, коронарографии, подтверждающие стеноз венечных артерий, кардиосклероз диффузного типа.
Менее частым проявлением при ишемической форме считаются тромбозы и эмболии как осложнения болезни: выявлены у 40% пациентов, а при дилатационном варианте — у 60%.
Вспомогательные признаки у 35% больных заключаются в анамнестических данных. «Ишемический» тип кардиомиопатии подтверждается наличием факторов риска.
Лечение
Современная кардиология добилась возможности остановить разрушения миокардиальных клеток на ранних этапах болезни. В комплекс лечения включены:
- режим с ограничением физических нагрузок, стрессов, достаточным отдыхом;
- питание по требованиям антисклеротической диеты;
- использование лекарственных препаратов из группы β-адреноблокаторов (Карведилол);
- применение мочегонных средств типа Фуросемида и Спиронолактона;
- сердечные гликозиды при тахикардии;
- при подозрении или наличии в анамнезе тромбообразования — непрямые антикоагулянты.
Хирургические способы
Для восстановления васкуляризации миокарда необходимым условием является сохранение достаточного количества жизнеспособных клеток. Проводится операция аортокоронарного шунтирования с последующим продолжением консервативного лечения стенокардии и сердечной недостаточности.
При выраженных рубцовых изменениях проведение реваскуляризации считается нецелесообразной и даже опасной для жизни пациента. Операциями выбора могут стать:
Осложнения
Патологические изменения при ишемической кардиомиопатии могут привести к таким последствиям:
- тяжелой сердечной недостаточности по лево- и правожелудочковому типу;
- усилению процессов ишемии;
- острому инфаркту миокарда;
- аритмиям;
- летальному исходу.
Прогноз
Ишемическая форма кардиомиопатии отличается худшим прогнозом для жизни пациента по сравнению с другими. Причины этого:
- тяжелые, опасные для жизни аритмии;
- возможные смертельные осложнения;
- длительные и сложные оперативные вмешательства;
- применение в терапии разных сильнодействующих медикаментов.
Показатель летальных случаев при консервативном лечении пациентов с установленной жизнеспособностью миокарда составляет 16%, а с использованием оперативных методов — 3,2%. При нежизнеспособном миокарде эти цифры приближаются к одинаковым: от 6,2 до 7,7%.
Пациенты с симптомами ишемии миокарда обязательно проходят обследование для ранней диагностики кардиомиопатии. Правильная и своевременная терапия позволяет сохранить и продлить жизнь больному.
Использованные источники:
Особенности развития, диагностика и методы терапии ишемической кардиомиопатии
Ишемическая кардиомиопатия – заболевание миокарда, при котором происходит увеличение полостей сердца и нарушается сердечный ритм. Причиной такой патологии становится хроническая недостаточность кровообращения. Опасность заболевания состоит в отсутствии специфических признаков.
Общая характеристика
Ишемическая кардиомиопатия – патологическое изменение миокарда, наиболее распространенная форма такого отклонения. При развитии заболевания происходит увеличение полостей сердечной мышцы и утолщение ее стенок.
Чаще всего наблюдается поражение левой части органа. В некоторых случаях при ишемической кардиомиопатии утолщается межжелудочковая перегородка.
У мужчин такое отклонение диагностируют гораздо чаще, чем у женщин. Патология возникает в возрасте 45-55 лет.
Классификация заболевания
Различают такие формы ишемической кардиомиопатии:
- симметричная: обе камеры сердечной мышцы увеличиваются равномерно;
- асимметричная: по мере развития патологии преимущественно увеличивается левая камера сердца.

Причины
Кардиомиопатия ишемического типа развивается при поражении коронарных артерий, что чаще всего происходит на фоне атеросклеротических изменений. Последние вызывают сужение сосудов, из-за чего развивается стойкая гипоксия тканей. На фоне этого и происходит утолщение стенки сердечной мышцы.
К факторам риска необходимо отнести следующее:
- инфаркт миокарда в анамнезе;
- повышенное артериальное давление;
- вредные привычки;
- отягощенная наследственность;
- повышенный уровень холестерина в крови;
- ожирение;
- сахарный диабет;
- аневризма левого желудочка;
- малоподвижный образ жизни;
- повышенные физические нагрузки;
- употребление наркотических средств;
- психоэмоциональные нагрузки;
- патологии коры надпочечников;
- болезни щитовидной железы.
Развитию заболевания также способствуют такие патологические явления, как гипертрофия миокарда, гипоксия сердца, повреждение миофибрилл миокарда.
Симптомы ишемической кардиомиопатии
Патология может выражаться такими признаками
- одышка, которая особенно ярко проявляется при физических нагрузках и эмоциональных переживаниях;
- нарушение сердечного ритма;
- головные боли;
- повышенная утомляемость;
- приступы удушья в ночное время;
- беспричинное повышение веса;
- редкие мочеиспускания;
- отечность нижних конечностей;
- головокружение;
- учащение сердцебиения;
- продуктивный кашель, в мокроте могут наблюдаться прожилки крови;
- нарушение сна;
- обмороки;
- ощущение боли колющего характера и сдавливания в груди;
- нарушение аппетита;
- тупые боли в области правого подреберья;
- разные формы аритмии.

На ранних стадиях развития патологии признаки нарушения сердечной деятельности могут отсутствовать.
Методы диагностики
Для постановки диагноза проводят ряд исследований, среди которых:
- сбор семейного анамнеза;
- физикальный осмотр;
- прослушивание сердца;
- общий и биохимический анализы крови;
- общий анализ мочи;
- ЭКГ;
- коронарография;
- рентгенография грудной клетки;
- суточный мониторинг ЭКГ;
- ЭхоЭКГ;
- МРТ сердечной мышцы;
- при необходимости дополнительно назначают сцинтиграфическое исследование и биопсию.
Подходы к лечению кардиомиопатии ишемического вида
Основу терапии составляет прием медикаментозных средств. Хирургическое вмешательство проводят только в исключительных случаях, так как оно представляет угрозу для жизни пациента.
Медикаментозное лечение
Пациентам назначат прием таких лекарственных препаратов, как:
- антиаритмические средства (Дигоксин);
- бета-адреноблокаторы (Метапролол, Карведилол);
- ингибиторы АПФ (Капотен);
- диуретики (Лазикс);
- антикоагулянты (ацетилсалициловая кислота).

Рекомендации по коррекции режима
Параллельно с приемом специальных лекарственных средств, больной должен соблюдать следующие правила:
- ограничить до минимума количество потребляемых жиров и соли;
- отказаться от повышенных физических нагрузок;
- избегать стрессов и эмоциональной напряженности;
- оставлять достаточно времени для полноценного отдыха;
- отказаться от вредных привычек.
Способы хирургического лечения
Хирургическое вмешательство при ишемической кардиомиопатии показано только в том случае, если консервативные методы терапии не дали результатов.
Выделяют такие методы оперативного лечения патологии:
- Имплантация кардиостимулятора. Вживляемый прибор необходим при выявлении сердечной недостаточности. Благодаря кардиостимулятору нормализуется сердечный ритм. Также устройство снижает риск внезапной смерти, спровоцированной ишемической кардиомиопатией.
- Имплантация кардиовертера-дефибриллятора. Такая мера требуется при желудочковой аритмии – состоянии, которое угрожает жизни пациента. Прибор осуществляет контроль над ритмом сердечной мышцы.
- Коронарное шунтирование. В ходе проведения операции рядом с закупоренной артерией проводят еще один, ранее удаленный, сосуд. Именно через него направляется кровоток. Такое мероприятие стимулирует приток крови к сердечной мышце.
- Ангиопластика – операция по расширению артерий для улучшения их проходимости.
- Установка стентов для расширения просвета сосудов.
- Атерэктомия – манипуляция, направленная на очищение стенок артерий от бляшек и налета, препятствующих продвижению крови.
- В наиболее тяжелых случаях пациенту требуется операция по пересадке сердца.
Особенности питания
Людям, страдающим ишемической кардиомиопатией, рекомендуют включить в рацион такие продукты и напитки:
- хлебобулочные изделия без соли;
- молочные продукты с пониженным содержанием жиров;
- овощи, обработанные различными способами;
- морепродукты;
- нежирная рыба;
- крупы;
- макаронные изделия из твердых сортов пшеницы;
- овощные супы;
- ягоды и фрукты в свежем или сухом виде;
- мед;
- растительные масла;
- зеленый листовой чай;
- свежевыжатые соки.
Нельзя употреблять следующие продукты и напитки, негативно сказывающиеся на состоянии сердечной мышцы:
- мясо и рыба жирных сортов;
- кондитерские изделия;
- соленые и острые блюда;
- жирные бульоны;
- консервы;
- копчености;
- лук, чеснок;
- полуфабрикаты;
- крепкий кофе и чай;
- алкоголь.

Народные средства лечения
Смысл применения народных рецептов при ишемической кардиомиопатии заключается в облегчении состояния больного. Такие методы терапии не способны излечить от болезни и ни в коем случае не должны быть основой терапии.
Полезны следующие рецепты:
- Настойка из ягод калины. Для приготовления нужно взять 40 г сырья (ягоды должны быть спелыми), залить стаканом горячей воды. Дать жидкости настояться в течение 2 часов, после чего процедить. Полученный объем – суточная доза лекарства. Его нужно выпить за 2 раза в течение дня.
- Отвар на основе пустырника. Следует взять 15 г сырья и залить его 0,5 л горячей воды. Средство должно настаиваться в течение 7 часов. После этого жидкость нужно отфильтровать. Принимать готовый настой в течение дня. Норма – стакан отвара, объем которого нужно разделить на 4 приема.
- Травяной сбор. Необходимо подготовить 2 столовые ложки листьев крапивы и столовую ложку пустырника, смешать компоненты, залить 250 ил кипятка. Настаивать средство в течение часа, затем процедить. Принимать по половине стакана дважды в сутки.
- Настой из семян льна. Чтобы приготовить средство, нужно залить литром воды 4 чайные ложки посевного семени льна. Состав поставить на плиту, дать закипеть. Средство должно настояться на водяной бане в течение часа. После этого отвар нужно процедить. Принимать готовое средство в теплом виде по половине стакана, до 5 раз в день.
В процессе лечения врач регулярно контролирует важнейшие показатели: частоту сердцебиения, ритм пульса, уровень артериального давления больного.
Прогноз
При отсутствии лечения по мере прогрессирования ишемической кардиомиопатии растет риск развития осложнений. К ним необходимо отнести следующие:
- образование тромбов;
- инфаркт миокарда;
- острая сердечная недостаточность;
- отек легких;
- аритмия.
Перечисленные состояния могут вызвать смерть больного, так как развиваются стремительно.
Пятилетняя выживаемость пациентов составляет более 30%.
При условии своевременного лечения патологии шанс на предотвращение опасных осложнений повышается.
Меры профилактики
В настоящее время не разработано специального комплекса профилактических мер, направленных на предотвращение развития ишемической кардиомиопатии.
Существует ряд общепринятых рекомендаций, соблюдение которых в несколько раз снижает вероятность развития сердечной патологии. Для этого необходимо:
- прекратить употребление спиртных;
- отказаться от курения;
- соблюдать принципы правильного питания, исключив из рациона продукты с повышенным содержанием соли и холестерина, а также животных жиров;
- контролировать вес, показатели артериального давления, уровня сахара и холестерина в крови;
- посещать кардиолога раз в полгода, что особенно актуально для тех лиц, у которых семейный анамнез отягощен случаями сердечно-сосудистых заболеваний.
Ишемическая кардиомиопатия – патология сердечно-сосудистой системы, возникающая самостоятельно либо как вторичное заболевание. Заболевание создает высокий риск развития осложнений и летального исхода, поэтому диагностировать его и начать лечение необходимо как можно быстрее.
Использованные источники:
Причины ишемической кардиомиопатии, симптомы и лечение
Ишемическая кардиомиопатия характеризуется нарушением функционирования сердечной мышцы в связи с недостаточным кислородным питанием. Опасность заболевания заключается в том, что при отсутствии лечебных мероприятий оно может стать причиной смерти человека.
Коротко о главном
 Нарушение работы миокарда обуславливает прогрессирование разных заболеваний. Ишемическая кардиомиопатия – одно из них. Развитие патологии вызвано недостаточным насыщением сердечной мышцы кислородом, в связи с чем она перестает полноценно выполнять свои функции. Несмотря на то, что истинные причины специалистами до сих не выявлены, выделен обширный перечень провоцирующих факторов, которые способствует распространению болезни. Их знание позволит вовремя обратиться за квалифицированной помощью и начать лечение.
Нарушение работы миокарда обуславливает прогрессирование разных заболеваний. Ишемическая кардиомиопатия – одно из них. Развитие патологии вызвано недостаточным насыщением сердечной мышцы кислородом, в связи с чем она перестает полноценно выполнять свои функции. Несмотря на то, что истинные причины специалистами до сих не выявлены, выделен обширный перечень провоцирующих факторов, которые способствует распространению болезни. Их знание позволит вовремя обратиться за квалифицированной помощью и начать лечение.
Оказать помощь при ишемической кардиомиопатии можно понимая, что это такое. Заболевание характеризуется нарушением полноценной работы миокарда, обусловленным недостаточным поступлением к мышце кислорода. В соответствии с международной классификацией МКБ 10 ей присвоен код I25.5. Патологию рассматривают как подвид ИБС (ишемической болезни сердца).
В результате развития заболевания происходит увеличением полостей миокарда в сочетании с утолщением стенок. Чаще аномалия появляется с левой стороны.
В группу риска входят мужчины возрастной категории 45 – 55 лет и женщины, достигшие периода менопаузы (курящие и принимающие гормональные препараты).
Виды заболевания
Классификация типов болезни основана на локализации патологического процесса. Выделяют две формы ишемической кардиомиопатии:
- Симметричную, которая характеризуется увеличением толщины межжелудочковой перегородки и стенок левого желудочка.
- Асимметричную, при которой гипертрофия может развиваться только в верхней части межжелудочковой перегородки, либо одновременно с утолщением передней или верхней области левого желудочка.
С чем связана патология и ее развитие?
Прогрессирование ишемической кардиомиопатии связывают с перенесенным инфарктом миокарда, особенно при его повторении. Кроме того, заболевание является следствием формирования атеросклеротических бляшек в коронарных артериях. Из-за скопления вредных веществ происходит сужение просвета и нарушение процесса кровообращения. Это приводит к следующим явлениям:
- ишемии;
- кислородному голоданию миокарда;
- нарушению сократительной функции сердечной мышцы;
- разрушению миофибрилл;
- чрезмерному разрастанию мышечной ткани;
- изменению формы и размеров желудочков.
Среди провоцирующих факторов заболевания выделяют следующие:
- гипертоническую болезнь;
- неправильный образ жизни: наличие вредных привычек, ограничение физической активности;
- изменение состава крови с преобладанием липопротеинов низкоплотной фракции;
- нарушение функционирования щитовидной железы;
- прогрессирование сахарного диабета;
- негативное влияние гормонов, которые вырабатываются надпочечниками, катехоламинов;
- патологии функционирования центральной нервной системы, обусловленные эмоциональными перегрузками;
- генетический фактор, обуславливающий чувствительность клеток сердечной мышцы.
Клиническая картина
 Опасность заболевания обусловлена тем, что характерные симптомы наличия патологии долго себя не проявляют. Поэтому особая роль отводится выявлению ранних признаков нарушения в работе сердечной мышцы. Они представлены:
Опасность заболевания обусловлена тем, что характерные симптомы наличия патологии долго себя не проявляют. Поэтому особая роль отводится выявлению ранних признаков нарушения в работе сердечной мышцы. Они представлены:
- кашлем, не имеющим отношения к простуде;
- постоянной слабостью без видимых для этого причин;
- нарушением сердечного ритма в покое;
- появлением одышки при незначительной физической нагрузке в лежачем положении;
- проявлениями стенокардии (чувство тяжести в области сердца);
- появлением частого головокружения;
- обморочными состояниями;
- нарушением сна;
- изменением массы тела в сторону повышения;
- уменьшением количества выделяемой урины;
- появлением отеков ног.
При появлении даже одного симптома лучше обратиться к специалисту. При наличии ИКМП обследование выявит:
- атеросклеротические бляшки или кальциевые отложения, сформированные на стенках коронарных сосудов;
- расширение сердечных полостей и утолщение стенок;
- увеличение веса сердца;
- разрастание соединительной ткани на месте мышечной.
Диагностика патологии
Проведение диагностических мероприятий включает в себя несколько направлений: осмотр специалистом, лабораторное обследование, использование инструментальных методов. Все данные заносятся в историю болезни. Каждая из диагностик важна, они позволяют подтвердить или опровергнуть предполагаемый диагноз.
Благодаря проведению осмотра врачом, будет выявлено наличие:
- отечности стоп и голеней;
- изменения размеров печени в большую сторону;
- разнородных хрипов в легочной ткани во время прослушивания;
- изменений ритма сердца;
- расширений левого края миокарда в подмышечную область;
- систолического шума на верхушке из-за нарушения работы митрального клапана в результате увеличения левого желудочка.
 Лабораторная диагностика необходима для проведения исследования крови с целью выявления концентрации триглицеридов, липопротеидов, холестерина.
Лабораторная диагностика необходима для проведения исследования крови с целью выявления концентрации триглицеридов, липопротеидов, холестерина.
Инструментальные методы представлены:
- Электрокардиографией, которая позволяет выявить перегрузку левого желудочка и изменение ритма сердца (аритмия делится на экстрасистолическую, мерцательную, с нарушением атриовентрикулярной проводимости, блокадой ножек пучка Гиса, электролитнымипроцессами в мышце).
- Рентгенографией, которая необходима для подтверждения увеличения полости левого желудочка.
- Эхокардиографией, позволяющей выявить признаки гипертрофии, увеличение сердечных полостей и другие нарушения.
- Магниторезонансной томографией, необходимой для получения более подробной информации о работе сердца.
- УЗИ.
- Доплеровским исследованием сердца.
- Коронарографией, необходимой для обнаружения тромботических изменений в артериях.
- Позитронно-эмиссинной томографией, которая проводится для выявления степени метаболических изменений мышцы.
Специфика медикаментозного лечения
 Лечение кардиопатии любого вида следует начинать с первых признаков проявления патологии. Терапия характеризуется комплексностью и индивидуальным подходом. На ранних этапах развития болезни она включает в себя:
Лечение кардиопатии любого вида следует начинать с первых признаков проявления патологии. Терапия характеризуется комплексностью и индивидуальным подходом. На ранних этапах развития болезни она включает в себя:
- правильное питание;
- общеукрепляющие методы (занятия спортом, повышение иммунитета);
- прием лекарственных препаратов
Медикаментозное лечение определяется степенью запущенности ишемической кардиомиопатии. Назначают препараты из следующих групп:
- бета-адреноблокаторов, например, Метапролол;
- диуретиков, например, Фуросемид;
- антикоагулянтов, чаще всего Ацетилсалициловую кислоту;
- ингибиторов АПФ (Каптоприл, Капотен),
- антиаритмических лекарств, например, Дигоксин.
Обязательным дополнением консервативного лечения должно стать изменение образа жизни и питания. Диета основывается на сниженном потреблении жиров и соли, соблюдении дробности. Увеличение массы тела требует коррекции, чтобы снизить нагрузку на сердце. Обязательными становятся прогулки на свежем воздухе, посильные занятия спортом.
Виды хирургического вмешательства
 Оперативное вмешательство требуется при отсутствии эффективности медикаментозной терапии. Выделяют несколько методов хирургического лечения:
Оперативное вмешательство требуется при отсутствии эффективности медикаментозной терапии. Выделяют несколько методов хирургического лечения:
- Трансплантация. Заключается в пересадке донорского органа. Относится к радикальным методам.
- Стентирование. Суть процедуры сводится к установке в узкую область коронарного сосуда специального каркаса под названием стент. Благодаря ему просвет становится шире, за счет чего улучшается процесс кровообращения.
- Ангиопластика. Посредством оперативного вмешательства с использованием катетера черезбедренную артерию врач вводит специальный баллончик. Последний расширяет просвет сосуда, улучшая кровоток.
- Аортокоронарное шунтирование. Необходимо при поражении нескольких сосудов или главной артерии миокарда.
- Имплантация кардиостимулятора или дефибриллятора. Данные аппараты осуществляют функции контроля и нормализации сокращения сердца, благодаря чему служат профилактикой внезапной смерти.
Опасность осложнений
Прогрессирование заболевания и отсутствие необходимого лечения приводит к негативным явлениям. Среди них выделяют:
- уменьшение размеров полости левого сердечного желудочка;
- нарушение кровотока в малом круге кровообращения;
- недостаточное питание миокарда;
- нарушение сердечного ритма;
- формирование сгустков крови.
 Причина смерти от ишемической кардиомиопатиизачастую связана не с самой патологией, а с теми осложнениями, которые она провоцирует. Среди них выделяют:
Причина смерти от ишемической кардиомиопатиизачастую связана не с самой патологией, а с теми осложнениями, которые она провоцирует. Среди них выделяют:
- Инфаркт сердца. Патология характеризуется омертвлением определенной области миокарда из-за сбоев в питании. Оказание своевременной медицинской помощи не исключает формирование рубцовой ткани. В результате развивается кардиосклероз, опасный летальным исходом.
- Острую сердечную недостаточность. Развивается внезапно. Результатом отсутствия медицинской помощи становиться кардиогенный шок и гибель человека.
- Аритмия. В результате нарушения полноценной сократительной деятельности сердца, оно с трудом осуществляет свои главные функции: автоматизм, возбудимость и проводимость. Это может вызвать остановку миокарда.
- Тромбообразование. При полной закупорке просвета сосуда сгустком крови нарушается движение биологической жидкости к соответствующему участку.
- Отек легких. Возникает при появлении застоя в левой зоне сердечной мышцы. Происходит скопление крови в сосудах.
Недуг представляет серьезную опасность для жизни человека. Развиваясь постепенно без ярких привлекающих внимание признаков, он зачастую осложняется патологиями, несовместимыми с жизнью. Поэтому особое значение приобретает ранняя диагностика, проведение профилактических обследований. Соблюдение рекомендаций врача позволит сохранить оптимальное качество жизни на протяжении многих лет даже при развитии болезни.
Использованные источники:
Что такое ишемическая кардиомиопатия и ее причины?
Ишемическая кардиомиопатия (ИКМП) — заболевание сердца, обусловленное многоочаговым атеросклеротическим процессом в коронарных сосудах с развитием ишемического поражения миокарда. Морфологически характеризуется гипертрофией стенок сердечных камер, что в дальнейшем ведет к расширению (дилатации) полостей сердца. Клинически эта патология проявляется симптомами хронической сердечной недостаточности. Данный термин введен в клиническую практику относительно недавно (в 1970 году) для обозначения изменений миокарда при атеросклерозе коронарных артерий.
Ишемическая кардиомиопатия как причина смерти в МКБ-X кодируется как форма ишемической болезни сердца. На случаи ИКМП приходится 5-8% людей, страдающих от ИБС. В связи с тем, что клиническизначимое поражение сосудов атеросклерозом развивается к 45-50 годам, этот возраст определяется как возраст риска для данного заболевания. Имеются гендерные различия в распространенности нозологии: в 90% случаев болезнь поражает мужчин.
Причины заболевания
Причиной поражения сердца в данном случае является распространенный атеросклероз коронарных артерий, который приводит к гемодинамически значимому сужению их просвета и развитию ишемического повреждения кардиомиоцитов. Патологически изменяются не столько основной ствол артерий, сколько мелкие интрамуральные и субэпикардиальные ветви. Отмечается хроническое прогрессирующее течение заболевания, исходом которого становится застойная ХСН.
Факторы риска
Они схожи при всех кардиальных заболеваниях, поскольку, причиной сердечной патологии в подавляющем большинстве случаев являются гипертоническая болезнь и атеросклероз. Для обоснования профилактических мер их принято делить на изменяемые (модифицируемые) и неизменяемые (немодифицируемые).
- Факторы, на которые можно повлиять (модифицируемые):
- высокая масса тела,
- вредные привычки,
- уровень артериального давления (поддается медикаментозной коррекции),
- нерациональное питание
- стресс и другие.
- Природные, наследственные факторы: возраст риска (45-55), пол, генетические особенности изменить нельзя. Это немодифицируемые факторы.
Патогенез
Можно выделить несколько основных патогенетических звеньев развития процесса.
- Гипоксия кардиомиоцитов. Она развивается, во-первых, как результат недостаточного кровоснабжения мышечных клеток по патологическим сосудам. Во-вторых, стоит отметить, что здоровые участки сердечной мышцы вынуждены терпеть повышенные нагрузки, в результате чего происходит их гипертрофия, а увеличенный в объеме и массе миокард, опять же, сложнее «прокормить».
- Гибернация миокарда — защитный механизм организма, заключающийся в снижении сократительной способности мышечных клеток из-за его гипоперфузии. Таким образом орган пытается «пережить» неблагоприятный период низкого кровоснабжения, однако по измененным сосудам кровоток самостоятельно не восстановится, поэтому этот компенсаторный механизм в данном случае становится звеном патогенеза.
- Ишемическая контрактура миофибрилл, вызванная гипоксией, способствует еще более выраженному снижению сократительной функции и развитию недостаточности функции органа.
- Ишемизированные сердечные волокна при систоле начинают растягиваться, так как тонус миокарда снижен. Начинает формироваться дилатация полостей (морфологически, ИКМП является дилатационнойкардиомиопатией)
- При избыточном накоплении углекислоты и продуктов обмена в клетках всегда активируются фибробласты, которые обусловливают синтез соединительной ткани на месте мышечной — развивается диффузный фиброз.
Все эти изменения объединяются одним термином — ремоделирование сердца.
Нужно отметить, что процесс ремоделирования обусловливается дисбалансом клеточных регуляторных факторов: вазоактивных веществ, нейрогормональных факторов, цитокинов и т.д
Классификация
Выделяют 2 формы по структурным (морфологическим) особенностям процесса:
- Симметричная ишемическая кардиомиопатия — при ней наблюдается равномерное увеличение как левой, так и правой половин органа. Такая форма встречается редко.
- Асимметричная — форма, характеризующаяся преимущественным увеличением левых отделов сердца. Это и наблюдается в большинстве случаев.
Клиническая картина
Довольно часто, больные ИКМП имеют в анамнезе стенокардию или перенесенный инфаркт миокарда, однако она впервые может проявляться и без предшествующей патологии. Ишемическая кардиомиопатия характеризуется триадой признаков: кардиомегалия, стенокардия напряжения, ХСН.
Кардиомегалию при физикальном обследовании можно заподозрить по изменениям верхушечного толчка при осмотре и пальпации: он разлитой (большой по площади) высокий (амплитуда), резистентный (плотный), может быть смещен влево. При перкуссии определяется расширение границ сердечной тупости.
Подтвердить кардиомегалию необходимо визуализирующими методами. Простейшим, в данной ситуации, будет рентгенография грудной клетки.
Стенокардия напряжения имеет здесь классические признаки: боль в грудной клетки с характерными особенностями:
- локализация — за грудиной;
- характер — жгучая, давящая;
- длительность — до 15 минут (если больше, следует заподозрить инфаркт);
- провоцирующие факторы: физическое напряжение, стресс;
- чем купируется: покой, нитраты (Нитроглицерин, Изокет)
Симптомы сердечной недостаточности многообразны. Выделяют симптомы при застое в малом и большом кругах кровообращения. В первом случае (застой в легких) больных беспокоят одышка, удушье, часто имеется кашель с мокротой (характерного «ржавого» цвета — гемосидерин). При застое в большом круге отмечаются отеки ног, увеличение печени и тянущие боли в области ее расположения, расстройства пищеварения и т.д.
Диагностика
Для подтверждения данных, полученных при физикальном обследовании пациента, используют дополнительные лабораторные и, что в данном случае более актуально, инструментальные данные.
Лабораторные данные не показывают характерных специфических симптомов.
Общие анализы неинформативны, биохимический анализ крови обозначает то, что имеется атеросклероз (гиперхолестеринемия, гипертриглицеридемия и т.д.)
Инструментальная диагностика ИКМП
- Рентгенография ОГК: увеличение размеров сердца — кардиомегалия.
- ЭхоКГ: позволяет оценить множество показателей, наиболее важными из которых будут толщина стенок и размеры полостей органа. Кроме того, визуализируются зоны гипокинеза (здесь ишемия), имеется возможность оценить сердечный кровоток.
- ЭКГ: определяются признаки перенесенного инфаркта миокарда, участки, страдающие от ишемии, видны признаки гипертрофии отделов сердца.
Это простые исследования, доступные для выполнения на базе любой больницы. Иногда применяют более сложные исследования, такие как радиоизотопная сцинтиграфия и коронароангиография. При первом исследовании определяют зоны фиброза сердечной мышцы по избирательному накоплению радиофармпрепарата (Таллий 201) в этих участках. Коронароангиография позволяет визуально оценить степень сужения просвета сосудов, когда через бедренную артерию вводится катетер, через который по достижении венечных сосудов выпускается контрастное вещество и определяется состояние венечных артерий.
Осложнения
Заболевание протекает вначале приступообразно (клиника стенокардии), по мере прогрессирования на первый план выходят симптомы ХСН. Нередко встречается осложненное течение ИКМП.
У пациентов может развиться инфаркт миокарда (с высокой летальностью), нарушения ритма, прогрессирование ХСН, отек легких при застое в малом круге. Осложнения могут стать причиной летального исхода у больных.
Лечение
Терапия этого заболевания сложная и должна носить комплексный и непрерывный характер. Её можно разделить на уровни:
1 уровень: борьба с факторами риска: профилактика стрессов, избавление (или уменьшение выраженности) бытовых интоксикаций, правильный двигательный режим, питание с ограничением соли и жидкости.
2 уровень: медикаментозное лечение. Его цели:
- борьба с ишемией: как купирование приступа (нитраты), так и длительный поддерживающий прием (ингибиторы АПФ, бета-блокаторы и т.д)
- коррекция сердечной недостаточности — иАПФ, бета-адрено-блокаторы, диуретики и т.д.
- воздействие на причину — атеросклероз: применение статинов, фибратов
- профилактика и лечение осложнений: антиаритмики, антиагреганты, антикоагулянты
3 уровень: хирургическое лечение. К этому методу прибегают когда терапия бессильна и есть угроза развития смерти. Выделяют следующие виды вмешательств:
- стентирование — проводится как коронароангиография, но в конце в сосуд устанавливается поддерживающая сеточка (стент), не позволяющая уменьшиться просвету сосуда и обеспечивающая нормальную перфузию миокарда
- аорто-коронарное шунтирование — сосудистый анастомоз в обход тромбированного участка.
- имплантация кардиостимулятора для контроля ритма сердечных сокращений при аритмиях.
- Самый радикальный, но и самый сложный, по объективным причинам, метод — трансплантация сердца.
Прогноз
Ишемическая кардиомиопатия — тяжелая кардиальная патология, что видно из пятилетней выживаемости больных (всего 30%). Это объясняется тем, что очень трудно терапевтическискорректировать это состояние на фоне тяжелого прогредиентного течения, а также тем, что больным сложно придерживаться пожизненной и объемной терапии.
Использованные источники:


