История болезни сердечная недостаточность 3 степени
Гипертоническая болезнь 3 степени — история болезни
Министерство здравоохранения Российской федерации
Кубанская Государственная медицинская академия
Кафедра пропедевтики внутренних болезней
Зав. кафедрой: проф. Адамчик А.С.
История болезни
Больной : Гричанов Даниил Васильевич, 68 лет.
(находился на лечении с 6.03.03 по 20.03.03)
Диагноз : Гипертоническая болезнь 3 степени.
Осложнения : Гипертоническое сердце 3 ст. ИБС: желудочковая экстрасистолия 2 градации по Loun-Wolf. Хроническая сердечная недостаточность 2-го функционального класса по NYHA. Гипертоническая ангиопатия сетчатки, начальная стадия катаракты.
Сопутствующие заболевания : Желчекаменная болезнь, хронический холецистит, аденома предстательной железы, солевой диатез.
Проверил: Гонтмахер Ю.В.
Выполнила: студентка 3-го курса 19 гр.
Ф.И.О.: Гричанов Даниил Васильевич.
Возраст: 68 лет.
Семейное положение: женат
Место работы, должность: краснодарский горводоканал, инспектор
Дата поступления в стационар: 6.03.03
Дата выписки: 20.03.03
Кем направлен больной: медпункт краснодарского горводоканала
Диагноз направившего учреждения: гипертоническая болезнь
Диагноз при поступлении: гипертоническая болезнь 3 ст.
Данные расспроса больного.
Носовое дыхание спокойное, ровное, не затруднено, кашля нет. Одышку отрицает. Больной жалуется на боли в сердце ноющего характера, чувство сжатия в области сердца. Перебои в работе сердца, приступообразные сердцебиения при физическом напряжении или при волнении. Отёков нет. Больной отмечает повышенную утомляемость на работе. Одышка при подъёме на 3й этаж. Аппетит средний, насыщаемость нормальная. Глотание и прохождение пищи по пищеводу свободное. Изжогу, отрыжку, тошноту, приступы рвоты отрицает. Больной жалуется на боли и тяжесть в правом подреберьи, которые связывает с приемом сильно прожаренной или очень жирной пищи. Опорожнение кишечника самостоятельное, регулярное, кал оформленный, нормальной консистенции. Поносы и запоры отрицает. Отхождение газов свободное.
Мочеиспускание несколько затруднено, болезненно. Моча соломенно-жёлтого цвета, прозрачная, запах обычный. Больной отмечает боли в области промежности, непродолжительные, купируются применением тепла. Половая функция снижена, но в целом соответствует возрасту.
Боли в мелких суставах стопы, связывает с переменой погоды. Внешне кости и суставы не изменены, болезненных ограничений в подвижности больной не отмечает.
Волосяной покров нормальный. Больной жалуется на некоторое ожирение.
Больной спокойный, сдержанный, общительный. Настроение ровное, спокойное. Интеллект не нарушен. Проявляет интерес к своей работе. Взаимоотношения на работе и в семье нормальные. Сон спокойный, глубокий, больной жалуется на нарушения засыпания. Отмечает головные боли в затылочной области, купирующиеся антигипертензивными средствами. Головокружения и обмороки отрицает. Потоотделение нормальное. Чувствительность кожи не нарушена. Жалуется на снижения зрения. Слух ослаблен. Ощущение вкусов и запахов нормальное.
Общее самочувствие удовлетворительное.
Считает себя больным в течение последних 15 лет, что проявлялось головной болью, которая возникала преимущественно после эмоциональной нагрузки, носила характер тяжести в затылке, висках, проходила сама через несколько часов или после приёма гипотензивных или противовоспалительных средств, однако в больницу за помощью не обращался. Часто головная боль сопровождала боль в сердце. Максимальное давление, которое отмечал пациент, было 200/110 мм рт.ст. По поводу головных болей принимал баралгин или анальгин, дибазол, папазол, после приема которых боли немного стихали. Последнее ухудшение состояния – около 2-х недель назад, боли в области сердца и сердцебиения усилились, стали беспокоить чаще и продолжительней. С данными жалобами обратился в медпункт по месту работы, откуда был направлен врачом на стационарное лечение в кардиологическое отделение 1й городской клинической больницы г. Краснодара.
Аллергические реакции больной отрицает.
Родился в 1935 году в городе Краснодаре, в полной семье, был единственным ребенком. С раннего детства рос и развивался нормально. По умственному и физическому развитию от своих сверстников не отставал. С 8 лет пошел в школу. После окончания средней школы и получения среднетехнического образования пошел в армию, где прослужил 3 года.
Профессиональный анамнез: трудовую деятельность начал в 18 лет. После армии работал грузчиком в магазине, затем слесарем на заводе им. Седина, потом перешёл на работу в горводоканал, где работал слесарем-сантехником; в настоящее время работает там же инспектором. Рабочий день был всегда нормирован, работа всегда была связана с физической нагрузкой. Отпуск предоставлялся ежегодно, как правило, в летнее время. Посещал санатории и дома отдыха.
Бытовой анамнез: проживает в отдельной квартире со всеми удобствами, материально обеспечен удовлетворительно. Питается 3 раза в день разнообразной горячей пищей в достаточном количестве, дома. Живет с женой.
Перенесенные заболевания: в детстве переболел инфекционным паротитом, корью, часто болел ангинами. Служа в армии перенёс холецистит, затем через 10, 15 и 25 лет перенёс повторно три острых приступа холецистита, лежал все три раза в больнице, оперативного лечения не проводилось. Кишечные инфекции отрицает. Гемотрансфузий не проводилось. Туберкулез, сифилис, и венерические заболевания отрицает. В 1997 перенес пневмонию.
Физическая активность: в настоящее время работает инспектором в горводоканале всвязи с чем часто бывает на свежем воздухе.
Привычные интоксикации: курил с 19 до 25 лет по одной пачке сигарет в день, в настоящее время не курит. Алкоголем не злоупотребляет.
Аллергологический анамнез: непереносимость лекарственных средств, бытовых веществ и пищевых продуктов не отмечает.
Семейный анамнез: женат с 1961 года, имеет сына 26 лет.
Наследственность: Мать умерла от инсульта (страдала гипертонической болезнью). Отец так же страдал гипертонической болезнью.
Состояние больного удовлетворительное. Сознание сохранено. Температура тела нормальная. Рост 167 см, вес 73 кг, конституциональный тип — гиперстенический. Положение активное, выражение лица без особенностей. Кожа розоватого цвета, нормальной влажности, тургор сохранен. Сыпей, кровоизлияний и рубцов нет. Подкожная клетчатка выражена умеренно. Отеков нет. Слизистые чистые, бледно-розового цвета.
Лимфатические узлы не пальпируются за исключением паховых.
Щитовидная железа нормальной величины, мягкой консистенции.
Мышечная система: общее развитие умеренное. Болезненности при ощупывании нет. Суставы нормальной конфигурации, подвижны, при пальпации безболезненны. Форма черепа — мезоцефалическая. осанка нормальная. При ощупывании локтевой, лучевой, подмышечной, подключичной и сонной артерий отмечается пульсация. Подкожно-жировая клетчатка выражена хорошо (толщина кожно-подкожно-жировой складки над пупком 4 см).
Система дыхания . Форма грудной клетки правильная, обе половины равномерно участвуют в дыхании, безболезненная, неэластичная, голосовое дрожание ослаблено над всей поверхностью легких.Дыхание везикулярное, ровное, глубокое, 18 дыхательных движений в минуту, ослабленное в нижних отделах легких. Тип дыхания брюшной. При сравнительной перкуссии легких над всей поверхностью легочных полей определяется ясный легочный звук, в нижних отделах с легким притупленным оттенком. Дыхание через нос. Отделяемого из носа нет. Запах выдыхаемого воздуха обычный.
Использованные источники:
История болезни сердечная недостаточность 3 степени






Общие данные и жалобы для истории болезни: Больной С, 62 года, пенсионер, в прошлом водитель автобуса. Доставленный в терапевтическое отделение в порядке скорой помощи 3 дня назад с жалобами на кашель с небольшим количеством розовой мокроты, периодическую сдавливающую боль за грудиной, отеками нижних конечностей, тяжесть в правом подреберье.
История заболевания для истории болезни: считает себя больным на протяжении 10 лет, когда впервые появился и начал постоянно беспокоить приступообразный сжимаемого характера боль за грудиной, иррадиирующий под левую лопатку, возникал при небольшой физической нагрузке, выходе на улицу в холодную погоду. Обследовался в кардиологическом отделении, где был поставлен диагноз: ИБС, стабильная стенокардия напряжения, 2 ФК. Периодически лечился амбулаторно и стационарно на протяжении 9 лет, однако постоянно антиангинальных препаратов не принимал, продолжал курить, имел чрезмерный вес, не занимался физкультурой. Все это привело к тому, что 1 год назад у больного развился трансмуральный инфаркт миокарда. Лечился в инфарктном отделении, после выписки прошел реабилитацию и чувствовал себя удовлетворительно. Однако около 6 месяцев назад, вместе с болью в сердце, появилась (сначала при небольшой физической нагрузке) и стала постепенно прогрессировать одышка, которая последние 2 месяца наблюдалась в покое и резко ограничивала физическую активность больного (тяжело передвигался, а основное время сидел или лежал). Кроме этого появилась боль в правом подреберные начали отекать нижние конечности. По рекомендации участкового врача стал принимать по 1 таб. дигоксина 2 раза на день, стал чувствовать себя лучше, особенно тогда, когда 2 раза в неделю по утрам дополнительно принимал мочегонное (фуросемид). Одышка уменьшилась, стала лучше отходить моча, мог выполнять небольшие физические нагрузки. Принимал дигоксин несколько месяцев, однако последние 2 недели появились дурнота и боль в эпигастрии. Не посоветовавшись с врачом, поскольку чувствовал себя удовлетворительно, самостоятельно прекратил прием дигоксина и мочегонных. Через несколько дней одышка и отеки снова усилились, однако к врачу не обратился. После непредвиденного психоэмоционального напряжения (свидание с детьми по поводу раздела жилья) одышка резко усилилась. Была вызвана скорая помощь, врач которой диагностировал отек легких как осложнения ИБС, постинфарктного кардиосклероза и хронической сердечной недостаточности, которые были у больного. Был в/в введенный коршиш, лазикс и панангин, после чего приступ прекратился, и больной доставленный в терапевтическое отделение. Через 30 минут после госпитализации в отделении приступ возник снова.
Объективный осмотр для истории болезни: общее состояние тяжелое, положение в постели вынуждено, с приподнятой главой. Резко выраженный акроцианоз губ, кончика носа, мочек ушей. ЧД — 40 в 1 минуту, пульс -110 в 1 минуту, ритмический, слабого наполнения. АД — 100 /60 мм.рт.ст. Верхушечный толчок не пальпируется. Левая граница относительной сердечной тупости на 3 см наружу от левой срединно-ключичной линии, верхняя — по нижнему краю 2- го ребра по левой парастернальной линии. Тоны сердца глухие, в 5- й точке выслушивается ритм галопа. Над нижними отделами легких перкуторно — укорочение перкуторного тона. Аускультативно — на фоне резко ослабленного и смешанного дыхания в нижних отделах легких многочисленные мелко — и среднепузырчатые влажные хрипы. Живот слегка раздут, мучительный даже при поверхностной пальпации в правом подреберье, где выразительно пальпируется нижний край печени, который выступает из-под реберной дуги на 6-8 см, закругленный, мучительный при пальпации. Селезенка не пальпируется. Симптом Пастернацкого с обеих сторон негативный. Отек обеих голеней и стоп. Бригадой скорой помощи еще дома была снятая ЭКГ, на которой определялись рубцовые изменения миокарда без признаков острой ишемии: двухфазный зубец Т в V 2-4, негативный зубец Т в V 5-6.
Использованные источники:
История болезни хроническая сердечная недостаточность — Клинические проявления сердечной недостаточности
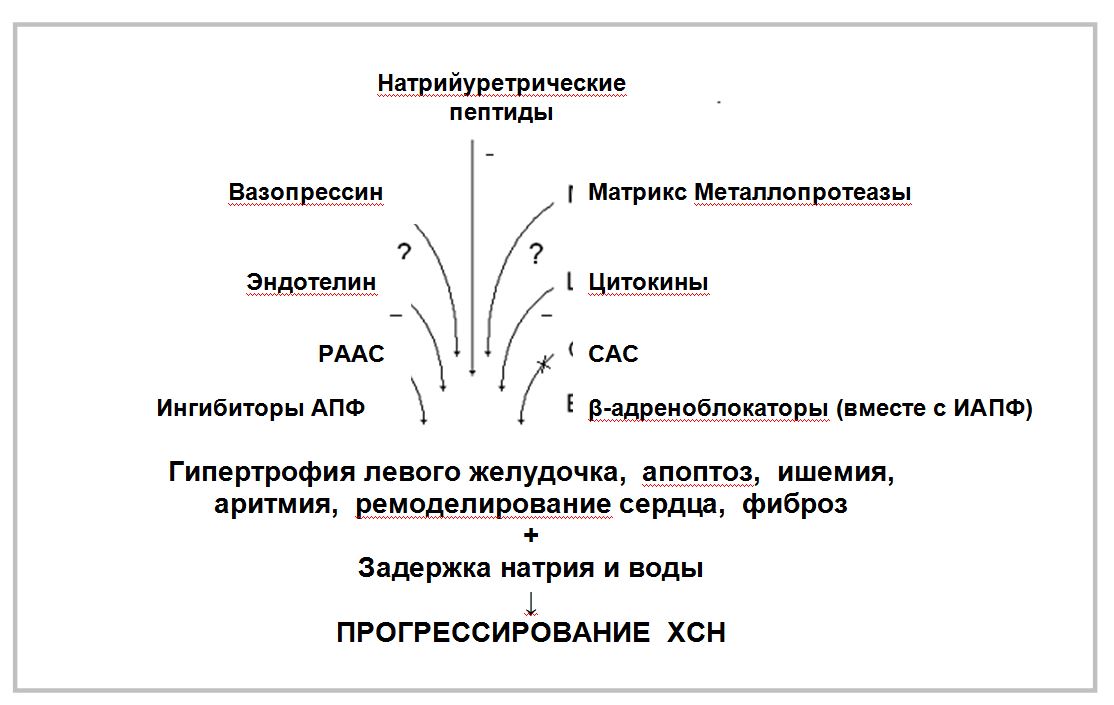
Путем анализа истории болезни хроническая сердечная недостаточность, установлено расширение относительной тупости сердца влево определено у 87,8 % больных, относительная не¬доста¬точность митрального клапана у 18,3 %, систолический шум над верхушкой – у 39,1 %, над аортой – у 29,7 %, акцент ІІ тона над аортой у 91,8 % больных. Наиболее частыми нару¬шениями ритма в клиническом проявлении сердечной недостаточности были:
- тахикардия (39,1 % больных)
- экстрасистолическая аритмия (18,9 %)
- фибрилляция предсердий (39,1 %)
Систолическое АД колебалось от 105 до 180 мм. рт. ст., диастолическое – от 60 до 115 мм. рт. ст. Признаки правожелудочковой недостаточности вклю¬чали пульсацию шейных вен у 28,9 % больных, гепатомегалию у 14,8 % больных, отеки нижних конечностей у 32,4 % пациентов. По данным ЭКГ, патологический зубец Q, указывающий на перенесенный ОИМ, определялся у 94,5 % больных, отрицательный «Т» у 78,3 %. По клиническим проявлениям сердечной недостаточности и локализации перенесенный задне-диафрагмальный инфаркт отмечался у 29,9 % больных, передний распространенный – у 27,6 %, передне-перегородочный у 10,9 %, передне-верхушечный у 13,5 %, циркулярный инфаркт у 17,5 % пациентов. По данным Холтеровского мониторирования ЭКГ, «немая» ишемия миокарда диагностирована у 24,3 % пациентов. «Застывшая» ЭКГ, свидетельствующая о формировании хронической аневризмы сердца, определена у 25,6 % больных, что является важным при составлении истории болезни по хронической сердечной недостаточности. Гипертрофия левого желудочка диагностирована у 78,3 % больных, ГЛЖ с систолической пере¬грузкой у 18,9 %, гипертрофия левого предсердия – у 24,3 % пациентов. У больных постинфарктным кардиосклерозом были диагностированы следующие нарушения ритма: синусовая тахикардия (25 % больных), суправентрикулярная экстрасистолия (18,9 %), желудочковая экстрасистолия (22,9 %), фибрилляция предсердий (28,3 %), атриовентрикулярная блокада I степени (12,1 %), блокада левой ножки пучка Гиса (25,6 %), блокада правой ножки пучка Гиса (13,5 %), комбинация нарушения ритма и проводимости (39,1% больных).
При анализе историй болезни по хронической сердечной недостаточности изучена рентгенографическая картина. При рентгенологическом обследовании гипертрофия левого желудочка диагностирована у 54,0 % больных, гипертрофия с дилатацией у 17,5 %, гипокинезия миокарда в зоне перенесенного инфаркта миокарда у 75,6 % больных, парадоксальная пульсация или акине¬зия, сви¬де¬тельствующая о формировании хронической аневризмы сердца, у 24,4 % пациентов. Кроме того, были определены кальциноз левой коро¬нарной артерии у 91,8 % больных, кальциноз клапанов аорты у 17,5 %, кальциноз аорты у 85,13 % больных. В легких признаки венозного застоя диагностированы у 37,8 % больных, гидроторакс у 5,4 % паци¬ентов. При ЭхоКГ-исследовании обращали внимание гипертрофия левого желудочка (56,7 % больных), атеросклеротической стеноз устья аорты (15,6 %), нарушения локальной сократимости левого желудочка в виде гипокинезии (74,3 % больных). Клинические проявления сердечной недостаточности также характеризовались наличием приз¬наков хро¬ни¬ческой аневризмы сердца в форме парадоксальной пульсации было установлено у 13,5 % больных, мешковидное выкачивание стенки левого желудочка в области верхушки определено у 12,2 % больных, во всех случаях в боль¬шей или меньшей степени было найдено пристеночное тромбообразование.
Важное место в истории болезни хронической сердечной недостаточности, отводится фракции выброса, объему и размеру миокарда левого желудочка, которые соответствовали ФК ХСН. В группе больных ИБС с постинфарктным кардиосклерозом ХСН II ФК диагностирована у 51,4 % больных, III ФК – у 41,8 %, IV ФК – у 6,8 % больных. Группу больных ИБС с ХСН вследствие диффузного кардиосклероза составили 38 больных, из них 25 мужчин и 13 женщин, средний возраст 51,74,8 лет. Распределение больных по полу и возрасту представлено в таблице 1. В группе больных ИБС без перенесенного инфаркта миокарда отмечались следующие факторы сосудистого риска: отягощенная наследственность (39,4 %), избыточная масса тела (34,2 %), курение (55,2 %), сахарный диабет (13,1 %), гипертоническая болезнь (44,7 %), атерогенный тип гиперлипопротеидемии (31,5 %), комбинация двух и более факторов риска – у 63,1 % пациентов.
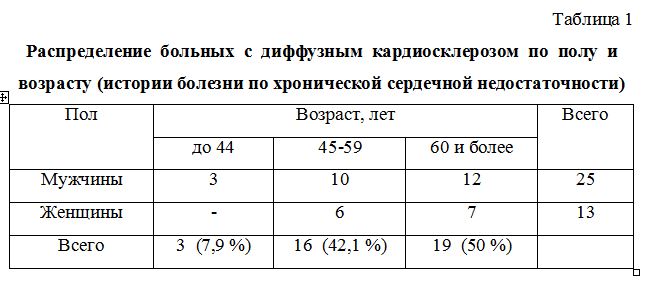
Таблица 1 Распределение больных с диффузным кардиосклерозом по полу и возрасту (истории болезни по хронической сердечной недостаточности)
Анамнез ИБС, которая имела клинические проявления сердечной недостаточности с преимущественными приступами стенокардии, составлял 8 месяцев 15 лет, на момент обследования стабильная стенокардия I ФК диагностирована у 5 (13,5 %) больных, II ФК – у 20 (52,6 %), III ФК – у 4 (10,5 %) пациентов. Больные с острым коронарным синдромом и стенокардией IV ФК в обследование не включались. Жалобы на общую слабость, быструю утомляемость предъявляли 73,6 % больных, одышку при умеренной физической нагрузке – все пациенты, одышку в покое – 36,8 % больных, ночное ортопноэ – 15,7 %, застойный сухой кашель, который исчезал после приема диуретиков, наблюдался у 47,3 % больных. Частой жалобой было учащенное сердцебиение при нагрузке (52,6 %), в покое (44,7 %), перебои в работе сердца (42,1 %).
Из историй болезни хронической сердечной недостаточности, установлено, что чувство тяжести и переполнения в правом подреберье беспокоило 39,4 % больных, отеки нижних конечностей – 37,3 %. Боли за грудиной и в области сердца ангинозного характера беспокоили 76,3 % больных, согласно классификации Канадского сердечно-сосудистого общества (1974), модифицированной ВКНЦ [5], они были определены как стенокардия I, II, III ФК. Клинические проявления сердечной недостаточности также при физикальном обследовании выявлены бледность кожных покровов у 39,4 % больных, пепельный цианоз кожи у 4,5 %, цианоз слизистых у 10,5 % больных, пульсация шейных вен у 10,5% пациентов. В легких притупление перкуторного звука определялось у 36,8% больных, застойные хрипы преимущественно в нижних отделах правого легкого выявлены у 26,3%больных, ослабленное дыхание и тупой перкуторный тон диагностирован у 10,5% больных с гидротораксом. Перкуторно расширение границ сердца влево определено у 76,3 % больных, акцент ІІ тона над легочной артерией – у 60,5 %, относительная недостаточность митрального клапана диагностирована у 12,3% больных, систолический шум над верхушкой определен у 26,3 % больных, акцент II тона над аортой у 47,3 %, систолический шум над аортой – у 13,1 % пациентов. Из числа нарушений ритма тахикардия определялась у 40,5 % больных, экстрасистолия у 26,8 % больных, фибрилляция предсердий у 31,5 % пациентов. Систолическое артериальное давление колебалось от 95 до 180 мм рт. ст., диастоличесоке – от 65 до 110 мм рт. ст.
Одним из клинических проявлений сердечной недостаточности ,установлено увеличение печени, которое диагностировано у 34,3 %, отеки нижних конечностей – у 24,7 % пациентов. По данным ЭКГ, у 57,8 % больных выявлена гипертрофия левого желудочка (ГЛЖ), из них у 19 % пациентов ГЛЖ с систолической перегрузкой, в основном это были больные с артериальной гипертензией. Перегрузка левого предсердия определена у 13,2 % больных.
Путем анализа истории болезни хронической сердечной недостаточности, установлено, что ишемические изменения на ЭКГ выявлены у 48,3 % пациентов:
- горизонтальная депрессия ST более 1 мм в двух отведениях и больше – у 21,1 % больных, отрицательный зубец Т – у 26,8 % пациентов.
Из числа нарушений ритма синусовая тахикардия определена у 37,3 % больных, суправентрикулярная экстрасистолия – у 10,5 %, желудочковая экстрасистолия в 15,7 % случаях, фибрилляция предсердий – у 34,5 % больных, атрио-вентикулярная блокада I ст. – 5,2 %, блокада левой ножки пучка Гиса у 18,4 % больных, правой ножки пучка Гиса – у 7,8 %, комбинация нарушений ритма и проводимости –у 10,5 % больных. По данным Холтеровского мониторирования ЭКГ, «немая» ишемия миокарда диагностирована у 9,8 % больных. При рентгенологическом исследовании гипертрофия левого желудочка диагностирована у 28,9 % больных, гипертрофия с дилатацией – у 28,9 %, кардиомегалия – у 19,6 %, снижение амплитуды сокращений сердца – у 60,5 %; кальциноз левой коронарной артерии определен у 68,9 %, уплотнение аорты – у 62,3 % больных. Клинические проявления сердечной недостаточности также сопровождаются признаками венозного застоя, которые диагностированы у 36,5 % больных, «обрубленность» корней легких – у 10,5 %, гидроторакс у 10,5 %.
ЭхоКГ-исследование сердца выявило следующие морфофункциональные изменения миокарда: гипертрофию левого желудочка у 47,3 % больных, стеноз устья аорты у 15,7 %, относительную недостаточность митрального клапана у 21,1 % пациентов. Из числа функциональных показателей были определены снижение ФВ, увеличение ММЛЖ, КДО, КСО, КДР, КСР, которые менялись в соответствии со степенью тяжести ХСН.
По результатам представленных данных по историям болезни по хронической сердечной недостаточности, установлено в группе больных ИБС на фоне диффузного кардиосклероза были установлены следующие функциональные классы ХСН: II ФК – у 18 (47,3 %) больных, III ФК – у 17 (44,7 %), IV ФК – у 3 (7,8 %) больных. Для дальнейшего анализа были выделены две группы больных с ХСН II ФК и III-IV ФК.
Сравнение представленной характеристики больных ИБС с постинфарктным кардиосклерозом и ИБС без инфаркта свидетельствует о том, что по всем клиническим критериям, за исключением признаков перенесенного инфаркта миокарда, эти группы были сопоставимы.
Полезно знать
© VetConsult+, 2016. Все права защищены. Использование любых материалов, размещённых на сайте, разрешается при условии ссылки на ресурс. При копировании либо частичном использовании материалов со страниц сайта обязательно размещать прямую открытую для поисковых систем гиперссылку, расположенную в подзаголовке или в первом абзаце статьи.
Использованные источники:
