Факторы риска сердечно сосудистой недостаточности
Причины, клиническая картина и методы терапии при сердчено-сосудистой недостаточности
Сердечно-сосудистой недостаточностью называется нарушение деятельности сердца и сосудов, при котором сердце не выполняет функцию перекачки крови. Клинически такая патология проявляется застойными явлениями.
По данным медицинской статистики, частота развития сердечно-сосудистой недостаточности составляет в среднем 300 случаев на 100 тысяч населения.
Недавно я прочитала статью, в которой рассказывается о препарате Холедол для чистки сосудов и избавления от ХОЛЕСТЕРИНА. Данный препарат улучшает общее состояние организма, нормализует тонус вен, препятствует отложению холестериновых бляшек, очищает кровь и лимфу, а также защищает от гипертонии, инсультов и инфарктов.
Я не привыкла доверять всякой информации, но решила проверить и заказала упаковку. Изменения я заметила уже через неделю: постоянные боли в сердце, тяжесть, скачки давления мучившие меня до этого — отступили, а через 2 недели пропали совсем. Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
Смерть наступает от развития несовместимых с жизнью кардиогенного шока или сильного отека легких.
Причины и механизм развития заболевания
Сердечно-сосудистая недостаточность возникает как осложнение течения различных сердечно-сосудистых патологий.
 Различают такие виды сердечно-сосудистой недостаточности:
Различают такие виды сердечно-сосудистой недостаточности:
Наиболее часто встречается сочетанная сердечно-сосудистая недостаточность (ССН).
По характеру течения заболевания ССН бывает:
По поражению отделов сердца ССН различают:
- Правожелудочковую;
- Левожелудочковую;
- Тотальную.
Острая сердечно-сосудистая недостаточность развивается по разным причинам:
 на фоне травм, массивных ожогов, шоковых состояний;
на фоне травм, массивных ожогов, шоковых состояний;- после критической потери жидкости организмом;
- при отравлениях ядами, токсинами, солями тяжелых металлов;
- после инфаркта миокарда;
- при нарушениях ритма и проводимости сердца;
- при инсультах головного мозга.
Причинами возникновения хронической ССН являются:
- ишемическая болезнь сердца;
- артериальная гипертензия;
- пороки сердца.
- кардиомиопатии;
- миокардиты.
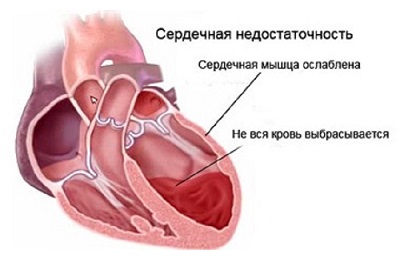
К возникновению ССН приводит первостепенное поражение сердца, а потом присоединяется реактивность сосудов. При развитии острой ССН сосуды организма рефлекторно сужаются, чтобы временно повысить артериальное давление и компенсировать понижение сердечного выброса.
Таким образом временно восстанавливается кровоснабжение органов и тканей. Затем спазм сосудов сменяется выраженной вазодилатацией и АД резко падает – развивается кардиогенный шок или отек легких, которые являются причинами смерти больных с ОССН.
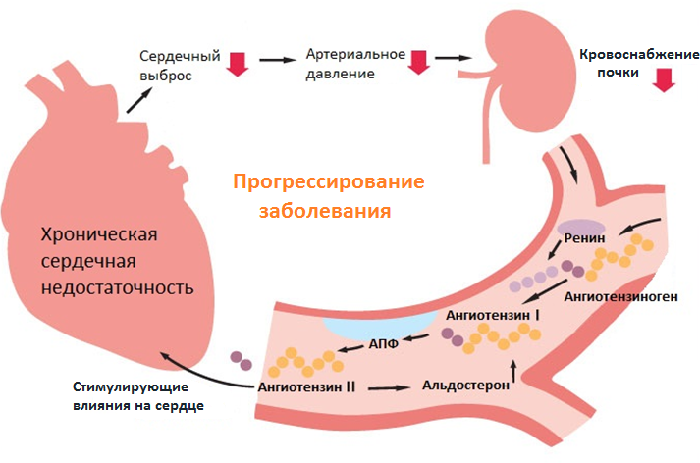
При хронической ССН длительный спазм сосудов приводит к гипертрофии мышечного слоя их стенок. Чтобы протолкнуть кровь по спазмированным сосудам, сердце работает в усиленном режиме.
В результате развивается компенсаторная гипертрофия миокарда. В первое время такая ситуация помогает кровеносной системе поддерживать постоянный уровень кровообращения.
Для чистки СОСУДОВ, профилактики тромбов и избавления от ХОЛЕСТЕРИНА — наши читатели пользуются новым натуральным препаратом, который рекомендует Елена Малышева. В состав препарат входит сок черники, цветы клевера, нативный концентрат чеснока, каменное масло, и сок черемши.
Со временем сердечный выброс снова уменьшается, вследствие чего в венах происходит застой крови.
Это сопровождается венозным полнокровием (расширением венозных сосудов и капилляров). К факторам риска, провоцирующим возникновение сердечно-сосудистой недостаточности, относятся:
- злоупотребление алкоголем;
- употребление наркотиков;
- курение;
- избыточный вес;
 нарушение питания (избыток животных жиров, дефицит растительных жиров, витаминов и микроэлементов);
нарушение питания (избыток животных жиров, дефицит растительных жиров, витаминов и микроэлементов);- стрессовые ситуации;
- малоподвижный образ жизни;
- чрезмерные физические нагрузки;
- анемии;
- заболевания почек с нарушением выделительной функции;
- болезни легких с повышением сопротивления току крови в них;
- эндокринные патологии;
- прием некоторых лекарственных средств (Верапамила, Дизопирамида).
Наличие факторов риска у пациента повышает вероятность развития или прогрессирования ССН.
Симптоматика ССН
Симптоматика ССН зависит от причин ее возникновения, длительности воздействия этих причин и течения болезни.
Клиника острой ССН
В зависимости от причин развития острой ССН могут наблюдаться различные клинические симптомы:
Многие наши читатели для ЧИСТКИ СОСУДОВ и снижения уровня ХОЛЕСТЕРИНА в организме активно применяют широко известную методику на основе семен и сока Амаранта, открытую Еленой Малышевой. Советуем обязательно ознакомиться с этой методикой.
При левожелудочковой недостаточности (снижается объем сердечного выброса в аорту, может развиться отек легких):
- вынужденное сидячее положение больного;
- посинение кожи лица и конечностей;
- удушье;
- кашель с кровянистой мокротой;
 повышение или понижение АД (повышенное АД является лучшим прогностическим симптомом, чем гипотония);
повышение или понижение АД (повышенное АД является лучшим прогностическим симптомом, чем гипотония);
При правожелудочковой недостаточности (уменьшается объем сердечного выброса в легочные артерии, возникает застой в большом круге):
- видимая пульсация яремных вен;
- удушье;
- учащенное сердцебиение;
- увеличение печени;
- скопление жидкости в животе (асцит);
- отеки ног;
- посинение лица и губ;
- При тотальной недостаточности наблюдается сочетанная симптоматика.
По статистике, смертность пациентов в течение 30 дней с момента определения патологии составляет около 10 %.
Симптомы хронической ССН
Основными симптомами хронической ССН являются:
- Учащенное сердцебиение (тахикардия). Возникает как реакция на растяжение устьев полых вен, которое происходит при венозном застое в большом круге кровообращения.
 Одышка. Выражается в рефлекторном увеличении частоты и глубины дыхания. Вследствие застоя крови в легочном круге кровообращения приводит к нарушению функции внешнего дыхания и развитию гипоксии.
Одышка. Выражается в рефлекторном увеличении частоты и глубины дыхания. Вследствие застоя крови в легочном круге кровообращения приводит к нарушению функции внешнего дыхания и развитию гипоксии.- Удушье. Чаще возникает по ночам. Резкая нехватка воздуха сопровождается клокочущим дыханием и отхаркиванием кровянистой мокроты. На фоне затянувшегося приступа удушья может развиться отек легких.
- Кашель с кровянистой мокротой. Появляется в результате выпотевания плазмы крови при венозном застое в легких.
- Отеки. Сердечные отеки наблюдаются на ногах, руках, пояснице. Характерным отличием сердечных отеков от почечных является их появление к концу дня. На начальной стадии ХССН более характерны скрытые отеки – скопление выпотевшей жидкости в полостях тела пациента: в брюшной полости (асцит), в легких (гидроторакс), в сердце (гидроперикард).
- Увеличение печени. Застой венозной крови вызывает повышение давления в системе воротной вены, в результате чего увеличивается печень. По мере прогрессирования ХССН начинают атрофироваться гепатоциты, заменяясь соединительной тканью. Нарушение функций печени приводит к появлению желтушности кожных покровов и слизистых.
Цианоз (посинение кожных покровов). Вследствие замедления микроциркуляторного кровотока происходит избыточное потребление периферическими тканями кислорода.
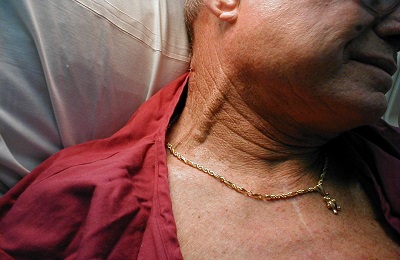 Этим и обусловлено посинение кончика носа, ушей, губ, пальцев рук и ног.
Этим и обусловлено посинение кончика носа, ушей, губ, пальцев рук и ног.
- Пульсация яремных вен. При застое крови в большом круге кровообращения происходит повышение венозного давления, вследствие чего появляется пульсация вен, которая совпадает с систолой правого желудочка.
- Геморрой. Переполнение геморроидальных вен также происходит при венозном застое в большом круге кровообращения.
- период А (небольшие изменения гемодинамики);
- период Б (очевидные нарушения гемодинамики, появляются симптомы и в покое);
- Стадия ІІІ – дистрофическая (конечная) со стойкими необратимыми нарушениями гемодинамики. Трудоспособность полностью утрачена.
В клинике хронической сердечно-сосудистой недостаточности врачи выделяют три стадии, чтобы охарактеризовать степень нарушений гемодинамики:
-
Стадия І – начальная (симптомы появляются при обычной физической нагрузке, в покое их нет);
Тяжесть состояния пациента определяется выраженностью таких симптомов хронической ССН, как одышка, сердцебиение и повышенная утомляемость, и переносимостью ним физической нагрузки.
Соответственно этим признакам различают четыре функциональных класса (ФК):
 I ФК – при обычной физической нагрузке и в состоянии покоя симптомов не определяется.
I ФК – при обычной физической нагрузке и в состоянии покоя симптомов не определяется.- II ФК – появление симптомов при обычной физической нагрузке, но их отсутствие в покое.
- III ФК – возникновение симптомов при нагрузках, меньших, чем обычные, но их отсутствие в покое.
- IV ФК – симптомы появляются даже в покое. Этот функциональный класс приближает больного к смерти.
От выраженности симптоматики и тяжести состояния больного зависит объем медикаментозной терапии.
Диагностика и лечение патологии
Для постановки диагноза, кроме опроса и осмотра пациента, назначаются дополнительные методы исследования:
- общее и биохимическое исследования крови;
 общий анализ мочи;
общий анализ мочи;- ЭКГ (электрокардиография);
- ЭхоКГ (эхокардиография);
- контрастная коронарография;
- рентгенография органов грудной клетки;
- ультразвуковая диагностика органов брюшной полости;
- компьютерная томография-ангиография.
Определение причин развития ССН является очень важной диагностической целью. Лечение основного заболевания, которое привело к нарушению гемодинамики, может уменьшить симптоматику патологии.
Терапия сердечно-сосудистой недостаточности консервативная. К основным целям терапии ССН относят:
- защиту сердца, сосудов почек, печени, головного мозга;
- уменьшение выраженности симптомов;
- предотвращение развития необратимых изменений;
- повышение качества жизни пациента;
- продление жизни больному.
Основными лекарственными препаратами, которые применяются в базисной терапии ССН, являются:
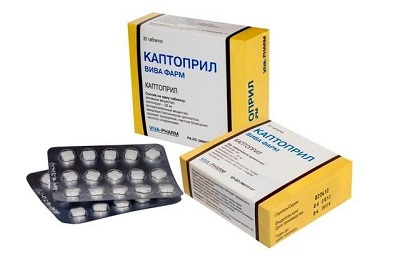 Ингибиторы АПФ – препараты выбора в лечении ССН. Эти средства обладают гипотензивным и кардиопротекторным действием (способствуют уменьшению гипертрофии сердечной мышцы). Среди ингибиторов АПФ в лечении ССН применяют Каптоприл, Лизиноприл, Эналаприл, Фозиноприл.
Ингибиторы АПФ – препараты выбора в лечении ССН. Эти средства обладают гипотензивным и кардиопротекторным действием (способствуют уменьшению гипертрофии сердечной мышцы). Среди ингибиторов АПФ в лечении ССН применяют Каптоприл, Лизиноприл, Эналаприл, Фозиноприл.- Сердечные гликозиды (Дигоксин, Строфантин, Коргликон). Они увеличивают сердечный выброс, уменьшая тем самым застойные явления в большом и малом кругах кровообращения. Сердечные гликозиды повышают выносливость пациента, способствуют нормализации мочевыделения.
- Антагонисты рецепторов ангиотензина-ІІ (Валсартан, Лозартан) в лечении ССН являются альтернативой приема ингибиторов АПФ.
- Кардиоселективные β-адреноблокаторы (Локрен, Метопролол, Атенолол) уменьшают периферическое сопротивление сосудов, благодаря чему понижают артериальное давление и уменьшают постнагрузку на сердце.
- Мочегонные средства (Гидрохлортиазид, Фуросемид, Спиронолактон, Триамтерен) выводят избыток жидкости из организма, чем уменьшают объем циркулирующей крови и облегчают работу сердца. Для усиления лечебного эффекта при ССН назначают комбинации диуретиков с другими средствами, например, с ингибиторами АПФ.
 Нитраты (Нитроглицерин, Сустак) назначают для расширения венечных артерий сердца и увеличения сердечного выброса. Улучшение питания сердечной мышцы приводит к уменьшению болей в сердце.
Нитраты (Нитроглицерин, Сустак) назначают для расширения венечных артерий сердца и увеличения сердечного выброса. Улучшение питания сердечной мышцы приводит к уменьшению болей в сердце.- Прочие препараты (гепатопротекторы, ноотропные препараты, антибиотики, витамины, ферменты). Назначение этих препаратов зависит от симптомов заболевания.
Чем раньше проведено определение причин сердечно-сосудистой недостаточности, тем эффективней окажется лечение. Своевременно назначенное лечение снижает риск смерти пациента от остановки сердца.
Использованные источники:
Прогноз при сердечной недостаточности
Прогноз при сердечной недостаточности
Сердечная недостаточность очень распространена, это одна из основных причин смерти. Распространенность резко увеличивается с возрастом: в 50-59 лет она составляет 10-20:1000, после 75 лет приближается к 100:1000 населения.
Сердечная недостаточность — самый частый диагноз после 65 лет. Распространенность ИБС и инсульта постоянно снижается, а сердечной недостаточности — растет: вероятно, из-за старения населения и повышения выживаемости при сердечно-сосудистых заболеваниях. Сердечная недостаточность наносит огромный экономический ущерб за счет затрат на лечение и временной и стойкой утраты трудоспособности.
Прогноз при сердечной недостаточности неблагоприятный. Пятилетняя выживаемость составляет 50%, в тяжелых случаях годичная летальность достигает 35-40%. По данным Фреймингемского исследования, половина мужчин умирает через 1,7 года после постановки диагноза, половина женщин — через 3,2 года. Более 90% умирают от сердечно-сосудистых заболеваний: либо от прогрессирования сердечной недостаточности, либо внезапно.
Определить прогноз позволяет ряд независимых прогностических факторов.
Неблагоприятные прогностические факторы при сердечной недостаточности
Клинические прогностические факторы
- Пожилой возраст
- Сахарный диабет
- Курение
- Алкоголизм
- III-IV функциональный класс (по классификации Нью-Йоркской кардиологической ассоциации)
Лабораторные прогностические факторы
- Гипонатриемия
- Повышение сывороточного уровня норадреналина, ренина и эндотелина-1
Эпидемиология и прогноз хронической сердечной недостаточности
Беленков Ю.Н. Агеев Ф.Т.
В первые хроническая сердечная недостаточность (ХСН) заявила о себе как серьезная общественная проблема в 1960 г. когда госпитальная статистика США зарегистрировала своеобразный рекорд: число больных ХСН превысило 1% от всех госпитализированных в стационары, а частота впервые установленного диагноза ХСН составила 2 на 1000 всех обращений в год [1]. При этом общее по стране число больных ХСН составило 1,4 млн человек. Согласно расчетам Т. Gibson и соавт. (1966), число пациентов, страдающих ХСН, в 80-е годы должно было увеличиться до 1,7-1,9 млн человек [2]. Однако реальная картина 80-х годов превзошла все ожидания: в 1989 г. число госпитализаций по поводу ХСН увеличилось в 2 раза (2%), а число вновь выявленных случаев заболевания возросло до 2,5-2,7 на 1000 [3]. Дополнительно к этому, до 4% всех госпитализированных имело ХСН в качестве сопутствующего заболевания. В целом сердечной недостаточностью в конце 80-х годов страдало до 4 млн американцев (вместо 1,9 млн расчетных), что составляло примерно 1,5% от численности взрослого населения страны, и их число увеличивалось на 400 тыс ежегодно [3]. Похожая частота распространения ХСН (от 1 до 2% всех первичных госпитализаций) зарегистрирована в Австралии [2], несколько меньшая (0,4%) — в Англии [4]. В нашей стране подобная статистика ХСН не ведется, однако отдельные сообщения свидетельствуют об аналогичной США картине распространения заболевания [5]. Таким образом, по масштабам и скорости распространения ХСН сопоставима с самыми опасными инфекционными эпидемическими заболеваниями.

В том же Фрамингемском исследовании было показано, что не зависимо от возраста уровень заболеваемости сердечной недостаточностью у мужчин на 1/3 выше, чем у женщин [3].
ХСН и факторы риска сердечно-сосудистых заболеваний
Большая подверженность заболеванию сердечной недостаточностью мужчин связывается с присутствием у них большего количества факторов риска, обусловливающих развитие сердечно-сосудистых заболеваний в целом: это — гипертрофия ЛЖ, диабет, гипертония, курение, повышенный уровень холестерина и т.д. (расставлено в порядке убывания значимости). Однако степень этого влияния также зависит от возраста (рис.1). Так, например, курение является фактором риска для лиц молодого и среднего возраста (RR=1,5; p Наблюдение heart failure, сердечной недостаточности, сердечной недостаточностью
Использованные источники:
Сердечная недостаточность – причины и факторы риска
Говоря о причинах сердечной недостаточности, следует иметь в виду, что в некоторых случаях (их достаточно немного) выяснить причину этого патологического состояния не удается вовсе. Тогда говорят об идиопатической сердечной недостаточности, причины которой не ясны. Однако в подавляющем большинстве случаев сердечная недостаточность всегда обусловлена какими-либо скрытыми проблемами, самой распространенной из которых является болезнь коронарных артерий (ишемическая болезнь сердца). Отсюда следует, что, так как сердечная недостаточность является следствием болезни коронарных артерий, все факторы риска, которые приводят к коронарной болезни, применимы и к сердечной недостаточности. В общем случае, самыми распространенными факторами риска развития сердечной недостаточности являются следующие патологические состояния:
Болезнь коронарных артерий (ишемическая болезнь сердца)
Ишемическая болезнь сердца наступает тогда, когда происходит закупорка артерий сердца с последующим снижением уровня кислорода, поступающего в этот орган. Причиной закупорки коронарных артерий являются, главным образом, холестериновые бляшки. Если бляшки начинают распадаться, формируя сгустки, они могут полностью заблокировать артерию, вызывая отмирание сердечной мышцы (сердечный приступ), который, в свою очередь, немедленно ухудшает способность сердца качать кровь.
Речь идет о гипертрофии левого желудочка, вызванной высоким кровяным давлением, которое наблюдается на протяжении длительного периода времени. На первоначальном этапе сердечная мышца может стать несколько плотнее, так как сердце будет стараться справиться с проблемой. Однако позже это может привести к потере эластичности сердца и недостаточном наполнении его кровью. В конечном итоге, сердце может несколько увеличиться в размерах, но стать слишком слабым, чтобы перекачивать достаточное количество крови.
Порок клапана сердца
Порок клапана сердца приводит к излишнему напряжению сердечной мышцы. Если клапан сужается, это значит, что сердце должно работать усиленнее, чтобы кровь могла проходить через это сужение. В то же время, ослабленный клапан приводит к тому, что кровь, поступающая обратно в сердце, вызывает его переполнение и постепенное расширение.
Кардиомиопатия также проявляется в поражении сердечной мышцы. Зачастую причины этого состояния ясны далеко не всегда, однако в некоторых случаях наблюдается связь с вирусными инфекциями.
Болезнь сердца, индуцированная аритмией
Данное состояние проявляется в виде ненормального сердечного ритма, который способен вызвать повреждения сердца. Если сердечный ритм слишком высокий, это говорит о том, что этот орган работает на износ. Если же сердечный ритм слишком низкий, это не дает возможности организму получать адекватное количество крови, что само по себе способно повлиять на качающую способность сердца.
Врожденный порок сердца
Как понятно из названия данной патологии, речь идет о врожденной сердечной аномалии. Обычно имеются в виду структурные нарушения камер сердца и клапанов, которые по этой причине не могут функционировать должным образом. Подобные нарушения довольно быстро приводят к сердечной недостаточности. На риск появления данного заболевания, как и на риск появления многих других заболеваний сердца, влияют некоторые генетические дефекты, которые, в свою очередь, являются предпосылкой для развития сердечной недостаточности.
Болезнь сердца, индуцированная токсинами
В данном случае речь идет о ситуации, когда сердце длительное время подвергается пагубному воздействию токсинов, к примеру, алкоголя.
Констриктивный (сдавливающий) перикардит
Данное заболевание поражает так называемую сердечную сумку, или околосердечную оболочку (перикард), которая окружает прочным двухслойным мешком сердце.
Сахарный диабет значительно увеличивает риск повышенного кровяного давления, что может привести к ишемической болезни сердца. Кроме всего прочего, это состояние часто сопровождается наличием лишнего веса или ожирения, а также высоким уровнем холестерина.
Некоторые заболевания почек способны вызывать задержку жидкости в организме и повышение кровяного давления, а значит являются факторами риска для развития сердечной недостаточности.
Кроме всего прочего, на риск появления и развития сердечной недостаточности могут влиять и другие патологические состояния, такие как гипотиреоз (снижение активности щитовидной железы), гипертиреоз (повышение активности щитовидной железы), эмфизема, тяжелые случаи анемии (малокровия) и так далее.
Использованные источники:
Сердечная недостаточность
Признаки заболевания. Сердечная недостаточность — это состояние, при котором сердце не может обеспечить органы и ткани достаточным, т. е. адекватным потребностям организма, количеством крови. В основе сердечной недостаточности лежит снижение сократительной (насосной) функции сердца. Сердечная недостаточность — это синдром, осложняющий многие заболевания сердечно-сосудистой системы, но чаще всего сердечная недостаточность развивается у больных ИБС и артериальной гипертензией. Частота сердечной недостаточности в популяции составляет 1,5-2%. В настоящее время наблюдается увеличение числа больных с сердечной недостаточностью, что отчасти обусловлено постарением населения. Так, сердечная недостаточность выявляется у 3—5% лиц старше 65 лет и у 10% — старше 75 лет.
Выделено 4 функциональных класса сердечной недостаточности:
I — больной не испытывает ограничений в физической активности; обычная физическая нагрузка не вызывает слабости, одышки и сердцебиения.
II — умеренное ограничение физической активности; одышка, утомляемость, сердцебиение появляются при обычной физической нагрузке.
III — имеется значительное ограничение физической активности; больные чувствуют себя комфортно в покое; одышка, утомляемость, сердцебиение появляются при нагрузке меньшей, чем обычная.
IV — больные не способны выполнять какие-либо нагрузки; симптомы сердечной недостаточности наблюдаются в покое.
Факторы риска сердечной недостаточности. Самыми распространенными причинами сердечной недостаточности являются артериальная гипертензия и ИБС, сочетание которых наблюдается у 75% больных с сердечной недостаточностью. Среди других причин сердечной недостаточности следует назвать пороки сердца, миокардиты, кардиомиопатии.
Среди факторов, способствующих ухудшению в течении сердечной недостаточности и ее прогрессированию, можно выделить следующие:
• Обострение и/или прогрессирование основного заболевания сердца.
• Присоединение других заболеваний сердечно-сосудистой системы, например, инфаркта миокарда, инфекционного эндокардита, нарушений сердечного ритма и проводимости, артериальной гипертензии и др.
• Присоединение заболеваний других систем и органов: инфекционных заболеваний органов дыхания, тромбоэмболии или тромбозов в системе легочной артерии, заболеваний эндокринной системы, развитие анемии.
• Физическое перенапряжение, нарушения питания, авитаминозы, интоксикации, стрессорные ситуации.
• Прием препаратов с отрицательным инотропным действием (верапамил, дилтиазем; дизопирамид и другие антиаритмические препараты 1а и 1с классов).
Лечебные мероприятия. Лечение этого заболевания производится только под контролем врача или в лечебных учреждениях.
1. Лечение основного заболевания (антигипертензивная терапия, антиангинальная и антиаритмическая терапия, хирургическая коррекция порока сердца и т. д.).
2. Лечение состояний (заболеваний), способствующих прогрессированию сердечной недостаточности (анемия, инфекционные заболевания, тромбоэмболии и др.).
3. Режим физической активности.
4. Диета.
5. Медикаментозное лечение.
6. Хирургические, механические и электрофизиологические методы лечения.
7. Оксигенотерапия.
На течение сердечной недостаточности благоприятно влияние физических тренировок — уменьшение клинических проявлений сердечной недостаточности, повышение толерантности к физической нагрузке, улучшение качества жизни. Это связано с улучшением функции скелетных мышц, микроциркуляции и с увеличением утилизации кислорода тканями. Физические тренировки рекомендуются большинству больных со стабильным течением хронической сердечной недостаточности; противопоказаниями к их проведению служат миокардит, стенозы клапанов, нарушения ритма сердца высоких градаций, приступы стенокардии при низкой фракции выброса (фракция выброса) левого желудочка. Оптимальные режимы физических тренировок окончательно не разработаны, но в настоящее время имеются следующие общепринятые рекомендации. Используются тренировки на велотренажере или тредмиле, дозированная ходьба и лечебная гимнастика. Продолжительность нагрузки на велотренажере (тредмиле), лечебной гимнастики или дозированной ходьбы зависит от функционального класса больного. Контролем служит прежде всего хорошая переносимость нагрузок, частота сердечных сокращений и уровень артериального давления.
Для выбора режима физических тренировок необходимо определить исходную толерантность к физическим нагрузкам. С этой целью используется тест с 6-ти минутной ходьбой. Суть данного теста заключается в определении расстояния в метрах, которое может пройти больной за 6 мин. 6-ти минутный тест используется и для оценки функционального класса сердечной недостаточности. Больные, способные пройти за 6 мин от 426 до 550 м, относятся к I классу; от 300 до 425 м — ко II классу, от 150 до 300 м — III классу, а менее 150 м — к IV классу. Больным с IV классом сердечной недостаточности физические тренировки не показаны, рекомендуются только дыхательные упражнения. Если больной проходит за 6 мин более 150 м, но менее 300 м, то ему рекомендуются физические нагрузки в виде дозированной ходьбы. Больным, прошедшим 300—500 м, возможно проведение динамических физических тренировок, в том числе на тредмиле.
Основными рекомендациями по диете больных с хронической сердечной недостаточностью являются ограничение поваренной соли и жидкости. Чем более выражены симптомы сердечной недостаточности и застойные явления, тем в большей степени ограничивается соль.
Ограниченное потребление жидкости необходимо только больным с тяжелыми стадиями хронической сердечной недостаточности при наличии симптомов застоя. Увеличение массы тела больного на 2 кг и более за 1—3 дня свидетельствует о задержке жидкости в организме и риске развития декомпенсации. Даже при отсутствии признаков застоя объем вводимой жидкости не должен превышать 1,5 л в сутки.
Пища больных с сердечной недостаточностью должна быть достаточно калорийной, легко усваиваемой, с достаточным содержанием витаминов и белка. Существует мнение, что больным со сниженной массой тела (индекс массы тела менее 19 кг/м 2 ), и особенно с кахексией, необходима так называемая нутритивная поддержка в виде питательных смесей (пищевых добавок). Однако в настоящее время эффективность и целесообразность применения пищевых добавок у больных с кахексией на фоне сердечной недостаточности не доказаны.
Использованные источники:
