Нарушения центрального кровообращения сердечная недостаточность
Нарушения центрального кровообращения

В норме сердце и кровеносные сосуды обеспечивают все ткани и органы кровью в соответствии с их метаболическими потребностями. Сердце, как центральный орган кровообращения, даёт первичную энергию перемещения крови, а следовательно, определяет и регионарную, и микрососудистую циркуляцию в органах. В свою очередь, работа сердца зависит от регионарного и микроциркуляторного кровообращения, которые определяют величину венозного возврата крови. Последний же изменяет сократительную функцию миокарда. Регионарное, а особенно микроциркуляторное кровообращение определяют также величину периферического сосудистого сопротивления и артериального давления, возрастание которых в определенном диапазоне приводит к увеличению силы сердечных сокращений и поддержанию сердечного выброса.
Нарушения центрального кровообращения возникают либо в результате поражения сердца, либо вследствие нарушения сосудистого тонуса. Причиной недостаточности сердца могут служить аритмии, коронарная недостаточность, пороки сердца, воспалительные процессы (миокардит, перикардит, эндокардит) и др. Нарушения сосудистого тонуса проявляются артериальной гипертонией и гипотонией.
Недостаточностью сердечно-сосудистой системы или недостаточностью кровообращения называется состояние, при котором потребности органов и тканей в кровоснабжении превышают способность системы кровообращения совершать работу по перемещению крови. Выделяют острую и хроническую, компенсированную и некомпенсированную недостаточность кровообращения. Острая недостаточность кровообращения развивается в течение минут, часов, как это наблюдается при тампонаде сердца, фибрилляции его желудочков, инфаркте миокарда и кардиогенном шоке, разрыве аорты или её аневризмы, геморрагическом коллапсе и др. Хроническая недостаточность кровообращения формируется в течение длительного времени: недель, месяцев и лет. Она возникает при пороках сердца, кардиосклерозе, гипертонической и гипотонической болезнях и др.
Показателем компенсации кровообращения является минутный объем кровообращения, составляющий в норме 3,0-6,0 л/мин. При компенсированной недостаточности кровообращения этот показатель сохраняется на нормальном уровне благодаря действию сердечно-сосудистых и внегемодинамических приспособительных механизмов. Основные клинические проявления недостаточности кровообращения, такие как одышка, отёки, цианоз и др., могут отсутствовать, однако резервные возможности компенсации нарушений кровообращения ограничены: при дополнительных воздействиях или усугублении патологического процесса, вызвавшего повреждение сердца и сосудов, развивается декомпенсация кровообращения, которая сопровождается циркуляторной гипоксией и ацидозом, отёками, цианозом и др.
По мере нарастания гипоксии сначала выключаются межсистемные регуляторные связи, что ограничивает участие кровообращения в сложных реакциях организма. В дальнейшем гипоксия может выключать и внутрисистемные вазокардиальные связи, и управление центральным кровообращением во многом переходит под контроль гуморальных факторов, действующих на хеморецепторы кардиовазомоторного центра и непосредственно на сердце.
В терминальном состоянии сердце изолируется от симпатических и парасимпатических влияний, определяющихся соответствующими нейромедиаторами, и переходит на авторитмический режим работы, независимый от внешней сигнализации. При этом регулирование деятельности сердца осуществляется уже миокардиальными и обменными механизмами. Прогрессирующая изоляция центрального кровообращения от нервных влияний отражает тяжесть гипоксии и ограничивает участие сердца в разнообразных реакциях организма.
Источники:
Общая патология человека / Саркисов Д.С., Пальцев М.А., Хитров Н.К. — М.: Медицина, 1997.
Использованные источники:
Типовые нарушения центрального кровообращения
Центральные гемодинамические расстройства являются системными и характеризуются ухудшением доставки крови во все регионы организма. Они возникают в результате ослабления насосной функции сердца, чрезмерных изменений тонуса внетканевых артериальных сосудов, нарушений объема циркулирующей крови и центральных механизмов нейрогуморальной регуляции сердечнососудистой системы.
4.1.1. Нарушения объема циркулирующей крови (ОЦК) проявляются в виде его
увеличения или уменьшения.
Увеличение ОЦК— гиперволемия приобретает патологический характер в следующих случаях:
♦- стойкой гиперпродукции надпочечниками альдостерона, усиливающего реабсорбциию натрия и соответственно воды в почках;
♦- стойкой гиперпродукции антидиуретического гормона (АДГ) гипоталамусом, усиливающим реабсорбцию воды в почках;
♦- стойкой гипопродукции натрийуретических гормонов гипоталамуса и предсердий;
♦- при снижении фильтрационной функции гломерулярного аппарата почек.
Последствиями гиперволемии являются повышение артериального давления (АД) и
увеличение нагрузки на миокард.
Уменьшение ОЦК— гиповолемия развивается в следующих случаях:
♦- при некомпенсированных водных потерях: обильном потоотделении, рвоте, поносе (диарее);
♦- при гормональных нарушениях – гипопродукции альдостерона и АДГ, уменьшающих реабсорбцию воды в почках;
Кровотечения по происхождению подразделяют на травматические и нетравматические, а по механизму возникновения – от разрыва сосуда, его разъедания и просачивания. По виду выделяют артериальные, венозные, артериовенозные и капиллярные кровотечения, а по месту излития крови – наружные, внутренние и внутритканевые (интерстициальные). Тяжесть состояния оценивают по выраженности симптомов кровопотери. По В.И.Стручкову и Э.В.Луцевичу (1971) различают четыре степени кровотечения.
I степень – дефицит ОЦК не более 5%, общее состояние больного удовлетворительное, пульс несколько учащен, АД нормальное, содержание гемоглобина выше 80г/л;
II степень – дефицит ОЦК до 15%, состояние больного средней тяжести, пульс частый, АД снижено до 80мм рт.ст., содержание гемоглобина до 80г/л;
III степень – дефицит ОЦК 30%, состояние тяжелое, пульс нитевидный, АД до 60мм рт.ст.;
IУ степень – дефицит ОЦК свыше 30%, состояние граничит с агональным, пульс и АД не определяются.
Массивные кровотечения ведут к глубоким нарушениям жизненных функций в результате развития острой недостаточности поставок питательных веществ и кислорода в клетки всех органов.
Гиповолемии, обусловленные массивными водными потерями, сопровождаются сгущением крови и повышением ее вязкости, что существенно затрудняет движение крови по системе микроциркуляции и повышает риск тромбоза сосудов.
4.1.2. Системные нарушения тонуса артериальных сосудоввызываются нарушениями их центральных механизмов и проявляются в виде стойкого сужения просвета – вазоконстрикции и артериальной гипертензии, или стойкого расширения – вазодилатации и гипотензии.
Центральные механизмы тонической вазоконстрикции реализуются избыточной активностью симпатоадреналовой и ренин-ангиотензинной систем. Стимулируемые норадреналином и адреналином a1-адренорецепторы, а ангиотензином II — АТ1 рецепторы плазмолеммы миоцитов сосудов, инициируют раскрытие в них Νа каналов и ускоренный вход соответствующих ионов в клетку. В цитоплазме ионы Νа высвобождают связанные ионы Са, которые активируют миозин (Мg-зависимую, Са — активируемую АТФ-азу миозина), запуская механизм сокращения. Вазоконстрикция сопровождается повышением периферического сосудистого сопротивления (ПСС) кровотоку, что проявляется повышением системного АД и нагрузки на миокард.
Вазодилатацияразвивается в результате доминирования активности нейронов кардииоингибирующего центра, тормозящих высокочастотную импульсацию сосудодвигательных нейронов. Одновременно неподавленная низкочастотная импульсация (менее 1 импульса/сек.) реализуется через β2-адренорецепторы плазмолеммы миоцитов, обеспечивая замедление формирования сократительного потенциала действия, что проявляется как ослабление тонуса.
Существенную роль в вазодилатации играет продукт калликреин-кининовой системы – брадикинин, который является функциональным антагонистом ангиотензина II. Дело в том, что содержание брадикинина и ангиотензина II в плазме крови зависит от активности одного и того же эндотелиального ангиотензинпревращающего фермента — АПФ-КоА-редуктазы. При высокой его активности усиливается синтез ангиотензина II и инактивация брадикинина, а при низкой активности – наоборот. Вазодилатация сопровождается снижением ПСС и системного АД.
4.1.3. Сердечная недостаточность(СН) представляет собой ослабление инотропизма миокарда и, соответственно, уменьшение сердечного выброса, что ухудшает подачу крови в магистральные сосуды и кровообращение в целом.
ЭтиологияСН обусловлена двумя группами причин. Первая из них связана с прямым повреждением сердечной мышцы, а вторая – с ее функциональной перегрузкой.
Прямое (первичное) повреждение сердечной мышцы чаще всего вызывают:
♦- ухудшение метаболических поставок в миокардиоциты при снижении коронарного кровотока (ишемическая болезнь сердца — ИБС);
♦- инфекционно-воспалительные процессы в миокарде — миокардиты, нередко осложняющие течение гриппа, скарлатины, ревматизма и др.;
♦- интоксикации гормонами (адреналин, тироксин), компонентами табачного дыма, алкоголем, токсическими дозами лекарственных препаратов, реактивов и средств бытовой химии.
Функциональная перегрузка миокарда чаще всего развивается при увеличенном количества притекающей в полости сердца крови (перегрузка объемом при пороках сердечных клапанов) или при повышенном сопротивлении во время ее изгнании из полостей сердца в аорту и легочную артерию (перегрузка давлением при увеличении ПСС и ОЦК). Очень часто СН является результатом действия факторов обеих групп.
Патогенез СН, несмотря на обилие разных механизмов повреждения миокарда, имеет много общихчерт и обусловлен следующими процессами:
1. Структурно-функциональными мембранными нарушениями, инициированными прооксидантными метаболитами (продукты гидролиза АТФ, катехоламинов, миоглобина и др.) и мембранными фосфолипазами.
2. Нарушением энергоснабжения механизмов сокращения и расслабления миокарда. Синтез АТФ снижается из-за повреждения митохондрий или переключения энергопродукции с выгодного окисления свободных жирных кислот (СЖК) на анаэробный гликолиз, эффективность которого в 18 раз ниже. Ухудшается митохондриальный экспорт АТФ из-за снижения активности транспортных мембраносвязанных ферментов (АТФ – АДФ-транслоказы и креатинфосфокиназы). Падает внутриклеточное использование АТФ сократительными механизмами из-за низкой активности АТФ-азы миозина и ферментов натриевой и кальциевой «помп».
3. Водно-электролитным дисбалансом, развивающимся вследствие мембранных и энергетических нарушений и, вместе с ними, определяющим последующие расстройства автоматизма, возбудимости, проводимости, сократимости и расслабления миокарда.
4. Ацидозом, усугубляющим метаболические и функциональные нарушения.
Все указанные механизмы патогенеза СН тесно взаимосвязаны друг с другом и обусловлены, главным образом, дефектами использования кислорода миокардиоцитами.
Если снижение инотропизма миокарда развивается быстро, то СН называют острой (например, обширный инфаркт миокарда, диффузный миокардит), если медленно — хронической (например, при гипертонической болезни, ревматических и врожденных пороках сердца).
Острая сердечная недостаточность проявляется в виде сердечной астмы, отека легких и кардиогенного шока.
Сердечная астма – возникает в результате застоя крови в малом круге кровообращения с последующей транссудацией плазмы в интерстиций легких. Клинически она проявляется приступообразным ночным удушьем (пароксизмальная ночная одышка).
Отек легкихначинается скоплением транссудата в интерстиции и проявляется одышкой и кашлем без мокроты. При прогрессировании процесса транссудат перемещается в альвеолы и у больных появляется кашель с пенистой мокротой и удущье.
Кардиогенный шоквозникает, как правило, при обширном инфаркте миокарда и характеризуется резким падением инотропизма сердца и катастрофическим ухудшением системной и периферической гемодинамики.
В формировании хронической формы СН, достаточно четко прослеживается стадийность этого процесса в виде периодов компенсации, субкомпенсации и декомпенсации сердечной деятельности.
СН в стадию компенсации характеризуется экспрессией всех генетических программ миокардиоцитов и их митохондрий, максимально обеспечивающих метаболическую и функциональную стабильность органа в условиях дефицита кислорода. Это проявляется снижением доли жирных кислот в энергетике (норма 70%) и увеличением доли глюкозы (норма 30%), требующей для своего окисления меньше кислорода. Повышается синтез РНК и миофибриллярных сократительных белков. Активируется размножение митохондрий и их количество возрастает. В результате этих изменений миокардиоциты увеличиваются в размере – гипертрофируются и обеспечивают насосную функцию сердца, мало отличающуюся от нормы, но только в состоянии покоя.
Клинически она проявляет себя повышенной утомляемостью, резким учащением дыхания (одышка) и сердцебиения (тахикардия), которые возникают только при физической нагрузке — быстрой ходьбе, подъеме по лестнице. После нагрузки восстановление дыхания и кровообращения замедлено. Возможен легкий акроцианоз: синюшность периферических участков кожи – кончика носа, щек, ногтевых лож.
СН в стадию субкомпенсации характеризуется начинающимся ослаблением инотропизма миокарда из-за его хронического перенапряжения в условиях относительного дефицита кислорода. Ее патогенетическую основу составляет частичная несостоятельность митохондриального энергоснабжения возросшей массы сократительных белков. Компенсаторно активируется анаэробный гликолиз, сопровождаемый накоплением лактата и развитием метаболического ацидоза. В этих условиях снижается активность ферментов, обеспечивающих синтез РНК и сократительных белков, а гипертрофированные миокардиоциты перегружаются неутилизированными СЖК, формируя жировую дистрофию органа. Инотропизм миокарда снижается, а угрожающее ухудшение гемодинамики, частично компенсируется усилением симпатоадреналовых влияний на сердце в виде возросшей частоты сердечных сокращений — тахикардии. В эту стадию ткани и органы уже не получают необходимое количество исходных метаболических субстратов и в них начинают развиваться дистрофические процессы.
Клинически эта стадия проявляется одышкой, тахикардией и утомляемостью при малейшей нагрузке и даже в покое. Левожелудочковый тип сердечной недостаточности вызывает застой крови в малом круге кровообращения и проявляется пароксизмальной ночной одышкой. Правожелудочковый тип сердечной недостаточности вызывает застой крови в большом круге кровообращения и проявляется увеличением печени (гепатомегалия), ножными отеками и скоплением транссудата в полостях (асцит, гидроторакс, гидроперикард).
СН в стадию декомпенсации характеризуется дальнейшим ухудшением насосной функции сердца и отражает ее несостоятельность ужев покое. В миокарде существенно снижен синтез РНК и белков, уменьшено количество митохондрий, наблюдается их деструкция. В энергетике высок вклад гликолиза, однако из-за низкой его продуктивности дефицит АТФ существенен. Систола становится некачественной, неполной: в полостях сердца накапливается неизгнанная кровь, которая растягивая миокард, способствует его миогенной дилатации. В условиях некомпенсированного ацидоза миокардиоциты начинают погибать, а на их месте пролиферирует соединительная ткань – развивается кардиосклероз. В пораженных участках миокарда нарушаются процессы автоматизма, возбудимости и сократимости, что обусловливает возникновение сердечных аритмий. Сократительная способность сердца и общая гемодинамика ещё более ухудшаются.
Клинически эта стадия СН проявляется выраженной одышкой и тахикардией в покое, массивными отеками нижних конечностей, гепатомегалией и полостной транссудацией. Тяжелое ослабление гемодинамики вызывает дистрофию и атрофию тканей и органов организма.
Принципы терапии СНбазируются на прекращении патогенного действия причинного фактора, коррекции патогенетических нарушений и потенцировании адаптивных механизмов.
Немедикаментозноелечение предусматривает ограничение физической и психической активности больного, уменьшение употребления хлорида натрия и воды, снижение массы тела у тучных больных.
Лекарственная терапия заключается в повышении сократительной способности миокарда сердечными гликозидами. При СН резистентной к сердечным гликозидам, применяют негликозидные кардиотоники (амринон и др.), ингибиторы АКФ (каптоприл, эналаприл и др.), антагонисты рецепторов ангиотензина ΙΙ (лозартан и др.). Для уменьшения ОЦК и ликвидации застойных отеков используют мочегонные препараты. Нормализация метаболизма достигается применением витаминов, антигипоксантов, препаратов калия.
Дата добавления: 2015-01-26 ; просмотров: 223 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
Использованные источники:
Что такое недостаточность кровообращения?
Патология, связанная с утратой кровеносной системой своей функции — снабжать органы и ткани кровью — называется недостаточностью кровообращения.

В начале появления заболевания симптомы проявляются в резкой потребности организма в кислороде при определенном состоянии человека. Например, при значительных нагрузках. Постепенно с развитием болезни недостаточность проявляет себя и в обычных жизненных ситуациях. Затем доходит до того, что человек испытывает ее признаки и в состоянии полного покоя.
Виды недостаточности кровообращения
В медицине классификация недостаточности кровообращения осуществляется по клиническому проявлению и по течению. Это учитывается при выборе способов лечения.
По клиническим признакам заболевание подразделяется так:

- сосудистая недостаточность;
- сердечная (или кардиальная) недостаточность.
При первой изменения в процессе кровотока только начинаются. Причинами такого состояния являются нарушения проницаемости стенок сосудов и то, что они становятся более узкими в просвете.
К сосудистой недостаточности приводит потеря человеческим организмом значительного объема жидкости. Это снижает объем крови, циркулирующей по сосудам. Обычно так случается из-за кровопотерь при том или ином недуге.
Еще одна причина данной недостаточности связана с нарушениями кровотока в легочной артерии или с перикардитом, когда блокируется венозный приток и наступают проблемы циркуляции крови.
Из-за сосудистой недостаточности падает давление в кровеносной системе. Ткани не обеспечиваются кислородом на должном уровне. Начинается гипоксия. Нарушения венозного кровообращения делают недостаточно эффективной работу сердца.
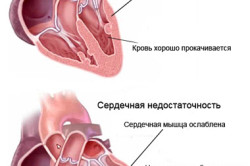
Сердечная недостаточность наступает из-за нарушений в работе сердечной мышцы, а точнее, при недостаточном функционировании сократительной и ритмической деятельности. Причины этого:
- поражение желудочка, ведущее к снижению уровня тока крови из него;
- слишком большой объем крови, поступающей к пораженному желудочку (так называемый застой, или недостаточность застойная);
- слабость мышц правого или левого желудочков (недостаточность правожелудочковая или левожелудочковая).
 По течению заболевание подразделяется на 2 формы: острую и хроническую.
По течению заболевание подразделяется на 2 формы: острую и хроническую.
Острая недостаточность кровообращения подразделяется на правожелудочковую (возникает при легочном сердце) и левожелудочковую (бывает обычно при отеке легкого или сердечной астме).
Если не лечить заболевание на этой стадии, то оно переходит в хроническое.
У хронической формы недуга есть 3 степени выраженности:
- I степень. При ней наблюдаются: тахикардия, утомляемость, одышка, плохая трудоспособность. Возникает при физической активности.
- II-A степень. Те же признаки, что и в I-й степени, но возникают они в спокойном состоянии. Трудоспособность значительно снижается.
- II-B степень. Пациент нетрудоспособен. Застой крови имеется в обоих кругах кровообращения.
- III степень. Ее называют дистрофической. Трудоспособность утрачивается человеком полностью.
Больным с обеими формами болезни необходимо своевременное и квалифицированное лечение.
Какие признаки наблюдаются при нарушениях в кровообращении сосудов и сердца
Симптомами нарушения кровообращения сосудов могут быть следующие состояния:

- Обмороки. Это происходит из-за недополученного кислорода головным мозгом. Обморок приводит к внезапной потере сознания на короткое время. Сперва появляется дурнота, затем начинает звенеть в ушах и теряется сознание. Пульс не прослушивается, дыхание едва заметно. Иногда бывает недержание мочи, судороги. Длится это около полуминуты. После того как пациент приходит в себя, он все еще испытывает тошноту и слабость.
- Коллапс. Наступает при снижении тонуса сосудов или уменьшении циркуляции крови периферического снабжения. Вызывают такое состояние инфекции, отравления, передозировка лекарствами или значительная потеря крови. Кожные покровы бледнеют, постепенно становятся синеватыми. Пальцы начинают подрагивать. На теле образуется липкий пот. Сознание мрачнеет. Больной перестает интересоваться окружающим. Возможны судороги.
- Шок. Таким способом организм отвечает на раздражение. Наступает расстройство дыхания, обмена веществ, кровообращения.
Степень сердечной недостаточности определяется исходя из нескольких факторов, в том числе из того, какие симптомы испытывает пациент:

- При первой степени (начальной) больной плохо спит и слишком быстро утомляется. У него наблюдается учащенное биение сердца и слишком высокий пульс. Вполне посильные физические упражнения вызывают одышку. Проявляются и все признаки основной болезни сердечной мышцы.
- При второй степени недуга симптомы выражаются намного сильнее. Становится больше размер сердца. Больного постоянно мучает тахикардия. Одышка появляется все чаще. Наблюдается отек нижних конечностей, особенно голеностопа. Значительно меньше выделяется мочи. Печень увеличивается. Если на этом этапе начать правильное лечение и соблюдать постельный режим, то выраженность симптомов сильно уменьшится. Но полностью от них избавиться уже невозможно (в отличие от заболевания первой степени).
- Последняя стадия хронического нарушения кровообращения считается запущенной. Человек, находясь в состоянии полного покоя, испытывает одышку. Появляются отеки и цианоз. Болезнь так изматывает человека, что спать он может только в положении полусидя-полулежа. Пациента постоянно тошнит, аппетит падает. Масса тела становится все меньше, а размер сердца все больше. На этом этапе лечение крайне необходимо, так как в любой момент может наступить смерть.
Способы лечения данного заболевания
Лечение недостаточности кровообращения начинается с обязательного постепенного понижения нагрузки на сердечно-сосудистую деятельность. Больным необходимо создать условия быта, которые способны поддержать нормальную жизнедеятельность. Медикаментозные средства назначаются в зависимости от степени болезни. Лекарства должны восстановить работу сердца и водно-солевой баланс.
При первой стадии недостаточности человеку показаны занятия физкультурой и посильными видами спорта. При второй стадии это исключено. А при третьей обязателен полупостельный или полностью постельный режим, а также полный отказ от любых физических нагрузок.
Всем больным, независимо от тяжести болезни, необходимо меньше употреблять соли и исключить из рациона продукты, влияющие на сердечную деятельность.
 Это, например, крепкий чай и кофе.
Это, например, крепкий чай и кофе.
Лекарственные препараты врач прописывает такие, которые усиливают сокращение сердечной мышцы, и те, что способны удалить лишнюю жидкость из организма. Дозировка подбирается индивидуально каждому больному.
Помимо этого, в комнате больного человека следует создать соответствующие условия. Температура воздуха должна держаться в пределах 20-22°С. Плохое кровообращение «не выносит» слишком сухого воздуха. Если в комнате сухо, то надо установить увлажнитель или создать влажность с помощью мокрых простыней. Их необходимо развесить по всей комнате.
Недостаточность кровообращения мозга
Согласно статистике, это состояние чаще всего является причиной инвалидности и смертности. Недостаточность мозгового кровообращения возникает обычно у людей пожилого возраста, но не щадит и людей средних лет. Данный недуг относится к недостаточности сосудов.
Провоцируют это заболевание гипертония и церебральный атеросклероз. Люди с данным видом недостаточности вполне нормально чувствуют себя в привычных для них условиях. Как только кровоснабжение усиливается, так же резко ухудшается состояние такого человека. Это происходит при умственных перегрузках, излишней физической активности, нахождении в душной комнате. Больной может наблюдать у себя следующие симптомы:

- часто кружится голова;
- регулярно шумит в ушах;
- мучают головные боли;
- начались проблемы с памятью.
Если так происходит даже раз в неделю, то необходимо соответствующее лечение. За ним незамедлительно следует обратиться к врачу-кардиологу. Оно обычно заключается в приеме витаминных комплексов и успокоительных препаратов. Прописываются сосудорасширяющие, восстанавливающие кровоснабжение средства. Некоторым пациентам рекомендуется прием антигипоксических и ноотропных лекарств.
Больным с недостаточным кровообращением надо выполнять ряд правил:
- нормализовать дневной распорядок;
- спать как минимум 9 ч;
- не заниматься тяжелым трудом;
- рабочий день должен быть с перерывами;
- ежедневно совершать прогулки на воздухе;
- соблюдать диету, предусматривающую меньше соли, сахара и жира.
Кровотечения как одна из форм нарушения кровообращения
Различные кровотечения врачи причисляют к местным нарушениям кровообращения. Под этим термином понимается выход крови из ее русла или полости сердца. Наружным течением называется излитие крови за пределы организма, внутренним — излитие внутрь организма.
 К наружным можно отнести носовые и маточные течения крови, ее выделения с фекалиями и подобные. При внутренних течениях кровь не покидает организм. Она может собираться в различных областях, например, в брюшной. Если кровь выходит из своего сосуда, то это кровоизлияние. Оно также относится к внутренним кровотечениям.
К наружным можно отнести носовые и маточные течения крови, ее выделения с фекалиями и подобные. При внутренних течениях кровь не покидает организм. Она может собираться в различных областях, например, в брюшной. Если кровь выходит из своего сосуда, то это кровоизлияние. Оно также относится к внутренним кровотечениям.
Патологическое течение крови наблюдается при проблемах, возникающих в сосудах и, главное, их стенках. Это их разрыв, разъедание или излишняя проницаемость.
Кровотечения по причине разрыва бывают, например, при заболеваниях миокарда, воспалительных процессах в аортах, повышенном давлении в артериях.
Если кровь начинает вытекать из сосудов в связи с разъеданием их стенок, то это состояние называется аррозивным кровотечением. Портит стенки, например, желудочный сок, если присутствует язва желудка. Если у больного туберкулез или злокачественная опухоль, то сосуды и их стенки поражает некроз. А при абсцессах причиной нарушений является гнойный экссудат. Внематочная (трубная) беременность у женщины тоже может вызвать кровотечение аррозивного типа.
Легко проницаемые стенки сосудов (капилляров и венул) способствуют кровотечениям из них. Такими уязвимыми стенки становятся при различных инфекционных хворях, частых аллергических реакциях организма на различные вещества. Ослабить сосуды могут и некоторые болезни крови, недостаток витаминов и многие другие причины.
Использованные источники:
Нарушения центрального кровообращения

В норме сердце и кровеносные сосуды обеспечивают все ткани и органы кровью в соответствии с их метаболическими потребностями. Сердце, как центральный орган кровообращения, даёт первичную энергию перемещения крови, а следовательно, определяет и регионарную, и микрососудистую циркуляцию в органах. В свою очередь, работа сердца зависит от регионарного и микроциркуляторного кровообращения, которые определяют величину венозного возврата крови. Последний же изменяет сократительную функцию миокарда. Регионарное, а особенно микроциркуляторное кровообращение определяют также величину периферического сосудистого сопротивления и артериального давления, возрастание которых в определенном диапазоне приводит к увеличению силы сердечных сокращений и поддержанию сердечного выброса.
Нарушения центрального кровообращения возникают либо в результате поражения сердца, либо вследствие нарушения сосудистого тонуса. Причиной недостаточности сердца могут служить аритмии, коронарная недостаточность, пороки сердца, воспалительные процессы (миокардит, перикардит, эндокардит) и др. Нарушения сосудистого тонуса проявляются артериальной гипертонией и гипотонией.
Недостаточностью сердечно-сосудистой системы или недостаточностью кровообращения называется состояние, при котором потребности органов и тканей в кровоснабжении превышают способность системы кровообращения совершать работу по перемещению крови. Выделяют острую и хроническую, компенсированную и некомпенсированную недостаточность кровообращения. Острая недостаточность кровообращения развивается в течение минут, часов, как это наблюдается при тампонаде сердца, фибрилляции его желудочков, инфаркте миокарда и кардиогенном шоке, разрыве аорты или её аневризмы, геморрагическом коллапсе и др. Хроническая недостаточность кровообращения формируется в течение длительного времени: недель, месяцев и лет. Она возникает при пороках сердца, кардиосклерозе, гипертонической и гипотонической болезнях и др.
Показателем компенсации кровообращения является минутный объем кровообращения, составляющий в норме 3,0-6,0 л/мин. При компенсированной недостаточности кровообращения этот показатель сохраняется на нормальном уровне благодаря действию сердечно-сосудистых и внегемодинамических приспособительных механизмов. Основные клинические проявления недостаточности кровообращения, такие как одышка, отёки, цианоз и др., могут отсутствовать, однако резервные возможности компенсации нарушений кровообращения ограничены: при дополнительных воздействиях или усугублении патологического процесса, вызвавшего повреждение сердца и сосудов, развивается декомпенсация кровообращения, которая сопровождается циркуляторной гипоксией и ацидозом, отёками, цианозом и др.
По мере нарастания гипоксии сначала выключаются межсистемные регуляторные связи, что ограничивает участие кровообращения в сложных реакциях организма. В дальнейшем гипоксия может выключать и внутрисистемные вазокардиальные связи, и управление центральным кровообращением во многом переходит под контроль гуморальных факторов, действующих на хеморецепторы кардиовазомоторного центра и непосредственно на сердце.
В терминальном состоянии сердце изолируется от симпатических и парасимпатических влияний, определяющихся соответствующими нейромедиаторами, и переходит на авторитмический режим работы, независимый от внешней сигнализации. При этом регулирование деятельности сердца осуществляется уже миокардиальными и обменными механизмами. Прогрессирующая изоляция центрального кровообращения от нервных влияний отражает тяжесть гипоксии и ограничивает участие сердца в разнообразных реакциях организма.
Источники:
Общая патология человека / Саркисов Д.С., Пальцев М.А., Хитров Н.К. — М.: Медицина, 1997.
Использованные источники:
