Диуретики при сердечной недостаточности противопоказания
Диуретики (мочегонные) при гипертонии и сердечной недостаточности
В терапии артериальной гипертензии, хронической сердечной недостаточности используется комплекс медикаментов, направленных на улучшение питания сердечной мышцы. Применяются блокаторы натриевых, кальциевых каналов, блокаторы рецепторов, проявляющих чувствительность к ангиотензину. Также показаны диуретики при гипертонии и сердечной недостаточности. Благодаря мочегонным средствам из организма выводится избыток жидкости, солей, существенно снижается нагрузка на сосуды, предотвращается венозный застой. Использовать медикаменты из указанной группы нужно лишь под контролем врача из-за вероятности развития побочных эффектов, осложнений.
Механизм действия диуретиков
Мочегонными считают те медикаменты, повышающие выведение воды, солей из организма с мочой. Эти препараты включены в пятерку медикаментов первой линии, которые используются в терапии гипертонической болезни.
Показатель давления понижается вследствие уменьшения объема циркулирующей плазмы, общего сопротивления сосудов. Снижается восприимчивость сосудистых стенок к вазоконстрикторам. Мочегонные средства воздействуют на ток ионов через клетки сосудов.
Важно: Использование диуретиков при гипертонической болезни, а также при сердечной недостаточности практически устраняет риск летального исхода от инфаркта, инсульта.
Классификация диуретиков
В зависимости от фармакологических свойств, выраженности лечебного эффекта диуретики делят на 3 группы:
- Тиазидные и тиазидоподобные. Выраженность терапевтического эффекта составляет около 40 – 60%. Из-за накопительного эффекта действие препарата проявляется по прошествии нескольких дней с начала лечебного курса. Тиазиды включены в группу диуретиков, наделенных средней эффективностью. Их преимуществом является наличие минимального списка побочных проявлений. Чаще всего из этой группы назначают «Индапамид», «Гипотиазид», «Гидрохлортиазид».
- Петлевые диуретики. Они обладают высокой выраженностью терапевтического эффекта (свыше 90%). Препараты этой группы диуретиков хорошо справляются с выведением воды, минеральных солей из организма, оказывают выраженное гипотензивное действие. При этом они наделены большим перечнем побочных эффектов. Бесконтрольное использование медикаментов из данной группы опасно для здоровья. В нее входят такие лекарства «Диувер», «Лазикс», «Фуросемид», «Торасемид», «Клопамид», «Этакриновая кислота».
- Калийсберегающие диуретики. У них самое низкое проявление терапевтического эффекта (ниже 30%). Эти диуретики считаются наиболее безопасными. Их редко прописывают в качестве основного лекарства. Их чаще применяют для усиления основной терапии. Препаратами этого вида считаются «Спиронолактон», «Верошпирон».
Отдельно выделяют растительные препараты, сборы. Их эффективность также низкая (меньше 30 – 40%). Медикаменты, изготовленные на основе растительных компонентов, мягко устраняют слабовыраженные отеки. Выпускают их в форме фитосбора, капсул, таблеток. Наиболее популярными считаются «Канефрон», «Бруснивер».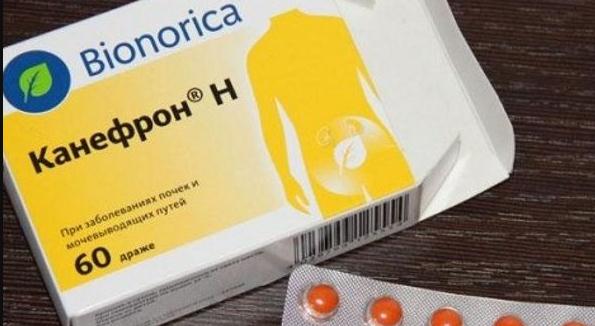
Мочегонные средства также делят на следующие группы:
- быстродействующие. Их выпускают в форме таблеток, растворов для инъекций. Эффект от их применения быстрый, но непродолжительный. Их назначают вместе с препаратами калия. В эту группу входят «Торасемид», «Фуросемид»;
- мочегонное средство может быть совмещено с бета-блокаторами, ингибиторами АПФ, сартанами. Подобные комбинации усиливают лечебный эффект, снижают риск проявления нежелательных реакций. В эту группу входят «Тонорма», «Тенорик», «Лозап-Плюс». Подбирать лечение должен только врач;
- калийсберегающие. Их преимущество в отсутствии такого негативного эффекта, как вымывание калия. Наиболее распространенным препаратом данной группы считается «Спиронолактон». Назначают таблетки этого типа пациентам с гиперальдостеронизмом, подагрой, сахарным диабетом второго типа. Противопоказаниями к использованию этих средств считаются цирроз печени, гиперкалиемия, почечная недостаточность.
Применение диуретиков при гипертонии
Кровяное давление может повышаться под воздействием различных факторов. Некоторые из них способны провоцировать сердечные отеки, усугубляющие течение артериальной гипертензии. Отечность негативно воздействует на функционирование сердечной мышцы, способствуют отложению солей внутри суставов, повышают нагрузку на капилляры, сосуды.
При гипертонии обычно прописывают диуретики пожилым больным, если присутствует сердечная недостаточность, остеопороз, а также при повышении только верхнего АД (изолированной систолической артериальной гипертензии).
Людям, страдающим гипертонией, часто назначают диуретики группы тиазидов (или тиазидоподобные). Использование этих медикаментов обеспечивает снижение риска инфарктов, инсультов, гипертонического криза примерно на 40%. Специалисты считают назначение лекарств из указанной группы абсолютно оправданным даже при наличии высокой вероятности проявления негативных последствий. Чтобы снизить риск побочных эффектов, следует перед приемом лекарства внимательно прочесть инструкцию по применению.
Прием мочегонных медикаментов при гипертонической болезни способствует проявлению нижеуказанных терапевтических эффектов:
- понижение артериального давления;
- уменьшение нагрузки на сердце, сосуды;
- предотвращение отложения солей;
- выведение лишней жидкости, снятие отечности.
При лечении гипертонии врачи назначают пациентам нижеуказанные диуретики из списка:
- «Арифон».
- «Верошпирон».
- «Лазикс».
- «Индап».

- «Бритомар».
- «Гипотиазид».
- «Арифон Ретард».
- «Тригрим».
- «Диувер».
При отсутствии должного эффекта после проведенной терапии посредством тиазидных мочегонных средств, врач назначает петлевые диуретики. Такое мероприятие считается необходимостью для неотложной помощи при гипертоническом кризе, на фоне сердечной, почечной недостаточности.
При отсутствии лечебного результата после применения невысоких доз диуретиков врачи не рекомендуют повышать дозировку. Нормализовать повышенное артериальное давление таким образом не удастся, а вот побочные эффекты проявиться могут. Вместо повышения дозы (при гипертонии) специалисты рекомендуют дополнить лечение медикаментами из другой группы или заменить применяемое лекарство.
Под воздействием мочегонных средств возрастает риск развития сахарного диабета, растет показатель холестерина в крови. По этой причине диуретики назначают молодым пациентам лишь в исключительных случаях. Также врачи стараются не выписывать эти лекарства гипертоникам, страдающим ожирением, сахарным диабетом. Указанные нарушения метаболизма не провоцируют следующие диуретики:
- тиазидоподобные «Арифон», «Арифон Ретард», «Индапамид»;

- петлевой «Торасемид».
Лечение гипертонии мочегонными средствами имеет ряд недостатков:
- Вероятность проявления такого отдаленного побочного эффекта, как «износ» сердца, почек.
- Появление «быстрых» побочных эффектов (нарушение сна, снижение потенции у мужчин, учащение мочеиспускания, повышение холестерина в крови, утомляемость).
- Приглушение симптомов гипертонии, а не устранение причины этого состояния.
- Привыкание к мочегонному лекарству, что сопровождается снижением его эффективности.
Использование диуретиков при сердечной недостаточности
При указанной патологии кровоснабжение органов нарушается вследствие сбоя в работе сердца. Сердечная недостаточность часто сопровождается задержкой жидкости в крови. Умеренно выраженная недостаточность сердца проявляется следующими симптомами: увеличение печени, одышка, отеки, хрипы в сердце, цианоз. Более тяжелые случаи проявляются кардиогенным шоком, отеком легких, гипотонией.
Для восстановления нормальной циркуляции крови, снижения давления на сердечную мышцу, нормализации корректной работы этого органа в комплексной терапии должны присутствовать такие лекарства, как мочегонные средства. Их назначают пациентам, у которых сердечная недостаточность спровоцировала появление отеков, одышки вследствие застоя жидкости внутри легких.
Применение мочегонных средств способствует улучшению состояния больного. Проведенная терапия диуретиками (при сердечной недостаточности) повышает переносимость физических нагрузок, снимает отеки, улучшает прогноз, продлевая пациенту жизнь.
Обратите внимание: Около 80% болеющих сердечной недостаточностью (острой, хронической) страдают от асцита, отека конечностей. Наиболее опасные случаи грозят возникновением водянки внутренних органов.
Мочегонные препараты в комплексной терапии сердечной недостаточности направлены на устранение симптомов патологии, а не на лечение основной причины, спровоцировавшей болезнь. Соответственно, врачи назначают мочегонные препараты лишь в комплексе с ингибиторами АПФ, бета-блокаторами.
Особенности приема
Принимать мочегонные средства разрешено только под строгим наблюдением врача, который может скорректировать дозу при необходимости. Прием этих медикаментов способствует выведению не только жидкости из организма, но и таких полезных веществ, как калий, магний.
Если при гипертонии, а также сердечной недостаточности, врач назначает диуретики, он дополнительно рекомендует прием медикаментов, содержащих эти элементы:
- «Аспаркам».
- «Панангин».

Принимать диуретики необходимо согласно дозировке, указанной в инструкции или назначенной врачом. Передозировка опасна быстрым обезвоживанием, острой сердечной недостаточностью. Эти состояния могут стать причиной летального исхода.
Случайное повышение назначенной врачом дозы должно сопровождаться регидратационной терапией с применением солевых растворов. С этой целью можно использовать «Регидрон». При его отсутствии можно приготовить раствор самостоятельно из воды (0,5 л), соли (2 ложки).
Побочные эффекты
При использовании диуретиков в больших дозировках повышается вероятность возникновения побочных действий. По этой причине врачи прописывают мочегонные препараты в низких, средних дозах.
Предоставим перечень тех нежелательных последствий, которые встречаются чаще других:
- гиперкальциемия;
- импотенция;
- нарушение сердечного ритма;
- гиперурикемия;
- нарушение липидного, углеводного обмена;
- никтурия;
- учащенное мочеиспускание;
- подагра.
Народные средства
Более мягкое мочегонное действие оказывают лечебные настои, отвары, которые готовятся из трав, ягод. Народные средства также обладают менее выраженными побочными эффектами. Наиболее действенными считаются отвары, настои из нижеуказанных лекарственных растений:
- бузина, калина;
- хвощ полевой;
- рябина черноплодная, можжевельник;
- почки березовые;
- череда, ромашка;
- толокнянка (побеги, листья);
- клюква;
- крапива.
Среди весьма эффективных и при этом безопасных средств укажем травяной сбор «Бруснивер». Он включает следующие растительные компоненты:
- череда;
- брусничный лист;
- зверобой;
- плоды шиповника.

Для усиления лечебного эффекта в препарат добавлены листья толокнянки, которые оказывают противомикробное, антисептическое, противовоспалительное действие.
Пьют этот травяной сбор в виде обычного чая. Также из трав можно готовить настой. Заливаем одни пакет препарата водой (100 мл), накрываем крышкой, настаиваем. По прошествии 30 мин. настой готов к употреблению. Выпить готовое средство нужно за 3 раза (подогревать жидкость следует до 30 градусов). Лечебный курс длится 2 – 3 недели. После перерыва в 10 дней его можно повторить.
Еще одним безопасным диуретиком считается «Канефрон». В его составе листья любистка, розмарина, золототысячника. Препарат устраняет отечность, уменьшает спазмы, расслабляет гладкие мышцы, дезинфицирует мочеиспускательный канал, купирует воспалительные процессы мочеполовой системы.
Принимают «Канефрон» таким образом:
- взрослые пациенты – 2 драже или 50 капель раствора (трижды за день);
- детям от 6 лет – 1 драже или 25 капель (трижды за день);
- пациенты младше 6 лет – 15 капель раствора (трижды за день).
У данного препарата практически отсутствуют противопоказания. Его не назначают только детям до года, пациентам с язвой (стадия обострения).
Важно: Лекарственные растения способны вызывать аллергическую реакцию организма, поэтому их применение требует предварительной консультации с врачом.
Диуретики считаются эффективным дополнением к антигипертензивной терапии, но не следует ими злоупотреблять. Медикаменты из этой группы также применяют для экстренной помощи при сильном отечном синдроме. Принимают их небольшими курсами под контролем врача.
Использованные источники:
Диуретики при гипертонии и сердечной недостаточности
Одними из распространенных патологий являются сердечная недостаточность и гипертония. Чаще заболевания диагностируются среди населения пожилого возраста. У пациента наблюдаются серьезные проблемы со здоровьем, которые могут стать причиной смерти без своевременного и правильного лечения. Диуретики при гипертонии и сердечной недостаточности используются в комплексе с другими препаратами и средствами, снижающими проявления патологий.

Свойства
Гипертония является опасным заболеванием, потому что способствует развитию сердечной недостаточности, инфаркта, инсульта и других патологий внутренних органов, которые опасны не только для здоровья, но и для жизни человека. Артериальная гипертензия сопровождается повышенным давлением в сосудах, что может стать причиной образования аневризм и других проявлений, которые несут не меньшую опасность. В случаях, когда гипертонические приступы отмечаются часто, пациентам необходимо принимать сильнодействующие препараты для нормализации показателей.
Когда диагностирована артериальная гипертензия, и заболевание продолжает развиваться, больному требуется комплексное лечение. Целью такой терапии, наряду с понижением показателей, является устранение симптоматики и лечение первоначальных причин развития болезни. Для лечения используется список препаратов, которые обладают различным действием. Также отличается их состав и основные свойства. Диуретики являются одними из основных использующихся препаратов. Они оказывают мочегонное действие, вследствие чего производится очищение организма от лишних солей и жидкости.
Спустя некоторое время (зависит от общего состояния здоровья и восприимчивости) после начала приема препаратов, организм привыкает, и лишняя жидкость начинает выводиться естественным путем, что также оказывает воздействие на снижение давления.
Диуретики при гипертонии и сердечной недостаточности делятся на виды, каждый из которых обладает различным эффектом и побочным действием. Но лечение гипертонической болезни диуретиками более целесообразно, чем использование современных препаратов, которые обладают длинным списком противопоказаний. Одним из основных преимуществ диуретиков является невысокая стоимость, которая сочетается с высокой эффективностью.
При сердечной недостаточности и гипертонии часто наблюдаются осложнения, риск проявления которых снижается с начала приема мочегонного препарата. По статистике, диуретики при гипертонии и сердечной недостаточности помогают снизить риск возникновения инсульта на 40%, а инфаркта – на 15%.
Основные группы
Препараты при сердечной недостаточности с мочегонным действием разделены на группы, имеющие различное воздействие. Мочегонное средство при гипертонии должно быть сильнодействующим, чтобы быстро понизить артериальное давление. Регулярный прием продолжительное время противопоказан, потому что высока вероятность нанесения вреда здоровью.
Люди, страдающие от давления, часто стараются подобрать препарат самостоятельно, что делать противопоказано.
Мочегонные препараты назначают только врачи после обследования, выявления причин. Существует 3 основных класса препаратов, имеющих достаточно большое количество различий между собой. Основным является достижение мочегонного эффекта путем воздействия на разные органы.
Использованные источники:
Как справиться с отёками при сердечной недостаточности
Сердечная недостаточность развивается не только из-за осложнений различных заболеваний сердца, но и патология других органов может к ней приводить. Отечный синдром — главный признак недостаточности кровообращения. Помимо мочегонных препаратов существуют другие методы лечения отеков. К ним относятся лечебный режим, специальная диета и не медикаментозные методы лечения. Об этом хотелось бы Вам сегодня рассказать.
Что такое хроническая сердечная недостаточность или ХСН?
При разных патологиях сердца (ИБС, гипертонии, инфаркте миокарда, миокардитах, кардиомиопатиях, пороках сердца, мерцательной аритмии и других) начинает нарушаться сократительная способность сердца, то есть кровь выбрасывается в аорту с меньшей силой, чем в норме. При этом органы и ткани недополучают необходимое количество крови и кислорода, сначала это происходит при чрезмерных физических нагрузках, а позднее — уже и в покое.
Некоторые заболевания также могут приводить к сердечной недостаточности (анемия, цирроз печени, тиреотоксикоз, ожирение, онкопатология).
При каких стадиях ХСН появляются отеки?
Н.Д. Стражеско и В.Х. Василенко предложили выделить стадии недостаточности кровообращения.
Стадия 1. Пациентов обычно беспокоит незначительная одышка, появляются слабость, утомляемость. Кровообращение не нарушено и соответственно отеков нет.
Стадия 2 А. Появляется утомляемость и одышка при небольших физических нагрузках, имеются умеренные нарушения по большому и малому кругу кровообращения, на ногах появляются отеки.
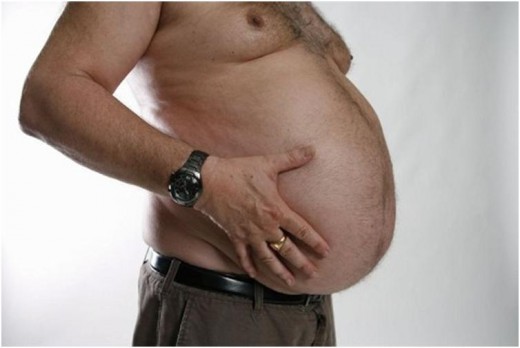
Пациент с асцитом
Стадия 2 Б. Появляется не переносимость малейшей физической нагрузки, одышка в покое. Присоединяются тяжелые нарушения в обоих кругах кровообращения. Отечный синдром очень выраженный, ноги в сильных отеках. Начинает копиться жидкость в полостях: гидроперикард — наличие жидкости в полости сердца, гидроторакс — жидкость в лёгких, асцит — наличие жидкости в животе.
Стадия 3. Конечная стадия. С органами и тканями происходят необратимые изменения. У пациентов обычно отеки по всему телу — анасарка.
Чтобы не допустить финальной стадии сердечной недостаточности, необходимо своевременно, при первых признаках отеков обратиться к врачу!
Лечение отечного синдрома
Прежде всего, необходимо больному соблюдать рациональный лечебный режим. Соблюдение физического, психоэмоционального покоя — важный фактор лечения. Необходим таким пациентам и здоровый крепкий сон не менее 9 -10 часов в сутки.
Больным с выраженными отеками показана госпитализация в стационар и соблюдение постельного режима, длительность которого определяет врач.
Сердечная недостаточность 2Б и 3 стадии также не лечится дома.
Лечебное питание при отеках
При отечном синдроме нужно ограничивать воду и поваренную соль.
Питание, включающее в себя легкоусвояемую калорийную, витаминизированную пищу, может быть даже 6 — 7 разовым. Калорийность не менее 2000 ккал за сутки.
В сутки можно пить 1 — 1,2 литра жидкости, а соли должно быть не более 2 грамм. Интересным считается, что учёный Каррель предложил свою диету, включающую 100 мл молока после каждого приёма пищи (за день получается 700 мл). Молоко, выпитое в теплом виде, сильно увеличивает диурез, то есть больной будет чаще мочиться, что немаловажно при отёках.
Калиевую диету нужно обязательно соблюдать при лечении хронической сердечной недостаточности.
Ведь при лечении мочегонными препаратами, снижается калий в крови. Курага, изюм, орехи, картофель, капуста, греча — обязательно должны быть включены в рацион пациента.





Мочегонные препараты, применяемые при сердечных отёках
Диуретики или мочегонные средства являются главными препаратами в устранении отечного синдрома. При их применении увеличивается выведение почками воды и солей, а также натрия, который может способствовать задержке жидкости.
Что такое «петлевые диуретики»?
Петлевые диуретики считаются самыми эффективными при отеках. Они действуют на уровне петли Генле, которая является структурным элементом в почках.
Всем известный препарат фуросемид (лазикс) относится к этой группе.

Фуросемид 40 мг
При умеренных отёках врач Вам даст совет по приёму 40 мг в сутки, а при выраженных дозу можно увеличить и до 240 мг в сутки.
В любом случае с дозой препарата определяется только врач, сами себе ничего не назначайте, так как при передозировке фуросемида может развиться обезвоживание организма, возникнуть острая потеря магния, калия, хлора.
В случае развития анасарки и асцита показано внутривенное введение фуросемида.
Калийсберегающие диуретики при лечении сердечной недостаточности.
Являются также препаратами выбора при лечении отеков. У всех пациентов, кто сталкивался с отеками, на слуху препарат — верошпирон (спиронолактон).
Верошпирон – хороший препарат для борьбы с сердечными отеками
Верошпирон 25 мг
Его преимущество, что он не выводит калий, но при этом все-таки обладает мочегонным эффектом и отлично выводит натрий.
Как показывает практика, верошпирон в дозе от 25 до 50 мг в день утром однократно, быстро борется с отеками на ногах. Доза может быть увеличена взависимости от степени выраженности отеков. Назначается курсом от двух до шести недель.
Другие мочегонные средства
К ним относятся такие препараты, как гипотиазид и индапамид. Назначение их возможно, но, при лечении отечного синдрома при сердечной недостаточности, они не очень эффективные. Тем более, к гипотиазиду, например, возникает привыкание и необходима прерывистость лечения.
Восполнение дефицита калия и магния при лечении диуретиками
Одной диетой не всегда получается справиться с пониженным содержанием калия и магния в крови.
В таком случае допустимо назначение панангина по две таблетки три раза. А при сильной мочегонной терапии возможны даже проявления гипокалиемии: начинается резкая мышечная слабость, тошнота, рвота. В таких случаях показано внутривенно капельное введение препаратов калия.
Мочегонные средства растительного происхождения
- Настой из листьев березы. Заливаем 200 мл кипящей воды две чайной ложки мелко нарезанных листьев, после настаивания пьют по 1/4 стакана до четырёх раз в день.
- Брусничный лист. Используется отвар. Можно настаивать в термосе, три столовые ложки заливаем литром кипятка, выдерживаем и пьем по половинке стакана до трех раз в день.
- Настой цветков василька. Готовим настой из одной столовой ложки цветков (заливаем 200 мл кипятка), настаиваем. Принимать не менее двух столовых ложек четыре раза в день.



Также среди народных способов лечения отеков популярностью пользуется почечный чай и мочегонный сбор.
Преимуществом растительных мочегонных средств является отсутствие побочных действий. Но помните, что травы могут применяться при незначительных отёках! Продолжительность фитотерапии определяет только врач!
Хирургическое лечение отечного синдрома
При хронической сердечной недостаточности 2 Б и 3 стадиях экссудат или патологическая жидкость скапливается уже в полостях, развивается асцит и гидроторакс. Присутствие свободной жидкости в брюшной и плевральных полостях обычно определяется методом ультразвуковой диагностики.
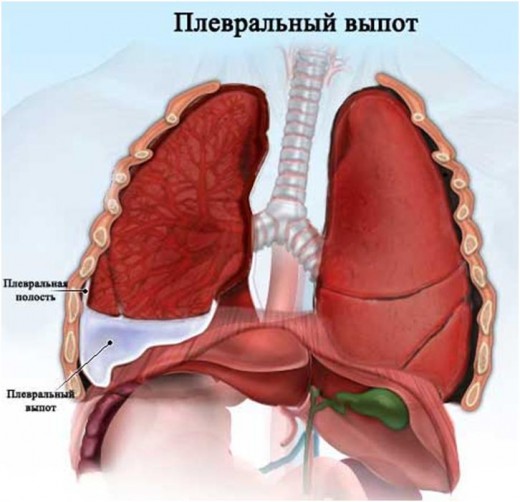
Жидкость в легких
Так как одними мочегонными препаратами в этом случае не справиться, то терапевты часто прибегают к помощи хирургов. Они проводят лапароцентез для извлечения жидкости из брюшной полости, а плевральную пункцию — из легких.
Эти процедуры достаточно серьезные, так как при эвакуации большого количества экссудата (а в брюшной полости бывает и 10 литров накапливается), возможно, резкое снижение артериального давления. Поэтому больные после этих манипуляций наблюдаются врачами в палате интенсивной терапии. Также после удаления жидкости из полостей, необходим контроль УЗИ для оценки эффективности процедуры.
В заключение хочется добавить, что отеки при хронической сердечной недостаточности, являются серьезной проблемой, как для пациента, так и для врача. Поэтому своевременное их лечение является залогом хорошего прогноза при сердечной недостаточности.
Использованные источники:
Мочегонные при сердечной недостаточности
Диуретики при сердечной недостаточности
 Мочегонные препараты, действие которых основано на удалении избытка жидкости из организма, применяются в терапии острой сердечной недостаточности, а также хронического состояния. В первом случае назначают внутривенную форму лекарств, среди которых наибольшей эффективностью обладает петлевой диуретик (лазикс). При хроническом течении заболевания сердца могут применяться разнообразные мочегонные средства, как химического, так и растительного происхождения. Основной задачей пациента в этом случае является контроль количества отделяемой мочи и коррекция возможных электролитных расстройств.
Мочегонные препараты, действие которых основано на удалении избытка жидкости из организма, применяются в терапии острой сердечной недостаточности, а также хронического состояния. В первом случае назначают внутривенную форму лекарств, среди которых наибольшей эффективностью обладает петлевой диуретик (лазикс). При хроническом течении заболевания сердца могут применяться разнообразные мочегонные средства, как химического, так и растительного происхождения. Основной задачей пациента в этом случае является контроль количества отделяемой мочи и коррекция возможных электролитных расстройств.
Механизм действия
Назначение диуретиков при сердечной недостаточности помогает снизить количество внутрисосудистой жидкости и уменьшить выраженность артериальной гипертензии. Кроме того, снижается венозный возврат к сердцу. За счет этого происходит уменьшение выраженности внутритканевых отеков и явлений застоя. Некоторые препараты оказывают непосредственное влияние на клетки сосудистой стенки, снижая периферическое сопротивление, а также чувствительность к вазопрессорам.
В зависимости от механизма действия мочегонных препаратов выделяют несколько групп:
Выбор конкретного препарата зависит от особенностей течения заболевания, поэтому следует согласовать все назначения с врачом.
Синтетические препараты
Все химические мочегонные средства, применяемые при сердечной недостаточности, довольно часто разделяют на несколько групп в зависимости от силы диуретического эффекта.
Сильнодействующие
К сильнодействующим мочегонным средствам относят фуросемид, этакриновую кислоту, торасемид. В связи с тем, что они являются средствами для устранения симптомов острой сердечной недостаточности, их выпускают не только в таблетках, но и в ампулах.
Раствор с препаратом может быть введен внутривенно в форме непрерывной инфузии или капельно. Такой путь введения является наиболее оптимальным, и подходит для того, чтобы эффективно устранить острую сердечную недостаточность.

Помимо острой ситуации данные мочегонные средства назначают и при декомпенсации хронического процесса. В этом случае чаще применяют таблетки, причем принимают их не ежедневно, а 2-3 раза в неделю. Противопоказано назначение этих лекарственных препаратов при:
Лечение сердечной недостаточности диуретиками. Осложнения лечения мочегонными. Сердечная недостаточность моч

Лечение сердечной недостаточности диуретиками. Осложнения лечения мочегонными
Пациентам с признаками объемной перегрузки или с задержкой жидкости в анамнезе следует давать диуретик для облегчения симптомов. У пациентов с симптомами диуретик всегда следует применять в комбинации с нейрогормональными антагонистами, предупреждающими прогрессирование заболевания. При наличии симптомов умеренной или тяжелой СН или ПН обычно необходим петлевой диуретик. Начинать терапию диуретиком следует с малых доз, а затем титровать их до уменьшения признаков и симптомов гиперволемии.
Обычная начальная доза фуросемида для пациентов с систолической СН и нормальной функцией почек — 40 мг/сут, хотя для достижения адекватного диуреза часто требуется 80-160 мг/сут. Из-за выраженной зависимости доза-эффект и порога эффективности для Пд крайне важно подобрать адекватную лозу, которая обеспечила бы существенный мочегонный эффект. Чаще всего дозу препарата удваивают до тех нор, пока не будет получен желаемый эффект или не будет достигнута максимально допустимая доза. Как только у пациента установился адекватный диурез, важно зарегистрировать сухой вес пациента и ежедневно контролировать, чтобы поддерживать этот сухой вес.
Фуросемид — наиболее часто используемый Пд, но биодоступность его при пероральном приеме составляет 40-79%. Буметапид или торсемид могут быть предпочтительными из-за их более высокой биодоступности. Все Пд, за исключением торсемида, являются короткодействующими (
Несмотря на то что скорость диуреза у таких пациентов нужно снизить, лечение следует продолжать, но в меньшем объеме до тех пор, пока пациент не достигнет нормоволемии, поскольку стойкая объемная перегрузка может уменьшить эффективность некоторых нейрогормональных антагонистов. Внутривенное введение диуретика может потребоваться для быстрого уменьшения признаков застоя, что можно безопасно провести в амбулаторных условиях. После достижения диуретического эффекта с помощью Пд кратковременного действия повышение частоты приема до 2-3 раз в сутки вызовет более объемный диурез при меньших физиологических нарушениях, чем при приеме одной большой дозы.
После облегчения симптомов конгестии прием диуретика следует продолжить для предотвращения повторной задержки соли и воды и поддержания сухого веса пациента.

Осложнения лечения мочегонными
Пациентов с сердечной недостаточностью. принимающих диуретики, следует регулярно наблюдать на предмет развития осложнений. Основными осложнениями при приеме диуретиков являются нарушения метаболизма и баланса электролитов, дегидратация и усиление азотемии. Интервал между обследованиями должен быть индивидуальным в зависимости от тяжести заболевания, функции почек и применения дополнительных препаратов, например ИАПФ, БРА или антагонистов альдостерона, а также наличия в анамнезе нарушения баланса электролитов и/или необходимости более объемного диуреза.
Прием диуретика может привести к недостатку калия, что станет причиной серьезных аритмий. Потеря калия у пациентов с выраженной СН также может усиливаться при повышении уровня циркулирующего альдостерона, а также при заметном увеличении доставки Na+ в дистальный отдел нефрона вследствие приема Пд или диуретика дистального отдела нефрона. Потребление пищевой соли также может способствовать потере калия при приеме диуретика.
В отсутствие формальных рекомендаций и принимая во внимание уровень калия в сыворотке у пациентов с СН многие опытные клиницисты полагают, что следует поддерживать уровень калия в сыворотке в пределах 4,0-5,0 мэкв/л, т.к. такие пациенты часто принимают препараты, обладающие проаритмогенным действием при наличии гипокалиемии (дигоксин, противоаритмические препараты III типа, бета-агонисты, ингибиторы фосфодиэстеразы), Предотвратить гипокалиемию можно путем повышения дозы KCI при приеме per os. Нормальное ежедневное потребление калия с пищей составляет 40-80 мэкв/л.
Следовательно. чтобы увеличить этот показатель на 50%, требуется ежедневно потреблять еще 20-40 мэкв/л КС1. Однако при наличии алкалоза, гиперальдостеронизма или недостатке магния повышение дозы потребления КС1 с пищей не влияет на гипокалиемию, следовательно, необходимы более активные действия. По возможности следует принимать per os калиевые добавки пролонгированного действия в таблетках или в форме жидкого концентрата. Внутривенное введение калия потенциально опасно; к этому можно прибегать только в неотложных случаях. Использование антагониста альдостероновых рецепторов также может предотвратить развитие гииокалиемии.
Применение антагонистов альдостероновых рецепторов, особенно в сочетании с ИАПФ и/или БРА, часто сопровождается развитием угрожающей жизни гиперкалиемии. Дополнительный прием калия обычно прекращают после начала введения антагонистов альдостерона, и пациента следует предупредить о необходимости избегать богатой калием пищи. Однако пациентам, которые получали большие дозы калиевых добавок, возможно, придется продолжить их прием, хотя и в меньшей дозе, особенно если предшествующая гипокалиемия сопровождалась желудочковой аритмией. Приему диуретика могут сопутствовать другие нарушения метаболизма и баланса электролитов, в т.ч. гипонатриемия, гипомагниемия, метаболический алкалоз, гипергликемия, ГЛП и гиперурикемия.
Гипонатриемия обычно наблюдается у пациентов с СН при избыточной активности РАС и/или высоких уровнях АВП. Усиленный прием диуретика также может приводить к гипопатриемии, которую обычно удается устранить путем строгого ограничения потребления жидкости. Как Пд, так и Тд могут вызывать гипомагниемию, что может усиливать мышечную слабость и аритмию. Восполнение магния следует начинать при наличии признаков или симптомов гипомагниемии (например, аритмии, мышечные судороги) и назначать по установившейся практике (с неопределенной эффективностью) всем пациентам, получающим большие дозы диуретика или нуждающимся в восполнении калия в большом объеме. Легкая гипергликемия и/или ГАП, вызванная Тд, обычно не является клинически значимой, а уровни содержания липидов и глюкозы в крови обычно легко контролировать по стандартной схеме.
При метаболическом алкалозе обычно повышают объем КСl-содержащих добавок и снижают дозу диуретика или временно назначают ацетазоламид.
— Читать далее « Гипотензия и азотемия на фоне приема мочегонных. Резистентность к диуретикам — низкая чувствительность к мочегонным»
Оглавление темы «Диуретики при сердечной недостаточности»:
1. Физическая активность и диета при хронической сердечной недостаточности. Водный баланс при хронической сердечной недостаточности
2. Петлевые диуретики при хронической сердечной недостаточности. Механизм действия петлевых диуретиков
3. Тиазидные и тиазидоподобные диуретики. Антагонисты минералкортикоидных рецепторов — спиронолактон
4. Механизм действия спиронолактона. Снижение смертности при применении спиронолактона у больных с ХСН
5. Калийсберегающие диуретики — триамтерен и амилорид. Ингибиторы карбоангидразы и антагонисты вазопрессина
6. Лечение сердечной недостаточности диуретиками. Осложнения лечения мочегонными
7. Гипотензия и азотемия на фоне приема мочегонных. Резистентность к диуретикам — низкая чувствительность к мочегонным
8. Причины ухудшения действия диуретиков. Диагностика резистентности к диуретикам
9. Аппаратные методы коррекции водного баланса. Экстракорпоральная ультрафильтрация при сердечной недостаточности
10. Ингибиторы ангиотензинпревращающего фермента (иАПФ). Ингибиторы АПФ при сердечной недостаточности
Зачем назначают мочегонные средства при гипертонии и сердечной недостаточности
Мочегонные средства используют уже на протяжении многих десятилетий, однако, до сих пор нет общей концепции оптимального применения этих лекарств. То есть, все доктора имеют свою схему назначения мочегонных, основанную не только на инструкции производителя, но и на личной практике.
Действие диуретиков на сердце
Доказано, что мочегонные средства (МС) воздействуют на водный баланс, уменьшая при этом объем крови циркулирующей в организме и как следствие, понижая венозное и артериальное давление. Следствием понижения венозного давления, является снижение капиллярного гидростатического давления и уменьшение отеков ног и рук. Кроме того:
Длительное применение диуретиков приводит, по неизвестным причинам, к понижению системного сосудистого сопротивления, что поддерживает сниженное давление.
Терапевтическое применение мочегонных препаратов
Существует три основных вида мочегонных препаратов, это:
1. Тиазидные диуретики.
2. Калийсберегающие диуретики.
3. Петлевые диуретики.
Препараты вышеперечисленных групп чаще всего применяют на практике, но не следует забывать, что классификация МС сложна, и разобраться в ней может только специалист.
Гипертония
Девяносто пять процентов больных, страдающих артериальной гипертензией неизвестного происхождения, могут эффективно поддерживать пониженное артериальное давление при помощи диуретиков. Антигипертензивная терапия, основанная на приеме мочегонных средств, является особенно эффективной, если ее проводить параллельно с назначением диеты, основанной на исключении из рациона основного количества натрийсодержащих продуктов (некоторые виды морской продукции, в том числе морская капуста и яйца).
Подавляющее большинство пациентов, страдающих артериальной гипертензией, лечат тиазидмыми диуретиками (хлоротиазид, метолазон и др.). Калийсберегающие диуретики (например, спиронолактон) используют при вторичной артериальной гипертензии или же в качестве дополнения к тиазидным мочегонным, в условиях первичной гипертензии, для предотвращения гипокалиемии.
Использованные источники:
