Сердечная недостаточность пена
Декомпенсированная сердечная недостаточность — что это такое? Симптомы и лечение
Встречается компенсированная и декомпенсированная сердечная недостаточность. Компенсированной считается недостаточность в легкой форме (1-я стадия).
Декомпенсированная сердечная недостаточность является терминальной стадией болезни, которая является результатом того, что поврежденная сердечная мышца не способна доставлять кровь в различные функциональные системы организма человека. Характерной особенностью является проявление не только в периоды физической нагрузки, но и в состоянии покоя. Зачастую при декомпенсированной сердечной недостаточности возникают изрядные кардиальные патологически-функциональные преобразования. Данные изменения, как правило, носят необратимый характер и могут закончиться летально. Данный тип патологии относится к тяжелой форме (3-я стадия).
В этой статье будет подробно рассмотрена декомпенсированная сердечная недостаточность: что это такое, какие существуют виды, симптоматика заболевания и возможные способы лечения.
Причины возникновения ДСН
К сожалению, происхождение этого недуга учеными до конца не изучено. Однако исследования в этой области свидетельствуют о том, что декомпенсированная сердечная недостаточность может возникнуть в случае, если имеются провоцирующие факторы. Именно эти факторы могут стать первопричиной возникновения заболевания. Среди них:
- Гипертрофия миокарда.
- Вызванное инфарктом, травмой, ишемией или миокардитом изменение структурной целостности миокарда.
- Гипертонический криз.
- Аритмические явления.
- Случаи резкого повышения давления в малом круге кровообращения.

Так проявляет себя декомпенсированная сердечная недостаточность. Что это такое, интересует многих.
Наравне с перечисленными выше, также первопричинами недуга могут являться разного рода застойные процессы органов дыхания. Во всех этих случаях есть общее правило: ДСН, как и другие виды сердечной недостаточности, возникает в результате критических перегрузок, а также чрезмерного утомления мышцы сердца.
Клиническая картина и разновидности декомпенсированной сердечной недостаточности описаны ниже.
Перед тем, как начать изучение симптомов ДСН, следует учесть, что клиническая картина заболевания целиком и полностью зависит от вида сердечной недостаточности. Специалисты выделяют две формы – хроническую и острую. Остановимся подробнее на каждой из них.
Острая декомпенсированная сердечная недостаточность
Возникает и развивается после стремительной декомпенсации, появление компенсации при которой невозможно. Механизмы при сердечной недостаточности, такие как повышение тонуса вен, повышение тонической функции или повышение объема диастолического наполнения кровью желудочков, не могут появиться вследствие физиологической особенности острой формы ДСН. К таковым особенностям относятся:
- Левожелудочковая ДСН в острой форме. Развивается в результате перенесенного инфаркта или стеноза митрального клапана. Характерными симптомами являются чрезмерная отечность легких и перенаполнение сосудов дыхательной системы кровью. Какая еще бывает декомпенсированная сердечная недостаточность? Симптомы рассмотрим позже.
- Правожелудочковая ДСН в острой форме. Возникает вследствие перенесенных пациентом инфаркта или тромбоэмболии, в результате которых нарушается функциональность и целостность междужелудочковой перегородки. Характерные симптомы для острой левожелудочковой ДСН следующие: происходит резкое увеличение печени, фиксируется застой крови на большом круге кровообращения, легкие могут наполняться кровью.
Чем опасна острая форма?
К сожалению, для острой формы характерен высокий уровень летальных исходов в связи с тем, что сердечная мышца становится неспособна прогонять нужное количество крови и отсутствует функция компенсации (либо является недостаточной), а также по причине отека легкого или инфаркта миокарда. В случае проявления острой формы ДСН необходимо срочное вмешательство специалистов, которые поместят пациента в стационар и проведут ряд необходимых действий по реанимации.
Встречается также хроническая декомпенсированная сердечная недостаточность. Что это такое? Об этом далее.
Хроническая форма ДСН
ХСН может проявиться в декомпенсированной форме. В этом случае возможно проявление различной симптоматики, полное уточнение которой проводится путем диагностических исследований. Для ХСН характерной является такая клиническая картина:
- Признаки сильных отеков ног, низа живота, мошонки, а также в области перикарда.
- Аритмия и гипоксия.
- Синдром холодных конечностей.
- Резкое увеличение массы тела.
- Проявления митральной и трикуспидальной недостаточности.
- Появление одышки, в том числе и при отсутствии физической нагрузки.
Декомпенсированная хроническая сердечная недостаточность – это патология, при которой зачастую проявляются нарушения в работе дыхательной системы. При осмотре специалистом могут быть обнаружены легочные хрипы (когда пациент находится в положении лежа). Причиной подобных проявлений является чрезмерный приток крови к органам дыхания. Другим симптомом может являться гипоксия и, как следствие, помутнение сознания. Гипоксия происходит в результате недостаточного кровоснабжения мозга головы и дефицита кислорода.
Важно вовремя выявить такой недуг, как хроническая декомпенсированная сердечная недостаточность (что это такое, теперь понятно).
Диагностика
Комплекс диагностических мероприятий включает в себя исследование уровня изменения уретического пептида бета-типа, Н-нейтрального пептида, а также проведение эхокардиографии и рентгена внутренних органов, транскорональной эхокардиографии.
Более точную информацию о силе давления крови в сердечных камерах специалисты могут получить путем проведения специальной процедуры, в ходе которой в центральную вену или в легочную артерию вводят катетер и производят необходимые измерения.
Также диагностика любой формы СН заключается в проведении ряда лабораторных исследований, в числе которых исследование крови на уровень креатинина и мочевины, на содержание электролитов, трансаминаз и глюкозы, также проводятся другие анализы крови и мочи; исследование наличия и соотношения газов в крови артерий.
Декомпенсированная сердечная недостаточность: лечение
В соответствии со статистическими данными на 2010 год, от СН в России каждый год умирает около 1 миллиона человек. Именно возникновение декомпенсации и нарушения ритма сердца называется специалистами основной причиной высокого уровня смертности. Зачастую декомпенсация требует немедленного врачебного вмешательства. В связи с этим, кроме редких исключений, медикаментозное лечение осуществляют путем введения лекарств внутривенно (для получения контролируемого и оперативного результата).
Еще о терапии декомпенсации
Основной целью терапии является поддержание нормального уровня насыщения гемоглобина кислородом, что позволяет обеспечить нормальное снабжение тканей и органов кислородом и избежать полиорганной недостаточности.
Одна из применимых методик – проведение ингаляций кислородом (как правило, используется неинвазивная вентиляция (НПВД) при положительном давлении), что позволяет отказаться от использования эндотрахеальной интубации. Последняя используется для проведения ИВЛ в случае невозможности устранения легочной недостаточности путем НПВД.
Лечение при помощи медикаментов
При лечении декомпенсации используют в том числе и медикаментозную терапию. Используемые препараты и их группы:
- «Морфин» и его аналоги. Применяется для уменьшения частоты сердечных сокращений и уменьшения болевого синдрома.
- Диуретики. Применяются при симптомах задержки жидкостей в организме;
- Инотропные средства устраняют периферическую гипоперфузию.
- Вазопрессорные средства для развития нормальной перфузии органов.
- «Добутамин» увеличивает сердечный выброс.
- Норадреналин улучшает сосудистое сопротивление.
- Сердечные гликозиды снижают уровень давления крови, понижают риск возникновения острой декомпенсации.
Однако точный список необходимых медикаментов для купирования и лечения ДСН может определить и составить только лечащий врач.
Мы рассмотрели, что значит декомпенсированная сердечная недостаточность.
Использованные источники:
Сердечная недостаточность пена

Острая сердечная недостаточность – это патологическое неотложное состояние, которое возникает из-за резкого нарушения сократительной активности миокарда. Сердечная недостаточность характеризуется нарушениями и в большом, и в малом круге кровообращения, а также внутрисердечной патологией. Заболевание может развиться как на фоне уже имеющихся сердечно-сосудистых патологий, так и внезапно, без видимых причин.
Какие бывают виды острой сердечной недостаточности?
В зависимости от того, в каком из отделов сердца начались патологические изменения выделяют правожелудочковую и левожелудочковую недостаточности. Медицинская классификация же основана на типе гемодинамики, то есть на возможности крови циркулировать по сосудам. Итак, кардиологи выделяются следующие виды сердечной недостаточности:
Застойного типа – которая, в свою очередь, может быть:
- Правожелудочковая – характеризуется застойными явлениями во всем теле, которые проявляются в виде генерализованных отеков;
- Левожелудочковая – влечет за собой застой в легочном круге кровообращения. Проявляется это развитием чрезвычайно грозных и опасных для жизни состояний – астмы сердечного генеза или отека легких.

Гипокинетического типа или по-другому – кардиогенный шок – который, в свою очередь, может проявляться как:
- Аритмический шок – возникает вследствие нарушений сердечного ритма;
- Рефлекторный (болевой шок);
- Истинный кардиогенный шок – возникает при обширном поражении миокарда после инфаркта, осложненного повышенным давлением или диабетом.
Отдельно выделяют состояние, при котором происходит резкое ухудшение показателей при хронической недостаточности сердца. Оно также требует неотложной медицинской помощи.
Почему развивается острая сердечная недостаточность?
Всю совокупность факторов можно условно разделить на три группы:
- Поражение непосредственно сердечной мышцы;
- Нарушения в работе сердечно-сосудистой системы;
- Иные патологии, не связанные с ССС.
Поражение сердечной мышцы занимает первое место среди факторов, провоцирующих недостаточность. Наиболее часто кардиологи говорят о следующих моментах:
- Инфаркт миокарда, который провоцирует массовое отмирание клеток миокарда, вследствие нарушения кровообращения в сердечной мышце. Чем больше степень поражения, тем более выражены симптомы ОСН. Инфаркт миокарда лидирует среди причин, вызывающих острую сердечную недостаточностью и характеризуется высокой вероятностью летального исхода.
- Миокардит.
- Операции, выполняемые на сердце, и использование систем жизнеобеспечения за счет искусственного кровообращения.
Заболеваний сердечно-сосудистой системы, которые могут вызвать острую сердечную недостаточность, достаточно много:
- Ухудшение состояния при хронической сердечной недостаточности.
- Патологические изменения в системе клапанов сердца и нарушение целостности его камер.
- Аритмии, которые могут быть связаны как с ускорением сердечного ритма, так и с его урежением.
- Патологии дыхательной системы, при которых нарушается адекватная циркуляция крови в малом круге. Сюда относятся такие состояния, как тромбоэмболия легочной артерии, пневмония и бронхит.
- Гипертонический криз – это неотложное состояние, вызванное резким повышением артериального давления до индивидуально высоких цифр.
- Значительное утолщение сердечных стенок.
- Тампонада сердца, при которой происходит патологическое накопление жидкости в близлежащих тканях. Это сдавливает полости сердца и мешает его нормальной работе.

Далеко не всегда ОСН развивается вследствие нарушений в сердечно-сосудистой системе. Иногда этому могут способствовать и другие факторы, вплоть до несчастного случая:
- Различные инфекции, для которых миокард является одним из органов-мишеней.
- Инсульт в тканях головного мозга, последствия которого всегда непредсказуемы.
- Обширные травмы головного мозга или хирургические вмешательства на мозге.
- Отравление лекарственными препаратами или алкоголем, в том числе и хронические.
Симптомы острой сердечной недостаточности
Необходимо помнить о том, что острая сердечная недостаточность – это критическое состояние, вероятность летального исхода при развитии которого, очень высока. При малейшем подозрении на ее развитие нужно немедленно вызвать скорую, запросив бригаду кардиореанимации.
Симптомы правожелудочковой недостаточности:
- Одышка без физической нагрузки, которая переходит в удушье вследствие бронхоспазма;
- Боль за грудиной;
- Синюшность кожных покровов или приобретение кожей желтоватого оттенка;
- Холодный липкий пот;
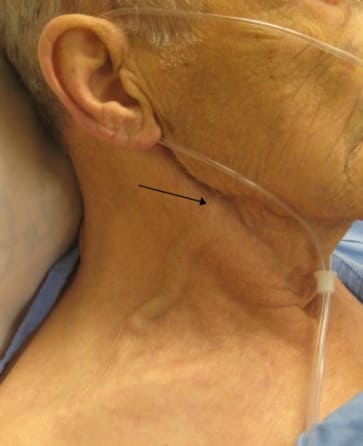
- Набухание яремных вен, расположенных на шее;
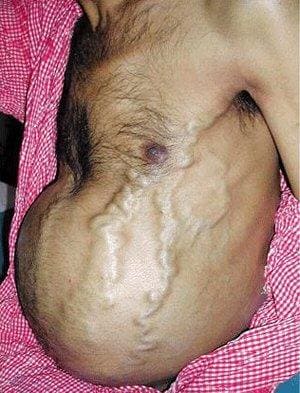
- Увеличение печени в размерах и появление болезненных ощущений в области правого подреберья;
- Гипотензия, нитевидный пульс, ассоциированный с учащенным сердцебиением;
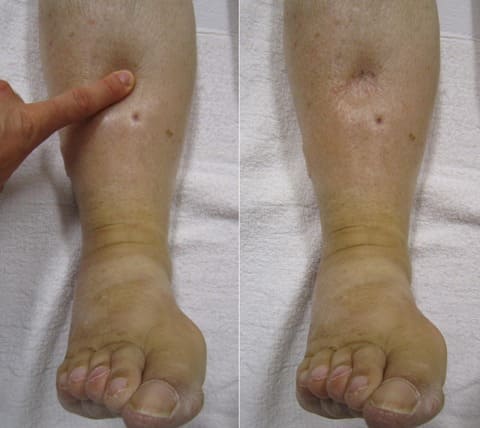
- Отеки в нижних конечностях;
- Накопление жидкости в брюшной полости.
Итак, очевидно, что правожелудочковая ОСН характеризуется преобладанием общих симптомов.
Симптомы левожелудочковой недостаточности:
- Появление одышки, быстро переходящей в удушье;
- Усиленное сердцебиение и аритмия;
- Резкая слабость и бледность кожи;
- Продуктивный кашель с пеной, в которой могут быть следы крови отчего она приобретает розовый оттенок;
- Характерные хрипы в легких.
Для левожелудочковой недостаточности характерны в основном легочные симптомы. Пациент стремится принять сидячее положение, опустив ноги на пол.
Диагностика острой сердечной недостаточности
Необходимо понимать, что из всего списка диагностических методов врач выбирает те, которые уместны в данной ситуации. При стремительном развитии симптомов и повышении вероятности летального исхода ориентироваться приходится только на клиническую картину.
В целом же при диагностике сердечной недостаточности кардиологи прибегают к следующим методам:
- Сбор анамнеза, в том числе и семейного. Врача будут интересовать перенесенные и хронические заболевания сердечно-сосудистой и дыхательной систем, а также несчастные случаи или травмы. Обязательно нужно рассказать кардиологу, какие препараты принимает или принимал пациент, а также особенности образа жизни. Если в семье были случаи внезапной смерти от ОСН или инфаркта, то и об этом обязательно нужно сообщить медикам.
- Общий осмотр пациента, во время которого проводится измерение давления, пульса, а также прослушивания тонов сердца и легких.
- Электрокардиограмма – классический метод выявления признаков нарушения работы отделов сердца.
 Общий анализ крови – также входит в список обязательных методов диагностики. Кардиолога будут интересовать такие параметры, как уровень лейкоцитов (повышается) и СОЭ (повышается), которые позволяют утверждать, что в организме есть очаг воспаления.
Общий анализ крови – также входит в список обязательных методов диагностики. Кардиолога будут интересовать такие параметры, как уровень лейкоцитов (повышается) и СОЭ (повышается), которые позволяют утверждать, что в организме есть очаг воспаления.- Общий анализ мочи – помогает выявить не только возможные сердечные патологии, но и другие заболевания, которые могут развиться вследствие ОСН. Наиболее важными диагностическими параметрами являются уровень белка в моче, а также белых и красных кровяных клеток (лейкоцитов и эритроцитов).
- Биохимический анализ крови – позволяет получить более точную информацию о состоянии здоровья пациента. Важными показателями этого обследования являются уровень общего холестерина, а также уровень фракций высокой и низкой плотности. Важным диагностическим признаком также является уровень глюкозы в крови.
- Эхокардиография.
- Определение уровня АлАТ и АсАт – высокоспецифических биомаркеров, указывающих на воспалительный процесс в сердечной мышце.
- Рентген грудной клетки, который позволяет оценить размеры сердца.
- Коронароангиография – метод, который позволяет наглядно оценить адекватность снабжения сердца кислородом. Заключается во введении контрастного вещества в коронарные сосуды и их последующую визуализацию.
- МРТ – новейший метод исследования, который позволяет получить картину послойных срезов сердца.
Лечение острой сердечной недостаточности
ОСН является угрожающим для жизни больного состоянием, поэтому квалифицированная помощь должна быть оказана тотчас же. Бригада кардиореаниматологов проводит следующие мероприятия:
- Восстановление нормального ритма сердца, в случае его нарушения.
- Восстановление нормального кровотока по поврежденным сосудам, если имел место инфаркт миокарда. Для этого внутривенно вводятся специальные вещества, растворяющие тромбы.
- Экстренное хирургическое вмешательство для восстановления целостности сердечной мышцы, если причиной острого нарушения гемодинамики стал ее разрыв.
- Снятие астматического приступа, который явился причиной застойной правожелудочковой недостаточности.
- Устранение тромбоэмболии легочной артерии (в случае правожелудочковой недостаточности).
- Кислородотерапия.
 Седация пациента и обезболивание, для которого чаще всего прибегают к наркотическим анальгетикам.
Седация пациента и обезболивание, для которого чаще всего прибегают к наркотическим анальгетикам.- Симуляция сократительной активности миокарда при помощи сердечных гликозидов и кардиотоников.
- Снижение объема циркулирующей крови методом форсирования диуреза и ограничения водного режима (уменьшение объема циркулирующей жидкости).
- Улучшение сосудистого кровообращения.
Необходимо помнить о том, что при наличии малейших подозрений на развитие ОСН необходимо немедленно вызвать карету скорой помощи. Промедление в этом вопросе чревато смертью пациента, особенно если речь идет о молниеносном типе развития. В таком случае у врачей есть не более получаса на проведение всех реанимационных мероприятий.
Профилактика развития острой сердечной недостаточности
На сегодняшний день не существует специфической профилактики ОСН. Все мероприятия, рекомендуемые кардиологами, укладываются в понятие «здорового образа жизни» и сводятся к следующим рекомендациям:
- Регулярные профилактические осмотры у терапевта, кардиолога и других профильных специалистов в зависимости от наличия хронических заболеваний.
- Полный отказ от курения и ограничение потребления спиртных напитков. В случае если у пациента диагностированы хронические заболевания сердца или иных органов и систем, то лучше полностью исключить алкоголь.
- Контроль за массой тела и ее постепенное снижение в случае ожирения.
- Показаны умеренные физические нагрузки, интенсивность которых подбирается в зависимости от состояния здоровья пациента.
- Исключение стрессов и других психоэмоциональных перегрузок. Тщательное соблюдение режима работы и отдыха.
- Соблюдение принципов здорового питания, то есть исключение из рациона быстрых углеводов и насыщенных жиров, особенно животного происхождения.
- Ежедневный самостоятельный контроль артериального давления.
Использованные источники:
Острая сердечная недостаточность
 Острая сердечная недостаточность — одно из наиболее тяжелых нарушений кровообращения, угрожающее жизни состояние, требующее неотложного лечения, госпитализации в блок (отделение) интенсивной терапии и предпочтительно в стационар, располагающий необходимыми диагностическими и лечебными возможностями.
Острая сердечная недостаточность — одно из наиболее тяжелых нарушений кровообращения, угрожающее жизни состояние, требующее неотложного лечения, госпитализации в блок (отделение) интенсивной терапии и предпочтительно в стационар, располагающий необходимыми диагностическими и лечебными возможностями.
Острая сердечная недостаточность – осложнение различных заболеваний, заключающееся в нарушении кровообращения вследствие снижения насосной функции сердца или уменьшения его наполнения кровью.
Выделяют впервые возникшую острую сердечную недостаточность (de novo) у больных без известного нарушения функции сердца, а также острую декомпенсацию хронической сердечной недостаточности.
Определенное значение имеет подразделение острой сердечной недостаточности на систолическую (невозможность выбросить необходимое количество крови из желудочка) и диастолическую (невозможность полноценного наполнения желудочков кровью), левостороннюю и правостороннюю.
Причины острой сердечной недостаточности
Острая сердечная недостаточность может осложнять течение многих заболеваний или состояний; ее причины и механизмы развития различны.
Среди причин можно выделить следующие: декомпенсация хронической сердечной недостаточности, острый инфаркт миокарда, механические осложнения острого инфаркта миокарда (например: разрыв межжелудочковой перегородки, разрыв хорд митрального клапана, инфаркт правого желудочка), инфаркт миокарда правого желудочка, быстропрогрессирующая аритмия или тяжелая брадикардия, острая тромбоэмболия легочной артерии, гипертонический криз, тампонада сердца, расслоение аорты, родовая кардиомиопатия, препятствие току крови (сужения устья аорты и митрального отверстия, гипертрофическая кардиомиопатия, опухоли, тромбы), клапанная недостаточность (митрального или аортального), дилятационная кардиомиопатия, миокардит, травма сердца.
К несердечным причинам относят: инфекции, особенно пневмония, сепсис, недостаточная приверженность к лечению, перегрузка объемом, тяжелый инсульт, хирургия и периоперационные проблемы, дисфункция почек, обострение бронхиальной астмы, хронической обструктивной болезни легких, анемия, лекарственные препараты (нестероидные противовспалительные препараты, кортикостероиды, лекарственные взаимодействия), гипо- или гиперфунция щитовидной железы, злоупотребление алкоголем и наркотики.
Симптомы острой сердечной недостаточности
Симптомы многообразны и зависят от причин, вызвавших заболевание и от степени возникшей дисфункции левого или правого желудочков. В зависимости от основных симптомов острую сердечную недостаточность делят на левожелудочковую и правожелудочковую недостаточность, в некоторых ситуациях может возникать одновременно право- и левожелудочковая недостаточность (бивентрикулярная недостаточность).
Бивентрикулярная недостаточность возникает при инфаркте миокарда с поражением правого и левого желудочков, при механических осложнениях острого инфаркта миокарда (разрыв межжелудочковой перегородки), миокардит и др.
Основной причиной острой левожелудочковой недостаточност и является дисфункция миокарда левого желудочка (инфаркт миокарда, гипертонический криз, нарушение ритма сердца). Характерны следующие симптомы: нарастающая одышка, усиливающаяся в положении лежа, вплоть до удушья. Крайним проявлением острой левожелудочковой недостаточности является кардиогенный шок.
Острая правожелудочковая недостаточность возникает при тромбоэмболии легочной артерии, инфаркте миокарда правого желудочка, тампонаде сердца, астматическом статусе. Основные симптомы: набухание и повышение пульсации шейных вен, отеки, увеличение печени.
Учитывая вышеизложенное, основными признаками острой сердечной недостаточности являются: тяжелое, частое дыхание (более 24 в минуту), шумное дыхание – одышка вплоть до удушья. Явное усиление одышки и кашля в горизонтальном положении. Сидячее положение и положение с поднятым изголовьем облегчает состояние больного. При дыхании становятся слышны влажные хрипы, прерываемые кашлем, в терминальной стадии отмечается появление пены изо рта. Поза больного упирающегося прямыми руками в колени или сидение для облегчения дыхания.
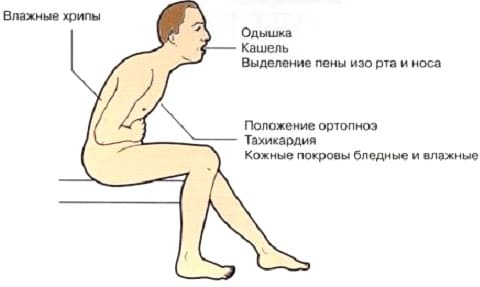
Сердечная недостаточность может развиваться очень быстро и течение 30-60 минут привести к гибели больного.
Первая помощь
При появлении вышеописанных симптомов необходимо:
• вызвать скорую медицинскую помощь,
• придать больному сидячее положение,
• ноги поместить в тепло (грелка, емкость с горячей водой),
• измерить артериальное давление при систолическом давлении выше 100 мм.рт.ст дать 1 таблетку нитроглицерина под язык или 1 ингаляция под язык, в случае улучшения состояния больного повторить прием нитроглицерина через 10 минут, затем каждые 10 минут до приезда скорой помощи. В случае отсутствия эффекта повторно нитроглицерин не давать,
• постараться успокоить больного.
Диагностика
Диагностика начинается с опроса для уточнения возможных причин, далее следует осмотр, где врач может отметить наличие отеков, набухание и пульсацию шейных вен, бледность кожных покровов, при пальпации выявить увеличенную печень, влажность кожных покровов, при аускультации — хрипы в легких, нарушения ритма, появление дополнительных тонов и шумов в сердце.
Далее выполняются исследования для определения причины, вызвавшей острую сердечную недостаточность, выполняются лабораторные исследования:
- клинический анализ крови (для определения наличия воспаления, анемии),
- анализ мочи общий (для оценки состояния почек).
- Биохимический анализ крови: мочевина, креатинин (для оценки функционального состояния почек), трансаминазы (оценить состояние печени), уровень калия, натрия (исключить электролитные нарушения, для оценки функции почек),
- уровень сахара в крови,
- тропонин (исключить повреждение сердечной мышцы),
- Д-димер (при подозрении на тромбоэмболию легочной артерии),
- газы артериальной крови (при тяжелой сердечной недостаточности),
- мозговой натрийуретический пептид (pro-BNP, повышается при сердечной недостаточности).
- Электрокардиограмма (ЭКГ) в 12 отведениях позволяет оценить ритм сердца, наличие ишемии миокарда.
- Обзорную рентгенограмму органов грудной клетки проводят для оценки размеров и границ сердца, выраженности застоя в легких.
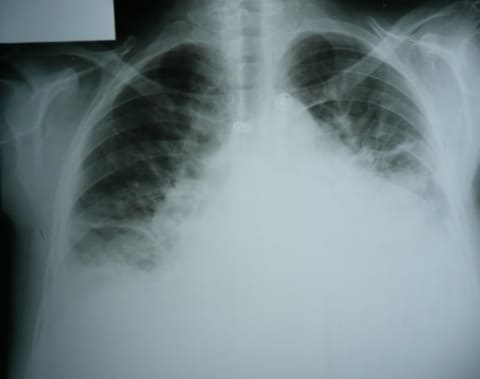
- Эхокардиоскопия (ЭХО-КС) необходима для оценки структурных и функциональных изменений в сердце (состояние клапанов, сердечной мышцы, перикарда, диаметра легочной артерии, давления в легочной артерии, механические осложнения инфаркта миокарда, опухолей сердца и др.).
В некоторых ситуациях может потребоваться выполнение коронароангиографии — исследование сосудов сердца. При подозрении на тромбоэмболию легочной артерии выполняют спиральную компьютерную томографию, сцинтиграфию легких. Для исключения расслаивающей аневризмы аорты может потребоваться выполнение магнитно-резонансного исследования.
Всем пациентам показано круглосуточное мониторирование артериального давления, пульсоксиметрии (определение насыщения кислородом гемоглобина крови), ЭКГ.
Лечение острой сердечной недостаточности
Основная цель лечения – быстрая стабилизация состояния, уменьшение одышки. Наилучшие результаты лечения достигаются в специализированных отделениях неотложной помощи.
Оксигенотерапия (ингаляция увлажненного кислорода), в тяжелых случаях может потребоваться дыхательная поддержка, искусственная вентиляция легких.
Лекарственное лечение: морфин показан на ранней стадии острой сердечной недостаточности, особенно при наличии болей, возбуждения больного, нитропрепараты начинают давать до приезда скорой помощи, затем продолжают внутривенное введение. В зависимости от степени тяжести на начальном этапе могут использовать и другие препараты: венозные вазодилятотры (нитропруссид натрия, незиритид), мочегонные препараты (петлевые, тиазидоподобные), интропные препараты улучшают сокращение сердечной мышцы (добутамин), вазопрессоры (допамин). Препараты для профилактики тромбоэмболических осложнений (антикоагулянты).
При некоторых заболеваниях, лежащих в основе сердечной недостаточности, необходимо экстренное хирургическое вмешательство . К возможным хирургическим методам относятся: реваскуляризация миокарда, коррекция анатомических дефектов сердца (протезирование и реконструкция клапанов), механические средства временной поддержки кровообращения (внутриаортальная баллонная контрпульсация).
Следующий этап лечения после стабилизации состояния включает назначение ингибиторов ангиотензин преврающего фермента (иАПФ) или блокаторов рецепторов к ангиотензину, бета-адреноблокаторов, антагонистов рецепторов минералокортикоидов. При снижении сократительной способности сердца назначают дигоксин (при фракции выброса по данным ЭХО-КС менее 40%).
Перед выпиской должно быть предусмотрено, что острый период сердечной недостаточности разрешился, установлен стабильный режим применения мочегонных препаратов, по крайней мере, в течение 48 часов.
Средняя продолжительность пребывания в стационаре 10-14 дней. Продолжают лечение (включая бета-блокаторы, иАПФ или блокаторы рецепторов к антгиотензину, антагонисты минералокортикоидов) на амбулаторном этапе. После выписки из стационара пациенты наблюдаются кардиологом по месту жительства. Своевременная коррекция терапии, динамическое выполнение ЭКГ, ЭХО-КС а также контроль лабораторных показателей (электролиты, креатинин, pro-BNP) помогают уменьшить количество госпитализаций пациента и улучшить качество жизни больного.
Также врач даст конкретные рекомендации по диете, уровню физической активной, объяснит необходимость приема лекарственных препаратов, указав на возможные побочные эффекты, отметит состояния, появление которых должно насторожить больного.
Питание: ограничение жидкости до 1,5–2 л/сутки, чтобы уменьшить симптомы и задержку жидкости. Ограничение жидкости по весу (30 мл/кг массы тела, 35 мл/кг при массе тела более 85 кг) может снижать выраженность жажды, мониторинг и предотвращение недоедания.
Употребление здоровой пищи: ограничение жиров животного происхождения в пользу употребления птицы, рыбы (желательно морской), но не более 2-х раз в неделю, свежих овощей фруктов, зелени, морепродуктов; отказ от жареной пищи, предпочтение отдать тушеной и приготовленной на пару, при необходимости ограничение соли до 1 г в сутки.
Обязательно осуществлять контроль веса. При прибавке более 2 кг за 3 дня обратиться к врачу.
Обязателен отказ от курения и употребления наркотиков, возможно скромное употребление алкоголя (полное воздержание рекомендуется у пациентов с алкогольной кардиомиопатией). В других случаях может быть применимо следующее правило: 2 алкогольных единицы в день у мужчин и 1 единица в день у женщин (1 единица = 10 мл чистого спирта, например, 1 бокал вина).
Необходима ежедневная физическая активность , аэробные физические нагрузки 30 минут в день по состоянию (прогулки на свежем воздухе, скандинавская ходьба).
Осуществлять иммунизацию против вирусов гриппа и пневмококковой инфекции, так как любые вирусные или бактериальные инфекции могут привести к ухудшению состояния.
Во время путешествий осуществлять мониторинг и адаптированное потребление жидкости, в частности во время полетов и в жарком климате. Остерегаться побочных реакций от воздействия солнца при приеме некоторых лекарственных препаратов (например, амиодарон).
Также даются индивидуальные рекомендации, врач осведомляет пациента о возможных побочных эффектах назначенных лекарств.
Возможные осложнения
Острая сердечная недостаточность сама по себе является осложнением многих заболеваний и состояний. Однако в процессе лечения непосредственно сердечной недостаточности могут возникнуть тяжелые нарушения ритма и проводимости, тромбоэмболические осложнения, прогрессирование болезни вплоть до самых тяжелых форм (кардиогенный шок, отек легких), внезапная сердечная смерть.
Прогноз
Прогноз сердечной недостаточности всегда определяется заболеванием, вследствие которого она развилась. Сердечная недостаточность всегда прогностически неблагоприятна. В течение одного года умирают 17% госпитализированных и 7% амбулаторных пациентов с сердечной недостаточностью. В 30-50% случаев больные умирают внезапно от тяжелых нарушений ритма.
Подводя итог, хочется отметить особую важность регулярного приема рекомендованных лекарственных препаратов на амбулаторном этапе, соблюдение здорового образа жизни. Помните о том, что четкое выполнение рекомендаций врача поможет избежать повторных госпитализаций и улучшить качество жизни пациента.
Использованные источники:

