Сердечная недостаточность после обширного инфаркта
Какие шансы выжить после обширного инфаркта?
Обширный инфаркт миокарда – одна из тяжелейших кардиопатологий с высокой вероятностью летального исхода. Примерно 40% случаев заканчиваются смертью больного еще до приезда медиков. При обширном инфаркте некроз распространяется на большую площадь и в большинстве случаев представляет собой трансмуральное (сквозное) поражение.
После обширного инфаркта некротизированные ткани могут сохраняться в очаге поражения до нескольких месяцев. В постинфарктном периоде развивается общая интоксикация продуктами распада отмерших тканей.

Причины обширного инфаркта
Среди причин этой патологии лидируют:
- Атеросклероз;
- Артериальная гипертензия;
- Стенокардия.
По статистике почти 98% инфарктов являются осложнением ишемической болезни сердца.
Чем меньше внимания человек уделяет собственному здоровью, тем больше вероятность самых печальных последствий. Вероятность развития инфаркта миокарда, включая его самые тяжелые формы, повышается с возрастом. В группе риска оказываются представители обоих полов, достигнувшие 60 лет, но от инфаркта не застрахованы и совсем молодые люди. В группе риска оказываются люди, ведущие малоподвижный образ жизни, имеющие лишний вес, эндокринные заболевания. Провоцирующими факторами являются и стрессы.
К инфаркту могут привести:
- Воспалительные поражения коронарных артерий;
- Онкологические новообразования сердца и других органов, метастазирующие в миокард;
- Хирургические кардиологические вмешательства;
- Тромбоз коронарных артерий;
- Электротравмы и обширные травмы грудной клетки;
- Алкогольная, никотиновая, наркотическая зависимость.
Симптомы
Обширный инфаркт имеет несколько стадий развития и зная, как он развивается вполне возможно минимизировать риски. Выделяют следующие стадии развития обширного инфаркта:
- Предынфарктный;
- Острейший;
- Острый;
- Подострый;
- Постинфарктный периоды.
Для предынфактного периода характерно появление нестабильной стенокардии. Приступы становятся чаще, болезненнее, продолжительнее, плохо поддаются купированию нитроглицерином и ее аналогами. Грозный сигнал – страх смерти во время приступа. Это указывает на высокую вероятность инфаркта. Длительность этой стадии – от нескольких часов до нескольких дней. Обращение к кардиологу в этой стадии развития инфаркта может спасти жизнь пациента.

Острейший период длится не более трех часов. В это время формируется очаг некроза. Признаки обширного инфаркта в общих чертах не отличаются от симптомов крупноочаговой формы патологии, но проявляются с большей интенсивностью. Пациент ощущает сильную боль за грудиной, вплоть до невыносимой, сопровождающейся болевым шоком. Характер боли сильно разнится, она может быть рапспирающей, кинжальной, давящей или жгучей. Боль иррадиирует по всей грудной клетке, в обе руки, под лопатку, шею, челюсть и не купируется приемом нитроглицерина. Больной впадает в панику, возникает страх смерти. Нарастает общая слабость, головокружение, возможна потеря сознания. Выступает обильный липкий пот. У лиц, страдающих сахарным диабетом, инфаркт может протекать безболезненно. Классическая или ангинозная форма инфаркта составляет подавляющее большинство случаев (до 90%).
Обширный инфаркт сердца может проявляться и в других вариантах:
Астматический инфаркт протекает почти или совсем безболезненно. В острейшем периоде развивается приступ удушья или одышка, ощущается ускоренное сердцебиение.
При гастралгическом инфаркте боль иррадиирует в верхнюю часть живота, у пациента возникает рвота, не приносящая облегчения. Симптоматика напоминает перфорацию язвы, но живот при этом остаеся мягким, признаков напряжения брюшины не наблюдается.
Для аритмического течения характерно проявление нарушений сердечного ритма, «замирание» сердца.
Цереброваскулярная форма клинически проявляется головокружением, тошнотой, рвотой, потерей сознания.
Малосимптомные варианты течения при обширном инфаркте встречаются в единичных случаях.
В течение острого периода (2-14 дней) прогрессирует ферментативное разложение некротизированной ткани. Проявляются признаки сердечной недостаточности и общей интоксикации организма, в частности, повышается температура тела. Возможно повышение артериального давления. При благоприятном течении острого периода показатели АД и температуры постепенно нормализуются.
В подостром периоде признаки инфаркта исчезают, начинается рубцевание некротизированного участка. Продолжительность этой стадии – 1-2 месяца.
В течение постинфактного периода сердце постепенно приспосабливается к работе в новом режиме. Перенесенный обширный инфаркт не проходит бесследно, у пациента случается одышка, приступы аритмии и стенокардии.

Помощь
При возникновении резкой боли в сердце больному дают нитроглицерин, усаживают или по возможности укладывают в удобной позе. «Скорую помощь» вызывают сразу же, предупреждая о вероятном инфаркте.
Больному необходимо максимально обеспечить приток свежего воздуха. Можно дать таблетку аспирина для улучшения текучести крови. Если давление остается в пределах нормы – дать еще одну таблетку нитроглицерина, через 15 минут после первой.
При потере сознания пострадавшего укладывают с запрокинутой головой, но если появляются признаки рвотных позывов, голову следует повернуть на бок.
Первое, что сделают прибывшие на вызов врачи – введут наркотический анальгетик для устранения болевого синдрома. Это необходимо, чтобы предотвратить распространение зоны некроза и максимально сохранить миокард.
Лечение
Пациент с подозрением на обширный инфаркт подлежит немедленной госпитализации в отделение реанимации или интенсивной терапии.
В течение острейшего и острого периода лечение направлено на:
- Устранение боли;
- Нормализацию кровообращения в целом и в зоне поражения в частности;
- Нормализацию сердечного ритма;
- Профилактику образования тромбов;
- Ликвидацию тромбоза.
Медикаментозное устранение тромба возможно в течение первых 6 часов после начала приступа. В течение этого времени тромб постепенно уплотняется и по истечении 6 часов не поддается медикаментозному растворению и для его устранения потребуется операция.
Всем пациентам с крупноочаговым инфарктом миокарда передней стенки левого желудочка и другими формами некротических поражений сердечной мышцы, сопровождающимися дыхательной или сердечной недостаточностью, симптомами кардиогенного шока, назначают оксигенотерапию.
Период реабилитации после обширного инфаркта длится до полугода и более. В это время больной находится под строгим наблюдением врача. В идеале реабилитация должна проходить в специализированных снаториях, где пациенту будет обеспечена психологическая реабилитация и лечебная гимнастика по индивидуальной программе.
Больному предстоит полный отказ от вредных привычек и радикальная коррекция рациона для предотвращения прогрессирования атеросклероза. После обширного инфаркта миокарда предстоит пожизненное лечение для поддержания стабильной текучести крови.
Вероятные последствия обширного инфаркта
Среди тяжелых осложнений инфаркта:
- Разрывы сердечной мышцы. Чаще всего случается в течение первых 24 часов после начала приступа. Поражается преимущественно передняя стенка левого желудочка. Летальность при этом виде осложнение 100%.
- Кардиогенный шок. Развивается при некротическом поражении 40% площади передней стенки миокарда левого желудочка. При истинном кардиогенном шоке летальность достигает 90%.
- Отек легких. При нарастающем отеке легких летальный исход натупает примерно в четверти случаев.
После инфаркта возможны:
- Недостаточность митрального клапана;
- Синусовые формы аритмии;
- Тромбоэмболии;
- Аневризма левого желудочка;
- Постинфарктный синдром.
Прогноз
По статистике в 40% случаев обширного инфаркта смерть пациента наступает еще в догоспитальном периоде. Однозначно прогнозировать в острейший период обширного инфаркта его последствия и шансы выжить не рискнет ни один кардиолог, любой прогноз будет вероятностным.
Для приблизительного прогноза вероятности гибели пациента используется оценочная шкала GRACE, где учитываются несколько критериев: наличие признаков сердечной недостаточности, возраст пациента, наличие артериальной гипертензии и т.д.
Не менее сложно ответить и на вопрос сколько живут после обширного инфаркта. Статистика неумолима: около 20% больных умирают в течение 5 лет из-за отдаленных последствий инфаркта или его рецидивов.
Использованные источники:
Осложнения инфаркта миокарда ранние и поздние. Последствия инфаркта миокарда
Инфаркт миокарда — это тяжелое заболевание, которое развивается вследствие ишемии, т. е. продолжительного нарушения кровообращения в сердечной мышце. Чаще всего поражение миокарда происходит в левом желудочке и характеризуется развитием некроза (участка омертвения) ткани.
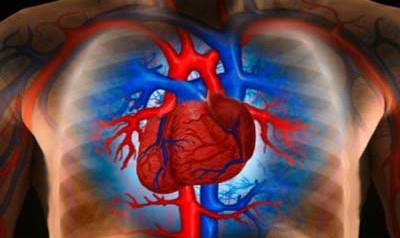
Чаще всего причиной этой болезни становится закупорка одного из коронарных сосудов тромбом. В результате этого клетки в зоне поражения, лишенные питания, погибают и развивается инфаркт. Если помощь при этом не подоспеет вовремя, то велика вероятность гибели больного. Но и те пациенты, которым после этого посчастливилось выжить, подвергаются опасности, т. к. после инфаркта миокарда могут развиться осложнения. О них мы и поговорим. Но сначала остановимся на наиболее опасной форме этого заболевания, к которой относится крупноочаговый (обширный) инфаркт миокарда. При этом часто гибель больного наступает в первый час после приступа еще до приезда медиков. В случае мелкоочаговой зоны поражения сердечной мышцы вероятность полного выздоровления пациента намного выше.
Обширный инфаркт миокарда
Это крупноочаговое поражение, когда некроз распространяется на достаточно большом участке сердечной мышцы. Если он затрагивает все толщу миокарда, то это называется трансмуральный инфаркт миокарда. Название происходит от латинских trans — «через» и murus — «стена». Таким образом, некротический участок поражает все слои мышцы сердца: эпикард, миокард, эндокард. Клетки гибнут на всем участке поражения, а в последующем заменяются рубцовой (соединительной) тканью, которая не имеет способности сокращаться.

Симптомы
Трансмуральный инфаркт миокарда характеризуется следующими симптомами:
- Возникает сильнейшая боль за грудиной. Если говорить об интенсивности (силе) боли, то часто люди, пережившие инфаркт, сравнивают ее с ножевой. Больной не может точно определить локализацию боли. Она имеет разлитой характер. Может отдавать в левую руку или лопатку. Прием лекарственных средств — в отличие от ситуации при стенокардии — не помогает. Боль не связана с физической нагрузкой. Одинаковой интенсивности и при движениях, и в покое.
- Кожа больного покрывается холодным потом.
- Может возникнуть тошнота и рвота.
- Дыхание больного затруднено.
- Кожа имеет бледный цвет.
- Давление может быть повышенным или пониженным.
- Пациент испытывает головокружение, может быть потеря сознания.
Помощь
Если больному вовремя не оказать помощь при инфаркте миокарда, он может погибнуть. Она заключается в следующем:
- Вызвать скорую помощь.
- Обеспечить приток свежего воздуха. Открыть форточку или окно.
- Удобно уложить больного в кровати в положении полусидя. Голова должна быть приподнята.
- Расстегнуть стесняющий воротник, снять галстук.
- Дать таблетку «Нитроглицерина» и «Аспирина». При необходимости, если медики еще не приехали, а боль не утихла, повторить прием препарата «Нитроглицерин».
- Можно поставить на грудь больного горчичник.
- Дать обезболивающее средство «Анальгин» или «Баралгин».
- В случае остановки сердца сделать непрямой массаж сердца и искусственное дыхание. Для этого больного укладывают на ровную жесткую поверхность. Голова его откинута назад. Делают 4 нажатия на грудину — один вдох.
Самопомощь
Если приступ застал больного одного дома, он должен первым делом открыть входную дверь и вызвать бригаду скорой помощи. Это делается для того, чтобы медики смогли попасть в дом, в случае если больной потеряет сознание.
Затем уже можно приступить к приему лекарственных средств.
Диагностика
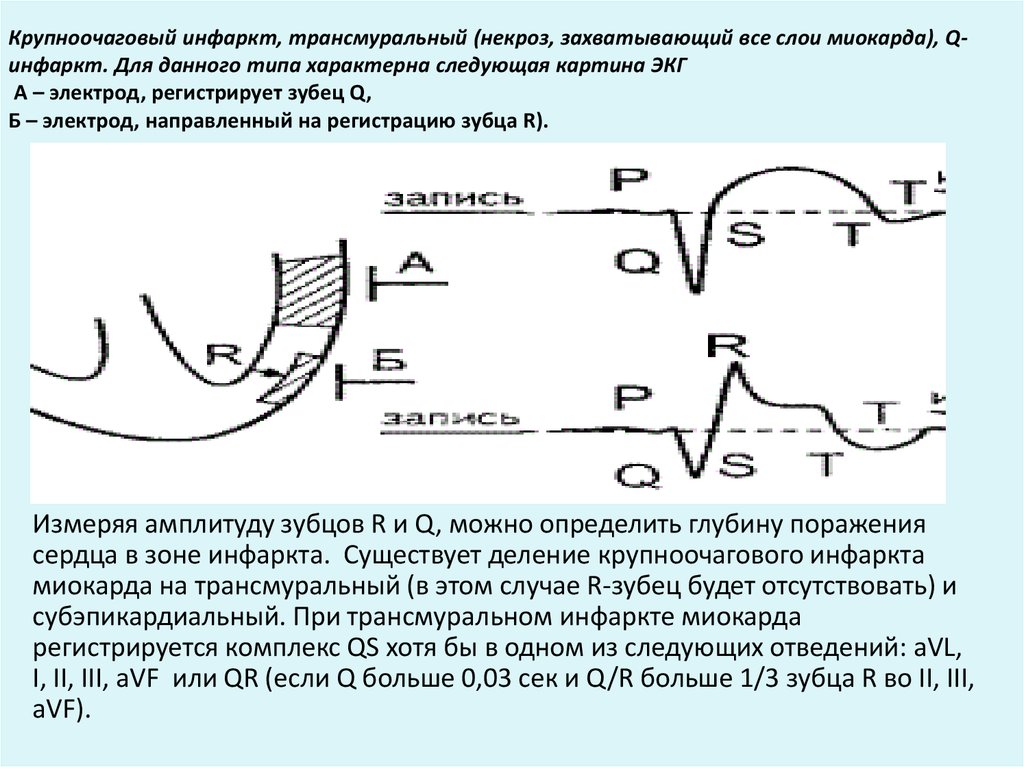
Первичная диагностика инфаркта миокарда делается приехавшими на вызов медиками с помощью ЭКГ. На нем отчетливо виден патологический зубец Q, а также определяется подъем сегмента ST.
Больной госпитализируется и помещается в отделение реанимации. Там проводится дальнейшая диагностика инфаркта миокарда:
- Повторное ЭКГ.
- ЭхоКГ — помогает выявить зону инфаркта.
- В биохимическом анализе крови определяют ЛДГ, АЛТ, КФК, МВ-КФК и миоглобин.
- Делается тропониновый тест.
- Общий анализ крови покажет повышение уровня лейкоцитов и позднее — повышение СОЭ.

Осложнения инфаркта миокарда
Они могут возникнуть в любой период развития болезни. Осложнения острого инфаркта миокарда делятся на ранние и поздние.
Ранние осложнения развиваются в первые минуты, часы или сутки после приступа. К ним относятся:
- Кардиогенный шок.
- Отек легких.
- Острая сердечная недостаточность.
- Нарушения проводимости и ритма, особенно часто бывает фибрилляция желудочков.
- Образование тромбов.
- Тампонада сердца возникает вследствие разрыва стенки сердечной мышцы (бывает редко).
- Перикардит.
Кроме того, перенесенный инфаркт миокарда опасен своими поздними осложнениями, которые развиваются в подостром и постинфарктном периоде болезни. Как правило, они происходят спустя приблизительно 3 недели после случившегося приступа. К ним относятся:
- Синдром Дресслера или постинфарктный синдром.
- Тромбоэмболические осложнения.
- Сердечная аневризма.
- Хроническая сердечная недостаточность (ХСН).
Рассмотрим наиболее тяжелые осложнения инфаркта миокарда.
Острая сердечная недостаточность (ОСН)
Чаще развивается левожелудочковая ОСН, т. е. поражение миокарда происходит в области левого желудочка. Это очень тяжелое осложнение. Оно включает в себя кардиальную (сердечную) астму, отек легких и кардиогенный шок. Тяжесть ОСН зависит от объема пораженной зоны.
Сердечная астма
В результате сердечной астмы происходит заполнение серозной жидкостью периваскулярных и перибронхиальных пространств — это приводит к ухудшению обмена и дальнейшему проникновению жидкости в просвет альвеол. Эта жидкость смешивается с выдыхаемым воздухом, и образуется пена.
Сердечная астма характеризуется резким началом, как правило, в состоянии покоя, чаще ночью. Больной ощущает острую нехватку воздуха. В положении сидя становится немного легче. Кроме того, наблюдаются:
- Бледные кожные покровы.
- Отечность.
- Цианоз.
- Холодный пот.
- В легких прослушиваются влажные хрипы.
Характерным отличием сердечной астмы от бронхиальной является тот факт, что затруднен вдох. Тогда как в случае с бронхиальной астмой, наоборот, пациент испытывает трудности при выдохе.
Если в такой ситуации не предпринять срочные меры и не госпитализировать больного для оказания квалифицированной помощи, развивается отек легких.

Отек легких
Для него характерно:
- Громкое булькающее и клокочущее дыхание, которое слышно на расстоянии.
- Выделение изо рта розовой или белой пены.
- Дыхательные движения — 35-40 в минуту.
- При аускультации слышны множественные крупнопузырчатые хрипы, которые заглушают тоны сердца.
- Пена заполняет все трахеобронхиальные пути.
При обильном пенообразовании гибель больного может наступить в течение всего нескольких минут.
Далее развивается кардиогенный шок.
Кардиогенный шок
Его можно выявить по следующим признакам:
- АД обычно ниже 60 мм рт. ст.
- Олигоурия (уменьшение количества отделяемой мочи) или анурия (полное отсутствие мочи).
- Влажная и бледная кожа.
- Холодные конечности.
- Температура тела снижена.
- Глухие сердечные тоны.
- Тахикардия.
- Влажные хрипы в легких при аускультации.
- Дыхание поверхностное частое.
- Нарушения ЦНС (спутанное или потеря сознания).
Описанные ранние осложнения инфаркта миокарда возникают наиболее часто и требуют немедленной врачебной помощи. Среди поздних осложнений этой патологии наиболее распространен постинфарктный синдром и ХСН.

Постинфарктный синдром
Такое состояние называется синдромом Дресслера и проявляется как одновременное воспаление перикарда, плевры и легких. Но иногда развивается только перикардит и уже потом, спустя некоторое время, присоединяются плеврит или пневмония (или обе патологии сразу). Этот синдром служит реакцией организма на некротические изменения в миокарде и проявляется довольно часто.
Хроническая сердечная недостаточность
При этом осложнении инфаркта наблюдаются трудности с перекачиванием сердечной мышцей нужного объема крови. В результате этого страдают все органы от нехватки питания и снабжения кислородом. Проявляется эта патология отеками и одышкой иногда даже в состоянии покоя. При ХСН больному следует вести исключительно здоровый образ жизни.
Прогноз
Врачи отмечают условно неблагоприятный прогноз инфаркта миокарда. Это связано с тем, что после перенесенного заболевания в сердечной мышце происходят необратимые ишемические изменения. Именно они вызывают осложнения инфаркта миокарда, которые нередко становятся причиной летального исхода после этого заболевания.
Немного истории
История болезни инфаркт миокарда начинается с 19 века. На вскрытии умерших пациентов описывались отдельные случаи этой патологии. Развернутое описание инфаркта миокарда в 1909 году впервые дали советские ученые, в то время трудившиеся в Киевском университете, профессор, русский терапевт Василий Парменович Образцов и член академии медицинских наук СССР, терапевт Николай Дмитриевич Стражеско.
Они описали, как развивается болезнь инфаркт миокарда и подробно изложили ее симптоматику и диагностику, а также отметили различные клинические формы этой патологии. Они уточнили, что особое внимание следует уделять тромбозу венечных (коронарных) артерий, именно это и является наиболее частой причиной инфаркта. Это принесло им мировую известность. Таким образом, история болезни инфаркт миокарда началась с их совместно опубликованной работы.

Эти два великих советских ученых стали совместно работать и изучать болезни сердечной системы после того, как в 1901 году Н. Д. Стражеско женился на Наталье Васильевне Образцовой (дочери В. П. Образцова). В 1909 году эти ученые впервые в мире поставили прижизненный диагноз тромбоза коронарных сосудов.
Использованные источники:
Последствия и шансы выжить после обширного инфаркта, как улучшить прогноз
Из этой статьи вы узнаете: какие при обширном инфаркте последствия и шансы выжить, какие факторы улучшают или ухудшают прогноз при этом заболевании. Как улучшить восстановление после перенесенного сердечного приступа.
Инфаркт миокарда (сокращенно ИМ) – это одно из самых опасных для жизни и здоровья состояний, которое может стать причиной многих тяжелых последствий, как сразу после его развития, так и спустя достаточно длительное время. Частота и тяжесть этих последствий, риск смерти – зависят от размера ИМ, степени нарушения функционирования левого желудочка, вида проводимого лечения и других факторов, связанных с состоянием здоровья пациента. Совокупное влияние этих факторов может изменять показатель смертности в течение 30 дней от момента развития обширного ИМ от 3% до 36%.
 Нажмите на фото для увеличения
Нажмите на фото для увеличения
В зависимости от величины очага отмирания сердечной мышцы, которую определяют по характерным изменениям на электрокардиограмме, выделяют крупноочаговый (обширный) и мелкоочаговый ИМ. Основные отличия этих форм – диаметр тромбированной коронарной артерии и размеры участка миокарда (сердечной мышцы), лишенного кровоснабжения.

При обширном ИМ частота неблагоприятных осложнений выше, а прогноз – хуже, чем при мелкоочаговом. Шансы выжить при мелкоочаговом инфаркте выше, чем при обширном. Краткосрочная (в течение 30 дней после сердечного приступа) смертность при мелкоочаговом ИМ составляет 2%, при обширном – 3–13% (в зависимости от применяемого метода лечения). Однако долгосрочный прогноз хуже при мелкоочаговом инфаркте.
Сами последствия, подходы к лечению и реабилитации – по сути одинаковы и при мелкоочаговом инфаркте, и при обширном.
Также бывают случаи, когда после перенесенного инфаркта (любого вида) человек проживает еще долгую жизнь (сколько человек еще проживет – зависит от очень многих факторов).
Процесс восстановления после перенесенного обширного ИМ занимает несколько месяцев. Правильная реабилитация помогает уменьшить риск повторного ИМ, способствует улучшению качества жизни. Для достижения этих целей пациенту нужно изменить свой образ жизни и тщательно выполнять рекомендации врача по медикаментозному лечению.
Вопросами реабилитации после ИМ занимаются кардиологи, врачи лечебной физкультуры, реабилитологи.
Ранние последствия обширного инфаркта
Во время ИМ возникает повреждение сердечной мышцы, которое в раннем периоде заболевания может вызвать следующие осложнения:
- Нарушения ритма и проводимости, включая опасные желудочковую тахикардию и атриовентрикулярную блокаду.
- Кардиогенный шок – падение артериального давления вследствие нарушения сократительной функции сердца, вызванной повреждением большого участка миокарда.
- Острая левожелудочковая недостаточность, которая проявляется отеком легких.
- Разрыв сердца – в месте инфаркта сердечная мышца становится слабой, из-за чего может возникнуть ее разрыв. Это осложнение часто приводит к смерти пациента.
- Синдром Дреслера – осложнение, имеющее аутоиммунный характер, которое проявляется перикардитом, плевритом и полиартритом.
Поздние последствия ИМ
У человека, пережившего ИМ, в месте повреждения появляется рубец, наличие которого может стать причиной следующих поздних осложнений:
- хронической сердечной недостаточности, которая развивается вследствие нарушений сократительной функции сердца;
- нарушений ритма и проводимости;
- аневризмы – выбухание стенки сердца в месте перенесенного инфаркта;
- образования тромбов в сердце, которые могут стать причиной тромбоэмболии в большом или малом круге кровообращения.
Прогноз
Прогноз при ИМ зависит от многих факторов, включая его размер, степень нарушения функций левого желудочка, вид проведенного лечения и другие факторы.
Риск смерти в течение 30 дней от мелкоочагового ИМ составляет примерно 2%.
Смертность при обширном ИМ в течение 30 дней от момента возникновения болезни также зависит от метода лечения:
- При проведении лишь медикаментозной терапии – примерно 13%.
- При своевременно проведенном тромболизисе (это терапия, направленная на растворение тромбов) – 6–7%.
- При проведении ангиопластики и стентирования коронарных артерий в течение первых 2 часов от момента госпитализации – 3–5%.
Использованные источники:
 Сердечная недостаточность после инфаркта миокарда.
Сердечная недостаточность после инфаркта миокарда.
Одним из самых опасных следствий инфаркта является появление сердечной недостаточности, что существенно снижает качество жизни пациентов и ограничивает их свободу. Несмотря на тяжесть состояния с ним можно жить и свести его эффекты к минимуму. Почему возникает СН и что делать при ее наличии мы обсудим в этой статье.
Что такое сердечная недостаточность?
Данный клинический синдром характеризуется ярко выраженным нарушением функциональности сердца, а также заметным ухудшением кровоснабжения органа и окружающих его тканей. Сердце с трудом наполняется кровью и также трудно выталкивает ее, что приводит к проблемам с кровообращением. Очевидной причиной такого синдрома является дисфункция или критическое повреждение миокарда. Всего существует два типа – острый и хронический.
Первый является достаточной причиной для экстренной госпитализации и в кратчайшие сроки приводит к остановке сердца. Хроническая СН связана прежде всего с небольшими нарушениями работы сердца и сопровождается рядом типичных симптомов, включая одышку, быструю утомляемость, постоянное чувство усталости и отечность.
Этиология данного синдрома достаточно узкая. В абсолютном большинстве случаев он связан с недостаточным кровоснабжением, спровоцированным миокардитом, инфарктом миокарда, токсинами. Часто причиной хронического отклонения становится общее переутомление сердечной мышцы или существенной его перегрузке.
Симптомы сердечной недостаточности.
Острая сердечная недостаточность (ОСН) характеризуется очень тяжелыми ярко выраженными симптомами:
- Кардиогенный шок;
- Сильный отек легких;
- Критическая почечная недостаточность;
- Сердечная астма.
Хроническая сердечная недостаточность может характеризоваться менее выраженными патологиями, которые ведут к осложнениям в долгосрочной перспективе:
- Застой крови, ведущий к повышению концентрации углекислого газа. Это ведет к харканью кровью, цианозу, сильной одышке.
- Застой крови в правом желудочке приводит к одышке и отекам, а в долгосрочной перспективе увеличивает печень в размерах.
- Недостаточная оксигенация тела ведет к гипоксии частей тела, ацидозу и заметным нарушениям обмена веществ.
Лечение СН.
Хроническая СН поддается разным видам лечения. Основной целью терапии является улучшение способности миокарда правильно сокращаться и балансировка пульса и кровяного давления. Своевременное удаление излишком жидкости из организма также является очень важным. Необходимо правильно следить за рационом питания и удалять из него соль, жидкость, а также стараться следить за своим весом.
Среди наиболее частых видов лекарств, применяемых для лечения хронической СН, следует выделить:
- Бета-блокаторы;
- Гликозиды для сердечной мышцы;
- АПФ-ингибиторы;
- Диуретики для удаления жидкости;
- Нитраты и нитриты.
Критические методы лечения – трансплантация сердца или реваскуляризация миокарда. Хирургическое вмешательство является самым крайним способом лечения.
Среди нетрадиционных методов лечения следует выделить повышение дозы коэнзима Q10, добавление в рацион большого количества флавоноидов натурального происхождения, а также универсализация аминокислот в диете. Потребление таурина и карнитина может быть целесообразным в долгосрочной перспективе.
Использованные источники:
Что такое обширный инфаркт сердца и его последствия
Многие люди разных возрастов и половой принадлежности страдают от сердечно-сосудистых заболеваний. Часто они протекают в латентной (скрытой) стадии. Например, пациенты долгие годы могут даже не подозревать о развитии ишемии сердца, на фоне которой может возникнуть инфаркт миокарда. Что представляет собой такая патология, почему возникает, кто находится в группе риска? Какие симптомы указывают на развитие инфаркта? Рассмотрим ответы на эти вопросы в статье.
Описание патологии
Инфаркт – это патологическое состояние, при котором происходит отмирание (некроз) тканей сердечной мышцы. Он возникает вследствие обострения ишемической болезни. После перенесения инфаркта сердце уже не может работать в прежнем режиме. Поврежденные клетки замещаются соединительной тканью (рубцевание), которая не обладает эластичностью, что мешает сердечной мышце нормально сокращаться.
Чаще всего некротический процесс наблюдается в левом желудочке, поскольку эта часть сердца имеет повышенную нагрузку. Но могут быть затронуты также правый желудочек и предсердия.
Как развивается обширный инфаркт? Такая аномалия охватывает все слои сердца. При этом омертвевший участок достигает достаточно больших размеров (до 10 см). Развитие патологии связано с нарушением кровоснабжения сердца. Почему это происходит? Чтобы случился ОИМ, должна произойти закупорка коронарных артерий холестериновой бляшкой или тромбом (сгусток крови). В результате у человека случается приступ. Он имеет несколько этапов:
- Стадия повреждения. Возникает вследствие острого нарушения кровообращения. В течение суток после приступа начинается некроз.
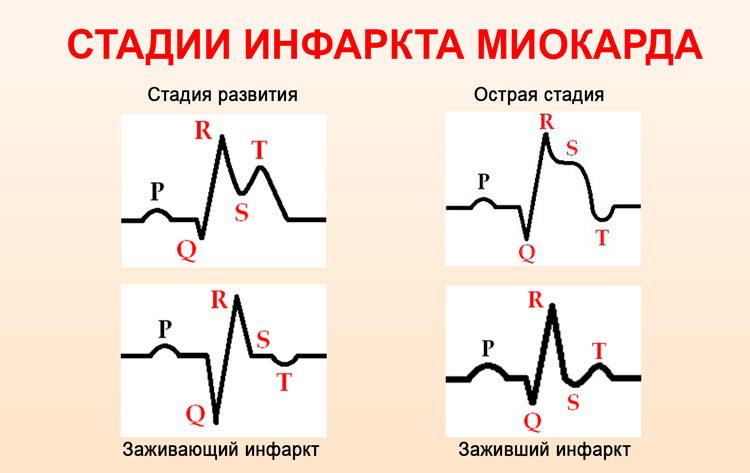 Острая стадия. Занимает около 2 недель. При этом часть клеток погибает, но часть восстанавливается.
Острая стадия. Занимает около 2 недель. При этом часть клеток погибает, но часть восстанавливается.- Подострая фаза. Длится несколько недель. На этом этапе определяются границы и характер повреждения сердца.
- Рубцевание. Это завершающая стадия, которая может длиться несколько месяцев и даже лет. При этом поврежденные ткани рубцуются, а сердце начинает работать в новом режиме (адаптация). В некоторых случаях рубец может исчезать сам по себе.
Если пациенту при возникновении инфаркта не помочь, все может закончиться смертельным исходом, что случается в 15% случаев. Эта патология – основная причина преждевременной смерти.
По каким причинам возникает?
Инфаркт в большинстве случаев возникает на фоне ишемической болезни сердца. Главные причины такого заболевания – атеросклероз, а также тромбоэмболия. Атеросклероз – это полная или частичная закупорка крупных сосудов жировыми бляшками.
Когда в организме человека повышается уровень вредного холестерина, он начинает откладываться на сосудистых стенках. При их скоплении происходит уменьшение просвета артерий, а также их закупорка. При тромбоэмболии сосуды закупориваются тромбами. Но результат один: кровь не может попасть к сердцу и наступает гипоксия сердечной мышцы.
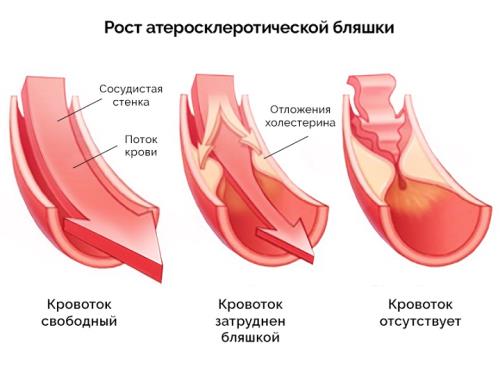 Атеросклероз сосудов
Атеросклероз сосудов
Существует несколько факторов, способствующих возникновению ОИМ. Среди них:
- Врожденные аномалии крупных сосудов.
- Наличие злокачественного новообразования в сердце. Опухоль может частично или полностью закрыть просвет коронарного сосуда.
- Воспаление в коронарных сосудах.
- Образование гематомы в области сердца.
- Внесердечные опухоли, которые могут давать метастазы в коронарные артерии.
- Механические травмы, электрическое поражение.
- Послеоперационные состояния. Часто после хирургического вмешательства на сердце остаются рубцы, а в сосудах образуются тромбы, что влечет за собой негативные последствия.
Некоторые люди предрасположены к развитию инфаркта. В группе риска находятся пациенты, которые страдают от таких болезненных состояний:
 сахарный диабет;
сахарный диабет;- гипертония;
- гиперлипидемия;
- проблемы с почками;
- алкогольная и никотиновая зависимость;
- ожирение и лишний вес;
- стрессы;
- физические или эмоциональные перегрузки.
Также возникновению патологии способствует малоподвижный образ жизни. Чаще всего ее диагностируют у взрослых пациентов, особенно у мужчин старше 40 лет. Женщины до наступления менопаузы защищены особыми гормонами – эстрогенами.
Классификация и симптоматика
Классификация инфаркта происходит по нескольким критериям. Например, по локализации очага некроза, анатомии поражения, течению и стадии развития. Наибольшее значение имеет определение патологии в зависимости от объема поражения. При этом разделяют крупноочаговый и мелкоочаговый инфаркты.
Крупноочаговый
Это инфаркт, когда происходит обширное поражение сердечных клеток, что приводит к их некрозу и замещению соединительной тканью. При такой патологии происходит полное перекрытие крупных коронарных артерий. Для нее характерны следующие симптомы:
- резкая интенсивная боль в сердце, отдающая в левую часть тела (рука, шея, грудь) или лица (ухо, нижняя челюсть), которую нельзя снять Нитроглицерином;
 слабость в мышцах;
слабость в мышцах;- повышение кровяного давления;
- головокружение и шум в ушах;
- аритмия, ощущение биения своего сердца;
- проблемы с дыханием;
- бледность кожи, ее синюшность;
- повышенная потливость;
- приступы тошноты, иногда рвота.
Часто на фоне приступа человек ощущает страх, панику. Иногда могут наблюдаться нетипичные признаки – боль в желудке, кашель, отекание лица и конечностей, галлюцинации и судороги. В некоторых случаях возникает стертая бессимптомная форма.
Мелкоочаговый инфаркт
Такая патология имеет некоторые особенности, которые отличают его от крупноочагового инфаркта. Среди них:
- неполное перекрытие сосудистой стенки;
- поступление в сердце небольшой порции крови;
- закупориваются мелкие коронарные артерии.
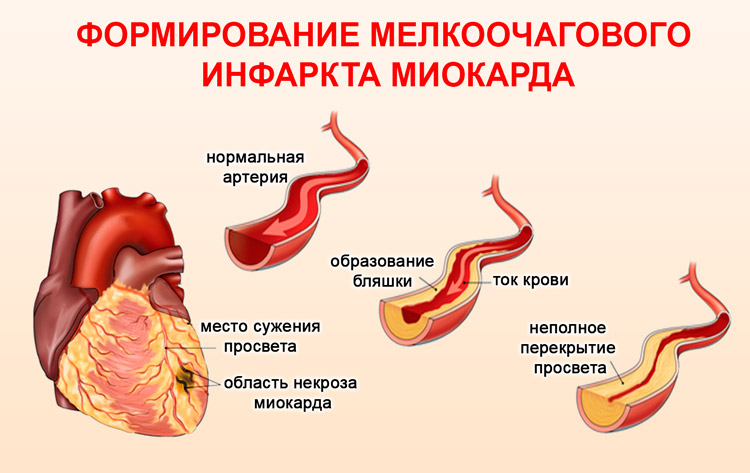 Формирование мелкоочагового ИМ
Формирование мелкоочагового ИМ
При таком поражении очаг некроза будет значительно меньше. Для такого состояния характерны симптомы инфаркта, но они могут быть не так явно выражены. Например, болевой синдром сводится к ощущению дискомфорта в области грудины, у человека наблюдается общая слабость, вялость, беспокойство, иногда появляются приступы тошноты и рвоты.
Терапевтические методы
При возникновении опасных симптомов следует срочно вызвать врачей. До их приезда необходимо оказать больному первую помощь:
- Обеспечить доступ свежего воздуха. Для этого открывают окна в помещении или выносят человека на улицу. Сдавливающую одежду или другие предметы (шарф, галстук) нужно снять.
- Посадить больного или уложить его, слегка подогнув ноги.
- Для купирования боли можно дать Нитроглицерин и Аспирин.
- Успокоить человека.
 Первая помощь при приступе
Первая помощь при приступе
Лечение в условиях стационара предполагает снятие болевого синдрома и восстановление проходимости пораженного сосуда. Боль необходимо срочно купировать, поскольку зона некроза разрастается (реакция симпатической нервной системы). Если Нитроглицерин не помогает, то больному вводят наркотические анальгетики (Морфин или Метоклопрамид).
Восстановления проходимости сосудов можно добиться двумя способами:
- Медикаментозный. Если в сосуде обнаружен тромб, то его можно разрушить при помощи специальных препаратов. При тромболитической терапии используют такие лекарства: Альтеплаза, Стрептокиназа, Урокиназа, Гепарин.
- Хирургический. При этом используют коронарное шунтирование или ангиопластику. Такие процедуры проводят в условиях стационара под общим наркозом.
Также важно для достижения быстрого терапевтического эффекта в первые минуты устранить чувство паники и страха у больного. С этой целью ему дают транквилизаторы (Диазепам, Реланиум).
Реабилитация
После перенесения обширного инфаркта пациенту требуется реабилитация (восстановление). При этом рекомендуют:
- Выполнять специальные лечебные упражнения, помогающие восстановить сердечную активность. Такая гимнастика должна проводиться под контролем специалиста, чтобы избежать перегрузок и других последствий.
 Изменить рацион питания. Диета направлена на насыщение организма необходимыми витаминами и микроэлементами, ограничение потребления соли, сахара и животных жиров. В рационе должна преобладать растительная пища и кисломолочные продукты. Алкоголь, сладкие газированные напитки, кофе следует исключить.
Изменить рацион питания. Диета направлена на насыщение организма необходимыми витаминами и микроэлементами, ограничение потребления соли, сахара и животных жиров. В рационе должна преобладать растительная пища и кисломолочные продукты. Алкоголь, сладкие газированные напитки, кофе следует исключить.- Следить за давлением, сердечным ритмом, уровнем холестерина. При этом применяют медикаментозные препараты. Например, гиполипидемические (Симвастатин), антиагретанты (Аспирин, Тиклопидин), бета-адреноблокаторы (Метопролол и его аналоги).
- Отказаться от вредных привычек.
- Пройти психологическую реабилитацию. Это необходимо, чтобы не спровоцировать неврозы после инфаркта, избавиться от страха его повторения.
Также часто врачи рекомендуют больному взять отпуск, отдохнуть, поехать на лечение в специализированный санаторий. Там ему предоставляют комплекс услуг, направленных на улучшение сердечной работы и общего самочувствия.
Прогнозы
Обширный инфаркт всегда имеет негативные последствия. Чаще всего у больного наблюдается нарушение ритма сердца (тахикардия, брадикардия, аритмия), мерцание предсердий, тромбоэмболия, аневризмы.
Даже если пациенту оказана надлежащая помощь, у него могут возникнуть осложнения, которые приводят к необратимым последствиям. Среди них:
- разрыв сердечной мышцы (всегда заканчивается смертью);
- кардиогенный шок;
- отек легких.
 Осложнения недуга
Осложнения недуга
При таких последствиях шансы выжить минимальные. Прогнозы после инфаркта зависят от многих факторов:
- степени поражения миокарда;
- возраста пациента;
- наличия признаков сердечной недостаточности;
- проблем с артериальным давлением.
Обширный инфаркт случается на фоне ишемической болезни сердца под воздействием провоцирующих факторов. Он приводит к некрозу сердечных клеток, что негативно отражается на его деятельности.
Лечение направлено на снятие болевого синдрома и восстановление проходимости артерий. Продолжительность жизни при такой патологии варьируется от нескольких месяцев до нескольких лет. Если больной будет придерживаться рекомендаций врача, вести правильный образ жизни, принимать необходимые лекарства, то это увеличивает продолжительность и повышает качество его жизни.
Использованные источники:
