Миокардиальная форма сердечной недостаточности причины и механизмы
Как проявляется миокардиальная форма сердечной недостаточности
Содержание
Кровеносная система — часть организма, без которой существование человека и других форм жизни было бы невозможно. Миокардиальная форма сердечной недостаточности — нарушение работы мышцы сердца. Это отражается на многих системах. Сказывается это нарушение и на насосном виде функции главного органа. Недостаточность напрямую влияет на способность перекачивания крови из русла венозного потока, обладающего углекислым газом, в русло артериального течения, обладающего кислородом.
Характеристика нарушения насосной функции сердечной системы

Острая разновидность миокардиальной недостаточности выражается по-разному. В зависимости от формы проявления этого нарушения выделяют три классификации.
Первая категория характеризуется темпом развития миокардиальной недостаточности.
Всего выделяют три вида:
- острый вид сердечной недостаточности;
- подострый вид сердечной недостаточности;
- хронический вид сердечной недостаточности.
 Первая разновидность считается самым опасным нарушением. Она протекает быстро, жизнь пациента в этом случае напрямую зависит от того, насколько быстро окажут помощь человеку. Второй является распространённым в медицинской практике. Если говорить о хронической форме, то её часто называют очень продолжительной. Она развивается на протяжении нескольких недель, месяцев и даже лет.
Первая разновидность считается самым опасным нарушением. Она протекает быстро, жизнь пациента в этом случае напрямую зависит от того, насколько быстро окажут помощь человеку. Второй является распространённым в медицинской практике. Если говорить о хронической форме, то её часто называют очень продолжительной. Она развивается на протяжении нескольких недель, месяцев и даже лет.
Наряду с формой, выделяют категорию, которая характеризует нарушение по месту поражения.
Среди них чаще проявляются:
- нарушение деятельности левого желудочка;
- нарушения деятельности правого желудочка;
- нарушение деятельности обоих частей сердца.
Важной является и классификация, которая напрямую отвечает за эффективность механизмов, обеспечивающих компенсацию.
К ним относят:
- компенсированную форму сердечного нарушения;
- субкомпенсированную форму сердечной недостаточности;
- некомпенсированную форму сердечного нарушения.
Сердечной недостаточностью называют нарушение, которое влияет на работу мышцы миокарда, отвечающую за выполнение насосной функции организма. От неё напрямую зависит газообмен и другие важные процессы, обеспечивающие полноценную жизнедеятельность человека.
Механизм протекания миокардиальной формы сердечной недостаточности

Миокардиальная форма считается острым нарушением, при котором важно действовать быстро и слаженно. Главный очаг поражения — сократительная сердечная мышца, миокард. Это является первичным местом, где и начинается развитие нарушения. В дальнейшем сердечная недостаточность будет распространяться на кровеносную систему.
Имеется три основные причины возникновения или образования такой формы нарушения жизнедеятельности:
- Популярной причиной являются инфекционные заболевания. После перенесения тяжёлой болезни у человека появляются осложнения, в частности сердечная недостаточность. Для профилактики рекомендуется раз в год организовывать полноценное обследование, пропивать комплекс медикаментов по курсам, если имеется склонность к возникновению проблем с сердцем. Не стоит забывать и о режиме рабочего дня и форме питания, диете. Токсины являются причиной возникновения сердечной недостаточности.
- Нарушение функций кровеносной системы. Чаще это связывают с несколькими причинами. В эту группу включается наследственная предрасположенность. Если у человека в семье имеются люди с отклонениями от нормы в кровеносной системе, высока вероятность появления этих видов у потомства. Если появляются подозрения, то сдают анализы на биохимию и получить консультацию у врача. Чаще такие люди наблюдаются у кардиологов с рождения. Нередко причиной возникновения нарушений является проблемы с коронарными сосудами. Вследствие них начинается ишемия или тяжёлая форма гипоксии мышцы сердца.
- Авитаминоз. В организме человека находятся все необходимые витамины, некоторые из них синтезируются. Однако есть и незаменимые соединения, которые поступают извне. В случае их нехватки в организме повышается вероятность заболевания. Среди всего списка можно выделить и вид недостаточности, связанный с работоспособностью сердца. Так как авитаминоз напрямую влияет на метаболические процессы, а это даёт возможность питания сердца, то повышаются шансы на возникновение болезней. Частыми последствиями являются кардиосклероз и кардиомиопатия.
В случае возникновения нарушений, связанных с миокардом, выделяется несколько причин, которые напрямую влияют на работу организма. Они являются последствием и приводят к данной сердечной проблеме.
К ним относят: 
- способность обеспечения организма нормальным уровнем энергообеспечения;
- способности функционирования аппарата, отвечающего за сокращение и своевременную подачу кислорода к головному мозгу, к лёгким. Это обеспечивается за счёт большого и малого кругов кровообращения, проходящих через сердце. Если один из так называемых каналов — артерии или сосуды — становится неисправными, то это отражается и на сердце;
- проблемы с нервной системой. Под этим подразумевается своевременный подход импульсов от тканей. Они поступают по проводящим системам, которые покрыты миелиновыми оболочками. Их скорость поступления отличается высокими показателями. И хотя бы небольшая задержка может повлиять на работоспособность систем организма, в том числе и на кровь, органы, связанные с её распространением и фильтрацией.
Симптомы проявления миокардиальной формы сердечной недостаточности
 Всё зависит от того, где именно расположен очаг нарушения. Это важно определить, так как данная характеристика напрямую влияет на способ помощи.
Всё зависит от того, где именно расположен очаг нарушения. Это важно определить, так как данная характеристика напрямую влияет на способ помощи.
В случае отклонений от нормы, в правом желудочке появляются следующие признаки:
- появление болевых ощущений в области перед рёбрами. Это связано с нарушениями, возникшими в результате остановки кровотечения и прекращения доступа крови к печени;
- конечности человека начинают медленно синеть, отекать.
Патология может возникать в результате нарушения работы левой части сердца, то есть желудочка. В этом случае необходимо действовать оперативно, так как в малом виде круга кровообращения кислородом обеспечиваются как лёгкие, так и головной мозг.
Среди симптомов в качестве основных выделяют: 
- нарушения дыхания, процессов вдоха и выдоха. Появляется одышка. В некоторых ситуациях может возникнуть такое отклонение даже в состоянии покоя.
- некоторые участки тела начинают синеть. Этот процесс называют цианозом. Первые признаки отражаются на тех частях, которые дальше всего располагаются от мышцы. У человека начинают отекать губы, кончики пальцев на ногах и на руках;
- человек начинает отхаркивать кровь, кашель тяжёлый и хриплый;
- дыхание тяжёлое, прерывистое. Появляются хрипы.
Как ставят диагноз

Для полноценной диагностики необходима консультация с врачом. Человек проходит комплекс обследований.
Среди них выделяют следующие методы:
- получение информации при помощи электрокардиограммы. Она показывает сердечный ритм и характеризует его, показывает наличие определённых нарушений;
- получение информации при помощи эхокардиограммы. Показывает наличие повреждений в тканях миокарды;
- получение информации при помощи рентгенографии. Делается специальный снимок, на котором изображены все кровеносные сосуды и область, в которой предположительно располагается отклонение от нормы;
- лабораторные методы. Они явственно демонстрируют практически все деформации и процессы, не соответствующие нормальной работоспособности системы. К ним относят биохимический анализ крови, клинические технологии исследования и анализ информации при помощи выделений человека. Это может быть мазок из зева, фекалии и моча.
Для грамотного и эффективного лечения необходимо с высокой точностью определить нарушение, его расположение и характер распространения. Чем точнее ставится диагноз, тем выше вероятность лечения и продления жизни.
Если для профилактики и предотвращения развития недуга используются медикаменты, то важен комплексный приём. Это означает необходимость курсового употребления и сочетания с другими веществами лекарственного характера.
 Сердечная недостаточность часто возникает из-за перегрузочного состояния главного органа тела. Поэтому для профилактики используют блокаторы группы бета. Это препараты, которые можно приобрести только по рецепту. Они отличаются высокой эффективностью и влияют на сердце. Давление в артериях нормализуется, а количество ударов сердца в минуту значительно уменьшается по сравнению с обычным состоянием. Перед принятием такого лекарства нужно проконсультироваться с лечащим врачом и определить, нет ли дефектов от их использования. Необходимо ознакомиться с противопоказаниями.
Сердечная недостаточность часто возникает из-за перегрузочного состояния главного органа тела. Поэтому для профилактики используют блокаторы группы бета. Это препараты, которые можно приобрести только по рецепту. Они отличаются высокой эффективностью и влияют на сердце. Давление в артериях нормализуется, а количество ударов сердца в минуту значительно уменьшается по сравнению с обычным состоянием. Перед принятием такого лекарства нужно проконсультироваться с лечащим врачом и определить, нет ли дефектов от их использования. Необходимо ознакомиться с противопоказаниями.
Симптомы можно ликвидировать при помощи длительных курсов принятия гликозида. Наряду с ним, используют вещества, называемые диуретиками. Они также влияют на устранение побочных симптомов — в частности возникновение отёчности и выведения наружу лишних веществ, особенно жидкого характера.
Иногда приходится ликвидировать последствия посредством вмешательства хирургов. Используют метод шунтирования, нередко вставляют дефибриллятор или меняют положение сосудов.
Болезни, появляющиеся из-за миокардиальной формы сердечной недостаточности
 Успех лечения зависит от того, когда поставят диагноз. Существует несколько стадий развития, согласно одному из учений этиологии.
Успех лечения зависит от того, когда поставят диагноз. Существует несколько стадий развития, согласно одному из учений этиологии.
К ним относят:
- Начальный этап. В случае если ребёнок оказался подвержен заболеванию, нужно начать следить за состоянием здоровья именно на этой ступени. Здесь легче всего излечить нарушение или скорректировать его распространение. Патофизиологию можно определить при помощи соответствующих симптомов. Достаточно наблюдать за пациентом.
- На следующем этапе нарушение хорошо определяется и без специальных методов. Чаще всего выделяют коронарогенные и некоронарогенные отклонения. Здесь может проявиться и нарушения сердечного ритма, например, тахикардия. Всё это влияет на жизнь человека.
- Завершающая, терминальная стадия. Это явно запущенный случай, поддаётся лечению гораздо хуже. Именно на этом этапе начинается медленный переход в тяжёлое состояние. Следствие отсутствия лечения — смерть больного.
Нередко говорят о сердечной астме. В этом случае нарушения сердца отражаются не только на кровеносной системе, но и на лёгких. Возможно удушье.
Лечить можно при помощи средств мочегонного состава. Часто такие отклонения наблюдаются у детей.
Использованные источники:
Миокардиальная форма сердечной недостаточности
МИОКАРДИАЛЬНАЯ ФОРМА СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ.
Прямые повреждения миокарда могут быть вызваны инфекцией, интоксикацией, гипоксией, авитоминозом, нарушением венечного кровообращения и др. факторами. При этом нарушается образование макроэргов в кардиомиоцитах или использование их энергии. Это приводит к понижению сократительной способности сердца, а следовательно – к понижению ударного и минутного объема сердца, что влечет за собой повышение КДО (конечного диастолического объема ) и КДД (конечного диастолического давления) в желудочках сердца, а затем и повышение венозного давления.
Таким образом, всякая СН ведет к понижению МОС и повышению ВД. Это два главных признака и последствия сердечной недостаточности
На внутрисердечные механизмы компенсации накладываются и внесердечны е, они также направлены на восстановление МОС. Итак, недостаточность кровообращения сердечного типа начинается с уменьшения МОС, что влечет за собой понижение давления крови в аорте – это улавливается барорецепторами дуги аорты и синокаротидной зоны и происходит снижение импульсации с барорецепторов, это приводит к повышению тонуса симпатических нервов и определяет полноту клинических проявлений СН (тахикардия, одышка, отеки, цианоз). В результате возбуждения симпатической н.с. увеличивается частота и сила сердечных сокращений. Это определяет существенный признак СН — развитие тахикардии. Кроме того, под влиянием симпатических импульсов происходит сокращение вен, которые в норме содержат до 50 % всей циркулирующей крови. Это приводит к повышению венозного давления, увеличению венозного возврата.
Основные механизмы развития миокардиальной недостаточности
СН вызывается главным образом двумя группами причин:
-
оказывающими прямое повреждающее действие на миокард, обусловливающими функциональную перегрузку сердца.
Многочисленные факторы 1-й группы причин СН можно условно разделить на 3 подгруппы в зависимости от их природы:
-
физического характера — травма миокарда, сдавление сердца экссудатом, опухолью, действие электрического тока, лучистой энергии и т. п.; химического (в том числе биохимического) характера — высокие концентрации биологически активных веществ: адреналина, тироксина, ангиотензина; большие дозы лекарственных и нелекарственных веществ — разобщителей процесса окислительного фосфорилирования, блокаторов транспорта ионов кальция, ингибиторов транспорта электронов в цепи дыхательных ферментов митохондрий и т. п.; биологического происхождения — токсины, микробы, паразиты, вирусы.
К этой же группе причин СН следует отнести также недостаток (или отсутствие) в организме факторов, необходимых для адекватного функционирования сердца: витаминов, субстратов метаболизма, кислорода, ферментов, соединений, обладающих антиоксидантной активностью. Наиболее часто такая ситуация является следствием коронарной недостаточности.
Факторами, вызывающими СН вследствие перегрузки миокарда, могут быть:
-
чрезмерное увеличение количества притекающей к сердцу крови (увеличение «преднагрузки»); значительное повышение сопротивления, которое оказывается при ее изгнании из сердечных полостей в аорту и легочную артерию (увеличение «постнагрузки»); изменения в различных органах и системах: в самом сердце (пороки клапанов, уменьшение массы сократительного миокарда в результате его ишемии, инфаркта или кардиосклероза), в сосудистом русле (артериальная гипертензия. артериовенозное шунтирование), в системе крови (гиперволемия, полицитемия); нейрогуморальная дисрегуляция сердечной деятельности (чрезмерная активация симпатергических влияний на миокард, тиреотоксикоз и т. п.).
Как правило, СН является результатом действия патогенных факторов обеих групп — повреждающих миокард и вызывающих его перегрузку. Однако даже с учетом этого условия в развитии СН всегда можно определить ведущий механизм.
В связи с этим большинство современных исследователей [Meерсон Ф. З. 1965; Мухарлямов Н. М. 1978; Fledkenstein A. etal. 1967] выделяют два основных патофизиологических варианта СН:
-
в результате повреждения миокарда («миокардиальная» форма); вследствие функциональной перегрузки сердца («перегрузочная» форма).
В большинстве случаев СН развивается в результате сочетания прямого повреждения миокарда и его перегрузки — смешанная форма СН.
Помимо этих форм (их условно можно назвать первичными, или «кардиогенными»), встречаются также такие, которые обусловлены преимущественно первичным уменьшением притока крови к сердцу при нормальной его сократимости. Они могут быть результатом значительного снижения массы циркулирующей крови, нарушения диастолического расслабления сердца при его сдавлении жидкостью, накапливающейся в полости перикарда (экссудат, кровь), и других подобных состояний. Эти разновидности СН обозначают как вторичные, или «некардиогенные».
В условиях коронарной недостаточности в эксперименте или при ХИБС в клинике сердечная недостаточность нередко возникает при повреждении сердца вследствие его транзиторной ишемии, поскольку всякий приступ стенокардии приводит к преходящему снижению сократимости миокарда, а частые и постоянные приступы стенокардии закрепляют этот эффект [Комаров Ф. И. Ольбинская Л. И. 1978].
Таким образом, независимо от «пускового» механизма сердечной недостаточности (приступы стенокардии, очаговые изменения миокарда после острых инфарктов) развитие ее, степень выраженности, помимо других факторов (характер труда, образ жизни, сопутствующие заболевания и пр.), в значительной мере зависят от состояния коронарного кровообращения. В связи с этим оптимизация коронарного кровотока является одним из важных факторов в комплексе лечебных мероприятий сердечной недостаточности.
«Коронарная и миокардиальная недостаточность»,
Механизмы экстренной компенсации сократительной функции сердца
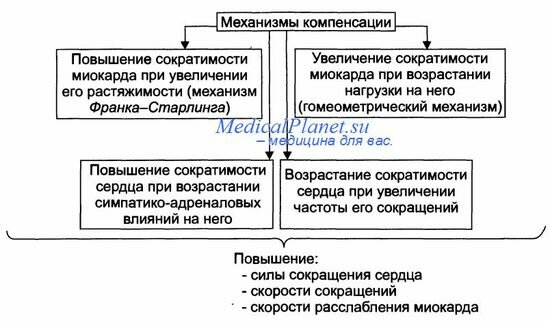
Механизмы экстренной компенсации сниженной сократительной функции сердца приведены на рисунке.
• Повышение сократимости миокарда при его растяжении притекающей кровью (механизм Франка-Старлинга). Обеспечивает увеличение развиваемого миокардом напряжения и скорости сокращения и расслабления.
— Увеличение напряжения. развиваемого сердцем, осуществляется в ответ на нарастающее растяжение миокарда. В связи с этим механизм Франка-Старлинга называют гетерометрическим, т.е. связанным с возрастанием длины мышечного волокна.
— Увеличение скорости сокращения и расслабления кардиомиоцитов развивается в связи с более быстрым выбросом Са 2+ из кальциевых депо (саркоплазматическая сеть) и последующим ускоренным закачиванием Са2+ (Са2+-АТФазы) в цистерны саркоплазматической сети.
 Экстренные механизмы компенсации сниженной сократительной функции сердца
Экстренные механизмы компенсации сниженной сократительной функции сердца
Увеличение силы сокращений миокарда в ответ на повышенную нагрузку. Происходит при неизменной длине миоцитов. Такой механизм называют гомеометрическим, поскольку он реализуется без значительного изменения длины мышечных волокон.
Возрастание сократимости сердца при увеличении ЧСС.
Повышение сократимости сердца в результате возрастания симпатико-адреналовых влияний. Характеризуется увеличением частоты и силы сокращений.
— Симпатическая иннервация миокарда осуществляется окончаниями аксонов адренергических нейронов шейного верхнего, шейного среднего и звёздчатого (шейно-грудного) ганглиев.
— Активация симпатических нервов вызывает положительный инотропный эффект. Увеличивается частота спонтанной деполяризации мембран водителей ритма, облегчается проведение импульса в волокнах Пуркинье, увеличиваются частота и сила сокращения типичных кардиомиоцитов.
— Действие катехоламинов на кардиомиоциты через бета1-адренорецепторы обусловлено рядом последующих событий: стимуляция бета-адренорецептора адреномиметиком (например, норадреналином) -> через G-белок активируется аденилатциклаза с образованием цАМФ -> активация цАМФ-зави-симой протеинкиназы -> фосфорилирование белка р27 сарколеммы -> в саркоплазму увеличивается вход кальция через открытые потенциалозави-симые Са2+-каналы -> усиливается кальций-индуцированная мобилизация Са2+ в цитозоль через активированные рецепторы рианодина -> в саркоплазме значительно повышается концентрация Са2+ -> связывание Са2+ с тропонином С снимает ингибирующее действие тропомиозина на взаимодействие актина с миозином -> образуется большее количество актомио-зиновых связей -> увеличивается сила сокращения.
Компенсаторная гиперфункция сердца
Функционирование названных выше механизмов обеспечивает экстренную компенсацию сократительной функции перегруженного или повреждённого миокарда. Это сопровождается значительным и более или менее длительным увеличением интенсивности функционирования сердца — его компенсаторной гиперфункцией.
Компенсаторная гипертрофия сердца
Гиперфункция миокарда обусловливает экспрессию отдельных генов кардиомиоцитов. Она проявляется увеличением интенсивности синтеза нуклеиновых кислот и белков. Ускорение синтеза нуклеиновых кислот и белков миокарда приводит к нарастанию его массы — гипертрофии. Биологическое значение компенсаторной гипертрофии сердца заключается в том, что увеличенная функция органа выполняется его возросшей массой.
Использованные источники:
Причины и механизмы развития миокардиальной формы сердечной недостаточности
Миокардиальная форма сердечной недостаточности развивается при непосредственном поражении миокарда, когда из функционирования выбывает участок сердечной мышцы (как, например, при инфаркте миокарда) или снижается сократительная функция миокарда в целом (как, например, при миокардитах, кардиомиопатиях, тотальном коронарокардиосклерозе).
Причины: инфекции, интоксикации,гиповитаминозы, коронарная недостаточность, аутоаллергические процессы.
Данная форма связана с нарушением энергетического обмена сердечной мышцы.
Миокардиальная сердечная недостаточность приводит к нарушению , как систолы(сокращения), так и диастолы (расслабления) сердца.
1)Нарушение обменных процессов
2)снижение образования энергии
3) снижение сократительной способности
4)снижение работы сердца
5)развивается в условиях гипофункции сердца
• Нарушение энергетического обмена в миокарде могут быть результатом недостаточности окисления, развития гипоксии, снижения активности ферментов, участвующих в окислении субстратов, и разобщение окисления и фосфорилирования
• Недостаточность субстратов для окисления чаще всего возникает вследствие уменьшения кровоснабжения сердца изменения состава притекающей к сердцу крови, а также нарушения проницаемости клеточных мембран.
• Склероз коронарных сосудов является наиболее частой причиной уменьшения кровоснабжения сердечной мышцы. Относительная ишемия сердца может быть результатом гипертрофии, при которой увеличение объёма мышечных волокон не сопровождается соответствующим увеличением числа кровеносных капилляров
• Метаболизм миокарда может быть нарушен как при недостатке(напр., гипогликемия), так и при избытке(напр.,при резком увеличении в притекающей крови молочной, пировиноградной кислот, кетоновых тел) некоторых субстратов. Вследствие сдвига рН миокарда возникают вторичные изменения активности ферментных систем, приводящие к нарушениям метаболизма
2. Патогенез диффузной дыхательной недостаточности.
Механизмы развития гипоксемии при дыхательной недостаточности
1. Альвеолярная гиповентиляция. Давление кислорода в альвеолярном воздухе меньше атмосферного в среднем на 1/3, что обусловлено поглощением О2 кровью и восстановлением его напряжения в результате вентиляции легких. Это равновесие динамическое. При уменьшении вентиляции легких преобладает процесс поглощения кислорода, а вымывание углекислого газа снижается. В результате развиваются гипоксемия и гиперкапния, что может иметь место при различных формах патологии — при обструктивных и рестриктивных нарушениях вентиляции легких, нарушениях регуляции дыхания, поражении дыхательной мускулатуры.
2. Неполная диффузия кислорода из альвеол. Причины нарушения диффузионной способности легких рассмотрены выше (см. раздел 16.1.2).
3. Увеличение скорости потока крови по легочным капиллярам.
Оно приводит к уменьшению времени контакта крови с альвеолярным воздухом, что отмечается при рестриктивных нарушениях вентиляции легких, когда уменьшается емкость сосудистого русла. Это характерно и для хронической обструктивной эмфиземы легких, при которой тоже имеет место уменьшение сосудистого русла.
4. Шунты. В нормальных условиях около 5% потока крови идет мимо альвеолярных капилляров, и неоксигенированная кровь снижает среднее напряжение кислорода в венозном русле малого круга кровообращения. Насыщение артериальной крови кислородом составляет 96-98%. Шунтирование крови может увеличиваться при повышении давления в системе легочной артерии, возникающем при недостаточности левых отделов сердца, хронической обструктивной патологии легких, патологии печени. Шунтирование венозной крови в легочные вены может осуществляться из системы вен пищевода при портальной гипертензии через так называемые портопульмональные анастомозы. Особенностью ги-
поксемии, связанной с шунтированием крови, является отсутствие лечебного эффекта от вдыхания чистого кислорода.
5. Вентиляционно-перфузионные расстройства. Неравномерность вентиляционно-перфузионных отношений свойственна нормальным легким и обусловлена, как уже было отмечено, силами гравитации. В верхних отделах легких кровоток минимальный. Вентиляция в этих отделах тоже снижена, но в меньшей степени. Поэтому от верхушек легких кровь оттекает с нормальным или даже повышенным напряжением О2, однако в связи с небольшим общим количеством такой крови это мало влияет на степень оксигенации артериальной крови. В нижних отделах легких, напротив, кровоток значительно повышен (в большей степени, чем вентиляция легких). Небольшое снижение напряжения кислорода в оттекающей крови при этом способствует развитию гипоксемии, так как увеличивается общий объем крови с недостаточным насыщением кислородом. Такой механизм гипоксемии характерен для застоя в легких, отека легких различной природы (кардиогенного, воспалительного, токсического).
Использованные источники:
