Можно ли по узи определить сердечную недостаточность
Видно ли сердечную недостаточность на ЭКГ
Содержание
Сердечная недостаточность (СН) — серьезный синдром, который может являться следствием как заболеваний сердца, так и некоторых других органов. При этом состоянии сердце не может справиться с кровоснабжением органов, и последствия бывают фатальными, поэтому очень важно как можно раньше обнаружить заболевание. Часто выявляют симптомы сердечной недостаточности на ЭКГ (электрокардиограмме), хотя есть и другие способы обнаружить СН.
Причины заболевания
 Сердечная недостаточность редко возникает в числе первых симптомов заболевания сердца.
Сердечная недостаточность редко возникает в числе первых симптомов заболевания сердца.
Как правило, она является следствием других проблем с этим органом:
- коронарная болезнь;
- кардиомиопатия;
- пороки клапанов;
- эндокардит;
- гипертония и так далее.
Причем если при остром инфаркте признаки СН могут проявиться в течение ближайших часов, поскольку умирает тот или иной участок миокарда, то при гипертонии болезнь может не заявлять о себе долгие годы.
Кроме сердечно-сосудистых проблем, СН может быть вызвана и некоторыми другими причинами, например:
- злоупотребление алкоголем;
- курение;
- проблемы со щитовидной железой;
- анемия и так далее.
 Несмотря на большое общее количество причин, чаще всего сердечная недостаточность сопутствует таким заболеванием, как повышенное давление и недостаточное кровоснабжение миокарда (ишемия или коронарная болезнь сердца).
Несмотря на большое общее количество причин, чаще всего сердечная недостаточность сопутствует таким заболеванием, как повышенное давление и недостаточное кровоснабжение миокарда (ишемия или коронарная болезнь сердца).
Человек должен внимательно следить за своим кровяным давлением, чтобы не допустить возможных осложнений. В идеале оно не должно превышать 130/85. Верхним пределом нормального давления считается показатель 140/90. При более высоком постоянном давлении у человека расширяются и изнашиваются сосуды, что снижает их эластичность. Миокард испытывает повышенную нагрузку, со временем изнашивается и уже не может нормально перегонять кровь. Поэтому, если давление постоянно превышает нормальные пределы, необходимо обратиться к врачу для назначения постоянной терапии.
Также случается, что выяснить причины появления сердечной недостаточности так и не удается — «на пустом месте» происходит утолщение сердечных стенок, орган гипертрофируется, кровообращение ухудшается без видимых на то причин. Часто такое наблюдается у молодых пациентов.
В этом случае можно говорить о генетической предрасположенности к СН.
Инфаркт миокарда далеко не всегда проходит в тяжелой форме, укладывая пациента в больницу. Иногда случается так, что человек переносит его и даже не подозревает об этом. В то же время инфаркт — это серьезная травма сердечной мышцы, после которой на ней могут появиться рубцы, растяжения, она может гипертрофироваться. В будущем это может отрицательно сказаться на работе «насосной станции» организма и, как следствие, на кровоснабжении органов.
Как проявляется СН
 Исходя из того, какая часть сердца страдает, симптомы появления сердечной недостаточности могут быть различными.
Исходя из того, какая часть сердца страдает, симптомы появления сердечной недостаточности могут быть различными.
Чаще всего пациент начинает ощущать следующее:
- одышка;
- нарушение ритма сердцебиения;
- головокружение, потемнение в глазах;
- на шее выступают вены;
- кожа бледнеет;
- ноги отекают по вечерам и начинают болеть.
Позднее может возникнуть так называемая водянка (в брюшной полости скапливается жидкость). Больной не может выполнять никакую физическую работу, после нее возникают приступы кашля, которые многие связывают с другими причинами, например, с курением.
Симптомы могут проявляться с различной интенсивностью, есть даже вероятность летального исхода. Поэтому при проявлении одного, а тем более нескольких явлений следует немедленно обратиться за медицинской помощью. В первую очередь нужно сделать электрокардиограмму. Вопрос о том, видно ли сердечную недостаточность на ЭКГ остается открытым, но она может помочь обнаружить другие заболевания, которые поспособствуют развитию СН и потребуют лечения сами по себе.
Разновидности сердечной недостаточности
 СН развивается по-разному в зависимости от причин, вызвавших ее.
СН развивается по-разному в зависимости от причин, вызвавших ее.
По характеру протекания выделяют два вида заболевания:
- острая сердечная недостаточность — наступает практически моментально, счет идет на часы и даже минуты, пациент подлежит немедленной госпитализации и экстренному лечению;
- хроническое состояние — при патологическом развитии болезни назначается комплексная терапия, направленная на купирование симптомов и улучшение жизни больного.
В зависимости от локализации СН делится на левожелудочковую и правожелудочковую. Для первого типа характерно наличие слабости, быстрой утомляемости и одышки. Это является следствием задержки жидкости в сосудах, снабжающих кровью легкие. При левожелудочковой недостаточности развиваются отеки нижних конечностей и распирающие ощущения в шейной области.
Симптомы обычно проявляются быстрее при правожелудочковой недостаточности, так как левый желудочек является самой мощной частью сердца, и обычно долгое время не поддается заболеванию. Однако, когда он все же «сдается», СН начинает развиваться стремительно.
Нью-Йоркской ассоциацией сердца была разработана классификация сердечной недостаточности по классам, в зависимости от степени проявления симптомов и накладываемых ограничений на образ жизни больного.
- Первый класс — физическая активность практически не ограничена, так как нагрузки не вызывают каких-либо отрицательных проявлений.
- Класс 2 — незначительные ограничения физической деятельности. В спокойном состоянии пациент чувствует себя нормально, но при нагрузках проявляется одышка, тахикардия и быстрое утомление.
- 3-й класс уже характеризуется серьезными ограничениями. Человек чувствует себя нормально только в состоянии полного покоя. При малейшей активности проявляются те же симптомы, что и при втором классе.
- При четвертом классе пациент не может выполнять никакую работу, так как отрицательные симптомы наличествуют даже в покое и усиливаются при малейшем напряжении.
Методы диагностики СН
 В медицине не существует специальной процедуры, предназначенной конкретно для диагностики сердечной недостаточности. Врач выбирает, как правило, несколько способов из существующих видов исследования в каждом индивидуальном случае.
В медицине не существует специальной процедуры, предназначенной конкретно для диагностики сердечной недостаточности. Врач выбирает, как правило, несколько способов из существующих видов исследования в каждом индивидуальном случае.
- Магнитно-резонансная томография. Считается самым безопасным обследованием, к тому же позволяет обнаружить СН на ранней стадии даже при полном отсутствии внешних проявлений.
- Коронарография. При этом исследовании в сосуды шеи и верхние конечности вводится катетер, который позволяет врачу изучить коронарные сосуды. Проводка проходит при помощи рентгена. Пациент при этом нуждается в госпитализации, хотя процедура не наносит значительных повреждений.
- Ангиография, как правило, проводится одновременно с предыдущей методикой, поскольку тоже требует использования рентгенографии. В кровь вводится краситель, видимый в рентгеновском излучении, и таким образом исследуют особенности сердечного кровотока
- Эхокардиограмма — ультразвуковое исследование, дающее понятие о наличии гипертрофии сердца и его работе.
- Допплеровское исследование проводится при помощи ультразвука, как правило, совместно с предыдущим пунктом. Служит для изучения кровотока и определения локализации недостаточности.
- Ядерная диагностика. Путем введения в кровь вещества, испускающего излучение, создается объемная модель сердца и циркуляция крови. Это исследование очень высокой точности, проследить можно даже малейший сбой.
- При стресс-тесте пациент выполняет особые упражнения с целью создать нагрузку на сердце с одновременным наблюдением путем эхокардиографии либо ядерного метода.
- Проводится анализ на присутствие в крови особого пептида, который повышается при сердечной недостаточности.
- Электрокардиограмма (ЭКГ), в том числе ее суточный мониторинг.
В отличие от остальных исследований, с ЭКГ знаком практически любой взрослый человек и даже подросток. Она относится к числу обязательных исследований и проводится во многих случаях, вплоть до гриппа и респираторных заболеваний.
ЭКГ проводится быстро, не доставляет человеку никакого дискомфорта, не подвергает его каким-либо травмирующим воздействиям или облучению. Поэтому ее проводят даже при диспансеризации и медосмотрах.
Что показывает электрокардиограмма
 ЭКГ используется не только для выявления сердечной недостаточности, но и других возможных проблем с сердцем. Она проводится следующим образом: пациент принимает положение лежа, после чего к рукам, ногам и грудной клетке подсоединяются электроды, передающие информацию в аппарат, который и распечатывает кардиограмму. Эти электроды улавливают любую электрическую активность сердца, даже самую слабую.
ЭКГ используется не только для выявления сердечной недостаточности, но и других возможных проблем с сердцем. Она проводится следующим образом: пациент принимает положение лежа, после чего к рукам, ногам и грудной клетке подсоединяются электроды, передающие информацию в аппарат, который и распечатывает кардиограмму. Эти электроды улавливают любую электрическую активность сердца, даже самую слабую.
ЭКГ показывает:
- частоту сердечного ритма;
- состояние миокарда (мышцы сердца);
- состояние сердца в целом.
Наиболее точно кардиография отражает ритм сердечных сокращений. На основании нее кардиолог определяет, имеется ли у пациента тахикардия (учащенное биение сердца), либо, наоборот, ритм излишне замедлен, имеются какие-либо сбои.
Соответственно определяется и комплекс дальнейшей уточняющей диагностики и лечения:
- наджелудочковая аритмия — назначаются лабораторные исследования и пересмотр существующего лечения;
- желудочковая аритмия — ангиограмма, тесты под физической нагрузкой, исследование кровоснабжения сердечной мышцы, иногда проводится имплантация специального прибора — ИКД (имплантируемый кардиовертер-дефибриллятор);
- ишемия либо перенесенный инфаркт — предписывается эхокардиография, ангиография, коронарное шунтирование с целью восстановления кровоснабжения миокарда;
- гипертрофия левого желудочка — рекомендуется провести допплерографию и эхокардиограмму.
Состояние сердечной мышцы считается несколько менее точным показателем, который можно извлечь из ЭКГ. Дело в том, что омертвевшая ткань особым образом реагирует на пропускаемые через нее электрические сигналы. Таким образом врач может определить, есть ли у пациента предрасположенность к инфаркту, имеются ли рубцы на мышечной ткани миокарда, отмершие участки мышцы и так далее.
Что касается общего состояния сердца, то здесь кардиограмма позволяет увидеть какие-либо проблемы только в случае наблюдения больного при интенсивных физических нагрузках.
Другие обследования с помощью ЭКГ
 Электрокардиография не всегда проводится таким способом, который знаком большинству людей, сделавших ее хотя бы раз.
Электрокардиография не всегда проводится таким способом, который знаком большинству людей, сделавших ее хотя бы раз.
В отдельных случаях применяются следующие методики:
- Исследование с применением физических нагрузок.
- Мониторинг по Холтеру (суточное наблюдение).
Для проведения исследования под нагрузкой разработано специальное оборудование, например, велосипед особой конструкции или беговая дорожка. Доктора советуют регулярно проводить такую кардиограмму курящим людям, гипертоникам, лицам с повышенным уровнем холестерина и так далее.
Нагрузка в ходе процедуры плавно увеличивается и параллельно проводится наблюдение. Тест показывает не только какие-либо нарушения, но и позволяет определить «запас прочности» сердца пациента. Физическая нагрузка увеличивается до той степени, когда пациент уже не может далее продолжать тест — таким образом узнается предел работоспособности.
Помимо ЭКГ, при тесте с физической нагрузкой измеряют показатель максимального потребления кислорода (Vo2) — он находится в тесной связи с количеством летальных исходов у пациентов с сердечной недостаточностью.
Когда в ходе увеличения нагрузки потребление кислорода перестает расти, считается, что нужно останавливать процедуру. При этом пациент резко устает и появляется одышка.
Больной в группе серьезного риска, когда показатель Vo2 составляет менее 10 мл/кг в минуту. Нормальным считается уровень Vo2, превышающий 18 мл/кг в минуту. Промежуточные показания считаются так называемой серой зоной, то есть не позволяют точно определить степень опасности для пациента. Также считается, что для женщин данный тест менее эффективен, чем для мужчин.
Еще проводится суточный мониторинг электрокардиограммы, или Холтеровское мониторирование. При этом исследовании больной носит на себе (например, на поясе) небольшое устройство, которое в течение одних или двух суток непрерывно отслеживает показатели работы сердца.
В целом электрокардиография, пускай и не самый точный и исчерпывающий метод обследования, но она дает предпосылок к проведению более тщательных исследований, либо, наоборот, избавляет пациента от лишних хлопот с дальнейшей диагностикой, в которой нет необходимости.
Использованные источники:
uziprosto.ru
Энциклопедия УЗИ и МРТ
УЗИ диагностика сердца: нормы и ультразвуковые патологии

Сердце – один из наиболее важных в поддержании жизни органов. Поэтому этот орган имеет довольно сложную как структурную, так и функциональную организацию. Для диагностики нарушений состояния сердца придумано или адаптировано множество методов диагностики: начиная с осмотра и заканчивая контрастной томографией. Однако не все методы могут одновременно показывать состояние как структуры, так и работы важнейшего мотора в режиме реального времени. Таким требованиям отвечает ультразвуковая диагностика.
Показания и противопоказания
Показания к проведению ультразвукового обследования сердца, как правило, определяются ещё во время клинического обследования.
- Плановое обследование новорожденным, подросткам в период интенсивного роста, спортсменам, а также женщинам при планировании беременности
- Нарушения ритма сердца
- Артериальная гипертензия
- После перенесённых острых сердечно-сосудистых патологий
- Клинические признаки изменения структуры сердца (расширение границ желудочков и предсердия, сосудистого пучка, патологическая конфигурация, шумы над точками клапанов)
- ЭКГ признаки нарушений в структуре или функции сердца
- При наличии данных за сердечную недостаточность
- При ревматических заболеваниях
- При подозрении на бактериальный эндокардит
- Подозрения на воспалительное заболевание сердца или перикарда по другой причине
- Наблюдение за динамикой лечения или контроль перед и после оперативного вмешательства на сердце
- Контроль при проведении пункции перикарда
Противопоказаний к проведению УЗИ сердца, как и противопоказания к проведению ультразвукового исследования на данный момент не имеется.
Существуют некоторые ограничения, например, при проведении процедуры трансторакального УЗИ сердца людям с выраженной подкожно-жировой клетчаткой или травмами в области проведения процедуры, при установленном кардиостимуляторе.

Существует сложность проведения УЗИ при повышенной воздушности лёгких, которые, увеличиваясь, прикрывают сердце, а смена фаз среды отражает ультразвук.
Подготовка
Перед проведением УЗИ сердца не требуется специальной подготовки, нет необходимости в диете или изменении питьевого режима. Важно, что беспокойство при проведении процедуры может несколько исказить результаты, ведь сердце – орган, который одним из первых реагирует на изменения настроения.
Процедура проходит безболезненно и безопасно, поэтому волноваться причин нет. Также перед УЗИ не рекомендуется использовать вещества, которые могут повлиять на ритм и проводимость сердца (не курить за 2 часа). При проведении чреспищеводного УЗИ исследования есть необходимость в анестезии: проводится местная анестезия полости рта и, при необходимости, общая анестезия для введения датчика.
Как проводится диагностика
Ультразвуковое исследование сердца может проводиться разными способами. Наиболее распространено применение трансторакального и чреспищеводного способов.
При трансторакальном способе УЗИ датчик устанавливается на область грудины в её средней и нижней третях и на левую область грудной клетки. Обследуемый при этом лежит на левом боку. На область проекции исследуемого органа наносится специальный акустический гель, облегчающий проведение ультразвука. Процедура продолжается обычно не более получаса.
Чреспищеводное УЗИ проводится после установки ультразвукового датчика в просвет пищевода. В последнем случае для проведения ультразвукового исследования нет препятствий в виде ткани лёгкого или возможной выраженной подкожно-жировой клетчатки.
Пищевод очень удобен для проведения исследования, так как он подходит очень близко к сердцу, а на уровне левого предсердия прилегает к нему непосредственно, без перикарда. Однако установка датчика в пищевод может принести значительные неудобства для обследуемого, в таких случаях требуется специфическая подготовка – общая анестезия.
Другим способом проведения ультразвуковой диагностики болезней сердечно-сосудистой системы является стресс-эхокардиография. Это метод подразумевает проведения УЗИ сердца после стимуляции его работы. Для этого могут быть использованы специальные препараты или физическая нагрузка.
Такой метод используется в диагностике ишемической болезни сердца, нарушений ритма или функциональной недостаточности клапанов (когда эти нарушения вызываются под контролем врача для её выявления и документирования).
Отдельно стоит ультразвуковая доплерография. Этот метод основан на отражении ультразвука за промежуток времени от изменившей своё положение точки и призван выявлять нарушения именно кровотока, конкретно для сердца – в его полостях. Определяя скорость и направление кровотока можно определять состояние клапанов: норму, недостаточность или стенозирование.

Диагностика сердца плода
Для определения состояния сердца плода используется другой метод – кардиотокография, который исследует частоту сердечных сокращений плода, ритм, ускорения и замедления с целью выявления внутриутробной гипоксии плода.
Результаты исследования: отклонения и нормы
Нормальные результаты
- На УЗИ сердца сначала рассматриваются и оцениваются показатели аорты. В восходящем отделе её диаметр в норме не превышает 40 мм. Легочная артерия в норме в пределах 11 – 22 мм.
- Показатели левого предсердия: его размер должен быть от 20 до 36 мм.
- Правый желудочек: толщина стенки – 2–4 мм, диаметр колеблется от 7 до 26 мм.
- Левый желудочек: конечный диастолический диаметр 37–55 мм,
- конечный систолический диаметр 26–37 мм,
- диастолический объём 55–149 мл,
- систолический объём 18–40 мл (соответственно, фракция выброса 55 – 65%),
- толщина задней стенки 9–11 мм.
- Толщина межжелудочковой перегородки 9–10 мм (несколько уменьшается в систолу).
- Максимальная скорость кровотока через митральный клапан 0,6 – 1,3 м/с,
- через трёхстворчатый клапан 0,3 – 0,7 м/с,
- площадь левого предсердно-желудочкового отверстия около 5 см², правого – около 6 см²,
- толщина створок должна быть не более 2 мм.
- Створки в норме гладкие, полностью смыкаются в систолу желудочков и пролабируют не более чем на 2 мм, в систолу предсердий открываются без стенозов.
- Аортальный клапан: площадь отверстия около 3–4 см².
Ультразвуковые признаки патологий
- Артериальная гипертензия и симптоматические артериальные гипертонии (синдром повышенного артериального давления при других заболеваниях) характеризуется картиной утолщения стенки левого желудочка. Возможны также находки, которые могут быть причиной гипертонии: коарктация аорты (сужение её после отхождения левой подключичной артерии от дуги – в месте артериальной связки) или нарушения нормальной работы аортального клапана (стеноз), расширение аорты в восходящем отделе. Кроме того, атеросклеротические бляшки, найденные в устье аорты, могут быть причиной артериальной гипертонии.
- Клапанные пороки сердца. Такие нарушения характеризуются стенозированием клапанных отверстий или наоборот недостаточностью клапанов. Наиболее часто поражается митральный клапан.

Стеноз митрального клапана
При его стенозе самым главным признаком будет являться уменьшение площади левого предсердно-желудочкового отверстия, раннее закрытие створок клапана (раньше, чем створок трёхстворчатого клапана), далее могут появляться признаки замедления открытия клапана в систолу предсердий, утолщение стенки левого предсердия, расширение его полости, намного позже – утолщение стенок правого желудочка и правого предсердия, снижение наполнения левого желудочка и, соответственно, выброса в аорту.
Недостатояность митрального клапана
Такая патология характеризуется наличием обратного тока крови (регургитацией) в систолу из левого желудочка обратно в левое предсердие: в лёгкой стадии это 30% фракции выброса, в средней – до 50%, в тяжёлой – большая часть объёма предсердия заполняется не за счёт крови из лёгочных вен, а из левого желудочка. Компенсаторно позднее развиваются гипертрофия стенки левого желудочка и увеличение его полости. Ревматические заболевания чаще всего вызывают именно такой порок сердца.
Патологии трёхстворчатого клапана
Клапанные пороки (стеноз и недостаточность) трёхстворчатого клапана встречаются реже, их УЗИ признаки сходны с таковыми при митральных пороках, за исключением отсутствия проявлений со стороны левых отделов сердца при трёхстворчатом стенозе.
- Аортальные пороки: для стеноза характерно снижение площади аортального отверстия, со временем развивается утолщение миокарда левого желудочка для того, чтобы противостоять сопротивлению створок. Аортальная недостаточность характеризуется неполным закрытием клапана в диастолу и, соответственно, частичной регургитацией крови в полость левого желудочка. Показатели те же: 30% заброса – для лёгкой степени тяжести, 30–50% для средней степени и более 50% – тяжёлая аортальная недостаточность (на УЗИ также определяется длина струи крови, забрасываемой в левый желудочек: соответственно по степеням тяжести 5 мм, 5–10 мм и более 10 мм).
- Пороки клапана лёгочной артерии по проявлениям сходны с аортальными, однако встречаются намного реже.
- Бактериальный эндокардит создаёт картину аортальной (как правило) недостаточности из-за изменения нормальной конфигурации створок клапана. Помимо изменений сердца, характерных для аортальной недостаточности, на УЗИ картине створок выявляются бактериальные вегетации, которые и являются основанием для постановки диагноза.
- Постинфарктное состояние.
Инфаркт миокарда, как правило, диагностируется с помощью более быстрых и простых методов исследования (ЭКГ), которые позволяют поставить диагноз острого состояния и начать неотложные мероприятия. Поэтому УЗИ используется больше для оценки нанесённого вреда сердечной мышце патологическим процессом и уточнении очага инфаркта.
Локализация очага – определение зоны изменённой эхогенности стенки левого желудочка, в том числе и рубцовой ткани и областей со сниженной или отсутствующей двигательной активностью.

Осложнениями инфаркта миокарда, выявляемыми на УЗИ, могут быть: аневризма сердца (выпячивание истончённой стенки левого желудочка в полость перикарда), разрыв межжелудочковой перегородки (выравнивание давления крови в левом и правом желудочках), разрыв стенки сердца и тампонада (заполнение полости сердечной сумки кровью, повышение там давления и нарушение работы сердца), разрыв сосочковой мышцы (она удерживает створку митрального клапана, соответственно при разрыве мышцы на УЗИ признаки недостаточности клапана) и другие.
После перенесённого инфаркта миокарда или в острый его период могут появляться нарушения проводимости или ритма сердечных сокращений.
- Нарушения ритма и проводимости миокарда.
Опять же, решающее значение в постановке диагноза решает электрокардиография, однако УЗИ может использоваться для уточнения характера нарушения: уточнение ритма сокращения отдельных камер, выявление изменений в структуре миокарда (постинфарктный рубец), которые могут быть причиной различных нарушений проводимости, экстрасистолий.
Перикардит бывает сухой (воспаление околосердечной сумки), выпотной (в полости появляется жидкость — экссудат) и констриктивный (после выпотного между листками перикарда могут образовываться фибриновые спайки, которые ограничивают движения сердца). Лучше на УЗИ можно определить именно скопление жидкости, которое выглядит как расширение гипоэхогенной полоски вокруг сердца. Также задачей УЗИ является контроль проведения пункционной иглы для аспирации этой жидкости.
Заключение
УЗИ на сегодняшний день является практически универсальным методом исследования нарушений в различных системах организма, в том числе и сердечно-сосудистой. ЭХО сердца с успехом применяется для выявления как органических, так и функциональных патологий сердца.
Использованные источники:
УЗИ сердца (эхокардиография)
Что такое УЗИ сердца или эхокардиография?
Врач не всегда может с полной уверенностью поставить точный диагноз на основании одного лишь клинического осмотра, так как в процессе аускультации (выслушивания) грудной клетки и области сердца он может только заподозрить какое-то заболевание. А вот для того, чтобы это подозрение подтвердить или опровергнуть, и назначается эхокардиография.
Эхокардиография и УЗИ сердца — это одно и то же, это инструментальный метод исследования, позволяющий визуализировать сердце и оценить его структурные особенности и основные гемодинамические показатели. Суть его состоит в применении ультразвуковых волн, способных отражаться от тканей организма с разной акустической плотностью. Аппарат для проведения исследования включает в себя источник ультразвука, который, отражаясь от тканей сердца, преобразуется в электрические импульсы. Эти электрические сигналы обрабатываются с помощью компьютера и подаются на монитор аппарата в виде специфического изображения. Эхография позволяет получить двухмерное изображение сердца в режиме реального времени.
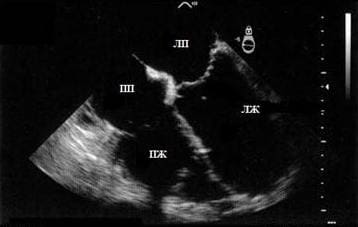
Так выглядит графическое изображение сердца на мониторе аппарата.
Исследование проводится через переднюю стенку грудной клетки в проекции сердца. В случаях, если это невозможно в силу технических сложностей (выраженное ожирение у пациента, травмы грудной клетки), датчик вводится через пищевод и оказывается в непосредственной близости от предсердий и желудочков. Эта разновидность эхокардиографии называется чрезпищеводное УЗИ сердца.
Также выделяют стресс-эхокардиографию, которая при выполнении определенных нагрузочных проб (с применением медикаментов или физической нагрузки) позволяет оценить сократимость различных отделов миокарда до нагрузки на сердце и после нее. Особенно актуально применение данного метода в совокупности с другими инструментальными методами обследования для диагностики ишемической болезни сердца.
Существует метод, дополняющий УЗИ сердца, основанный на эффекте допплера – способности ультразвука изменять частоту в зависимости от скорости движения исследуемого объекта (в данном случае эхо – сигнал отражается от движущихся форменных элементов крови). При УЗИ сердца с допплером получается цветное изображение тока крови в предсердиях и желудочках.
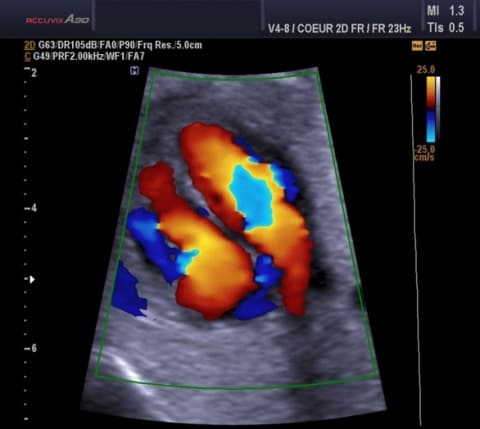
УЗИ сердца с допплером (допплерография, УЗДГ, ЦДК). Плод. Сердце.
Непосредственно эхокардиография позволяет визуализировать сердце, увидеть его анатомические особенности, определить размер, увеличение или уменьшение камер сердца (предсердий и желудочков), оценить сократимость миокарда и наличие постинфарктных рубцов, а допплер помогает увидеть врачу движение крови в сердце (гемодинамику) и определить, есть ли нарушения в правильном потоке крови в полостях сердца (например, регургитация – обратный заброс крови).
Показания к УЗИ сердца (эхокардиографии)
Для чего необходима эхокардиография? Метод ультразвуковой кардиографии достаточно широко распространен в кардиологии и кардиохирургии в силу своей доступности и неинвазивности (отсутствие механического проникновения в органы и ткани организма).
Показаниями для проведения УЗИ сердца являются:
1. Плановое обследование:
— новорожденных детей – необходимо для диагностики врожденных аномалий или пороков сердца;
— подростков – проводится с целью выявления функциональных отклонений в работе сердца, т. к. в период интенсивного роста опорно-двигательного аппарата рост сердца может запаздывать, в связи с чем возрастает нагрузка на сердечно – сосудистую систему;
— беременных женщин – проводится для оценки деятельности сердечно–сосудистой системы с последующим решением вопроса о возможности самостоятельного родоразрешения (при необходимости, например, при не диагностированных ранее заболеваниях сердца и крупных сосудов)
— спортсменов – с целью анализа структурных и функциональных изменений, возникающих в сердце лиц, профессионально занимающихся спортом
2. Диагностика заболеваний эндокарда (внутренняя оболочка) и клапанов сердца:
— бактериальный эндокардит, а также заболевания, могущие привести к его развитию – ангина, ревматическая лихорадка, скарлатина, внутривенное употребление наркотиков, бактериемия;
— врожденные и приобретенные пороки сердца;
— тромбы в полостях сердца
3. Диагностика заболеваний миокарда (сердечной мышцы):
— миокардиты;
— ИБС (ишемическая болезнь сердца), в том числе инфаркт миокарда;
— нарушения ритма и проводимости (аритмии сердца);
— кардиомиопатии (эндокринного, токсического, алкогольного происхождения);
— опухоли сердца
4. Диагностика заболеваний перикарда (сердечной «сумки», оболочки сердца):
— перикардиты
5. Артериальная гипертония
6. Хроническая сердечная недостаточность
7. Пороки развития или патологические состояния крупных сосудов (аневризма аорты).
8. Оценка состояния сердца и сердечной деятельности после медикаментозной терапии вышеуказанных заболеваний
9. Оценка состояния клапанов сердца и состояния сердечной мышцы в целом после хирургических вмешательств (протезирование или восстановление клапанов, установление искусственного кардиостимулятора, кардиохирургическое лечение инфаркта миокарда и др).
Противопоказания к проведению УЗИ сердца (эхокардиографии)
Противопоказаний для проведения УЗИ сердца нет. Существуют технические сложности, когда проведение УЗИ сердца невозможно в силу следующих причин: наличие у пациента высокой степени ожирения, тяжелые травмы грудной клетки, наличие у больного тяжелой хронической обструктивной болезни легких с повышенной воздушностью легочной ткани (из-за чего сердце прикрыто легкими и не доступно для проникновения ультразвука).
Подготовка для проведения УЗИ сердца
Специальной подготовки УЗИ сердца не требует. Пациент накануне проведения процедуры может соблюдать обычный распорядок дня. В отличие от исследования других органов, нет необходимости выполнять исследование натощак или изменять питьевой режим.
Как проводится эхокардиография?
Как правило, процедура проводится в условиях поликлиники (амбулаторно), если пациент заранее не был направлен врачом в стационар с лечебно-диагностической целью. Следует заметить, что УЗИ сердца не имеет никакого отношения к радиоактивному излучению, совершенно безопасно и безвредно, и поэтому может использоваться многократно.
В назначенное время пациент приходит в поликлинику и медсестра приглашает его в кабинет ультразвуковой диагностики. Далее исследуемый укладывается на кушетку в положении лежа на спине или на левом боку (в зависимости от рекомендаций врача), врач наносит на кожу грудной клетки в проекции сердца прозрачный гель (проводник, обеспечивающий лучшее прохождение ультразвука через кожу) и «скользит» датчиком по коже в различных точках доступа к сердцу. Точки доступа на грудной клетке – параллельно грудине слева, над грудиной в области яремной ямки, под грудиной ближе к левому подреберью, в области верхушки сердца под левым соском.
Полученные данные обрабатываются компьютером и выводятся на монитор в виде графического изображения и показателей работы сердца, далее врач все это анализирует и выдает свое заключение.
В процессе исследования у подавляющего большинства людей неприятных ощущений не наблюдается. Весь процесс занимает 20 – 30 минут, после чего пациенту выдается заключение, и он может идти домой (если, конечно, не выявлено серьезных заболеваний сердца, требующих немедленной госпитализации в стационар). Данное заключение необходимо предоставить своему лечащему врачу.
Расшифровка результатов исследования: что покажет УЗИ сердца
Разумеется, пациенту, не имеющему медицинского образования, сложно понять написанное в заключении. Но все-таки попробуем немного разобраться хотя бы в основных показателях работы сердца, полученных по УЗИ. Нормальные значения этих показателей могут варьировать в зависимости от аппаратуры в том или ином лечебном учреждении. Итак, к ним относятся:
— корень аорты – 20-40 мм.
— правый желудочек – 7-23 мм;
— правое предсердие – 27-45 мм;
— левое предсердие – 19-40 мм;
— левый желудочек: КДО (конечный диастолический объем, объем крови в расслабленном желудочке в момент диастолы) – 65-123 мл; КДР (конечный диастолический размер) – 46-57 мм; КСО (конечный систолический размер, размер желудочка в момент выброса крови в аорту – систолу) 31-43 мм;
— толщина межжелудочковой перегородки – 7-11 мм;
— легочной ствол (диаметр) — 16-25 мм;
— фракция выброса (ФВ) – 55-60%;
— ударный объем (УО) – объем крови, выбрасываемый левым желудочком в аорту за одно сердечное сокращение;
— также оценивается количество и подвижность створок клапанов, их утолщение, сужение или расхождение; наличие или отсутствие регургитации (обратного заброса крови в предсердия); общая сократимость миокарда и наличие зон акинезии и гипокинезии (отсутствие или снижение сокращений миокарда в определенных участках); состояние перикарда (наличие или отсутствие выпота в перикардиальной полости – полости между сердечной мышцей и наружной оболочкой сердца, перикардом).
Изменения показателей встречаются при различных заболеваниях. Так, изменения корня аорты могут свидетельствовать об атеросклерозе аорты или ее аневризме; увеличение полостей предсердий и/или желудочков о наличии дилатационной кардиомиопатии, хронической сердечной недостаточности, недостаточности клапанов сердца с регургитацией.
Утолщение сердечной мышцы (гипертрофия миокарда) характерно для артериальной гипертонии; снижение сократимости миокарда общее или в отдельных зонах для острого инфаркта миокарда или формирования постинфарктного рубца.
Фракция выброса и ударный объем позволяет в целом оценить работу сердца, могут быть снижены при многих патологических процессах в сердечно-сосудистой системе. Изменения створок клапанов, разнонаправленность их движения, сужение или расширение может говорить о наличии у пациента пороков сердца (стеноз атриовентрикулярных отверстий или недостаточность клапанов).
В любом случае, только врач в процессе очного осмотра будет решать о том, есть ли нарушения в работе сердца, сопоставимы ли они с клиническими симптомами, требуются ли дополнительные методы диагностики, нужно ли лечение и где — в стационаре или в поликлинике по месту жительства. Самостоятельный анализ заключения УЗИ сердца без участия лечащего врача чреват угрозой здоровью и жизни, если речь идет о серьезных заболеваниях по результатам обследования.
Возможны ли осложнения при проведении УЗИ сердца?
Вследствие безопасности процедуры, осложнений при эхокардиографии нет. Единственным недостатком можно назвать возникновение аллергической реакции на месте нанесения на кожу геля – проводника у лиц, предрасположенных к аллергии. Но это встречается очень редко и значимого клинического значения не имеет, так как польза от исследования превышает риск развития аллергии.
Использованные источники:
Что показывает УЗИ сердца, какие болезни можно выявить
Из этой статьи вы узнаете: как проводится УЗИ сердца (Эхо КГ), нужна ли специальная подготовка к процедуре. Кому назначают этот метод диагностики, что он показывает. Расшифровка результатов УЗИ сердца и нормы.
С помощью УЗИ сердца можно подробно исследовать структуру этого органа и оценить его способность к перекачиванию крови. С помощью Эхо КГ можно увидеть размер всех камер сердца, толщину стенок и перегородок, площадь отверстий клапанов и диаметр магистральных сосудов, отходящих от сердца, скорость тока крови через клапаны, объем крови, выбрасываемой камерами сердца.
С помощью данного метода можно диагностировать органические пороки сердца, аномалии клапанов, кардиомиопатии, нарушения сократительной способности миокарда, заболевания крупных сосудов, отходящих от сердца (аорты, легочного ствола).
Этому исследованию отводится главная роль в диагностике сердечно-сосудистых патологий, так как оно очень информативно, безопасно для людей любого возраста, абсолютно безболезненно, не требует долгой подготовки пациента.

Направление на УЗИ сердца можно взять у кардиолога. Проводит процедуру специалист ультразвукового исследования.
Показания к проведению
Эхо КГ делают всем пациентам с подозрением на сердечные заболевания.
Такие люди обычно приходят к кардиологу с жалобами на сильное сердцебиение, дискомфорт или боль в груди, утомляемость, отеки, одышку. Это типичные симптомы хронической сердечной недостаточности.
Также на УЗИ могут направить человека, у которого выявили отклонения на ЭКГ, даже если какие-либо неприятные симптомы отсутствуют.
Эхо КГ желательно проходить в профилактических целях:
- раз в 1–2 года здоровым детям и молодым взрослым;
- раз в год – спортсменам;
- раз в полгода-год людям старше 60 лет;
- раз в 6 месяцев тем, кто страдает хроническими сердечно-сосудистыми заболеваниями, и тем, у кого есть небольшие врожденные пороки сердца, протекающие бессимптомно;
- всем беременным женщинам (УЗИ сердца матери обязательно и, если есть показания, УЗИ сердца плода).
Какие заболевания можно выявить
С помощью Эхо КГ диагностируют:
- гипертрофию или дилатацию камер сердца;
- кардиомиопатии;
- стеноз аортального, трикуспидального, митрального или пульмонального клапана;
- недостаточность любого клапана;
- пролапс митрального клапана;
- заболевания грудного отдела аорты (расслоение, аневризму, гематому, разрыв);
- недостаточность левого желудочка или других отделов сердца;
- дефект межпредсердной или межжелудочковой перегородки;
- тромбоз сердца;
- перикардит;
- Тетраду Фалло и другие редкие пороки сердца.

Подготовка к проведению
Какая-либо специальная сложная подготовка не требуется.
Есть только несколько рекомендаций:
- За сутки до процедуры лучше не употребляйте алкоголь, кофе, крепкий чай.
- В день, когда вам делают УЗИ (или по крайней мере за 2–3 часа до него), не курите.
- Если вы принимаете какие-либо медикаменты, предупредите об этом кардиолога, который направил вас на УЗИ сердца. Возможно, он посоветует пропустить прием лекарств в день процедуры.
- В течение последних 10 минут перед обследованием посидите и расслабьтесь.
С собой вам нужно будет иметь простынь, чтобы постелить ее на кушетку, и полотенце, чтобы вытереть остатки геля с тела. Можно взять одно большое полотенце, оно заменит и простынь.

Проведение процедуры
УЗИ делают таким образом:
- Вы снимаете всю одежду выше пояса.
- Ложитесь на кушетку на спину или на левый бок.
- Врач наносит на грудную клетку специальный гель для УЗИ и водит по телу специальным датчиком.
- Изображение сердца выводится на монитор врача, и он сразу же записывает полученные данные.
- Процедура длится 10–15 минут.
- По окончании вы встаете, вытираете кожу от остатков геля и одеваетесь.
- Расшифровать полученные показатели может сам УЗИ-специалист, но окончательный диагноз ставит кардиолог, который давал вам направление.

Показатели Эхо КГ в норме
В таблице приводим нормы для взрослых. Отклонения от нормы не всегда свидетельствуют о заболеваниях и могут оказаться индивидуальной особенностью организма. Не придумывайте себе болезни сами, если ваши показатели УЗИ сердца не полностью соответствуют норме – диагноз может поставить только кардиолог. Если вы не уверены в поставленном диагнозе, обратитесь к другому кардиологу.
Использованные источники:
