Сердечно легочная недостаточность 4 степени
Диагнозы > Сердечная недостаточность
Механизм и причины развития сердечной недостаточности
Снижение сократительной функции сердца, а также весь комплекс симптомов, связанных с этим, получили название «сердечная недостаточность» (СН). Основной механизм развития этого состояния — несоответствие между нагрузкой на сердце и его функциональными возможностями. Приводят к сердечной недостаточности следующие заболевания сердца: инфаркт миокарда, ишемическая болезнь сердца, врожденные и приобретенные пороки сердца. Причинами развития СН могут стать патология со стороны бронхо-легочной системы (хроническая обструктивная болезнь легких, бронхиальная астма) и болезни легочных сосудов, например, первичная легочная гипертензия.
Из факторов, повышающих риск развития сердечной недостаточности, стоит отметить артериальную гипертензию, серьезные соматические заболевания (анемия, гипертиреоз), тяжелые инфекции.
Две формы сердечной недостаточности
Выделяют две основных формы сердечной недостаточности, а именно: правожелудочковую и левожелудочковую. Ведущие симптомы СН первого типа — это затруднение кровообращения по большому кругу, что проявляется чувством тяжести в правом подреберье, отеками ног. Отеки иногда могут возникать и в брюшной полости — развивается так называемый асцит, когда в животе накапливается большое количество жидкости. Левожелудочковая недостаточность, в основном, проявляется одышкой, поэтому этот тип недостаточности называется сердечной астмой. Одышка усиливается во время физической нагрузки, очень часто пациенты принимают вынужденное положение для облегчения дыхания.
Крайней степенью левожелудочковой недостаточности является отек легких, проявляется который резкой одышкой, пропотеванием жидкости в легкие и острой дыхательной недостаточностью. Существует 4 степени сердечной недостаточности — от первой, самой легкой, до четвертой, проявляющейся выраженным ограничением физической активности.
Методы диагностики СН
Диагноз СН, как правило, ставят кардиологи в ходе обследования, которое включает в себя ЭКГ (электрокардиографию) или холтеровское мониторирование (запись ЭКГ на протяжении суток), СМАД (суточное мониторирование артериального давления), биохимический анализ крови, УЗИ сердца, рентгенографию органов грудной клетки.
Основные принципы лечения
Лечение хронической сердечной недостаточности — тяжелая задача, так как резервы сердца уже исчерпаны. В основном врачи назначают лекарства, улучшающие сердечный метаболизм, повышающие сократительную способность сердца. Основная задача — лечение причины заболевания. При пороках развития сердца возможно хирургическое лечение, нарушения ритма исправляют медикаментозным путем и малоинвазивными кардиохирургическими вмешательствами. Отек легких лечится в отделении интенсивной терапии, и в крайне тяжелых случаях больных переводят на искусственную вентиляцию легких.
Прогноз при СН недостаточности определяется ее степенью. При 3–4 степени прогноз крайне неблагоприятный, так как такая СН обычно приводит к летальному исходу. При 1–2 степенях прогноз достаточно благоприятный, но главное — не допустить прогрессирования заболевания. Современные лекарственные препараты позволяют обеспечить пациентам достаточно комфортную жизнь.
Большое значение имеет профилактика СН. Все дети проходят обязательное УЗИ сердца на предмет выявления врожденных пороков. В случае обнаружения такой патологии проводится, как можно более раннее, хирургическое лечение. Пациенты с хронической сердечно-сосудистой патологией должны обязательно проходить регулярные осмотры у кардиолога с последующей коррекцией лечения. Пациенты с СН должны вести здоровый образ жизни — не допускаются курение и употребление алкоголя, рекомендуется санаторно-курортное лечение. Обязательно нужно ограничить физические нагрузки, но это не значит, что пациент должен вести гиподинамичный образ жизни. Регулярные прогулки на свежем воздухе благоприятно сказываются на здоровье сердца.
Информация размещена на сайте только для ознакомления. Обязательно необходима консультация со специалистом.
Если вы нашли ошибку в тексте, некорректный отзыв или неправильную информацию в описании, то просим вас сообщать об этом администратору сайта.
Отзывы размещенные на данном сайте являются личным мнением лиц их написавших. Не занимайтесь самолечением!
Использованные источники:
Каков прогноз жизни при сердечной недостаточности?
- Особенности сердечной недостаточности
- Причины данного явления
- Симптомы заболевания
- Патогенез и этиология
- Лечение заболевания
- Каков прогноз жизни?
Даже в наши дни скептики продолжают утверждать, что если поставлен диагноз сердечная недостаточность, прогноз жизни неутешительный. Он зависит от многих факторов, которые не всегда подвластны человеку.
 В то же время кардиологи всего мира настаивают на тезисе, что при сердечной недостаточности прогноз жизни зависит от эффективности и своевременности лечения. Такое утверждение вполне вписывается в концепцию развития медицины, и смертность при заболевании сердца постепенно снижается.
В то же время кардиологи всего мира настаивают на тезисе, что при сердечной недостаточности прогноз жизни зависит от эффективности и своевременности лечения. Такое утверждение вполне вписывается в концепцию развития медицины, и смертность при заболевании сердца постепенно снижается.
Особенности сердечной недостаточности
 В общем понимании, сердечная недостаточность представляет собой сложный синдром, характеризующийся нарушениями в системе наполнения желудочков кровью и выброса ее ими. Она не является самостоятельной болезнью, а порождается серьезными заболеваниями.
В общем понимании, сердечная недостаточность представляет собой сложный синдром, характеризующийся нарушениями в системе наполнения желудочков кровью и выброса ее ими. Она не является самостоятельной болезнью, а порождается серьезными заболеваниями.
Сердечная недостаточность классифицируется по нескольким признакам. По течению синдрома принято выделять впервые возникшую (острую), транзиторную и хроническую формы. По гемодинамическим характеристикам подразделяется на систолическую, диастолическую и смешанную недостаточность. С учетом механизма патогенеза принято разделять компенсированную и декомпенсированную форму.
Процесс патогенеза разделен на четыре стадии, а тяжесть сердечной недостаточности оценивается путем разделения на четыре класса (I — IV). Система оценки по классам одобрена ВОЗ и включает следующие критерии. Класс I включает заболевание, когда обычная физическая нагрузка не вызывает ощутимых отклонений (одышки, учащенного биения сердца и т.д.). Класс II признает небольшие ограничения физической активности, так как обычный ее объем вызывает быструю утомляемость и одышку. Для класса III характерно значительное снижение нагрузок, потому что даже пониженная активность вызывает признаки сердечной недостаточности. Наконец, класс IV подразумевает исключение физических нагрузок: любое их проявление вызывает приступы заболевания. Требуется полный покой — в противном случае прогноз жизни неутешительный.
Причины данного явления
 Сердечная недостаточность возникает вследствие болезней сердца и некоторых других внутренних органов и сосудистой системы. В настоящее время признаются следующие причины:
Сердечная недостаточность возникает вследствие болезней сердца и некоторых других внутренних органов и сосудистой системы. В настоящее время признаются следующие причины:
- генетическая предрасположенность;
- токсическое воздействие (алкоголь, наркотики, некоторые медицинские препараты);
- болезни воспалительного характера: миокардиты, болезни тканей, болезнь Чагоса и т.д.;
- тахиаритмическое влияние;
- послеродовой эффект;
- нарушение обменных процессов;
- амилоидоз;
- воздействие стрессов.
Наиболее распространенными причинами становятся следующие патологии:
- ишемическая болезнь (инфаркты, кардиосклероз);
- гипертония;
- пороки клапанов сердца (врожденные и приобретенные);
- мерцательная аритмия;
- кардиомиопатии разного острого характера.
Хронические формы появляются в результате аномального увеличения размеров сердца, например, за счет болезнетворного наращивания мышечной массы для дополнительного выброса крови. Другой причиной становится гипертрофия левого желудочка сердца под воздействием болезней.
Симптомы заболевания
 Важными признаками сердечной недостаточности является одышка и отеки конечностей. На начальных стадиях одышка возникает лишь при больших физических нагрузках, но по мере развития заболевания она возникает чаще и при сравнительно небольшой физической активности. В конце концов это перерастает в ортопноз, когда одышка вдруг проявляется в лежачем состоянии, заставляя человека принять сидячее состояние. Такое явление свидетельствует о том, что желудочек сердца не справляется с повышенным потоком крови, поступающем в него в лежачем состоянии человека. Оно же может вызвать кашель ночью, который является рефлексивной защитой организма.
Важными признаками сердечной недостаточности является одышка и отеки конечностей. На начальных стадиях одышка возникает лишь при больших физических нагрузках, но по мере развития заболевания она возникает чаще и при сравнительно небольшой физической активности. В конце концов это перерастает в ортопноз, когда одышка вдруг проявляется в лежачем состоянии, заставляя человека принять сидячее состояние. Такое явление свидетельствует о том, что желудочек сердца не справляется с повышенным потоком крови, поступающем в него в лежачем состоянии человека. Оно же может вызвать кашель ночью, который является рефлексивной защитой организма.
Другой синдром характерен для застойных форм болезни — сердечная астма. Такая астма проявляется ночью и выражается в сильной одышке, вынуждающей человека быстро сесть. Приступ продолжается довольно долго (десятки минут) и вызывает чувство тревоги, а иногда даже страха.
Отеки начинают проявляться в конце рабочего дня и на первой стадии образуются только на стопах и нижней части голени, к утру — исчезают. В процессе развития сердечной недостаточности отеки переходят на икры и бедра. На тяжелой стадии отеки могут развиться в области поясницы и крестца, а порой достигают груди и лица. К другим симптомам можно отнести усиленное сердцебиение, утомляемость, бессонницу, раздражительность, неприятные ощущения в области сердца, увеличение печени, появление избытка жидкости в плевральной и брюшной полости.
Патогенез и этиология
 Началом сердечной недостаточности считается снижение ударного и минутного объема, вызывающее сбои в перфузии тканей; при ишемической болезни такое явление объясняется повреждением миокарда. При инфаркте миокарда поражение сердечной мышцы вызывает нарушения функций левого желудочка. Если больной пережил приступ, то на фоне этих повреждений развивается сердечная недостаточность.
Началом сердечной недостаточности считается снижение ударного и минутного объема, вызывающее сбои в перфузии тканей; при ишемической болезни такое явление объясняется повреждением миокарда. При инфаркте миокарда поражение сердечной мышцы вызывает нарушения функций левого желудочка. Если больной пережил приступ, то на фоне этих повреждений развивается сердечная недостаточность.
Другой механизм патогенеза вызван эффектом «спящего» миокарда, что является рефлексом на снижение кровотока. Такое состояние миокарда не позволяет обеспечить необходимое сокращение кардиомиоцитов, что также приводит к дисфункции желудочка. Длительная гибернация сердечной мышцы приводит к некрозу и рубцеванию тканей.
Еще одной составляющей патогенеза является нарушение функции эндотелия коронарных сосудов. Это провоцирует активизацию нейрогормонов, которые приводят к развитию хронической формы сердечной недостаточности. Одновременно повышается проницаемость стенок для липидов, которые вызывают прогрессирование атеросклероза и тромбоза.
Под влиянием происходящих нарушений активизируется симпатикоадреналовая система, что в конечном итоге, приводит к усилению перфузии тканей. Почки увеличивают выработку ренина, который способствует появлению ангиотензина. Он создает перегрузку на миокард и стимулирует альдостерон к накоплению жидкости. В процессе участвует еще ряд механизмов, но в целом важнейшую роль в патогенезе играет искажение нейрогуморального регулирования из-за аномальной перфузии тканей. Расширение дистрофических изменений в миокарде, накопление в организме натрия и водяной жидкости, повышение объема циркулирующей крови приводит к неправильному сокращению и расслаблению сердечных мышц, дилатации полости, т.е. к проявлению характерных симптомов сердечной недостаточности.
Лечение заболевания
 Прогноз жизни человека, страдающего сердечной недостаточностью, зависит от эффективности лечения. Такое лечение должно предусматривать как медикаментозные, так и немедикаментозные методы. Прежде всего необходимо строго дозировать физические нагрузки в соответствии с классом недуга. При достижении стабилизации состояния следует проводить комплексную реабилитацию — лечебную гимнастику в субмаксимальном режиме.
Прогноз жизни человека, страдающего сердечной недостаточностью, зависит от эффективности лечения. Такое лечение должно предусматривать как медикаментозные, так и немедикаментозные методы. Прежде всего необходимо строго дозировать физические нагрузки в соответствии с классом недуга. При достижении стабилизации состояния следует проводить комплексную реабилитацию — лечебную гимнастику в субмаксимальном режиме.
Важнейшим этапом лечения является ограничение употребления поваренной соли до 3-4 г в день. Это снизит концентрирование жидкости в организме и значительно уменьшит потребность в диуретиках. Нормирование приема жидкости до 1,5 л в день позволяет снизить нагрузку сердца. Ингаляции кислорода приводят к уменьшению одышки, увеличению его доступа к тканям, снижают напряжение дыхательных мышц.
Терапевтическое лечение сердечной недостаточности следует проводить комплексно по группам воздействия. Контроль факторов риска заболевания предусматривает:
- Полный отказ от курения.
- Лечение гипертензии.
- Лечение дислипидемии.
- Антигипергликемическое лечение.
- Реваскуляризацию миокарда.
- Исключение токсичных веществ.
Поддерживающее и укрепляющее лечение:
- Назначение эналаприла, рамиприла и лизиноприла.
- Использование блокаторов рецепторов ангиотензина: валсартана, кандесартана, лосартана.
- Прием диуретиков (торсемид и другие).
- Бета-блокаторы.
- Применение антагонистов альдостерона: верошпирона, дигоксина, допамина и других средств.
Для декомпенсации следует применить инфузию нитроглицерина; эналаприл, дигоксин; левосимендан. Лечение отеков проходит эффективно при приеме фуросемида, комбинации диуретиков, ацетазоламида, повышения дозы торасемида.
Инвазивное лечение сердечной недостаточности включает следующие мероприятия:
- Коронарное шунтирование.
- Коррекцию митральной недостаточности.
- Ресинхронизирующую терапию.
- Использование кардиовертера-дефибриллятора.
- Трансплантацию сердца.
Каков прогноз жизни?
Прогноз жизни человека при сердечной недостаточности зависит от тяжести процесса. В России возникновение опасной стадии заболевания чаще всего обусловлено поздним обращением к врачу.
Повышают тяжесть развития процесса сопутствующие болезни: пневмония, гипертония, грипп и т.д. а также частые стрессы и грязная экология.
Если посмотреть на статистику, то прогноз жизни при сердечной недостаточности вызывает мало оптимизма: до 41% смертности от болезней приходится на сердечную недостаточность. Но та же статистика показывает, что своевременное лечение и применение современных эффективных средств снижают смертность даже в тяжелейшей фазе более чем на 30%. На первых стадиях сердечную недостаточность можно полностью стабилизировать.
Использованные источники:
Сердечно легочная недостаточность: степени, причины, диагностика
Наше тело – это сложнейшая система, состоящая из множества клеток, тканей и органов, тесно сплетенных между собой. Все они находятся в постоянном взаимодействии и в норме функционируют, как сложный часовой механизм. Поэтому сбой в каком-то из участков этой отлаженной системы отрицательно сказывается на функционировании всего тела. А если нарушается работа основных жизненно важных органов, то сбои носят особенно серьезный характер. Как раз к таким опасным нарушениям относится и сердечно легочная недостаточность, степени которых рассмотрим на этой странице «Популярно о здоровье» и уточним, как осуществляется диагностика данной патологии.
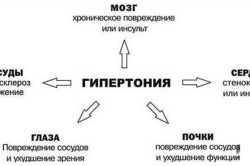
При сердечно-легочной недостаточности (С-Л Н) медики говорят о несостоятельности деятельности и дыхательной, и сердечно-сосудистой системы. В основе такой патологии находится легочная гипертензия (повышение давления в легочной артерии), а также патологическое изменение размеров (гипертрофия) правого сердечного желудочка, которая дополняется проявлениями дефицита кровообращения.
С-Л недостаточность – причины:
Итак, СЛН возникает у пациентов со стойкой легочной гипертензией, которая на определенном этапе своего развития приводит к срыву компенсаторных механизмов (когда организм еще пытается справиться с патологией, используя собственные ресурсы). При этом увеличенный правый желудочек сердца перестает полноценно перекачивать поступающую в него венозную кровь. Существует довольно много факторов, которые способны привести к развитию сердечно-легочной недостаточности, и все их можно разделить на три основных группы: бронхолегочные, сосудистые, а также торакодиафрагмальные (связанные с деформацией грудной клетки и области диафрагмы).
Бронхолегочные факторы представлены рядом заболеваний, среди которых хронический бронхит, а также бронхиолит, обширная форма пневмонии и наличие эмфиматозных изменений в легких. Также в эту группу причин стоит отнести туберкулез и саркоидоз, а еще пневмосклероз. Оставшиеся бронхолегочные факторы представлены бронхоэктатической болезнью и бронхиальной астмой.
Что касается сосудистых факторов, то среди них находится атеросклероз, поразивший легочный ствол, опухоль, локализующаяся в средостении, а также аневризма, сдавливающая правые отделы сердца. Еще к сосудистым факторам относят легочные васкулиты и тромбоз легочной артерии.
В причины сердечно-легочной недостаточности у пациентов относят наличие определенных торакодиафрагмальных факторов, представленных кифосколиозом, полиомиелитом, болезнью Бехтерева, а также нарушением иннервации диафрагмы.
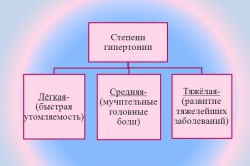
Степени сердечно-легочной недостаточности
Сердечно-легочная недостаточность имеет три степени развития.
Первая степень также носит название доклинической. При этом у пациента наблюдается преходящая легочная гипертензия, которая дополняется симптомами напряженной работы правого желудочка сердца.
На второй степени развития недуга заметны признаки увеличения (гипертрофии) правого сердечного желудочка, а легочная гипертензия становится стабильной (постоянной). На этом этапе еще не фиксируется недостаточность кровообращения.
Третья степень развития сердечно-легочной недостаточности также носит наименование степени декомпенсированного легочного сердца. Она начинается с того момента, когда проявляется недостаточность правого сердечного желудочка.
Также медиками применяется классификация сердечно-легочной недостаточности по уровню легочной недостаточности, увеличению правого желудочка, насыщению артериальной крови кислородом, а также недостаточности кровообращения. Такая классификация имеет четыре степени.
При первой степени наблюдается легочная недостаточность первой степени. Несколько снижается жизненная емкость легких, но насыщаемость кислородом крови пока в норме. Увеличение желудочка сердца не прослеживается по ЭКГ, но заметно по ЭхоКГ. Недостаточности кровообращения нет.
На второй степени фиксируется легочная недостаточность второй степени. Жизненная емкость легких снижается до 40%, уменьшается насыщаемость кислородом крови (до 80%), наблюдаются первые косвенные симптомы увеличения правого желудочка и недостаточности кровообращения (например, одышка в состоянии покоя).
Третья степень развития характеризуется легочной недостаточностью третьей степени, снижением жизненной емкости легких менее 40%, а насыщаемости артериальной крови – до 50%. Возникают явные проявления увеличения сердечного желудочка на ЭКГ. Недостаточность кровообращения достигает 2а стадии.
На четвертой степени наблюдается легочная недостаточность третьей степени, насыщение крови кислородом снижается ниже 50%, увеличение правого желудочка дополняется дилатацией, а недостаточность кровообращения достигает 2б стадии.
С -Л недостаточность — диагностика:
Правильный диагноз сердечно-легочной недостаточности может быть поставлен только с привлечением пульмонолога и кардиолога. Медики проводят полный осмотр больного, собирают анамнез.
К ценным лабораторным критериям данного состояния относят данные анализа газового состава крови, рентген органов грудной клетки, ЭхоКГ, электрографии и исследования ФВД. Могут понадобиться дополнительные исследования, к примеру, ангиопульмонография, сцинтиграфия легких или их биопсия.
Стоит отметить, что сердечно-легочная недостаточность носит прогрессирующий характер и несет серьезную угрозу жизни больного.
Использованные источники:
