Сердечно сосудистая недостаточность патанатомия
Сердечно сосудистая недостаточность патанатомия
ЛЕКЦИЯ № 12. Болезни сердечно-сосудистой системы
Среди заболеваний сердечно-сосудистой системы наибольшее значение имеют: эндокардит, миокардит, пороки сердца, кардиосклероз, атеросклероз, гипертоническая болезнь, ишемическая болезнь сердца, цереброваскулярные болезни и васкулиты.
Эндокардит – воспаление эндокарда (внутренней оболочки сердца). Различают первичный (септический, фибропластический) и вторичный (инфекционный) эндокардиты. Фибропластический париетальный эндокардит с эозинофилией – это редко встречающаяся патология, проявляющаяся выраженной сердечной недостаточностью, эозинофильным лейкоцитозом с поражением кожи и внутренних органов.
Париетальный эндокард желудочков сердца становится резко утолщенным за счет фиброза, эластические волокна замещаются коллагеновыми, на поверхности эндокарда появляются тромботические массы. Кожа, миокард, печень, почки, легкие, головной мозг, скелетные мышцы, стенки сосудов и периваскулярная ткань инфильтрированы клетками, среди которых преобладают эозинофилы. Характерны тромбозы и тромбоэмболические осложнения в виде инфарктов и кровоизлияний. Селезенка и лимфатические узлы увеличены, гиперплазия лимфоидной ткани с инфильтрацией ее эозинофилами.
Миокардит – воспаление миокарда, т. е. мышцы сердца. Может быть вторичным, вследствие воздействия вирусов, бактерий, риккетсий и др. Как самостоятельное заболевание проявляется идиопатическим миокардитом, когда воспалительный процесс протекает только в миокарде.
Сердце увеличено в размерах, дряблое, полости растянуты. Мышцы на разрезе пестрые, клапаны интактны. Выделяют 4 морфологические формы:
1) дистрофический, или деструктивный, тип характеризуется гидропической дистрофией и лизисом кардиоцитов;
2) воспалительно-инфильтративный тип представлен серозным отеком и инфильтрацией стромы миокарда разнообразными клетками – нейтрофилами, лимфоцитами, макрофагами и др.; дистрофические изменения развиты умеренно;
3) смешанный тип – это сочетание двух вышеописанных типов миокардита;
4) сосудистый тип характеризуется преобладанием поражения сосудов васкулитами.
В других органах отмечается застойное полнокровие, дистрофические изменения паренхиматозных элементов, тромбоэмболии сосудов, инфаркты и кровоизлияния в легких, головном мозге, почках, кишечнике, селезенке и т. д.
Порок сердца – это стойкое необратимое нарушение в строении сердца, нарушающее его функцию. Различают приобретенные и врожденные пороки сердца, компенсированные и декомпенсированные. Порок может быть изолированным и сочетанным.
Порок митрального клапана проявляется недостаточностью либо стенозом или их сочетанием. При стенозе в створках клапана появляются сосуды, затем соединительная ткань створок уплотняется, они превращаются в рубцовые, иногда обызвествляются. Отмечаются склероз и петрификация фиброзного кольца. Хорды тоже склерозируются, становятся толстыми и укороченными. Левое предсердие расширяется и стенка его утолщается, эндокард склерозируется, становится белесоватым. При недостаточности митрального клапана развивается компенсаторная гипертрофия стенки левого желудочка.
Порок аортального клапана. Отмечается срастание створок клапана между собой, в склерозированные створки откладывается известь, что приводит как к сужению, так и к недостаточности. Сердце гипертрофируется за счет левого желудочка. Пороки трикуспидального клапана и клапана легочной артерии имеют такую же патологоанатомическую картину.
Кардиосклероз – разрастание соединительной ткани в сердечной мышце. Различают диффузный и очаговый (рубец после инфаркта миокарда) кардиосклероз. Патологоанатомически очаговый кардиосклероз представлен белесоватыми полосками. Диффузный кардиосклероз или миофиброз характеризуется диффузным утолщением и огрублением стромы миокарда за счет новообразования в ней соединительной ткани.
Атеросклероз – хроническое заболевание, возникающее в результате нарушения жирового и белкового обмена, характеризующееся поражением артерий эластического и мышечноэластического типа в виде очагового отложения в интиме липидов и белков и реактивного разрастания соединительной ткани.
Обменные (гиперхолестеринемия), гормональные (при сахарном диабете, гипотиреозе), гемодинамические (повышение сосудистой проницаемости), нервные (стресс), сосудистые (инфекционное поражение, травмы) и наследственные факторы.
Микроскопически выделяют следующие виды атеросклеротических изменений.
1. Жировые пятна или полоски – это участки желтого или желто-серого цвета, которые склонны к слиянию. Они не возвышаются над поверхностью интимы и содержат липиды (окрашиваются суданом).
2. Фиброзные бляшки – это плотные, овальные или округлые, белые или бело-желтые образования, содержащие липиды и возвышающиеся над поверхностью интимы. Они сливаются между собой, имеют бугристый вид и сужают сосуд.
3. Осложнение поражения возникает в тех случаях, когда в толще бляшки преобладает распад жиробелковых комплексов и образуется детрит (атеромы). Прогрессирование атероматозных изменений ведет к деструкции покрышки бляшки, ее изъязвлению, кровоизлияниям в толщу бляшки и образованию тромботических наложений. Все это приводит к острой закупорке просвета сосуда и инфаркту кровоснабжающегося данной артерией органа.
4. Кальциноз или атерокальциноз – это завершающая стадия атеросклероза, которая характеризуется отложением в фиброзные бляшки солей кальция, т. е. обызвествлением. Происходит петрификация бляшек, они становятся каменистыми. Сосуды деформируются.
При микроскопическом исследовании также определяют и стадии морфогенеза атеросклероза.
1. Долипидная стадия характеризуется повышением проницаемости мембран интимы и мукоидным набуханием, накапливаются белки плазмы, фибриноген, гликозоаминогликаны. Образуются пристеночные тромбы, фиксируются липопротеиды очень низкой плотности, холестерин. Эндотелий, коллагеновые и эластические волокна подвергаются деструкции.
2. Липоидозная стадия характеризуется очаговой инфильтрацией интимы липидами, липопротеидами, белками. Все это накапливается в гладкомышечных клетках и макрофагах, которые называются пенистые или ксантомные клетки. Выраженно визуализируются набухание и деструкция эластических мембран.
3. Липосклероз характеризуется разрастанием молодых соединительных элементов интимы с последующим ее созреванием и формированием фиброзной бляшки, в которой появляются тонкостенные сосуды.
4. Атероматоз характеризуется распадом липидных масс, которые имеют вид мелкозернистой аморфной массы с кристаллами холестерина и жирных кислот. При этом имеющиеся сосуды могут тоже разрушаться, что приводит к кровоизлиянию в толщу бляшки.
5. Стадия изъязвления характеризуется образованием атероматозной язвы. Ее края подрытые и неровные, дно образовано мышечным, а иногда и наружным слоем стенки сосуда. Дефект интимы может быть покрыт тромботическими массами.
6. Атерокальциноз характеризуется откладыванием в атероматозные массы извести. Образуются плотные пластинки – покрышки бляшки. Накапливаются аспарагиновая и глутаминовая кислоты, с карбоксильными группами которых связываются ионы кальция и осаждаются в виде фосфата кальция.
Клинико-морфологически выделяют: атеросклероз аорты, коронарных и мозговых сосудов, атеросклероз артерий почек, кишечника и нижних конечностей. Исходом являются ишемия, некроз и склероз. А при атеросклерозе сосудов кишечника и нижних конечностей может развиться гангрена.
6. Гипертоническая болезнь
Гипертоническая болезнь – хроническое заболевание, основным клиническим признаком которого является стойкое повышение артериального давления. Классификация. По характеру течения: злокачественная и доброкачественная гипертензия. По этиологии: первичная и вторичная гипертензия. Клинико-морфологические формы: сердечная, мозговая и почечная. В механизме развития принимает участие ряд факто-ров – нервный, рефлекторный, гормональный, почечный и наследственный.
При злокачественной гипертензии в результате спазма артериолы базальная мембрана эндотелия гофрирована и деструктирована, ее стенки плазматически пропитаны или фибриноидно некротизированы. При доброкачественной гипертензии следует выделить три стадии.
1. Доклиническая, когда лишь компенсаторно гипертрофирован левый желудочек.
2. Стадия распространенных изменений артерий. Стенки сосудов плазматически пропитаны и, как исход, имеют место гиалиноз или атеросклероз. Эластофиброз – гипертрофия и расщепление внутренней эластической мембраны и разрастание соединительной ткани.
3. Вторичные изменения органов развиваются по двум путям: либо медленно, приводя к атрофии паренхимы и склерозу органов, либо молниеносно – в виде кровоизлияний или инфарктов.
7. Ишемическая болезнь сердца
Ишемическая болезнь сердца – группа заболеваний, обусловленных абсолютной или относительной недостаточностью коронарного кровотока.
Непосредственными причинами являются длительный спазм, тромбоз, атеросклеротическая окклюзия, а также психоэмоциональное перенапряжение.
Патогенетические факторы ишемической болезни такие же, как при атеросклерозе и гипертонической болезни. Течение носит волнообразный характер с короткими кризами, на фоне хронической недостаточности коронарного кровообращения.
Инфаркт миокарда – это ишемический некроз сердечной мышцы.
По времени возникновения: острейшая (первые часы), острая (2–3 недели), подострая (3–8 недель) и стадия рубцевания.
По локализации: в бассейне передней межжелудочковой ветви левой венечной артерии, в бассейне огибающей ветви левой венечной артерии и основном стволе левой венечной артерии.
По локализации зоны некроза: переднеперегородочный, передневерхушечный, переднебоковой, высокий передний, распространенный передний, заднедиафрагмальный, заднебазальный, заднебоковой и распространенный задний.
По распространенности: мелкоочаговый, крупноочаговый и трансмуральный.
По течению: некротическая стадия и стадия рубцевания. В некротическую стадию (гистологически) инфаркт представляет собой зону некроза, в котором периваскулярно сохраняются островки сохраненного миокарда. Зона некроза отграничена от здоровой ткани демаркационной линией (лейкоцитарная инфильтрация).
О стадии рубцевания говорят тогда, когда на место лейкоцитов приходят макрофаги и молодые клетки фибропластического ряда. Новообразованная соединительная ткань вначале рыхлая, затем она созревает и превращается в грубоволокнистую. Таким образом, при организации инфаркта на его месте образуется плотный рубец.
8. Цереброваскулярные нарушения
Цереброваскулярные заболевания – это заболевания, возникающие вследствие острого нарушения мозгового кровообращения. Фоном являются гипертоническая болезнь и атеросклероз. Различают транзиторную ишемическую атаку и инсульт. Инсульт может быть геморрагическим и ишемическим. При транзиторной ишемической атаке изменения носят обратимый характер. На месте мелких геморрагий могут определяться периваскулярные отложения гемосидерина. При геморрагическом инсульте происходит образование гематомы мозга. В месте кровоизлияния ткань мозга разрушается, образуется полость, заполненная сгустками крови и размягченной тканью мозга (красное размягчение мозга). Киста имеет ржавые стенки и буроватое содержимое. При ишемическом инсульте образуется очаг серого размягчения.
Васкулиты – это заболевания, характеризующиеся воспалением и некрозом сосудистой стенки. Различают местные (переход воспалительного процесса на сосудистую стенку с окружающих тканей) и системные васкулиты.
По типу воспалительной реакции делятся на некротические, деструктивно-продуктивные и грануломатозные. По глубине поражения сосудистой стенки делятся на эндоваскулит, мезоваскулит и периваскулит, а при сочетании на эндомезоваскулит и панваскулит. По этиологии: на вторичные и первичные васкулиты. Первичные васкулиты делятся в зависимости от калибра сосуда на:
1) преимущественное поражение аорты и ее крупных ветвей (неспецифический аортоартериит – болезнь Такаясу, височный артериит – болезнь Хортона);
2) поражение артерий мелкого и среднего калибра (узелковый периартериит, аллергический грануломатоз, системный некротизирующий васкулит, грануломатоз Вегенера, лимфатический синдром с поражением кожи и слизистых оболочек);
3) поражение артерий мелкого калибра (облитерирующий тромбангит – болезнь Бюргера);
4) поражение артерий различных калибров (смешанная неклассифицируемая форма).
Вторичные васкулиты классифицируются по этиологическому агенту:
1) при инфекционных заболеваниях (сифилитические, туберкулезные, риккетсиозные, септические и др.);
2) при системных заболеваниях соединительной ткани (ревматические, ревматоидные и волчаночные);
3) васкулиты гиперчувствительности (сывороточная болезнь, пурпура Шенлейна—Геноха, эссенциальная смешанная криоглобулинемия, злокачественные новообразования).
Вследствие развития васкулита в органах и тканях происходят следующие изменения – инфаркты, постинфарктный крупноочаговый и мелкоочаговый склероз, атрофия паренхиматозных элементов, гангрена и кровоизлияния. Общей патологической картиной для всех васкулитов являются воспалительные процессы во всех сосудах с последующим склерозированием или некротизированием.
Использованные источники:
Патологическая анатомия острой и хронической сердечной недостаточности
Сердечно-сосудистая недостаточность (ССН)
• ССН – патологическое состояние, в основе которого лежит сочетание сердечной и сосудистой недостаточности.
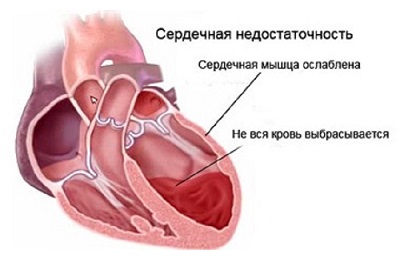
• Сердечная недостаточность — патологическое состояние, обусловленное неспособностью сердца обеспечить адекватное кровоснабжение органов и тканей.
• Сосудистая недостаточность – патологическое состояние, характеризующееся снижением тонуса гладкой мускулатуры сосудистой стенки, развитием артериальной гипотензии (коллапс), нарушением венозного возврата и поступлением крови из депо.
• Левожелудочковая (инфаркт миокарда, миокардит и пр.) – острое венозное полнокровие внутренних органов, отек легких.
• Правожелудочковая (ТЭЛА, пульмонэктомия и пр.) – резкое повышение АД в малом круге,
развитие острого легочного сердца (дилятация правых отделов сердца).
Хроническая левожелудочковая ССН
• Снижение сердечного выброса, вазоконстрикция, гипертония и венозный застой в малом круге, гемосидероз и бурая индурация легких.
• Этиология – ИБС, пороки сердца, миокардиты, ГБ, кардиомиопатия и пр.
• Фаза компенсации и декомпенсации.
• В фазе декомпенсации развивается тотальная сердечная недостаточность с застоем в большом круге кровообращения.
Хроническая правожелудочковая ССН
• Первичное поражение малого круга с декомпенсацией и застоем в большом круге кровообращения.
• Заболевания легких – хр. бронхит, эмфизема, бронхоэктазы и пр.; первичная легочная гипертония.
• Легочное сердце – компенсированное и декомпенсированное (толщина стенки правого желудочка > 0,3см; ЖИ > 0,4).
• Желудочковый индекс (ЖИ) – отношение массы правого желудочка сердца к массе левого желудочка.
Тотальная (общая) ССН
• Развивается в исходе фазы декомпенсации.
• Застойное венозное полнокровие, «синюха» (цианоз), отеки, застойный фиброз.
• Отеки – нарушение содержания тканевой жидкости.
• Анасарка, гидроперикард, гидроторакс, асцит, пр.
• Кожа – отек, цианоз, нарушение трофики.
• Слизистые оболочки – застойный катар.
• «Мускатная» печень, бурая индурация легких, венозная (цианотическая) индурация почек и селезенки.
Использованные источники:
Причины, клиническая картина и методы терапии при сердчено-сосудистой недостаточности
Сердечно-сосудистой недостаточностью называется нарушение деятельности сердца и сосудов, при котором сердце не выполняет функцию перекачки крови. Клинически такая патология проявляется застойными явлениями.
По данным медицинской статистики, частота развития сердечно-сосудистой недостаточности составляет в среднем 300 случаев на 100 тысяч населения.
Недавно я прочитала статью, в которой рассказывается о препарате Холедол для чистки сосудов и избавления от ХОЛЕСТЕРИНА. Данный препарат улучшает общее состояние организма, нормализует тонус вен, препятствует отложению холестериновых бляшек, очищает кровь и лимфу, а также защищает от гипертонии, инсультов и инфарктов.
Я не привыкла доверять всякой информации, но решила проверить и заказала упаковку. Изменения я заметила уже через неделю: постоянные боли в сердце, тяжесть, скачки давления мучившие меня до этого — отступили, а через 2 недели пропали совсем. Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
Смерть наступает от развития несовместимых с жизнью кардиогенного шока или сильного отека легких.
Причины и механизм развития заболевания
Сердечно-сосудистая недостаточность возникает как осложнение течения различных сердечно-сосудистых патологий.
 Различают такие виды сердечно-сосудистой недостаточности:
Различают такие виды сердечно-сосудистой недостаточности:
Наиболее часто встречается сочетанная сердечно-сосудистая недостаточность (ССН).
По характеру течения заболевания ССН бывает:
По поражению отделов сердца ССН различают:
- Правожелудочковую;
- Левожелудочковую;
- Тотальную.
Острая сердечно-сосудистая недостаточность развивается по разным причинам:
 на фоне травм, массивных ожогов, шоковых состояний;
на фоне травм, массивных ожогов, шоковых состояний;- после критической потери жидкости организмом;
- при отравлениях ядами, токсинами, солями тяжелых металлов;
- после инфаркта миокарда;
- при нарушениях ритма и проводимости сердца;
- при инсультах головного мозга.
Причинами возникновения хронической ССН являются:
- ишемическая болезнь сердца;
- артериальная гипертензия;
- пороки сердца.
- кардиомиопатии;
- миокардиты.
К возникновению ССН приводит первостепенное поражение сердца, а потом присоединяется реактивность сосудов. При развитии острой ССН сосуды организма рефлекторно сужаются, чтобы временно повысить артериальное давление и компенсировать понижение сердечного выброса.
Таким образом временно восстанавливается кровоснабжение органов и тканей. Затем спазм сосудов сменяется выраженной вазодилатацией и АД резко падает – развивается кардиогенный шок или отек легких, которые являются причинами смерти больных с ОССН.
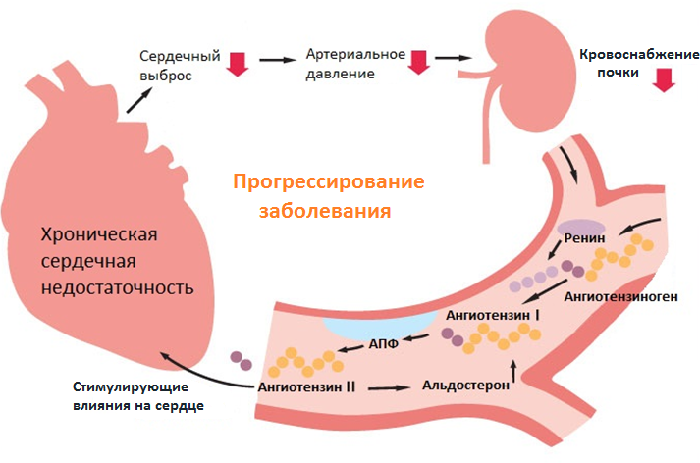
При хронической ССН длительный спазм сосудов приводит к гипертрофии мышечного слоя их стенок. Чтобы протолкнуть кровь по спазмированным сосудам, сердце работает в усиленном режиме.
В результате развивается компенсаторная гипертрофия миокарда. В первое время такая ситуация помогает кровеносной системе поддерживать постоянный уровень кровообращения.
Для чистки СОСУДОВ, профилактики тромбов и избавления от ХОЛЕСТЕРИНА — наши читатели пользуются новым натуральным препаратом, который рекомендует Елена Малышева. В состав препарат входит сок черники, цветы клевера, нативный концентрат чеснока, каменное масло, и сок черемши.
Со временем сердечный выброс снова уменьшается, вследствие чего в венах происходит застой крови.
Это сопровождается венозным полнокровием (расширением венозных сосудов и капилляров). К факторам риска, провоцирующим возникновение сердечно-сосудистой недостаточности, относятся:
- злоупотребление алкоголем;
- употребление наркотиков;
- курение;
- избыточный вес;
 нарушение питания (избыток животных жиров, дефицит растительных жиров, витаминов и микроэлементов);
нарушение питания (избыток животных жиров, дефицит растительных жиров, витаминов и микроэлементов);- стрессовые ситуации;
- малоподвижный образ жизни;
- чрезмерные физические нагрузки;
- анемии;
- заболевания почек с нарушением выделительной функции;
- болезни легких с повышением сопротивления току крови в них;
- эндокринные патологии;
- прием некоторых лекарственных средств (Верапамила, Дизопирамида).
Наличие факторов риска у пациента повышает вероятность развития или прогрессирования ССН.
Симптоматика ССН
Симптоматика ССН зависит от причин ее возникновения, длительности воздействия этих причин и течения болезни.
Клиника острой ССН
В зависимости от причин развития острой ССН могут наблюдаться различные клинические симптомы:
Многие наши читатели для ЧИСТКИ СОСУДОВ и снижения уровня ХОЛЕСТЕРИНА в организме активно применяют широко известную методику на основе семен и сока Амаранта, открытую Еленой Малышевой. Советуем обязательно ознакомиться с этой методикой.
При левожелудочковой недостаточности (снижается объем сердечного выброса в аорту, может развиться отек легких):
- вынужденное сидячее положение больного;
- посинение кожи лица и конечностей;
- удушье;
- кашель с кровянистой мокротой;
 повышение или понижение АД (повышенное АД является лучшим прогностическим симптомом, чем гипотония);
повышение или понижение АД (повышенное АД является лучшим прогностическим симптомом, чем гипотония);
При правожелудочковой недостаточности (уменьшается объем сердечного выброса в легочные артерии, возникает застой в большом круге):
- видимая пульсация яремных вен;
- удушье;
- учащенное сердцебиение;
- увеличение печени;
- скопление жидкости в животе (асцит);
- отеки ног;
- посинение лица и губ;
- При тотальной недостаточности наблюдается сочетанная симптоматика.
По статистике, смертность пациентов в течение 30 дней с момента определения патологии составляет около 10 %.
Симптомы хронической ССН
Основными симптомами хронической ССН являются:
- Учащенное сердцебиение (тахикардия). Возникает как реакция на растяжение устьев полых вен, которое происходит при венозном застое в большом круге кровообращения.
 Одышка. Выражается в рефлекторном увеличении частоты и глубины дыхания. Вследствие застоя крови в легочном круге кровообращения приводит к нарушению функции внешнего дыхания и развитию гипоксии.
Одышка. Выражается в рефлекторном увеличении частоты и глубины дыхания. Вследствие застоя крови в легочном круге кровообращения приводит к нарушению функции внешнего дыхания и развитию гипоксии.- Удушье. Чаще возникает по ночам. Резкая нехватка воздуха сопровождается клокочущим дыханием и отхаркиванием кровянистой мокроты. На фоне затянувшегося приступа удушья может развиться отек легких.
- Кашель с кровянистой мокротой. Появляется в результате выпотевания плазмы крови при венозном застое в легких.
- Отеки. Сердечные отеки наблюдаются на ногах, руках, пояснице. Характерным отличием сердечных отеков от почечных является их появление к концу дня. На начальной стадии ХССН более характерны скрытые отеки – скопление выпотевшей жидкости в полостях тела пациента: в брюшной полости (асцит), в легких (гидроторакс), в сердце (гидроперикард).
- Увеличение печени. Застой венозной крови вызывает повышение давления в системе воротной вены, в результате чего увеличивается печень. По мере прогрессирования ХССН начинают атрофироваться гепатоциты, заменяясь соединительной тканью. Нарушение функций печени приводит к появлению желтушности кожных покровов и слизистых.
Цианоз (посинение кожных покровов). Вследствие замедления микроциркуляторного кровотока происходит избыточное потребление периферическими тканями кислорода.
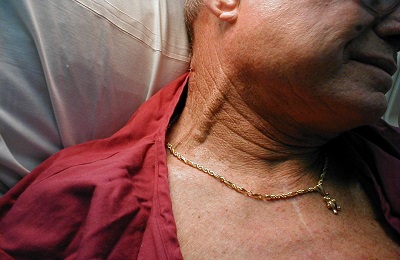 Этим и обусловлено посинение кончика носа, ушей, губ, пальцев рук и ног.
Этим и обусловлено посинение кончика носа, ушей, губ, пальцев рук и ног.
- Пульсация яремных вен. При застое крови в большом круге кровообращения происходит повышение венозного давления, вследствие чего появляется пульсация вен, которая совпадает с систолой правого желудочка.
- Геморрой. Переполнение геморроидальных вен также происходит при венозном застое в большом круге кровообращения.
- период А (небольшие изменения гемодинамики);
- период Б (очевидные нарушения гемодинамики, появляются симптомы и в покое);
- Стадия ІІІ – дистрофическая (конечная) со стойкими необратимыми нарушениями гемодинамики. Трудоспособность полностью утрачена.
В клинике хронической сердечно-сосудистой недостаточности врачи выделяют три стадии, чтобы охарактеризовать степень нарушений гемодинамики:
-
Стадия І – начальная (симптомы появляются при обычной физической нагрузке, в покое их нет);
Тяжесть состояния пациента определяется выраженностью таких симптомов хронической ССН, как одышка, сердцебиение и повышенная утомляемость, и переносимостью ним физической нагрузки.
Соответственно этим признакам различают четыре функциональных класса (ФК):
 I ФК – при обычной физической нагрузке и в состоянии покоя симптомов не определяется.
I ФК – при обычной физической нагрузке и в состоянии покоя симптомов не определяется.- II ФК – появление симптомов при обычной физической нагрузке, но их отсутствие в покое.
- III ФК – возникновение симптомов при нагрузках, меньших, чем обычные, но их отсутствие в покое.
- IV ФК – симптомы появляются даже в покое. Этот функциональный класс приближает больного к смерти.
От выраженности симптоматики и тяжести состояния больного зависит объем медикаментозной терапии.
Диагностика и лечение патологии
Для постановки диагноза, кроме опроса и осмотра пациента, назначаются дополнительные методы исследования:
- общее и биохимическое исследования крови;
 общий анализ мочи;
общий анализ мочи;- ЭКГ (электрокардиография);
- ЭхоКГ (эхокардиография);
- контрастная коронарография;
- рентгенография органов грудной клетки;
- ультразвуковая диагностика органов брюшной полости;
- компьютерная томография-ангиография.
Определение причин развития ССН является очень важной диагностической целью. Лечение основного заболевания, которое привело к нарушению гемодинамики, может уменьшить симптоматику патологии.
Терапия сердечно-сосудистой недостаточности консервативная. К основным целям терапии ССН относят:
- защиту сердца, сосудов почек, печени, головного мозга;
- уменьшение выраженности симптомов;
- предотвращение развития необратимых изменений;
- повышение качества жизни пациента;
- продление жизни больному.
Основными лекарственными препаратами, которые применяются в базисной терапии ССН, являются:
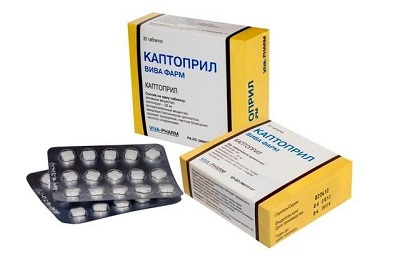 Ингибиторы АПФ – препараты выбора в лечении ССН. Эти средства обладают гипотензивным и кардиопротекторным действием (способствуют уменьшению гипертрофии сердечной мышцы). Среди ингибиторов АПФ в лечении ССН применяют Каптоприл, Лизиноприл, Эналаприл, Фозиноприл.
Ингибиторы АПФ – препараты выбора в лечении ССН. Эти средства обладают гипотензивным и кардиопротекторным действием (способствуют уменьшению гипертрофии сердечной мышцы). Среди ингибиторов АПФ в лечении ССН применяют Каптоприл, Лизиноприл, Эналаприл, Фозиноприл.- Сердечные гликозиды (Дигоксин, Строфантин, Коргликон). Они увеличивают сердечный выброс, уменьшая тем самым застойные явления в большом и малом кругах кровообращения. Сердечные гликозиды повышают выносливость пациента, способствуют нормализации мочевыделения.
- Антагонисты рецепторов ангиотензина-ІІ (Валсартан, Лозартан) в лечении ССН являются альтернативой приема ингибиторов АПФ.
- Кардиоселективные β-адреноблокаторы (Локрен, Метопролол, Атенолол) уменьшают периферическое сопротивление сосудов, благодаря чему понижают артериальное давление и уменьшают постнагрузку на сердце.
- Мочегонные средства (Гидрохлортиазид, Фуросемид, Спиронолактон, Триамтерен) выводят избыток жидкости из организма, чем уменьшают объем циркулирующей крови и облегчают работу сердца. Для усиления лечебного эффекта при ССН назначают комбинации диуретиков с другими средствами, например, с ингибиторами АПФ.
 Нитраты (Нитроглицерин, Сустак) назначают для расширения венечных артерий сердца и увеличения сердечного выброса. Улучшение питания сердечной мышцы приводит к уменьшению болей в сердце.
Нитраты (Нитроглицерин, Сустак) назначают для расширения венечных артерий сердца и увеличения сердечного выброса. Улучшение питания сердечной мышцы приводит к уменьшению болей в сердце.- Прочие препараты (гепатопротекторы, ноотропные препараты, антибиотики, витамины, ферменты). Назначение этих препаратов зависит от симптомов заболевания.
Чем раньше проведено определение причин сердечно-сосудистой недостаточности, тем эффективней окажется лечение. Своевременно назначенное лечение снижает риск смерти пациента от остановки сердца.
Использованные источники:
