Лечение плеврита легких при сердечной недостаточности
Лечение плеврита. Плеврит: симптомы и лечение
Наступает время холодов. А вместе с тем увеличивается и число пациентов с болезнями лёгких. Недолеченный бронхит или пневмония часто могут стать причиной такого недуга, как плеврит, симптомы и лечение которого должен знать каждый. Ведь запущенные формы болезни иногда приводят к туберкулёзу и онкологии.
Что такое плеврит?
Плевра – это оболочка, покрывающая лёгкие. На её поверхности в результате инфекций могут образовываться спайки или скопляться жидкость. Такой воспалительный процесс носит название плеврит.
Плеврит возникает на фоне болезней лёгких как осложнение. Он может поразить одну или обе части дыхательного органа. Заболевание протекает в острой, хронической или лёгкой форме и чаще встречается у детей, переболевших пневмонией, а также у туберкулёзных больных. Бывают случаи, когда симптомы болезни скрывают на самом деле патологии лёгких или грудной стенки.
Лечение плеврита всегда проводится стационарно под наблюдением врачей. В тяжёлых случаях показано хирургическое вмешательство.
Причины и симптомы болезни
Основная причина возникновения плеврита – инфекции. Организм вырабатывает антитела, которые, взаимодействуя с микробами, повреждают оболочку лёгких, и это приводит к накоплению в её полости жидкости и образованию спаек.
Микробы и токсины попадают на плевру из очагов пневмонии, бронхита, абсцессов. Часто плевриты появляются у больных сифилисом, бруцеллёзом, туляремией, брюшным тифом и так далее. Предпосылками может стать наличие таких бактерий, как грибки, микоплазмы, бластомикозы.
Вызывают недуг и неинфекционные воспалительные процессы в организме:
- Рак лёгких, опухоли молочной железы, яичников.
- Артриты, ревматизм, склеродермия.
- Заболевания сердца и сосудов (инфаркт).
В группе риска находятся пациенты, которые:
- Перенесли стресс.
- Переохладились.
- Постоянно переутомляются на работе.
- Ведут нездоровый образ жизни, в том числе неправильно питаются.
- Страдают аллергическими реакциями на химические препараты.
Основные признаки плеврита:
- Боли, которые особенно заметны при кашле.
- Икота, метаболизм, потливость в ночное время.
- Хрипы в лёгких, которые легко прослушиваются.
- Высокая температура тела, лихорадка, озноб.
- Усталость и плохое самочувствие.
- Сухой и очень продолжительный кашель.
- Одышка, тяжесть в грудной клетке.
- Кровохаркание (иногда).
Лечение плеврита лёгких производится только стационарно. Во избежание осложнений, в том числе и опухолевых образований, с подобными симптомами нужно срочно обратиться в больницу. После тщательной диагностики специалист назначит терапию. Пациенты, перенёсшие плеврит, должны наблюдаться у врача ещё спустя два-три года после полного выздоровления.
Виды плеврита
В зависимости от течения и характера болезни выделяют экссудативный плеврит (скопление жидкости в полости плевры) и фибринозный (образование кист и спаек).
Экссудативный, в свою очередь, подразделяется на:
- Серозный – накопление серозной жидкости.
- Гнойный – накопление гноя.
- Гнилостный – накопление жидкости с неприятным запахом. Провоцируют эту форму гнилостные микробы (гангрена лёгких).
- Хилезный – скопление лимфы, которое происходит из-за сдавливания лимфатического потока опухолью.
Накопленная жидкость может перемещаться (речь идёт о диффузном плеврите), а может поражать только один участок плевры – осумкованный плеврит.

В отдельную группу выделяют раковый плеврит – карциноматозный (поражение оболочек лёгкого раковыми клетками) и метастатический (метастазы лёгкого, плевры, молочной железы и других органов).
Каждая из форм плеврита по-своему опасна и требует немедленного лечения. Игнорирование симптомов заболевания приводит только к осложнениям, худшее из которых – злокачественные опухоли.
Лечение плеврита происходит стационарно с помощью комплексной терапии (антибиотики, витамины, физические процедуры). Продолжительность заболевания иногда может достигать 4-6 месяцев (хронический плеврит). А может занять от десяти до четырнадцати дней (фибринозный плеврит).
Точный диагноз может поставить только врач. Занимаясь самолечением, можно только усугубить состояние больного.
Экссудативная форма плеврита
Заболевание характеризуется скоплением жидкости (экссудата) в плевральной полости. Симптомы экссудативного плеврита проявляются медленно. При этом боль не является ведущим признаком болезни. Пациент в основном жалуется на плохое самочувствие, усталость, головную боль, тяжесть в груди и одышку.
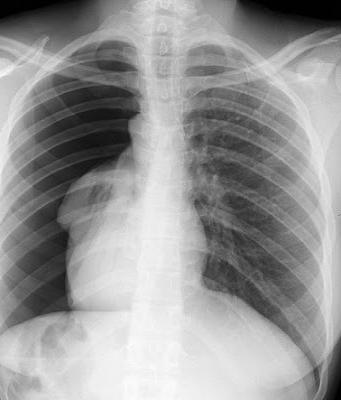
Основная причина заболевания у взрослых – туберкулёз и пневмония. Диагностировать экссудативный плеврит, главным образом, можно при помощи рентгена, где хорошо будут видны скопления жидкости. Лечение данной формы недуга включает антибиотикотерапию и обязательно диету, которая направлена на ограничение употребляемой жидкости.
Когда количество экссудата достаточно большое, может быть назначено хирургическое вмешательство – пункция, во время которой «отсасывается» жидкость из лёгких. Биоматериал обязательно исследуют в лаборатории, выясняется его природа и устанавливается окончательно диагноз.
Осумкованный плеврит
Один из видов плеврита, при котором жидкость накапливается только в одной полости плевры. Чаще всего это происходит в нижних отсеках лёгких.
Больной жалуется на дыхательную недостаточность, повышенное давление, головные боли, высокую температуру. При надавливании на грудную клетку пациент испытывает дискомфорт.
Осложнения осумкованного плеврита – бронхиальный свищ и эмпиема. Свищ – это образование патологического канала между плеврой и органами грудной клетки. Эмпиема – скопление гнойной жидкости (гнойный плеврит).
Осумкованная форма плеврита почти всегда развивается с туберкулёзом. Иногда о его наличии пациент даже не подозревает. Лечение болезни зависит от степени её запущенности.
Фибринозный (сухой) плеврит
Фибринозный плеврит, в отличие от экссудативного, характеризуется не скоплением жидкости, а образованием спаек на поверхности плевры.
Основной симптом – болевые ощущения в груди, повышенная температура, общая слабость и истощение организма. Также наблюдается сухой продолжительный кашель, учащённое, поверхностное дыхание.
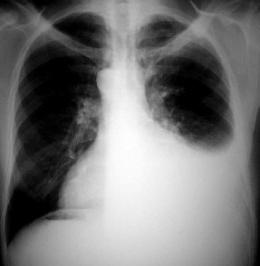
При прослушивании в лёгких слышны шумы, которые возникают в результате трения плевры.
В зависимости от места образования кист различают:
- Диафрагмальный плеврит (икота, болезненное глотание, отдающая боль в плечо или брюшную стенку).
- Верхушечный – кистами покрывается верхушка лёгких. Чаще такое явление сопровождает туберкулёз (боль отдаёт в плечо, руку, лопатку).
- Парамедиастинальный – поражены переднебоковые участки перикарда (боль в сердце).
- Пристеночный (боль в груди, усиливающаяся при кашле). Это самая распространённая форма сухого плеврита.
Основная причина болезни – обострение форм туберкулёза, пневмонии, реже – бронхита, брюшного тифа, бруцеллёза.
Лечение плеврита (сухого) производится быстро, в течение полутора-двух недель после начала болезни.
Диагностика и лечение
Остаточный диагноз «плеврит» можно поставить после осмотра врача и сдачи всех необходимых анализов.
Основные методы диагностики:
- Рентген. Очаги поражения всегда будут видны на рентгеновских снимках. Поэтому с целью профилактики рекомендуется минимум раз в год проходить медосмотр и делать флюорографию лёгких.
- Пункция плевры – получение экссудативной жидкости из плевральной полости.
- Цитологические исследования жидкости.
- Анализ отхаркивающих выделений (мокроты).
- УЗИ лёгких. Необходимо для оценки состояния пациента и определения тактики лечения.
Лечение плеврита лёгких происходит двумя путями – при помощи химиотерапии и хирургического вмешательства.
Лекарства назначаются комплексно. Кроме антибиотиков, врач прописывает жаропонижающие, обезболивающие и отхаркивающие средства. Обязательными являются иммуностимуляторы и витамины. Очень важно соблюдать диету, особенно при экссудативном плеврите. Также могут быть назначены физиопроцедуры, кислородные коктейли, массажи. Терапия проводится только стационарно под наблюдением врача-специалиста.
Если жидкость накапливается очень быстро и в большом количестве, назначают мини-операцию, которая производится посредством пункции. Также может быть произведена плеврэктомия (удаление пристеночного листка плевры).
Народные способы борьбы с недугом
Лечение плеврита также можно производить и народными методами. Однако их, скорее, используют как дополнительные, но не как самостоятельные.
Для приема внутрь:
- Смешать один к одному мёд и сок лука. Принимать по одной столовой ложке дважды в день до еды.
- Мёд с соком чёрной редьки (1:1). Пить по одной столовой ложке три раза в день.
- Корень переступня (4 ложки) залить 500 мл спирта или водки. Настоять десять дней в тёплом месте, затем процедить и пить по одной чайной ложке три раза в день, запивая (это важно!) молоком!
- Больную сторону следует растирать разогретым оливковым маслом. После этого нужно хорошо укутаться и полежать.
- Компресс из горчицы и мёда. Взять 30 г семян горчицы, добавить чайную ложку мёда и залить водой (2 стакана). В полученном растворе смачивать полотенце или марлю и накладывать компресс на двадцать-тридцать минут. После процедуры необходимо тепло одеться и отдохнуть.

Благоприятно на выздоровлении сказываются массажи и пешие прогулки на свежем воздухе. Эти мероприятия рекомендуется проводить на этапе выздоровления, но никак не в период острого течения болезни.
Осложнения плеврита
Плеврит в большей мере сам является осложнением многих заболеваний, связанных с дыхательными путями. Однако после него также могут возникать проблемы, не имеющие решения. Это дыхательная и сердечная недостаточность, которые пациент получает в результате утолщения плевральной оболочки, или её срастание с другими органами (с сердцем, например). Такие неудобства больной будет испытывать всю оставшуюся жизнь. В особо тяжёлых случаях может производиться хирургическое вмешательство.
Конечно, лучше не доводить свой организм до такой стадии болезни. Для этого нужно своевременно обращаться за помощью к врачу, а также ежегодно проходить плановое обследование.
Заключение
Заболевания дыхательных путей – самые распространённые в наше время, особенно среди детей. Поэтому люди, которые часто сталкиваются с разными хворями лёгких, обязательно должны знать, что такое плеврит, симптомы и лечение болезни. Своевременная диагностика поможет избежать дальнейших осложнений.
Использованные источники:
Плеврит легких при сердечной недостаточности
Высокий пульс и принципы оказания первой помощи
Нормальным пульсом считается число пульсаций периферических артерий (лучевой, шейной, височной, подколенной, сонной и так далее) около 65-85 в минуту. В норме эти показатели должны быть равны частоте сердечных сокращений (ЧСС).
Многие люди путают эти два понятия, считая их синонимами. На самом деле частота сердечных сокращений определяется работой самой сердечной мышцы, а пульс – это передача волны от сокращения сердца по аорте последовательно на мелкие артерии. В норме пульс зеркально отражает ЧСС. В некоторых случаях, например, при патологиях сосудов, частота пульса не будет соответствовать сердечным сокращениям или будет по-разному отражаться на разных артериях.
Определение высокого пульса и его причины

Высокий пульс – это частота пульсации на периферических артериях свыше 90 в минуту. При этом человек может также ощущать и тахикардию, то есть учащение работы сердца. В некоторых случаях повышенный пульс никак не беспокоит пациента и определяется лишь при исследованиях.
Причины высокого пульса
Для начала перечислим ситуации, когда пульс повышается физиологически и никак не беспокоит пациента, не отражается на состоянии сердца. В таких случаях усиленная работа сердца является механизмом адаптации к определенным условиям, она временная и не требует лечения.
- Стресс, испуг, усиленная физическая нагрузка. В этих ситуациях происходит выброс гормонов надпочечников – адреналина, который увеличивает артериальное давление и ЧСС.
- Вечернее время суток. Во время сна и в утренние часы работа сердца более спокойная.
- Беременность является состоянием, требующим от сердца повышенной нагрузки для адекватного питания матки, плаценты и растущего плода. Чтобы справляться с большими объемами циркулирующей крови, необходимо усиливать ЧСС.
- Повышенная температура тела. При температуре сердце работает сильнее, чтобы обеспечить теплоотдачу и снизить жар.
Ситуации, когда повышенный пульс является патологическим и маскирует симптомы болезней:
- Невроз, неврастении, хронический стресс.
- Тиреотоксикоз или повышенная функция щитовидной железы.
- Опухоли надпочечников.
- Снижение уровня гемоглобина в эритроцитах крови или анемия.
- Нарушения электролитного состава крови: повышенное содержание ионов натрия и сниженное – калия и магния.
- Заболевания самого сердца и сосудов: инфаркт миокарда, миокардиодистрофия, эндокардит, миокардит, нарушения ритма, аневризмы аорты, ревматическая патология сосудов.
- Повышенное давление – гипертония.
- Пониженное давление – гипотония.
Диагностика
Если у человека постоянно наблюдается сердцебиение чаще 100 ударов в минуту или на фоне покоя возникают приступы высокого пульса, имеются отклонения в уровне артериального давления в низкую или высокую сторону, то необходимо посетить врача и выяснить причины этих состояний.
- Сделать электрокардиограмму.
- Сдать анализы крови, мочи, биохимический анализ крови.
- Выполнить УЗИ сердца.
- Сделать мониторинг артериального давления.
- Сдать анализ на гормоны щитовидной железы, надпочечников, для женщин в возрасте около 40 целесообразно выполнить анализ половых гормонов.
Чем опасен высокий пульс?

При высоком пульсе сердце работает с повышенными нагрузками, на износ, что не может не приводить к серьезным последствиям. Особенно опасны периодические приступы сердцебиения, когда организм вынужден резко подстраиваться под изменившуюся сердечную деятельность.
- Ишемия миокарда, то есть кислородное голодание сердечной мышцы, и крайнее ее проявление – инфаркт.
- Нарушения сердечного ритма. При учащенной работе сердца нарушается последовательность передачи нервных импульсов в сердечной ткани. Могут возникнуть патологические участки импульсации и, как следствие, аритмия.
- Тромбообразование и тромбоэмболии, то есть попадание тромба в кровяное русло и закупорка им жизненно важных артерий – в головном мозге, почках, легких. При слишком быстрой работе сердца кровь в его полостях «сбивается» и образуются тромботические массы.
- Кислородное голодание жизненно важных органов (головного мозга, самого сердца и почек), особенно при выраженном понижении или повышении артериального давления на фоне высокого пульса.
- Постоянно усиленная работа сердца приводит к перестройке сердечной мышцы – ремоделированию сердца. Стенки сердца утолщаются, коронарным сосудам становится сложнее их питать, сердце испытывает кислородное голодание. При длительном течении этих процессов возникает хроническая сердечная недостаточность, отеки, нарушения работы почек.
Первая помощь при приступе высокого пульса
Если приступ сердцебиения и учащенного пульса произошел с пациентом вне стен медицинского учреждения, необходимо знать правила первой помощи в такой ситуации.
- Уложить больного на спину. Если при этом человеку тяжело дышать, приподнять ему голову и подложить подушку под лопатки.
- Открыть окно и обеспечить приток свежего воздуха. Важно также расстегнуть тугие воротники и освободить шею.
- Измерить артериальное давление. Ни в коем случае не давать никаких препаратов для снижения давления до измерения АД и в случае, если давление снижено! Если давление низкое, необходимо предложить пациенту сладкого крепкого чая или кофе. При высоком – уточнить у пациента, принимает ли он лекарства от давления и какие. Можно предложить ему принять очередную дозу препарата. Если человек не пьет антигипертензивных препаратов постоянно, можно дать ему валидол или валокордин. Также можно принять пустырник или валериану.
- Хорошо помогает при приступе сердцебиения, особенно на фоне высокого давления, массаж каротидных синусов. Необходимо растирать больному боковые поверхности шеи в области пульсации сонной артерии с обеих сторон в течение 10 минут.
- Если приступ повышенного пульса сопровождается потемнением в глазах, потерей сознания, болями в области сердца, выраженной одышкой, то необходимо дать больному нитроглицерин и срочно вызвать бригаду скорой медицинской помощи.
Диувер: инструкция по применению
Инструкция по применению
- Причины, симптомы, диагностика, лекарства и народные средства от СН
- Мочегонные лекарства от отеков при СН: подробная информация
- Ответы на частые вопросы о СН — ограничение жидкости и соли, одышка, диета, алкоголь, инвалидность
- Сердечная недостаточность у пожилых людей: особенности лечения
Посмотрите также видео:
Как принимать Диувер
Всех пациентов интересует, как принимать Диувер, чтобы получить оптимальный результат лечения. На этот вопрос может и должен ответить ваш лечащий врач. Доктора индивидуально подбирают дозировку и определяют срок лечения мочегонными препаратами для каждого больного. Рекомендации, которые приводятся в инструкции по применению, нельзя использовать одинаково для всех пациентов.
Обычно Диувер назначают для устранения отеков при сердечной недостаточности, болезнях почек, печени или легких. В небольших дозах этот препарат назначается также при артериальной гипертонии для ежедневного приема. Таблетки от отеков обычно достаточно принимать один раз в день, реже — 2 раза в сутки. Для пациентов удобно принимать их утром, чтобы ночью реже вставать в туалет. Не имеет большого значения, как принимать Диувер – до еды или после нее. Эффективность лекарства от этого практически не зависит.

Фуросемид
Верошпирон
Аспаркам
Гипотиазид
Как долго следует принимать мочегонное средство Диувер — решает врач в ходе наблюдения за пациентом. Лечение этим препаратом обычно длительное. И не должно быть никаких перерывов, пока не исчезнут отеки и не нормализуется артериальное давление. Пациенты, которые уже употребляли другие мочегонные средства, обычно интересуются, нужно ли с таблетками Диувер принимать препараты калия. Иногда для совместного приема назначают Аспаркам или Панангин, а также калийсберегающий диуретик Верошпирон. Обсудите с врачом, будет ли вам полезно дополнить свою схему лечения этими препаратами. Самовольно их не принимайте.
Частые вопросы и ответы на них
Ниже собраны ответы на вопросы, которые часто возникают у пациентов, принимающих Диувер.
Можете ли посоветовать недорогие аналоги препарата Диувер?
Самые недорогие аналоги препарата Диувер – это отечественные таблетки торасемида, которые выпускаются под разными торговыми названиями местными производителями лекарств.
Вероятно, отечественные аналоги лекарства Диувер значительно уступают по качеству основному препарату. Существуют еще и более дорогие, чем Диувер, таблетки Бритомар. Они считаются оригинальным препаратом торасемида, наиболее качественным. Стоит обратить внимание на Торасемид Сандоз. Также Диувер можно заменить препаратом Тригрим производства фирмы Гедеон Рихтер. Торасемид Сандоз и Тригрим имеют более низкую цену, чем Диувер, и при этом соответствуют европейским стандартам. Страну-производитель лекарств Торасемид Сандоз и Тригрим уточняйте по штрих-коду на упаковке препаратов.

Бритомар
Тригрим
Диувер или Верошпирон: что лучше? Как принимать эти лекарства одновременно?
Диувер и Верошпирон — совершенно разные препараты. И механизм действия у них тоже разный. Диувер — это петлевой диуретик. Он имеет побочный эффект — выводит калий из организма. Верошпирон – наоборот, калийсберегающий диуретик. Нельзя сказать, что Диувер лучше, чем Верошпирон, или наоборот. Иногда оба эти лекарства назначают одновременно. Верошпирон усиливает мочегонное действие петлевых диуретиков, да еще и уменьшает потерю калия с мочой.
Принимайте Диувер и Верошпирон вместе по схеме, которую укажет лечащий врач. Нельзя самовольно изменять дозировки или прекращать прием назначенных вам лекарств. Два препарата вместе лучше, чем по отдельности, устраняют отеки при сердечной недостаточности и циррозе печени.
Диувер или фуросемид: что лучше? Можно ли сочетать эти препараты?
Диувер и фуросемид — похожие лекарства, петлевые диуретики. Они выводят воду и соль, действуя на петлю Генле в почках. Сочетать эти препараты нельзя! Фуросемид (торговое название Лазикс) — препарат довольно короткого действия (4 часа). Диувер — лекарство, которое появилось позже. Оно оказывает более длительное мочегонное действие (6-12 часов). Его можно принимать реже, чем фуросемид. Иногда Диувер можно использовать у пациентов с почечной недостаточностью, которым фуросемид уже не помогает. Диувер имеет и другие важные преимущества по сравнению с фуросемидом, которые улучшают качество жизни больных сердечной недостаточностью, циррозом печени и гипертонией. Поэтому, если пациента интересует, что лучше — Диувер или фуросемид, обычно врач рекомендует первый препарат.
Диувер или торасемид: что лучше?
Нельзя сказать, что лучше — Диувер или торасемид, потому что это одно и то же. Диувер — это торговое название мочегонного лекарства, а торасемид — его действующее вещество. На фармацевтическом рынке предлагается торасемид под разными названиями — Тригрим, Бритомар, Тораз и другие таблетки. Их качество зависит от производителя. Среди препаратов торасемида наиболее популярны и заслуживают доверие — Диувер и его восточноевропейские аналоги, в частности, Бритомар, Торасемид Сандоз и Тригрим.
- Лечение гипертонии у пожилых людей
Тахикардия от пневмонии
Пневмония — острый воспалительный процесс в легких, как правило, инфекционного характера. Одним из основных симптомов при пневмонии почти всегда выступает тахикардия, особенно в прогрессирующей или запущенной стадии недуга. Иногда с болезнью несложно справиться, она легко поддается лечению, протекает без патологий, не отягощается осложнениями. Но бывают и особо опасные виды течения недуга, которые сопровождаются тяжелыми вторичными симптомами, подключением сопутствующих заболеваний и несут серьезную угрозу здоровью и даже жизни.
Пневмонии чаще подвержены маленькие дети, пожилые люди, страдающие острыми или хроническими патологиями дыхательных органов, у взрослых здоровых людей с крепким иммунитетом, она возникает значительно реже.
Использованные источники:
Плеврит при сердечной недостаточности
Плеврит
 Плеврит — воспаление плевры (о том, что это воспалительный процесс, говорит окончание на -ит). Плевра — это тонкая оболочка, покрывающая органы в грудной клетке. Первый ее листок (внутренний) покрывает легкие, второй листок (наружный) — внутреннюю поверхность грудной клетки и диафрагму сверху. Кроме того, плевра проходит между долями легких: у правого легкого три доли, у левого — две (У левого легкого долей меньше, потому что с левой стороны часть пространства занимает сердце.) Между двумя листками плевры, наружным и внутренним, образуется тaк называемая плевральная полость. Эта полость делится на две — левую и правую. Они изолированы, то есть между собой не сообщаются.
Плеврит — воспаление плевры (о том, что это воспалительный процесс, говорит окончание на -ит). Плевра — это тонкая оболочка, покрывающая органы в грудной клетке. Первый ее листок (внутренний) покрывает легкие, второй листок (наружный) — внутреннюю поверхность грудной клетки и диафрагму сверху. Кроме того, плевра проходит между долями легких: у правого легкого три доли, у левого — две (У левого легкого долей меньше, потому что с левой стороны часть пространства занимает сердце.) Между двумя листками плевры, наружным и внутренним, образуется тaк называемая плевральная полость. Эта полость делится на две — левую и правую. Они изолированы, то есть между собой не сообщаются.
Сама плевра гладкая и скользкая, ее клетки вырабатывают жидкость для смазывания грудной клетки изнутри. Смазка нужна для того, чтобы легкие, то расширяясь то сжимаясь при дыхании, свободно скользили по внутренней поверхности грудной клетки, и один листок плевры сильно не терся о другой. Такой жидкости-смазки должно быть немного, поэтому излишняя жидкость всасывается обратно. Но так происходит только в здорового организме.
В случае любого поражения плевры могут возникнуть два типа ситуаций. В первом случае из-за воспалительного процесса или раздражения какие-то участки плевры отекают, утолщаются. Из-за неравномерного отека, а также из-за отложения в этих местах нитей фибрина (особого белка), осаждающегося из «смазки», плевра становится шероховатой (теряет гладкость). Такой плеврит называют сухим.
Во втором случае плевра начинает выделять больше, чем обычно, жидкости, которая не успевает всасываться и накапливается в левой или правой плевральной полости, а иногда в обеих сразу. Причем жидкости может быть очень много. (В моей практике, например, были примеры, когда в одной из плевральных полостей жидкости накапливалось до 4 литров.) Такой плеврит называется экссудативным (воспалительная жидкость, накапливающаяся в любой полости организма называется экссудатом). Иногда заболевание может начаться с сухого плеврита, а потом перейти в экссудативный.
Причины заболевания
♦ Наиболее частой причиной плевритов, особенно экссудативных, бывает туберкулез — или первичный туберкулез плевры, или туберкулез другой локализации.
♦ Плеврит может возникнуть как осложнение пневмонии, если она протекает в тяжелой форме или если очаг пневмонии располагается близко от плевры (тогда инфекция просто переходит на плевру).
♦ Причиной накопления жидкости в плевральной полости, чаще в пожилом возрасте, могут быть опухоли. Это уже не микробное воспаление, а реакция плевры на попадание на нее опухолевых клеток.
Менее распространенные причины плеврита связаны с заболеванием других органов, расположенных рядом.
♦ Возможны плевриты при тяжелых заболеваниях сердца: жидкость накапливается в плевре из-за сердечной недостаточности.
♦ Бывают плевриты при коллагенозах — заболеваниях соединительной ткани (соединительная ткань входит и в состав плевры). К коллагенозам относятся ревматизм, ревматоидный артрит и некоторые другие заболевания.
♦ Сухой плеврит (реже экссудативный) может быть последствием травм грудной клетки, например перелома ребер. Иногда при травмах в плевральной полости накапливается кровь.
Встречаются еще более редкие причины — например, воспаление поджелудочной железы. Но там механизмы этого явления совершенно другие.
Симптомы заболевания
Для сухого плеврита характерны боль и сухой кашель.
В отличие от легких, в плевре огромное количество нервных окончаний. Поэтому, когда шероховатые листки плевры начинают при дыхании тереться друг о друга, это вызывает сильную боль в месте плеврита и кашель. Боль явно усиливается при глубоком дыхании и кашле и уменьшается, если лечь на больной бок (в таком положении нижнее легкое меньше смещается). Кашель в этом случае сухой, поскольку откашливаться нечему, плевральная полость замкнута (не открывается наружу, как, например, альвеолы легких через бронхи, поэтому нити фибрина не могут откашляться — эвакуироваться из плевральной полости). Сам по себе небольшой сухой плеврит общего состояния особенно не нарушает и подъема температуры не вызывает: слишком маленький очаг.
Если плеврит сопровождает пневмонию, то наблюдаются и симптомы пневмонии, в том числе повышение температуры, слабость, озноб, потливость и т.п. При плеврите с пневмонией кашель будет влажным (мокрота пойдет из воспаленных легких).
При экссудативном плеврите листки плевры разъединены слоем жидкости, поэтому трения их друг о друга и раздражения нервных окончаний не происходит. Значит, не будет ни болей, ни сильного кашля. Но человек при этом чувствует себя плохо. Жидкость в плевральной полости снаружи сдавливает правое или левое легкое (в зависимости от стороны, где находится), не давая ему расправляться при дыхании. Ощущается нехватка кислорода — появляются одышка, слабость. Причем тяжесть одышки зависит от количества жидкости.
Диагностика
Сухой плеврит на рентгенограмме не виден. Но внимательный врач, прослушивая пациента, может услышать характерный звук дыхания — шум трения плевры.
Экссудативный плеврит виден при рентгенологическом обследовании. А когда врач выслушивает легкие при дыхании, в области, где накопилась жидкость, дыхания не слышно совсем или оно ослаблено, поскольку легкое поддавлено.
Правда, есть одно «но». Если плеврит начался давно, то из экссудата на стенки плевральной полости осаждается фибрин и образуются плотные спайки. По этой плотной ткани дыхание прекрасно проводится из других областей, поэтому оно слышно при выслушивании. Так что при давнем плеврите врач иногда не может на слух определить, что в плевральной полости есть жидкость. Поэтому необходимо рентгеновское обследование. И желательно простукивание, которое сейчас делают только пульмонологи.
Лечение
Сухой плеврит, как правило, в особом лечении не нуждается. Лечат поликлинически основное заболевание. Врач только должен установить, что боли связаны именно с плевритом. Чтобы снять боли, рекомендуется принимать обезболивающие и антигистаминные средства. Принимают и противокашлевые средства — не отхаркивающие, так как кашель при плеврите непродуктивный, он только усиливает боли.
При экссудативном плеврите пациента направляют в стационар — как правило, в специализированное пульмонологическое отделение. Там проводят дообследование с целью определения причины плеврита. Если это пневмония, осложненная плевритом, или микробный экссудагивный плеврит без пневмонии — лечат на месте. Если туберкулез переводят в туберкулезное отделение. Если онкологический процесс — в онкологическое. Если накопление жидкости в плевральной полости вы звано кардиальной патологией (это зачастую сразу понятно), пациент лечится в кардиологическом отделении. При коллагенизе — в ревматологическом.
Для уточнения диагноза и расправления поджатого легкого делают плевральную пункцию: откачивают жидкость и берут ее на анализ, что помогает определить причину плеврита. Сама жидкость в достаточной мере не рассосется (исключение — кардиальная патология). Иногда при большом количестве жидкости ее откачивают но за один. а за 2-3 приема. Удаление жидкости необходимо еще и для того, чтобы в плевральной полости не образовались массивные спайки. Процедура пункции для пациента неприятна, как и любой укол толстой иглой, но терпимая. Тем более что ее делают с обезболиванием.
Если воспалительный процесс еще не завершен, после откачивания жидкости она может накапливаться вновь Это можно установить уже через 3-4 дня после последней пункции при прослушивании, выстукивании и рентгенологическом обследовании.
Самостоятельно плевриты не лечатся. Могу дать лишь общие рекомендации по питанию: при этом заболевании нельзя есть ничего соленого и пить много жидкости. Полезно все, что обладает мочегонными свойствами, — петрушка, укроп, сельдерей.
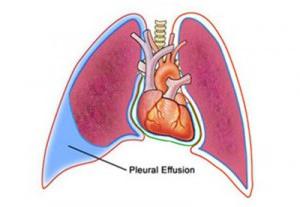
Плевральный выпот при сердечной недостаточности
Левожелудочковая недостаточность — самая частая причина плеврального выпота. Жидкость поступает в плевральную полость из интерстициальной ткани легких. и количество ее так велико, что лимфатические сосуды не успевают ее всасывать.
Опухолевые плевриты
Патологические процессы в плевре и плевральной полости, в том числе плеврит, носят обычно вторичный характер, чаще всего -это осложнения заболеваний легких, травм грудной клетки, заболеваний органов средостения и брюшной полости. При этом нередко симптоматика плеврального выпота является ведущей в клинической картине заболевания.
История учения о плевритах имеет многовековую давность. В XVIII в. некоторые клиницисты пытались выделить плевриты в самостоятельную нозологическую форму. В течение десятилетий велось изучение этиологии, патогенеза плевритов и наиболее целесообразных методов их лечения.
Выпот в плевральной полости не должен считаться самостоятельной болезнью, так как он является лишь своеобразным проявлением различных общих заболеваний: опухолей, пневмонии, аллергических состояний, туберкулеза, сифилиса, сердечной недостаточности и т.д. (табл. 1).
Скопление жидкости в полости плевры, обусловленное сердечной недостаточностью и пневмониями, встречается в 2 раза чаще, чем при злокачественных опухолях.
Механизм образования плеврального выпота при злокачественных новообразованиях:
Прямое влияние опухоли
1. Метастазы в плевру (увеличение проницаемости капилляров плевры)
2. Метастазы в плевру (обструкция лимфатических узлов)
3. Поражение лимфатических узлов средостения (cнижение лимфатического оттока из плевры).
4. Обтурация грудного протока (хилоторакс).
5. Обтурация бронха (снижение внутриплеврального давления).
6. Опухолевый перикардит.
Опосредованное влияние опухоли
2. Опухолевые пневмонии.
3. Эмболия сосудов легких.
4. Состояние после лучевой терапии.
Плевральный выпот может быть транссудатом и экссудатом. Причиной образования транссудата обычно является застойная сердечная недостаточность, в основном у больных с левожелудочковой недостаточностью и перикардитом. При скоплении транссудата (гидротораксе) листки плевры не вовлечены в первичный патологический процесс.
Гидроторакс наблюдается в тех случаях, когда изменяется системное или легочное капиллярное или онкотическое давление плазмы (левожелудочковая недостаточность, цирроз печени).
Плеврит (скопление экссудата в полости плевры) наиболее часто образуется у больных злокачественными новообразованиями. Наиболее распространенной причиной экссудативного плеврита является метастазирование в плевру и лимфатические узлы средочтения. Плевральный выпот при опухолях имеет сложное происхождение: накопление жидкости обусловлено увеличением проницаемости капилляров вследствие их воспаления или разрыва эндотелия, а также ухудшением лимфатического дренажа из-за обструкции лимфатических путей опухолью и прорастания опухоли в плевру. Накоплению выпота у онкологических больных могут способствовать нарушение питания и снижение содержания белка в сыворотке крови .
АЛГОРИТМ ЛЕЧЕНИЯ ОПУХОЛЕВЫХ ПЛЕВРИТОВ Схема >>>
Опухолевый (метастатический) плеврит является частым осложнением при раке легкого . молочной железы, яичников . а также при лимфомах и лейкозах . Так, при раке легкого он встречается у 24-50% больных, молочной железы — до 48%, при лимфомах — до 26%, а раке яичников — до 10%. При других злокачественных опухолях опухолевый плеврит выявляется у 1-6% пациентов (рак желудка, толстой кишки, поджелудочной железы, саркомы, меланомы и др.). Наиболее частой причиной экссудативных плевритов является метастазирование в плевру и лимфатические узлы средостения. Плеврит, как правило, свидетельствует о далеко зашедшем опухолевом процессе и является следствием опухолевых высыпаний по плевре.
Цитологическое исследование плевральной жидкости на опухолевые клетки (содержание эритроцитов более 1 млн/мм3) является важным методом диагностики. Получение при плевральной пункции геморрагического экссудата с высокой степенью вероятности свидетельствует об опухолевой этиологии выпота. Частота обнаружения опухолевых клеток при этом достигает 80-90%. На основании цитологического исследования плевральной жидкости часто удается определить морфологический тип первичной опухоли.
Таблица 1. Частота выпотов различной этиологии (Р. Лайт, 1986)
Использованные источники:
Лечение плеврита легких при сердечной недостаточности

Плеврит – это воспалительное заболевание легочного и пристеночного листков серозной оболочки, которая окружает легкое и называется плевра.
Выделяют два вида плеврита:
- экссудативный плеврит – сопровождается накоплением жидкости в полости плевры
- сухой плеврит – протекает с образованием белка фибрина на поверхности плевральных листков.
Причины развития плеврита
Чаще всего развитию плеврита предшествует инфекционное заболевание органов дыхательной системы, но иногда патология может возникнуть и как самостоятельная болезнь. В зависимости от причин, спровоцировавших воспаление, плеврит принято делить на патологию инфекционного характера и неинфекционного.
Причинами инфекционных плевритов являются:
 бактериальная микрофлора (стафилококки, пневмококки, стрептококки);
бактериальная микрофлора (стафилококки, пневмококки, стрептококки);- грибковая инфекция (грибы рода Кандида, бластомикозы и другие);
- вирусы;
- паразитарная инфекция;
- туберкулез (у 20% больных диагностируется плеврит на фоне туберкулеза);
- перенесенные хирургические операции на органах грудной клетки;
- сифилис, бруцеллез, тиф.
Причинами плевритов неинфекционного характера являются:
- рак молочной железы у женщин;
- злокачественные новообразования в органах грудной клетки с образованием метастаз в плевре;
- инфаркт миокарда или легкого;
- заболевания соединительной ткани (системная красная волчанка, ревматизм, васкулиты, ревматоидный артрит).
Механизм развития заболевания имеет определенную специфику. Инфекционные возбудители воздействуют непосредственно на плевральную полость, стараясь проникнуть в нее любыми способами. При таких поражениях, как абсцесс легкого, туберкулез, пневмония, бронхоэктатическая болезнь проникновение патогенной микрофлоры в плевральную полость возможно с током крови и лимфы. При хирургических операциях на органах грудной клетки, ранениях и полученных травмах, попадание бактериальной флоры в плевральную полость происходит прямым путем.
Плеврит может развиваться на фоне повышения проницаемости сосудов при системных заболеваниях крови, снижении иммунитета, наличии онкологических новообразований, заболеваниях поджелудочной железы и других патологиях.
Небольшое количество плевральной жидкости может всасываться самой плеврой, что приводит к образованию на ее поверхности фибринового слоя. Таким образом, развивается фиброзный, или сухой плеврит. Если образование жидкости в полости плевры происходит скорее, чем ее отток, то развивается экссудативный плеврит (со скоплением выпота в плевральной полости).
Эксудативный плеврит: симптомы
Интенсивность клинических симптомов экссудативного плеврита зависит от степени запущенности патологического процесса, этиологии развития заболевания, количества жидкости в плевральной полости и характера экссудата. Главными жалобами пациента при данной форме болезни являются:
- болевые ощущения в грудной клетке,
- появление одышки,
- кашель,
- вялость,
- повышение температуры,
- усиленная потливость.

Болевые ощущения в грудной клетке являются главным симптомом плеврита. В зависимости от степени поражения плевральной полости боли могут носить острый характер или умеренный. Когда в плевральной полости скапливается жидкость, то интенсивность болевых ощущений у больного уменьшается, но при этом возрастает одышка.
Одышка при плеврите носит смешанный характер. Ее интенсивность напрямую зависит от количества скопившейся в полости жидкости, скорости ее скопления, степени нарушения физиологической вентиляции легкого и смещения органов средостения.
Кашель наблюдается на начальном этапе развития плеврита. Сначала он сухой и без отделения мокроты, а по мере прогрессирования заболевания становится влажным и продуктивным. Общее состояние больного среднетяжелое. Пациент занимает вынужденное положение тела, чтобы уменьшить боль в грудной клетке – сидя без упора на руки.
Вследствие нарушения нормального функционирования легкого у больного изменяется цвет видимых слизистых оболочек и кожного покрова – они приобретают синюшность. Если жидкость накапливается одновременно в плевральной полости и средостении, то у больного наблюдается выраженная отечность шеи и лица, а также изменение голоса.
При осмотре грудной клетки врач отмечает частое и поверхностное дыхание больного смешанного типа. Визуально грудная клетка асимметрична – пораженная сторона увеличена и отстает в акте дыхания.
Во время прощупывания грудной клетки больной жалуется на боли. Пораженная сторона при этом напряжена.
Классификация экссудативного плеврита
- По этиологии различают – инфекционный и неинфекционный;
- По характеру скопившейся в полости жидкости – серозный, гнойно-серозный, гнойный, геморрагический;
- По течению – острый, подострый и хронический.
Диагностика экссудативного плеврита
 При скоплении в плевральной полости большого количества жидкости над легкими определяются диагностические зоны, по которым можно определить изменения результатов прослушивания и постукивания пораженного органа.
При скоплении в плевральной полости большого количества жидкости над легкими определяются диагностические зоны, по которым можно определить изменения результатов прослушивания и постукивания пораженного органа.
Во время аускультации (прослушивания) легких на начальном этапе развития плеврита обнаруживается участок с ослабленным дыханием, а также отчетливо слышен шум трения плевры.
Как правило, диагностика плеврита заключается в клиническом исследовании крови, проведении анализа плевральной жидкости, рентгенографии легких.
Сухой плеврит
Сухой плеврит чаще всего развивается на фоне туберкулеза, пневмонии, вследствие геморрагического инфаркта легкого или после нарушения режима питания (цинга, кахексия).
Сухой плеврит характеризуется острым началом. У больного появляются боли в боку и чувство покалывания. Чаще всего все неприятные ощущения локализуются в области подмышек. Заболевание характеризуется сильными болями, интенсивность которых усиливается во время вдоха, чихания, кашля или прикасания к пораженной стороне. Иногда болевые ощущения могут иррадиировать в плечо, подмышечную впадину и живот. Параллельно с болями у больного возникает сухой мучительный кашель, который не приносит облегчения и причиняет сильную боль. Такой кашель пациент старается любыми способами подавить.
На начальном этапе развития сухого плеврита у больного может повыситься температура тела. По мере прогрессирования заболевания показатели термометра поднимаются до 39 градусов. Такое состояние больного сопровождается обильным потоотделением и учащением сердечного ритма. Очень часто сухой плеврит сложно диагностировать на самом начальном этапе, так как температура тела не превышает субфебрильных показателей, а кашель незначительный и не вызывает боли.
При осмотре врач может заметить, что больной будто щадит пораженную сторону: занимает вынужденное положение тела, ограничивает подвижность, прерывисто и поверхностно дышит. При пальпации грудной клетки отмечается повышенная чувствительность кожи на стороне поражения и при аускультации отчетливо слышен шум трения плевры.
Прогноз при сухом плеврите благоприятный, если лечение начато своевременно и больной выполняет все указания врача. Выздоровление наступает через 1-2 недели. Если больной пренебрегает рекомендациями врача, то сухой плеврит может протекать длительное время с развитием спаечного процесса в плевральной полости и других осложнений.
Очень часто сухой плеврит путают с межреберной невралгией. Главной отличительной особенность сухого плеврита от межреберной невралгии является то, что в первом случае у больного наблюдается усилении боли при наклоне на здоровую сторону тела, а при невралгии – на больную сторону.
Осложнения плеврита
Как правило, исход заболевания всегда благоприятный, однако при игнорировании пациентов врачебных назначений возможно:
- развитие спаечного процесса в плевральной полости,
- уплотнение листков плевры,
- образование шварт,
- развитие пневмосклероза и последующей дыхательной недостаточности.
Частым осложнением экссудативного плеврита является нагноение жидкости в плевральной полости.
Лечение плеврита
Прежде всего, лечение плеврита заключается в устранении причины, которая привела к развитию заболевания.
Если плеврит развился на фоне пневмонии, то пациенту в обязательном порядке назначают антибиотики. При плеврите на фоне ревматизма используются нестероидные противовоспалительные препараты. При плеврите параллельно с туберкулезом больному показана консультация фтизиатра и прием антибиотиков для уничтожения палочек Коха.
Для облегчения болевого синдрома больному назначают анальгетики и препараты для улучшения работы сердечнососудистой системы. Для рассасывания скопленной жидкости – физиотерапевтическое лечение и лечебную физкультуру.
При экссудативном плеврите с образованием большого количества выпота встает вопрос о проведении плевральной пункции с целью дренирования или откачивания экссудата из полости. За одну такую процедуру рекомендовано откачивать не более 1,5 литров выпота, чтобы избежать резкого расправления легкого и развития сердечнососудистых осложнений.

При осложненном течении плеврита с нагноением экссудата больному проводят промывание плевральной полости растворами антисептика с введением антибиотика или препаратов гормона непосредственно в полость.
Для предупреждения рецидива экссудативного плеврита специалисты проводят плевродез – введение в полость специальных препаратов на основе талька, которые препятствуют склеиванию плевральных листков.
При лечении сухого плеврита больному назначают постельный режим и покой. Чтобы облегчить болевой синдром, показана постановка горчичников, согревающих компрессов, банок, а также тугое бинтование грудной клетки. Чтобы подавить кашлевой центр больному назначают препараты, обладающие угнетающим эффектом – кодеин, дионин и подобные. При сухом плеврите высокоэффективны такие препараты, как ацетилсалициловая кислота, нурофен, немисил и другие. После стихания острой фазы заболевания больному назначают выполнение дыхательной гимнастики с целью предотвращения сращений плевральных листков.
При хроническом гнойном плеврите показано хирургическое вмешательство по удалению участков плевры и высвобождении легкого от плевральной оболочки.
Народное лечение плеврита
На начальном этапе развития заболевания можно попробовать прибегнуть к народному лечению плеврита:
- Смешать в равных частях листья шалфея, корень алтеи, корень солодки и плоды аниса. Одну столовую ложку такого сбора залить стаканом кипятка и дать настояться на протяжении 5 часов. Полученный раствор процедить и принимать в теплом виде 5 раз в день по 1 столовой ложке.
- В емкости смешать 30 грамм камфорного масла, 3 мл лавандового масла, 3 мл эвкалиптового масла. Полученную смесь втирать в пораженную сторону грудной клетки на ночь, после чего туго перебинтовать и согреться.
- Одну столовую ложку полевого хвоща залить стаканом кипятка и дать настояться несколько часов. После этого раствор процедить и принимать по 1 столовой ложке 3 раза в день в теплом виде.
- При экссудативном плеврите хорошо помогает такое средство: смешать 1 стакан липового меда, 1 стакан сока алоэ, 1 стакан подсолнечного масла и 1 стакан отвара липового цвета. Рекомендуется принимать это средство по 1 столовой ложке 3 раза в день перед едой.
Важно понимать, что лечить плеврит одними только народными средствами нельзя, так как заболевание может быстро прогрессировать и привести к дыхательной недостаточности и нагноению выпота. Успешный исход терапии во многом зависит от своевременного обращения больного к врачу. Народные способы при лечении плеврита актуальны, но только в комплексе с медикаментозными препаратами.
Профилактика плеврита
Конечно, нельзя предугадать, как отреагирует организм на действие того или иного фактора. Однако любой человек в состоянии следовать простым рекомендациям по профилактике плевритов:
- Прежде всего, нельзя допускать осложнений при развитии острых респираторных инфекциях. Чтобы патогенная микрофлора не проникла на слизистую оболочку дыхательных путей, а затем и в плевральную полость, простудные заболевания нельзя пускать на самотек!
 При подозрении на пневмонию лучше своевременно сделать рентген органов грудной клетки и начать адекватную терапию. Неправильное лечение заболевания увеличивает риск осложнения в виде воспаления плевры.
При подозрении на пневмонию лучше своевременно сделать рентген органов грудной клетки и начать адекватную терапию. Неправильное лечение заболевания увеличивает риск осложнения в виде воспаления плевры.- При частых инфекциях дыхательных путей хорошо на время сменить климат. Морской воздух является отличным средством профилактики инфекций дыхательных путей, в том числе и плеврита.
- Выполняйте дыхательные упражнения. Пару глубоких вдохов после пробуждения послужат отличной профилактикой развития воспалительных заболеваний органов дыхания.
- Старайтесь укрепить иммунную систему. В теплое время года занимайтесь закаливанием, больше бывайте на свежем воздухе.
- Откажитесь от курения. Никотин становится первой причиной развития туберкулеза легких, который в свою очередь может спровоцировать воспаление плевры.
Помните: любое заболевание лучше предупредить, чем лечить!
Использованные источники:
