Гемодинамика при хронической сердечной недостаточности
Какие выделяют стадии хронической сердечной недостаточности (хсн)
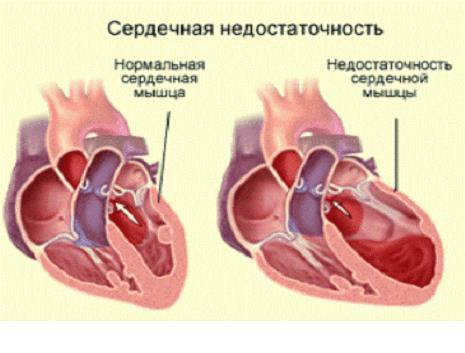 Хроническая сердечная недостаточность — патологическое состояние, развивающееся как результат различной кардиальной (реже — экстракардиальной) патологии, приводящей к снижению насосной функции сердца. ХСН является закономерным исходом заболеваний, поражающих сердце или вызывающих его перегрузку.
Хроническая сердечная недостаточность — патологическое состояние, развивающееся как результат различной кардиальной (реже — экстракардиальной) патологии, приводящей к снижению насосной функции сердца. ХСН является закономерным исходом заболеваний, поражающих сердце или вызывающих его перегрузку.
При таком состоянии сердце не способно удовлетворить потребности органов и тканей в кровоснабжении, поэтому последние страдают от гипоксии. Выделяют несколько классификаций стадий такого состояния, как хсн.
Классификация сердечной недостаточности
Классификация недостаточности сердца осуществляется по клиническим признакам, а именно по способности адекватно переносить физическую нагрузку и симптомам, возникающих при этом.
Классификация позволила иметь унифицированный подход к диагностике, а также, что важнее, лечению этого состояния. Первая классификация датируется 1935 годом, её авторы — советские врачи-кардиологи Н. Д. Стражеско и В. Х. Василенко. Долгое время она оставалась единственной, но в 1964 году в Нью-Йорке была принята классификация NYHA (New York Heart Association — Нью-Йоркской ассоциации кардиологов). Кардиологи определили на ней функциональные классы хсн.
Классификация Стражеско-Василенко (при участии Г. Ф. Ланга)
Была  принята на XII съезде терапевтов СССР. Классификация хсн осуществляется по 3 стадиям:
принята на XII съезде терапевтов СССР. Классификация хсн осуществляется по 3 стадиям:
- I стадия — начальная. Характеризуется тем, что нарушения гемодинамики компенсированы и выявляются лишь при значительной физической нагрузке (бытовой) или нагрузочных пробах — тредмиле, пробе Мастера, велоэргометрии (во время диагностики).
Клинические проявления: одышка, сердцебиение, утомляемость в покое исчезают;
- II стадия — выраженная сердечная недостаточность. При ней нарушается гемодинамика (застой крови в кругах кровообращения), резко нарушается трудоспособность, ткани и органы не получают необходимого количества кислорода. Симптомы возникают в покое. Делится на 2 периода — IIА и IIБ. Разница между ними: при А стадии отмечается недостаточность либо левых, либо правых отделов сердца, когда при Б стадии сердечная недостаточность тотальная — бивентрикулярная;
 Стадия IIA — характеризуется застоем в малом или большом кругах кровообращения. На этой стадии сердечной недостаточности в первом случае имеет место левожелудочковая недостаточность.
Стадия IIA — характеризуется застоем в малом или большом кругах кровообращения. На этой стадии сердечной недостаточности в первом случае имеет место левожелудочковая недостаточность.
Она имеет следующие клинические проявления: жалобы на одышку, кашель с отделением «ржавой» мокроты, удушье (чаще по ночам) как проявление, так называемой, кардиальной астмы.
При осмотре обращают внимание на бледность, синюшность конечностей, кончика носа, губ (акроцианоз). Отеков нет. Печень не увеличена. Аускультативно можно услышать сухие хрипы, при выраженном застое – признаки отека легкого (мелкопузырчатые хрипы).
 При нарушении функции сердца с развитием застоя большого круга кровообращения пациенты жалуются на тяжесть в правой подреберной области, жажду, отеки, распирание живота, нарушение пищеварения.
При нарушении функции сердца с развитием застоя большого круга кровообращения пациенты жалуются на тяжесть в правой подреберной области, жажду, отеки, распирание живота, нарушение пищеварения.
Отмечается синюшность лица, набухание вен шеи, отеки наружные (позднее — и полостные отеки: асцит, гидроторакс), увеличение печени, нарушения ритма сердца. Лечение именно этой стадии может оказаться особенно эффективным.
С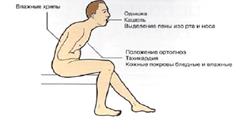 тадия IIБ — представляет из себя тотальную сердечную недостаточность с выраженными проявлениями недостаточности кровообращения. Сочетает симптомы застоя крови БКК и МКК. Эта стадия очень редко бывает обратима.
тадия IIБ — представляет из себя тотальную сердечную недостаточность с выраженными проявлениями недостаточности кровообращения. Сочетает симптомы застоя крови БКК и МКК. Эта стадия очень редко бывает обратима.
\III стадия — конечная стадия, сердечная недостаточность в стадии декомпенсации. Происходит глубокая дистрофия миокарда, необратимо повреждается как само сердце, так и органы, испытывающие ишемию и кислородное голодание из-за его дисфункции. Является терминальной, регрессу не подвергается никогда.
Классификация NYHA
В  Российской практике используется вместе с вышеупомянутой. Кроме деления на стадии, выделяются функциональные классы хронической сердечной недостаточности по толерантности к физической нагрузке:
Российской практике используется вместе с вышеупомянутой. Кроме деления на стадии, выделяются функциональные классы хронической сердечной недостаточности по толерантности к физической нагрузке:
- ФК I — у пациента нет ограничения физической активности. Привычные нагрузки не вызывают патологических симптомов (слабости, одышки, давящих болей, сердцебиения);
- ФК II — ограничение нагрузок оценивается как «умеренное». Признаков патологии в покое не наблюдается, но выполнение обычной физической нагрузки становится невозможным из-за возникающих сердцебиения, одышки, ангинозных болей, чувства дурноты;
- ФК III — «выраженное» ограничение нагрузок, симптомы купируются только в покое, а выполнение даже меньших, чем обычно, физических нагрузок провоцирует появление клинических признаков болезни (слабость, стенокардия, одышка, перебои в работе сердца);
- ФК IV — неспособность переносить даже малейшие (бытовые) физические нагрузки, то есть нетолерантность к ним. Дискомфорт и патологические симптомы вызывают такие действия, как умывание, бритье и т. д. Также признаки сердечной недостаточности или давящие загрудинные боли могут возникать в покое.
Две эти классификации соотносятся друг с другом так:
- ХСН I стадии — функциональный класс 1 NYHA
- ХСН II A стадии — функциональный класс 2–3 NYHA
- ХСН II Б — III стадии — ФК 4 NYHA
Особенности применения классификации NYHA
Не всегда просто провести грань между «умеренным» и «выраженным» ограничением активности, поскольку субъективно врач и больной могут по-разному оценить это.
Для этого в настоящее время используются различные унифицирующие методики, причем предпочтительнее те, которые требуют меньше всего материальных затрат и инструментальной базы.
В  США популярна модификация теста Купера (6-минутная коридорная ходьба), при котором оценивают пройденную дистанцию. Расстояние 425 — 550 метров соответствует легкой ХСН; 150–425 — напряжению компенсаторных реакций — средней; менее 150 метров — декомпенсация — тяжелая сердечная недостаточность.
США популярна модификация теста Купера (6-минутная коридорная ходьба), при котором оценивают пройденную дистанцию. Расстояние 425 — 550 метров соответствует легкой ХСН; 150–425 — напряжению компенсаторных реакций — средней; менее 150 метров — декомпенсация — тяжелая сердечная недостаточность.
Часто в российских стационарах располагают кардиологическое отделение на 3–4 этажах здания и это неслучайно. Для оценки недостаточности кровообращения можно использовать и полученные, таким образом, данные. Если возникает одышка и пациент вынужден прекратить восхождение при подъеме на 1 лестничный пролет — функциональный класс третий, на 1 этаж — второй, при преодолении 3 этажа — первый. У больных с ФК 4 — декомпенсированных, одышка может наблюдаться даже в покое.
Нью-Йоркская классификация особенно значима при оценке изменений в состоянии больных на фоне терапии.
Значение классификации ХСН
 Отнесение статуса пациента к определенной стадии хсн имеет важное значение для подбора терапии, оценки её результатов, а также при прогнозировании исходов заболевания. Например, хроническая сердечная недостаточность I стадии требует, безусловно, применения меньшего количества препаратов и, наоборот, III стадия хсн вынуждает кардиолога назначать 4–5 групп лекарств.
Отнесение статуса пациента к определенной стадии хсн имеет важное значение для подбора терапии, оценки её результатов, а также при прогнозировании исходов заболевания. Например, хроническая сердечная недостаточность I стадии требует, безусловно, применения меньшего количества препаратов и, наоборот, III стадия хсн вынуждает кардиолога назначать 4–5 групп лекарств.
 Оценка динамики функционального класса недостаточности кровообращения важна, опять же, для подбора терапии, соблюдения диеты, назначения рационального двигательного режима.
Оценка динамики функционального класса недостаточности кровообращения важна, опять же, для подбора терапии, соблюдения диеты, назначения рационального двигательного режима.
Ценность классифицирования статуса пациента для прогноза можно охарактеризовать следующими статистическими данными: ежегодно от сердечной недостаточности погибает при фк 1 — 10% пациентов, фк 2 — приблизительно 20%, фк 3 — около 40%, при фк 4 — годичная смертность превышает 65%.
Пример формулировки диагноза
Ds: Ишемическая болезнь сердца, хроническая сердечная недостаточность II Б стадии, ФК II.
Использованные источники:
Классификация хронической сердечной недостаточности — признаки, степени и функциональные классы
Классификация клинических форм и вариаций хронической сердечной недостаточности необходима для разграничения причин возникновения, степени тяжести состояния пациента, особенностей течения патологии.
Такое разграничение должно упрощать процедуру диагностики и выбор тактики лечения.
В отечественной клинической практике применяются классификация ХСН по Василенко-Стражеско и функциональная классификация Нью-Йоркской ассоциации сердца.
ХСН по Василенко-Стражеско (1, 2, 3 стадии)
Классификация принята в 1935 году и применяется по сей день с некоторыми уточнениями и дополнениями. На основании клинических проявлений заболевания в течении ХСН выделяется три стадии:
-
I.Скрытая недостаточность кровообращения без сопутствующих нарушений гемодинамики. Симптомы гипоксии проявляются при непривычной или длительной физической нагрузке. Возможны одышка, сильная утомляемость, тахикардия. Выделяют два периода А и Б.
Стадия Iа представляет собой доклинический вариант течения, при котором нарушения функций сердца почти не влияют на самочувствие больного. При инструментальном обследовании выявляется увеличение фракции выброса при физических нагрузках. На стадии 1б (скрытая ХСН) недостаточность кровообращения проявляется при физической нагрузки и проходит в состоянии покоя .
II. В одном или обоих кругах кровообращения выражены застойные явления, не проходящие в состоянии покоя. Период А (стадия 2а, клинически выраженная ХСН) характеризуется симптомами застоя крови в одном из кругов кровообращения.
Стадия 3а поддается лечению, при адекватной комплексной терапии ХСН возможно частичное восстановление функций пораженных органов, стабилизация кровообращения и частиное устранение застойных явлений. Для стадии IIIб характерны необратимые изменения метаболизма в пораженных тканях, сопровождающееся структурными и функциональными нарушениями.
Применение современных препаратов и агрессивных методов лечения достаточно часто устраняет симптомы ХСН, соответствующие стадии 2б до доклинического состояния.

Нью-Йоркская (1, 2, 3, 4 ФК)
В основу функциональной классификации положена переносимость физических нагрузок как показатель степени тяжести недостаточности кровообращение. Определение физических способностей пациента возможно на основании тщательного сбора анамнеза и предельно простых тестов. По этому признаку выделяют четыре функциональных класса:
- I ФК. Повседневная физическая активность не вызывает проявлений головокружения, одышки и других признаков нарушения функций миокарда. Проявления сердечной недостаточности возникают на фоне непривычных или длительных физических нагрузок.
- II ФК. Физическая активность частично ограничена. Повседневные нагрузки вызывают дискомфорт в области сердца или ангинозные боли, приступы тахикардии, слабость, одышку. В состоянии покоя состояние самочувствие нормализуется, больной чувствует себя комфортно.
- III ФК. Значительное ограничение физической активности. Больной не испытывает дискомфорта в состоянии покоя, но повседневные физические нагрузки становятся непосильными. Слабость, боли в области сердца, одышка, приступы тахикардии вызываются нагрузками меньше обычных.
- IV ФК. Дискомфорт возникает при минимальных физических нагрузок. Приступы стенокардии или другие симптомы сердечной недостаточности могут проявляться и в покое без видимых предпосылок.
Смотрите таблицу соответствия классификаций ХСН по НИХА (NYHA) и Н.Д. Стражеско:

Функциональная классификация удобна для оценки динамики состояния пациента в процессе лечения. Поскольку градации степеней тяжести хронической сердечной недостаточности по функциональному признаку и по Василенко-Стражеско основаны на разных критериях и не точно соотносятся между собой, при диагностировании указываются стадия и класс по обоим системам.
Вашему вниманию видео о классификации хронической сердечной недостаточности:
Использованные источники:
Нарушение функций сердца и гемодинамики при сердечной недостаточности. Патогенез основных клинических симптомов.
При выраженной сердечной недостаточности наблюдаются следующие изменения гемодинамики: 1) при развитии миогенной дилатации желудочка в нем повышается диастолическое давление, а систолическое, наоборот, падает, так как способность желудочка развивать напряжение во время систолы резко снижена; б) сердечный выброс и минутный объем крови уменьшены; в) масса циркулирующей крови, как правило, возрастает; этому способствуют задержка натрия и воды и увеличение числа эритроцитов; г) скорость кровотока замедляется; д) изменяется кровяное давление в большом круге кровообращения: повышается венозное и капиллярное давление, артериальное давление остается нормальным либо отмечается некоторое повышение диастолического и уменьшение пульсового давления. Нарушения гемодинамики сопровождаются расстройством газового обмена. Замедление скорости кровотока способствует повышению поглощения кислорода тканями, в капиллярах из крови поглощается до 60—70% кислорода вместо 30% в норме. Артериовенозная разница содержания кислорода в периферической крови возрастает. Дальнейшее нарушение газообмена приводит к расстройству углеводного обмена. Образующаяся в скелетной мускулатуре молочная кислота при недостаточном снабжении тканей кислородом ресинте-зируется лишь частично, поэтому в крови повышается содержание молочной и пировиноградной кислот. Увеличение содержания молочной кислоты в крови нарушает нормальное кислотно-основное состояние и приводит к понижению резервной щелочности крови. В начале развития сердечной недостаточности возникает компенсированный ацидоз, поскольку молочная кислота вытесняет двуокись углерода, которая выделяется легкими. Если же легочная вентиляция нарушена и двуокись углерода не выделяется в достаточном количестве, развивается декомпенсированный ацидоз.Накопление в крови недоокисленных продуктов обмена и усиленная работа мышц дыхательного аппарата приводят к повышению основного обмена, создавая порочный круг: повышенную потребность организма в кислороде при неспособности системы кровообращения ее удовлетворить. Возрастает так называемая кислородная задолжность.Нарушения гемодинамики и расстройства обмена веществ обусловливают появление многообразных клинических симптомов сердечной недостаточности.Клинические проявления сердечной недостаточности. Наиболее ранним и характерным признаком недостаточности кровообращения является одышка, которая появляется при небольшой физической нагрузке и даже в покое. Она связана с накоплением в крови недоокисленных продуктов обмена, в частности молочной кислоты, которая, соединяясь с катионами бикарбонатов, вытесняет двуокись углерода, раздражающую дыхательный центр, что приводит к учащению и углублению дыхания. Способствует появлению одышки скопление жидкости в плевральной и брюшной полостях, затрудняющее дыхательную экскурсию легких. Одышка резко возрастает при физической нагрузке, увеличивается она после еды, в положении больного лежа. Иногда одышка усиливается приступообразно, достигает степени удушья, т. е. развивается приступ сердечной астмы. Сердечная недостаточность часто сопровождается появлением цианоза. Синюшная окраска кожи и слизистых связана с повышенным содержанием в капиллярах восстановленного гемоглобина (более 50 г/л), который в отличие от оксигемоглобина имеет темную окраску. Причинами цианоза при недостаточности кровообращения могут быть переполнение кровью сосудов малого круга и нарушение нормальной оксигенации крови (центральный цианоз). Чаще же наблюдается периферический цианоз. Он связан с замедлением кровотока и повышенной утилизацией кислорода тканями. Важным симптомом недостаточности кровообращения являются отёкиВ их происхождении играют роль многие факторы: а) повышение гидростатического давления в капиллярах и замедление кровотока способствуют транссудации жидкости в ткани; б) нарушение нормальной регуляции водно-солевого обмена приводит к задержка натрия и воды; в) при длительном венозном застое в большом круге кровообращения снижается функция печени и нарушается продукция альбуминов, вследствие чего падает онкотическое давление плазмы крови. Сердечные отеки вначале могут быть скрытыми. Задержка жидкости в организме (иногда до 5 л и более) не сразу проявляется видимыми отеками, а выражается в быстром увеличении массы тела больных и уменьшении выделения мочи. Видимые отеки появляются в первую очередь на нижних конечностях, если больной сидит или ходит, на крестце — если он лежит. При прогрессировании недостаточности кровообращения отеки увеличиваются, присоединяется водянка полостей. Жидкость может скапливаться в брюшной полости (асцит), в плевральных полостях (гидроторакс), в полости перикарда (гидроперикард). Появлению асцита способствует длительный венозный застой в печени, приводящий к фиброзу печени и повышению давления в портальной системе. В этих случаях асцит будет преобладать по сравнению с водянкой других полостей.При сердечной недостаточности развиваются изменения практически во всех органах. Изменения в легких связаны с длительным застоем крови в малом круге кровообращения. Развивается застойный бронхит. Изменения сердечно-сосудистой системы выражаются в симптомах, свидетельствующих об ослаблении сократительной способности миокарда. Значительное расширение полостей сердца может привести к относительной недостаточности атриовентрикулярных клапанов. У больного можно отметить расширение границ сердца, ослабление тонов, особенно I, тахикардию, иногда появляется ритм галопа, свидетельствующий о тяжелом поражении миокарда и падении его тонуса; органические шумы обычно ослабевают, так как замедляется скорость кровотока; могут появляться функциональные шумы, связанные с относительной недостаточностью атриовентрикулярных клапанов.
Коронарная недостаточность. Виды. Этиология. Изменения функций сердца при коронарной недостаточности.
Коронарная недостаточность — типовая форма патологии сердца, характеризующаяся превышением потребности миокарда в кислороде и субстратах метаболизма над их притоком по коронарным артериям, а также нарушением оттока от миокарда продуктов обмена веществ, БАВ, ионов и других агентов. Ведущий патогенетический фактор коронарной недостаточности — ишемия миокарда. Клинически коронарная недостаточность проявляется как ишемическая болезнь сердца (ИБС). При поражении венечных артерий может развиться стенокардия, инфаркт миокарда или внезапная сердечная смерть.
Виды коронарной недостаточности
Все разновидности кор нед, в зависимости от степени и обратимости поражения миокарда, подразделяют на обратимые и необратимые
Обратимые нарушения коронарного кровотока
Обратимые (транзиторные) нарушения коронарного кровотока клинически проявляются различными формами стенокардии и состояниями после реперфузии (реваскуляризации) миокарда.
Обратимые:
Стенокардия — типовая форма коронарной недостаточности, характеризующаяся в типичных случаях сильной сжимающей болью в области грудины слева вследствие ишемии миокарда. Боль часто иррадиирует в область левой лопатки и левого плеча.
Разновидностей стенокардии:
† Стенокардия стабильного (типичного) течения (является следствием снижения коронарного кровотока до критического уровня). Эпизоды стенокардии развиваются в результате увеличения работы сердца.
† Стенокардия нестабильного течения (нарастающая, нестабильная). Характеризуется нарастающими по частоте, длительности и тяжести эпизодами стенокардии, нередко даже в покое. Эти эпизоды являются обычно результатом разрушения атеросклеротической бляшки и развития тромба на месте дефекта, эмболии коронарной артерии, спазма ветви венечной артерии сердца. Часто завершаются инфарктом миокарда (название эпизода -прединфарктными состояниями)
† Вариантная стенокардия (стенокардия Принцметала). Является результатом длительного спазма коронарных артерий.
2. Состояния после реперфузии (реваскуляризации) миокарда, развивающиеся у пациентов с ИБС в результате хирургического возобновления или значительного увеличения коронарного кровотока (например, после аортокоронарного шунтирования и чрескожной внутрисосудистой ангиопластики) и медикаментозного восстановления тока крови в коронарных артериях (например, вследствие тромболизиса, дезагрегации форменных элементов крови с помощью тромбо‑ и фибринолитиков или дезагрегантов).
Использованные источники:
Хроническая сердечная недостаточность (ХСН): классификация, симптомы и лечение

Хроническая сердечная недостаточность (ХСН) характеризуется несоответствием между возможностями сердца и потребностью организма в кислороде. Вначале недостаточная функция сердца проявляется лишь при нагрузке, а затем и в покое. Хроническая сердечная недостаточность характеризуется комплексом характерных симптомов (одышка, снижение физической активности, отеки), часто сопровождается задержкой жидкости в организме.
Причина сердечной недостаточности – ухудшение способности сердца к наполнению или опорожнению. Оно обусловлено повреждением миокарда и дисбалансом регуляторных систем. В данной статье опишем симптомы, лечение хронической сердечной недостаточности, а также поговорим о классификации ХСН.
Классификация
В нашей стране была принята классификация ХСН по Н.Д. Стражеско и В.Х. Василенко. Она предполагает условное разделение ее на три стадии.
I стадия – начальная (латентная, скрытая). Неполноценность работы сердца проявляется лишь при нагрузке.
II стадия – нарушение гемодинамики проявляется и в покое. При стадии II А гемодинамика нарушена умеренно, страдает в основном или правый, или левый отделы сердца. При стадии II Б нарушено кровообращение в обоих кругах, отмечаются выраженные патологические изменения в работе сердца.
III стадия – терминальная (конечная). Тяжелая недостаточность кровообращения сопровождается выраженным изменением обмена веществ, поражением структуры внутренних органов и нарушением их функций.
В настоящее время принята классификация тяжести ХСН в соответствии с переносимостью нагрузок. Выделяют 4 функциональных класса (ФК) ХСН. При I ФК пациент хорошо переносит обычную физическую активность. Значительная физическая нагрузка может сопровождаться одышкой или утомляемостью. При ХСН II ФК обычная физическая активность умеренно ограничена, при III ФК отмечается значительное ограничение привычной активности из-за одышки и других симптомов. IV ФК сопровождается невозможностью выполнить физическую нагрузку без жалоб, симптомы появляются и в покое.
Функциональные классы ХСН могут изменяться в зависимости от лечения. Полной корреляции между функциональными классами и стадиями по Стражеско-Василенко нет.
Дополнительно выделяют систолическую и диастолическую ХСН (преимущественное нарушение сократимости или расслабления миокарда). Иногда выделяют право- и левожелудочковую недостаточность в зависимости от наиболее пораженного отдела сердца.
Симптомы
I стадия
Пациент предъявляет жалобы на быструю утомляемость, одышку, учащенное сердцебиение при выполнении физической нагрузки (подъем по лестнице, быстрая ходьба).
При осмотре можно увидеть акроцианоз (синюшность кистей, стоп). Часто появляются небольшие отеки (пастозность) лодыжек, голеней к вечеру.
При нагрузке отмечается быстрое учащение пульса. Можно отметить умеренное расширение границ сердца, приглушенность тонов, слабый систолический шум на верхушке. Картина при осмотре больного определяется основным заболеванием (гипертоническая болезнь, порок сердца и так далее).
II А стадия
Симптомы в покое выражены незначительно, усиливаются лишь при нагрузке. При патологии левых отделов сердца развивается левожелудочковая недостаточность, проявляющаяся нарушением гемодинамики в малом круге кровообращения. Она сопровождается жалобами на одышку при ходьбе, подъеме по лестнице. Могут появляться приступы удушья по ночам (сердечная астма), сухой кашель, иногда кровохарканье. Больной быстро утомляется при обычной физической нагрузке.
При осмотре можно увидеть бледность, акроцианоз. Отеков нет. Отмечается смещение левой границы сердца, часто нарушения сердечного ритма, глухие тоны. Печень не увеличена. В легких выслушиваются сухие хрипы, при выраженном застое – мелкопузырчатые хрипы.
При патологии правых отделов сердца появляются признаки застоя в большом круге кровообращения. Больной предъявляет жалобы на тяжесть и боль в правом подреберье. Появляется жажда, отеки, уменьшается диурез. Возникает чувство распирания живота, одышка при обычной физической активности.
При осмотре виден акроцианоз, набухание шейных вен, отеки ног, иногда асцит. Характерна тахикардия, часто нарушения сердечного ритма. Границы сердца расширены во все стороны. Печень увеличена, поверхность ее гладкая, край закругленный, болезненный при пальпации. Лечение значительно улучшает состояние больных.
II Б стадия
Характерны признаки недостаточности кровообращения по большому и малому кругу. Появляются жалобы на одышку при незначительной нагрузке и в покое. Характерно сердцебиение, перебои в работе сердца, отеки, боль в правом подреберье. Беспокоит сильная слабость, нарушается сон.
При осмотре определяются отеки, акроцианоз, во многих случаях – асцит. Появляется вынужденное положение больного – ортопноэ, при котором пациент не может лежать на спине.
Границы сердца расширены во все стороны, имеется тахикардия, экстрасистолия, ритм галопа. В легких определяется жесткое дыхание, сухие и влажные хрипы, в тяжелых случаях накапливается жидкость в плевральной полости. Печень увеличена, плотная, с гладкой поверхностью, заостренным краем.
III стадия
Дистрофическая стадия проявляется тяжелыми расстройствами гемодинамики, нарушениями обмена веществ. Необратимо нарушаются структура и функции внутренних органов.
Состояние больных тяжелое. Выражена одышка, отеки, асцит. Возникает гидроторакс – скопление жидкости в плевральной полости. Развиваются застойные явления в легких.
Лечение
Лечение ХСН преследует такие цели, как предотвращение развития симптомов (для бессимптомной стадии) или их устранение; улучшение качества жизни; уменьшение числа госпитализаций; улучшение прогноза.
Главные направления лечения ХСН:
- диета;
- рациональная физическая активность;
- психологическая реабилитация, обучение больных;
- медикаментозная терапия;
- электрофизиологические методы;
- хирургические и механические методы.
Диета
Рекомендуется ограничение поваренной соли. Чем более выражены симптомы, тем сильнее нужно ограничивать соль, вплоть до отказа от нее.
Жидкость рекомендуется ограничивать лишь при выраженных отеках. Обычно советуют пить от 1,5 до 2 литров жидкости в сутки.
Пища должна быть калорийной, с достаточным содержанием белка и витаминов.
Необходимо ежедневно следить за весом. Прирост массы тела более 2 кг за три дня свидетельствует о задержке жидкости в организме и угрозе декомпенсации ХСН.
Следить за весом нужно также для исключения развития кахексии.
Ограничение приема алкоголя носит характер общих рекомендаций, кроме больных с алкогольной кардиомиопатией. Следует ограничивать употребление большого объема жидкости, в частности, пива.
Режим физической активности
Физическая активность рекомендуется больным на любой стадии, находящимся в стабильном состоянии. Она противопоказана лишь при активном миокардите, стенозе клапанов сердца, тяжелых нарушениях ритма, частых приступах стенокардии.
Перед определением уровня нагрузки необходимо провести тест с 6-минутной ходьбой. Если пациент за 6 минут проходит менее 150 метров, начинать упражнения необходимо с дыхания. Можно надувать воздушный шар, плавательный круг несколько раз в день. После улучшения состояния присоединяются упражнения в положении сидя.
Если больной может пройти от 150 до 300 метров за 6 минут, показаны физические нагрузки в виде обычной ходьбы с постепенным удлинением дистанции до 20 км в неделю.
Если пациент может пройти более 300 метров за 6 минут, ему назначаются нагрузки в виде быстрой ходьбы до 40 минут в день.
Физическая активность значительно увеличивает переносимость нагрузки, улучшает эффективность лечения и прогноз. Эффект от таких тренировок сохраняется в течение 3 недель после их прекращения. Поэтому рациональные нагрузки должны стать частью жизни больного с ХСН.
Обучение больного
Пациент с ХСН должен иметь возможность получить всю необходимую ему информацию о его заболевании, образе жизни, лечении. Он должен иметь навыки самоконтроля за своим состоянием. Поэтому необходимо организовывать «школы» для таких пациентов и их родственников.
Немалую роль в повышении качества жизни такого больного имеет и медико-социальная работа, направленная на формирование здорового образа жизни, выбор режима физических нагрузок, трудовую занятость, адаптацию больного в обществе.
Медикаментозная терапия
Назначение лекарств при ХСН основано на принципах доказательной медицины.
Основные средства, эффект которых не вызывает сомнения:
Дополнительные средства, эффективность и безопасность которых требуют дальнейшего изучения:
 статины;
статины;- антикоагулянты (при мерцательной аритмии).
Вспомогательные препараты могут назначаться, исходя из клинической ситуации:
- периферические вазодилататоры (при сопутствующей стенокардии);
- блокаторы медленных кальциевых каналов (при упорной стенокардии и стойкой артериальной гипертензии);
- антиаритмические средства (при тяжелых желудочковых нарушениях ритма);
- аспирин (после инфаркта миокарда);
- негликозидные инотропные стимуляторы (при низком сердечном выбросе и гипотензии).
Электрофизиологические и хирургические методы
Применение электрофизиологических методов показано у больных с максимально активной, но недостаточно эффективной лекарственной терапией, которые могут сохранять высокое качество жизни. Основные методы:
- имплантация электрокардиостимулятора;
- сердечная ресинхронизирующая терапия (разновидность стимуляции сердца);
- постановка кардиовертера-дефибриллятора при тяжелых желудочковых нарушениях ритма сердца.
В тяжелых случаях ХСН может быть рассмотрен вопрос о трансплантации сердца, использовании аппаратов вспомогательного кровообращения (искусственные желудочки сердца), окутывании сердца специальным сетчатым каркасом для предотвращения его ремоделирования и прогрессирования сердечной недостаточности. Эффективность этих методов в настоящее время изучается.
Медицинская анимация на тему «Хроническая сердечная недостаточность»:
Использованные источники:
ХРОНИЧЕСКАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ
Недостаточность кровообращения (НК) – неспособность сердечно-сосудистой системы обеспечивать органы и ткани организма количеством крови, достаточным для поддержания нормальной жизнедеятельности. Понятие НК включает в себя сердечную и сосудистую недостаточность.
В основе НК лежит сердечная недостаточность – синдром, обусловленный нарушением насосной (сократительной) функции одного или обоих желудочков сердца.
Различают острую и хроническую сердечную недостаточность. ХСН является финалом всех заболеваний сердечно-сосудистой системы. Смертность среди больных с тяжелыми формами ХСН достигает 40 – 65% в год. СН является одной из основных причин смерти (в 50%) – практически во всех случаях у больных с заболеваниями сердечно-сосудистой системы и при многих других – онкологических, инфекционных и др. СН уже на ранних стадиях ограничивает трудоспособность больных и существенно ухудшает качество их жизни.
Эпидемиология СН:
По данным разных авторов СН встречается у 1–10% населения, чаще у лиц пожилого возраста. Имеет место у 75% госпитализированных больных в возрасте 65 лет и старше.
Этиология:
Наиболее частые причины СН:
· ИБС – на ее долю приходится 60–70% всех случаев СН.
· Клапанные пороки сердца ревматической и другой этиологии.
· Гипертрофическая и дилатационная кардиомиопатия.
· Воспалительные заболевания миокарда.
· Алкогольное поражение сердца.
· Более редкие причины CН – диффузные заболевания соединительной ткани, хроническое легочное сердце, инфильтративные поражения миокарда (амилоидоз, саркоидоз), анемия, тиреотоксикоз, перикардит.
Патогенез СН:
Основными механизмами развития СН являются:
1. Гемодинамическая перегрузка миокарда давлением – развивается при стенозирующих пороках сердца (стенозе устья аорты и легочной артерии, митральном и трикуспидальном стенозе), артериальной гипертензии большого или малого круга кровообращения. Миокард работает против высокого давления. Рано развивается “рабочая” гипертрофия миокарда, ударный и минутный объем крови долго остаются нормальными, но повышается конечное диастолическое давление в левом желудочке, что затрудняет расслабление миокарда в диастолу и способствует диастолической дисфункции миокарда. Истощение компенсаторных механизмов приводит к снижению сократительной функции миокарда, уменьшению ФВ менее 40% и развитию систолической СН.
2. Гемодинамическая перегрузка миокарда объемом – наблюдается при пороках клапанов с регургитацией (митральная, аортальная, трикуспидальная недостаточность), при дефектах межпредсердной и межжелудочковой перегородок. Рано развивается компенсаторная тоногенная дилатация и увеличение конечного диастолического объема желудочков сердца. Для выброса в систолу большего объема крови дилатированному миокарду необходимо развивать большое напряжение (механизм Франка-Старлинга – чем больше растяжение мышечного волокна, тем большей должна быть сила его сокращения). При чрезмерном перерастяжении миофибрилл, когда конечный диастолический объем достигает 200 мл и более, компенсаторный механизм Франка- Старлинга перестает действовать, развивается миогенная дилятация, сердечный выброс снижается, развивается систолическая СН.
3. Поражение миокарда (миокардиальная недостаточность) – наблюдается при первичном поражении сердечной мышцы (обычно более 30% ее площади) – при миокардитах, дилатационных кардиомиопатиях, и вторичном поражении миокарда при атеросклеротическом и постинфарктном кардиосклерозе, гипо-или гипертиреозе, диффузных заболеваниях соединительной ткани. Большую роль в развитии СН играет асинергия миокарда – гипокинезия пораженных участков и гиперкинезия здоровых. Рано развивается дилатация желудочков со снижением сердечного выброса, т.е. систолическая СН.
4. Нарушение диастолического наполнения желудочков – вследствие плохой растяжимости миокарда наблюдается при слипчивом перикардите, рестриктивных кардиомиопатиях, болезнях “накопления миокарда” – амилоидозе, гемохроматозе, гликогенозе и приводит к повышению конечного диастолического давления в левом желудочке (диастолической дисфункции) при нормальном или сниженном его наполнении.
Таким образом, в зависимости от механизмов развития СН (нарушения функции миокарда в систолу или диастолу, что определяется по данным Эхо КГ и вентрикулографии) различают следующие патогенетические варианты СН:
1. Систолическая СН – характеризуется снижением сократительной функции миокарда.
2. Диастолическая СН – обусловлена нарушением расслабления миокарда во время диастолы.
Систолическая и диастолическая дисфункции миокарда могут сочетаться, например при ИБС, АГ, пороках сердца.
3. Выделяют также СН с высоким сердечным выбросом – при анемии, тиреотоксикозе, при беременности в связи с повышенными метаболическими потребностями организма.
Основным пусковым механизмом ХСН является снижение сократительной способности миокарда и вследствие этого падение сердечного выброса. Это приводит к активации кардиальных и экстракардиальных компенсаторных механизмов, направленных на усиление сердечной деятельности, поддержание АД и обеспечение перфузии жизненно важных органов.
К кардиальным компенсаторным факторам относятся:
· гипертрофия и гиперфункция миокарда (при перегрузке давлением);
· тоногенная дилатация и механизм Франка-Старлинга (при перегрузке объемом);
· активация локальных (миокардиальных) нейро-гормональных систем, в частности тканевых ренин – ангиотензиновых систем с образованием ангиотензина– II.
Ангиотензин – II (до 80% всего количества) образуется также в тканях сердца и стенках артерий без участия ангиотензин-превращающего фермента в присутствии протеаз. Под воздействием ангиотензина – II происходит усиление сократительной функции миокарда, что является фактором компенсации СН. Однако увеличение продукции тканевого ангиотензина – II способствует также гиперплазии кардиомиоцитов и повышенному синтезу коллагена фибробластами, приводящими к гипертрофии, снижению эластичности и ригидности миокарда – важнейшим проявлениям РЕМОДЕЛИРОВАНИЯ миокарда. Термин ремоделирование стал использоваться с 80-х годов для обозначения структурно-геометрических изменений левого желудочка, развивающихся после ИМ. В настоящее время это понятие применяется в более широком смысле и означает комплекс морфологических и функциональных изменений миокарда при его перегрузке или повреждении.
К локальным сердечным медиаторам с положительным инотропным действием относится и эндотелин – вазоконстрикторный пептид, синтезируемый эндотелиоцитами мелких сосудов сердца.
Открытие в последние годы тканевых (миокардиальных) нейрогормональных систем во многом изменило представление о патогенезе СН. В настоящее время им отводят ведущую роль в формировании и прогрессировании ХСН.
Ремоделирование миокарда приводит к его диастолической дисфункции, а затем к снижению сократительной способности и систолической дисфункции. Компенсаторные до определенного этапа локальные кардиальные механизмы по мере ухудшения функции желудочков способствуют прогрессированию СН.
Снижение сердечного выброса включает и ряд экстракардиальных компенсаторных механизмов, одним из которых является активация симпатико—адреналовой системы.
Гиперпродукция катехоламинов при стимуляции α- и β1 адренорецепторов вызывает сужение артериол и венул, что обуславливает поддержание АД и увеличение венозного возврата крови к сердцу, а также повышает сократимость миокарда и ЧСС с нормализацией сниженного сердечного выброса. Однако, являясь первоначально адаптивной реакцией, активация САС, увеличивая потребность сердца в кислороде и общее периферическое сопротивление, в дальнейшем становится фактором, обуславливающим прогрессирование СН.
Спазм почечных артериол вызывает активацию ренин-ангиотензиновой системы (РАС) и гиперпродукцию мощного вазопрессорного фактора – ангиотензина – II, еще более увеличивающего спазм периферических артериол и венул. Ангиотензин – II стимулирует также образование альдостерона, который повышает реабсорбцию натрия, увеличивает осмолярность плазмы крови и способствует активации антидиуретического гормона гипофиза (АДГ) – вазопрессина. Повышение уровня АДГ приводит к задержке в тканях жидкости и увеличению объема циркулирующей крови. Он также усиливает периферическую вазоконстрикцию.
На первых этапах активация РААС играет компенсаторную роль, так как задержка в организме натрия и воды ведет к увеличению сократимости миокарда в результате увеличения венозного возврата крови к сердцу (преднагрузки) благодаря механизму Франка-Старлинга. Однако со временем это приводит к обратным результатам – дальнейшая продукция АДГ и альдостерона приводит к прогрессирующему увеличению массы циркулирующей крови, чрезмерному повышению венозного давления и венозного возврата крови к сердцу, в результате чего усугубляется дилатация левого желудочка, происходит перегрузка миокарда объемом и снижение сердечного выброса. Это, так называемый “ порочный “ круг ХСН, схема, объединившая существовавшие ранее теории СН “малого выброса” и “ застойной недостаточности”.
Ангиотензин – II способствует и ремоделированию сосудов (гипертрофии мышечной оболочки), что при СН увеличивает постнагрузку и способствует прогрессированию СН.
Ангиотензин – II способствует образованию супероксида кислорода, который приводит к разрушению важнейшего вазодилятирующего фактора – NO (окиси азота).
Ангиотензин – II стимулирует секрецию эндотелина, который способствует вазоконстрикции и задержке в организме натрия и воды.
Эти эффекты ангиотензина – II дополнительно подтверждают большую роль нейрогормональных механизмов в формировании и прогрессировании СН.
Нарастание циркуляторных расстройств, гипоксия тканей способствует нарушениям У, Б, Ж, электролитного обменов, развитию дистрофии тканей и кахексии.
Причины прогрессирования ХСН:
· Хроническое злоупотребление алкоголем
· Инфаркт миокарда, рецидивирующая ишемия миокарда
· Ремоделирование миокарда, связанное с ИБС – образование аневризмы
· Нарушения ритма сердца
· Передозировка лекарственных средств с инотропным эффектом
· Нарушения функции почек, печени
· Физические перегрузки, стрессы с чрезмерной нейрогормональной активацией
Классификация ХСН
В 2002 году Российским обществом специалистов по сердечной недостаточности была разработана классификация, соединившая морфологический и функциональный принципы оценки выраженности ХСН путем определения стадий, которые могут прогрессировать, несмотря на лечение, и функциональных классов, которые могут изменяться на фоне лечения как в одну, так и другую сторону. В основе современной отечественной классификации ХСН лежит модифицированная с учетом современных знаний классификация Н.Д.Стражеско и соавт. (1935) и классификация ХСН NYHA (1964).
Современная классификация хронической сердечной недостаточности:
I стадия. Начальная стадия заболевания (поражения) сердца. Гемодинамика не нарушена. Скрытая СН. Бессимптомная дисфункция левого желудочка (по данным Эхо КГ).
IIА стадия. Клинически выраженная стадия заболевания (поражения) сердца. Нарушения гемодинамики в одном из кругов кровообращения, выраженные умеренно. Адаптивное ремоделирование сердца и сосудов (по данным Эхо КГ).
IIБ стадия. Тяжелая стадия заболевания (поражения) сердца. Выраженные изменения гемодинамики в обоих кругах кровообращения. Дезаптивное ремоделирование сердца и сосудов (по данным Эхо КГ).
III стадия. Конечная стадия поражения сердца. Выраженные изменения гемодинамики и тяжелые (необратимые) структурные изменения органов-мишеней (сердца, легких, сосудов, головного мозга, печени, почек). Финальная стадия ремоделирования органов.
ФУНКЦИОНАЛЬНЫЕ КЛАССЫ ХСН:
I ФК. Ограничения физической активности отсутствуют, привычная физическая активность не сопровождается быстрой утомляемостью, появлением одышки или сердцебиения. Повышенную нагрузку больной переносит, но она может сопровождаться одышкой и/или замедленным восстановлением сил.
II ФК. Незначительное ограничение физической активности, в покое симптомы ХСН отсутствуют, привычная физическая активность сопровождается утомляемостью, одышкой или сердцебиением.
III ФК.Заметное ограничение физической активности, в покое симптомы ХСН отсутствуют, физическая активность меньшей интенсивности по сравнению с привычными нагрузками сопровождается появлением симптомов ХСН.
IV ФК. Любая физическая активность вызывает чувство дискомфорта, Симптомы ХСН наблюдаются в покое и усиливаются при минимальной физической активности
При постановке диагноза ХСН указываются стадия и функциональный класс. Стадии ХСН могут только прогрессировать, несмотря на лечение, функциональные классы на фоне лечения могут меняться как в одну, так и в другую сторону.
Для определения стадии ХСН и ФК специальных процедур и исследований, например велоэргометрии, не требуется. Для объективизации ФК ХСН рекомендуется провести тест 6-минутной ходьбы.
Использованные источники:
