Ремоделирование миокарда при хронической сердечной недостаточности
ГЕНДЕРНЫЕ ОСОБЕННОСТИ РЕМОДЕЛИРОВАНИЯ МИОКАРДА ЛЕВОГО ЖЕЛУДОЧКА ПРИ ХРОНИЧЕСКОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
Транскрипт
1 УДК : : ГЕНДЕРНЫЕ ОСОБЕННОСТИ РЕМОДЕЛИРОВАНИЯ МИОКАРДА ЛЕВОГО ЖЕЛУДОЧКА ПРИ ХРОНИЧЕСКОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ Дадашова Гюльназ Махировна* НИИ кардиологии им. Дж. Абдуллаева, Баку, Азербайджан Реферат Цель. Определить гендерные различия факторов риска и ремоделирования левого желудочка у пациентов с хронической сердечной недостаточностью, страдающих артериальной гипертензией и ишемической болезнью сердца. Методы. В исследование включены 112 пациентов в возрасте от 45 до 60 лет с постинфарктным кардиосклерозом, имевших функциональный класс сердечной недостаточности I III III. Выделено две группы: первая 60 мужчин (средний возраст 54,8±3,3 года), вторая 52 женщины (средний возраст 55,8±3,1 года). Для оценки кардиальной гемодинамики всем пациентам проводили эхокардиографическое исследование (В- и М-режимы). При этом на базе таких показателей, как индекс относительной толщины стенок левого желудка и индекс массы миокарда левого желудочка, идентифицировали модели архитектоники левого желудочка. Результаты. Ведущими причинами хронической сердечной недостаточности у женщин оказались артериальная гипертензия (50% случаев) и ишемическая болезнь сердца (23,1%, при этом в 78,8% случаев при отсутствии в анамнезе инфаркта миокарда). У мужчин основной причиной хронической сердечной недостаточности была ишемическая болезнь сердца (78,3% случаев, из них в 80,9% случаев после инфаркта миокарда). У женщин хроническая сердечная недостаточность гораздо чаще развивалась по типу диастолической дисфункции (78,8 против 65% в группе мужчин, p 0,05). Вывод. У пациентов с хронической сердечной недостаточностью существует ряд гендерных особенностей: преобладание артериальной гипертензии у женщин и ишемической болезни сердца у мужчин; при этом у женщин с хронической сердечной недостаточностью чаще присутствуют диастолическая дисфункция и прогностически неблагоприятные типы ремоделирования (эксцентрическая и концентическая гипертрофия левого желудочка). Ключевые слова: хроническая сердечная недостаточность, артериальная гипертензия, ремоделирование, диастолическая дисфункция, заболевания в зависимости от пола. GENDER DIFFERENCES OF LEFT VENTRICULAR REMODELING IN PATIENTS WITH CHRONIC HEART FAILURE G.M. Dadashova. Scientific-Research Institute of Cardiology named after J. Abdullayev, Baku, Azerbaijan. Aim. To determine the gender differences in risk factors of left ventricular remodeling in patients with chronic heart failure associated with arterial hypertension and coronary heart disease. Methods. The study included 112 patients aged 45 to 60 years with myocardial scaring after myocardial infarction and functional class I III of heart failure by NYHA. Patients were distributed to 2 groups: 1 st included 60 males (mean age 54.8±3.3 years), 2 nd 52 females (mean age 55.8±3.1 years). To assess the cardiac function, all patients underwent echocardiography (B- and M-modes). Models of left ventricle architectonics were identified according to such parameters as left ventricle wall relative thickness index and left ventricular mass index. Results. Leading causes for heart failure in female patients were hypertension (50% of cases) and ischemic heart disease (23.1% of cases, 79.5% of ischemic heart disease cases were not associated). In males, ischemic heart disease was the leading reason for chronic heart failure (78.3% of cases, among them 80.9% with a history of survived myocardial infarction). In females, chronic heart failure was more often associated with isolated diastolic dysfunction (78.8% of cases versus 65% in males, p 0.05). Conclusion. There are gender differences in patients with chronic heart failure: prevalence of hypertension in women, and coronary heart disease in men; higher rate of isolated diastolic dysfunction prognostically unfavorable types of left ventricle remodeling (eccentric and concentric left ventricle hypertrophy) in females. Keywords: chronic heart failure, arterial hypertension, remodeling, diastolic dysfunction, gender differences. Т11 Хроническая сердечная недостаточность (ХСН) одна из наиболее актуальных проблем современного здравоохранения. Распространённость ХСН в мире ежегодно нарастает, вероятность возникновения ХСН на протяжении жизни существует у каждого пятого человека [14, 15]. Результаты эпидемиологических исследований в США показали, что число больных с клинически выраженной ХСН составляет не менее 2,5% Адрес для переписки: 362 взрослого населения, или 5 млн человек, причём ежегодно регистрируют до 400 тыс. новых случаев заболевания. Серьёзность ситуации усугубляется крайне неблагоприятным прогнозом: в США за последние 30 лет смертность от ХСН увеличилась в 4 раза. Пятилетняя смертность составляет 62% среди мужчин и 43% среди женщин. Уровень выживаемости при ХСН сравним с аналогичным показателем при ряде онкологических заболеваний [13]. Согласно данным литературы, основной
2 Казанский медицинский журнал, 2014 г., том 95, 3 Исходная характеристика пациентов с хронической сердечной недостаточностью (M±m) Таблица 1 Параметры Первая группа (мужчины) Вторая группа (женщины) Число больных Средний возраст, годы 54,8±3,3 55,8±3,1 Пациенты с ИБС, % 78,3* 23,1 Пациенты с АГ, % 35* 50 ШОКС, баллы 5,26±1,46 5,37±1,45 ФК I, % больных 9 (15) 25 (48,0) ФК II, % больных 23 (38,3) 20 (38,5) ФК III, % больных 28 (46,7) 7 (13,5) САД, мм рт.ст. 128,74±7,58 130,1±7,43 ДАД, мм рт.ст. 79,71±6,34 80,11±5,3 ЧСС, в минуту 71,72±7,2 75,43±7,3 ТШХ, м 183,8±89,4 197,1±88,1 Примечание: ИБС ишемическая болезнь сердца; АГ артериальная гипертензия; ШОКС шкала оценки клинического состояния; ФК функциональный класс недостаточности кровообращения; САД систолическое артериальное давление; ДАД диастолическое артериальное давление; ЧСС частота сердечных сокращений; ТШХ тест 6-минутной ходьбы; *достоверность различий между исследуемыми группами при p 0,05). Проведённый анализ особенностей ремоделирования ЛЖ (рис. 2) показал, что в группе женщин с ХСН чаще встречались прогностически неблагоприятные типы ремоделирования, эксцентрическая гипертрофия ЛЖ 35 (67,3%) женщин против 32 (53,3%) мужчин (p Necessary cookie Accept
Использованные источники:
Для врачей
Разное


Ремоделирование сердца
Термин «ремоделирование сердца» был предложен N. Sharp в конце 70-х годов прошлого века для обозначения структурных и геометрических изменений после острого инфаркта миокарда. Затем он получил более широкое толкование.
Ишемическое ремоделирование – динамический, обратимый процесс изменения толщины миокарда, размера и формы камер сердца, функции левого желудочка (появление дисфункции).
Гипертрофия левого желудочка – начальный этап ремоделирования при артериальной гипертензии, зависит не столько от уровня артериального давления (гемодинамическая перегрузка), сколько от активности ренинангиотензинальдостероновой системы.
Риск развития хронической сердечной недостаточности увеличивается в 15 раз. Гипертрофия левого желудочка развивается по концентрическому типу (добавление саркомеров внутри кардиомиоцита). А11 стимулирует рост мышечных волокон, альдостерон изменяет внутриклеточный матрикс с формированием диастолической дисфункции.
Диастолическая дисфункция – ранний этап ремоделирования левого желудочка, маркер фиброза миокарда.
Расслабление – наиболее энергозависимый процесс, при гипертрофии левого желудочка страдает в первую очередь. Наибольшую гемодинамическую перегрузку при диастолической дисфункции испытывает левое предсердие. Дилатация левого предсердия вызывает митральную регургитацию.
Важный этап – переход концентрической гипертрофии левого желудочка в эксцентрическую. К систолической перегрузке давлением добавляется диастолическая перегрузка объемом. Дилатация левого желудочка сопровождается систолической дисфункцией, а это увеличивает летальность на 50%. Хроническая сердечная недостаточность движется к финишной стадии.
Ингибиторы ангиотензинпревращающего фермента вызывают регресс концентрической гипертрофии, уменьшая толщину стенок левого желудочка; нормализуют диастолу. Уменьшается объем мышечных волокон и миокардиальный фиброз.
На стадии эксцентрической гипертрофии ингибиторы ангиотензинпревращающего фермента препятствуют истончению миокарда, уменьшают миокардиальный стресс. Ингибиторы ангиотензинпревращающего фермента увеличивают фракцию выброса, уменьшают объем левого желудочка, улучшают локальную сократимость – уменьшают индекс асинергии.
Острый инфаркт миокарда
Экспансия инфаркта
В 1978 г. G. Hutchius и B. Bulkley описали процесс острого увеличения и истончения зоны инфаркта без дополнительного некроза миокарда. В первые часы после гибели миоцитов отек и воспаление локализуют зону инфаркта. Дальше наблюдается пролиферация фибробластов и замещение этого участка коллагеном. Зона инфаркта может истончаться и расширяться. Длина саркомеров не изменяется. Таким образом, увеличение объема левого желудочка происходит вследствие перегруппировки миофибрилл без их растяжения. Стенка истончается из-за скольжения мышечных волокон друг относительно друга в результате ослабления связей между миоцитами в инфарктной зоне. При ЭхоКГ определяется увеличение зоны акинезии без ферментативного сдвига.
Экспансия вероятнее всего при трансмуральном инфаркте миокарда и заканчивается хронической сердечной недостаточностью, аневризмой и разрывом миокарда. Передне-верхушечная область более уязвимая, так как она наиболее изогнута. Возможна дилатация непораженной зоны с тотальным расширением левого желудочка.
Постинфарктное ремоделирование левого желудочка
Резкое растяжение жизнеспособного миокарда по закону Франка – Старлинга, увеличение хроно-инотропных эффектов при стимуляции адренорецепторов поддерживает насосную функцию в условиях уменьшения сокращающейся части миокарда. При поражении более 20% массы левого желудочка компенсация будет неадекватной.
Увеличение полости левого желудочка помогает восстановить ударный объем на фоне снижения фракции выброса. Дилатация увеличивает миокардиальный стресс, порочный круг замыкается. В качестве компенсации наступает гипертрофия миоцитов: до 78% от исходного объема.
Гипертрофия может быть концентрической без увеличения полости и эксцентрической с дилатацией Гипертрофия может восстановить напряжение стенки левого желудочка. При обширном инфаркте миокарда дилатация не пропорциональна приросту массы миокарда
Роль цитокинов. Цитокины — маркеры хронической сердечной недостаточности
Развитие хронической сердечной недостаточности сопровождается увеличением провоспалительных цитокинов (интерлейкинов-1,6) в плазме крови и в миокарде. Увеличение провоспалительных цитокинов происходит без увеличения антивоспалительных цитокинов, что приводит к усилению воспаления. Экспрессия цитокинов и их рецепторов на мембранах кардиомиоцитов подтверждает центральную роль цитокинов в патогенезе хронической сердечной недостаточности.
Уровень фактора некроза опухоли прямо зависит от функционального класса хронической сердечной недостаточности. Иммуномодуляторы повышают уровень противовоспалительных медиаторов. Внутривенное введение пентоксифиллина, иммуноглобулина увеличивает фракцию выброса и снижает снижает уровень фактора некроза опухолей– альфа.
Натрий – уретический пептид в норме вырабатывается кардиомиоцитами предсердий и регулирует водно-солевое равновесие и снижает артериальное давление. При уменьшении сердечного выброса у больных с асимптоматической дисфункцией левого желудочка и с хронической сердечной недостаточности 1 функционального класса растет синтез натрий-уретического пептида в желудочках сердца. Это блокирует активность циркулирующего звена ренинангиотензинальдостероновой системы и компенсирует состояние больных. Прогрессирование хронической сердечной недостаточности активизирует ренинангиотензинальдостероновую систему. Снижается натрий-уретический ответ на рост активности натрий-уретического пептида. Это приводит к задержке натрия и воды, системной и почечной вазоконстрикции.
Постинфарктная аневризма левого желудочка
Классическим вариантом постинфарктного ремоделирования левого желудочка является постинфарктная аневризма левого желудочка, развивается в 8-34% случаев трансмурального инфаркта миокарда; характеризуется акинезией или дискинезией стенки левого желудочка. Изменяется геометрия, объем и масса левого желудочка. Клинически проявляется в виде хронической сердечной недостаточности у 50% больных и более, желудочковых нарушений ритма, тромбоэмбоэмболического синдрома.
Хирургическим методом лечения является реваскуляризация миокарда и пластика левого желудочка. Прогностически неблагоприятны ранние аневризмы при переднем инфаркте миокарда.
Факторы риска:
- более 2-х инфарктов миокарда в анамнезе;
- приступы сердечной астмы — III, IV функциональные классы по NYHA;
- фракция выброса 24 мм. рт. ст.;
- стеноз ствола левой коронарной артерии;
- поражение трех основных бассейнов коронарных артерий.
Прогноз ремоделирования левого желудочка
Рентгенологически видимое увеличение левого желудочка неблагоприятно и увеличивает летальность в 3 раза, прогнозирует развитие хронической сердечной недостаточности. Подъем сегмента SТ со снижением или отсутствием зубца R на ЭКГ помогает не только диагностировать инфаркт миокарда, определить его размеры, но и предполагать ремоделирование левого желудочка. Компенсаторные процессы зависят от состояния коронарного кровотока уцелевшего миокарда, при неадекватном кровоснабжении дилатация больше, выше летальность. Стеноз артерий ограничивает компенсаторную гипертрофию миокарда и повышенную нагрузку. Дилатация полостей прямо коррелирует с риском фатальных аритмий.
Первичная профилактика не вызывает сомнений: это наиболее раннее и адекватное восстановление перфузии у больных острым коронарным синдромом. Профилактика хронической сердечной недостаточности начинается в первые часы острого инфаркта миокарда. Надо ограничить зону некроза: тромболитики, нитраты, бета-адреноблокаторы, антиагреганты. Хирургическая реваскуляризация миокарда
- Доказан эффект ингибиторов ангиотензинпревращающего фермента: предпочтительны пролонгированные препараты и препараты, действующие на тканевой ангиотензинпревращающий фермент. Летальность от хронической сердечной недостаточности достоверно снижается, фракция выброса – увеличивается. Ингибиторы ангиотензинпревращающего фермента более эффективны при переднем инфаркте миокарда. Терапия ингибиторами ангиотензинпревращающего фермента назначается в первые сутки инфаркта миокарда.
- Бета-адреноблокаторы оказывают не только антиаритмическое действие, но и тормозят ремоделирование левого желудочка. K. Shiono не отметил эффект от атенолола. Метопролол вызывает редукцию объема и регрессию массы левого желудочка; улучшает геометрию левого желудочка.
- Эффективны антагонисты кальция: амлодипин, дилтиазем и изоптин, но лечение должно быть длительным.
- Нитраты ограничивают раннее постинфарктное ремоделирование левого желудочка.
- Дигоксин в результате инотропной стимуляции при переднем инфаркте миокарда может увеличивать инфарктное выпячивание левого желудочка без снижения содержания коллагена.
- L- карнитин в остром и отдаленном периоде инфаркта миокарда уменьшал дилатацию левого желудочка (S. Iliceto).
Литература:
- Кардиология, 2003, 8, стр. 83-94.
- Кардиология, 2003, 8, стр. 68-72.
- Бузиашвили ЮИ и др Кардиология, 2002, 10, стр. 88-94.
Использованные источники:
Ремоделирование миокарда при хронической сердечной недостаточности
Патологические изменения у больных с сердечной недостаточностью могут усиливаться при нарушении функции сосудистого эндотелия. Если концентрация эндотелина возрастает и его количество превышает уровень вазорелаксирующих факторов, это приводит к выраженной вазоконстрикции и способствует задержке в организме натрия и воды. При сердечной недостаточности уровень секреции сосудистым эндотелием эндотелина увеличивается, а его концентрация в плазме крови повышена. Обычно уровень эндотелина в крови больных прямо коррелирует с уровнем ангиотензина II. Последний, в свою очередь, еще больше может стимулировать секрецию эндотелина.
Вследствие прогрессирующей гипертрофии миокарда возникает диастолическая ригидность левого желудочка, резко усиливается дилатация сердца, которую раньше обозначали как миогенная дилатация, к диастолической дисфункции присоединяется систолическая.
Тахикардия, которая первоначально носит компенсаторный характер, резко повышает энергетические затраты сердца и существенно ограничивает толерантность к физическим нагрузкам. Все эти, уже патологические, механизмы стимулируются гиперактивацией нейрогормональных систем. Прогрессирующее снижение сердечного выброса способствует задержке в организме жидкости. В миокардиоцитах происходит трансформация ангиотензина I в ангиотензин П. Длительное повышение его уровня в плазме крови, особенно в сочетании с гиперальдостеронизмом, сопровождается некрозом кардиомиоцитов. Ангиотензин П имеет особое значение в развитии гипертрофии миокарда, которая первоначально, как упоминалось выше, также носит компенсаторный характер.
Параллельно гибели части миокардиоцитов и гипертрофии оставшихся стимулируется рост фибробластов, увеличивается содержание коллагена в мышце сердца, прогрессирует фиброз. Это приводит к снижению эластичности миокарда и усилению его ригидности. Развивается так называемая диастолическая жесткость желудочков сердца. Диастолическая дисфункция является ведущей причиной развития сердечной недостаточности у многих больных с застойной сердечной недостаточностью уже на ранних этапах заболевания.
Чрезмерная гипертрофия сопровождается увеличением потребности миокарда в кислороде. Кроме того, по мере нарастания гипертрофии ухудшается кровообращение миокарда, поскольку развитие коллатералей при этом существенно отстает от увеличения массы миокарда и в конце концов приводит к ослаблению сократительной деятельности сердечной мышцы.
При многих заболеваниях сердечно-сосудистой системы в мышце сердца происходят структурные изменения, затрагивающие как поврежденные, так и неповрежденные участки миокарда. Они развиваются у больных хронической ИБС в результате повторяющихся эпизодов ишемии, у больных инфарктом миокарда вследствие некроза участков функционирующего миокарда, появляются при воспалительных процессах, хронической перегрузке сердца объемом или давлением и при других поражениях миокарда. С одной стороны, они часто предшествуют клиническому проявлению сердечной недостаточности, с другой — сами усугубляют систолическую и диастолическую дисфункции желудочков, способствуют прогрессированию сердечной недостаточности, отрицательно влияют на качество и продолжительность жизни больных.
В последние годы внимание исследователей привлекают структурные изменения сердца, происходящие при сердечной недостаточности и обозначаемые как «ремоделирование». Ремоделирование миокарда можно обозначить как комплекс структурных изменений в мышце сердца, возникающих вследствие сложных нейрогуморальных изменений. Термин «ремоделирование» стал использоваться начиная с 1980-х годов для обозначения структурно-геометрических изменений левого желудочка, развивающихся после инфаркта миокарда. В настоящее время этот термин применяется в более широком смысле.
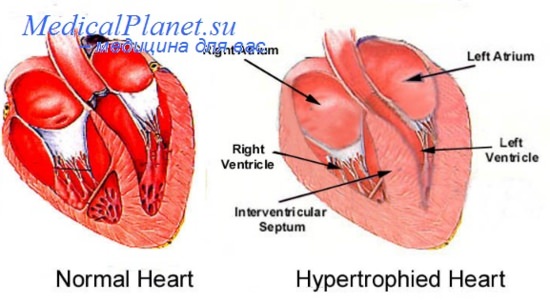
В широком понимании ремоделирование сердца означает комплекс морфологических и функциональных изменений, происходящих в сердце в ответ на повреждение миокарда. Ремоделирование сердца в первую очередь включает прогрессирующее увеличение массы миокарда, дилатацию полостей, а также изменение геометрии сердца.
Схематично развитие ремоделирования миокарда можно представить следующим образом. После повреждения мышцы сердца (инфаркт миокарда, миокардит, дилатационная кардиомиопатия и т.п.) часть кардиомиоцитов гибнет. В миокарде сразу начинаются процессы, направленные на то, чтобы сохранить основную функцию сердца — сократительную. Происходит компенсаторная активация нейрогормональной системы, прежде всего симпатико-адреналовой и ренин-ангиотензин-альдостероновой, стимулирующих оставшиеся неповрежденные кардиомиоциты взять на себя функцию погибших.
Начинается ремоделирование. Оно характеризуется тем, что оставшиеся в живых кардиомиоциты, переполняясь кальцием, резко повышают свою контрактильность, повышают пейсмекерную активность, начинают гипертрофироваться. Эти процессы позволяют временно поддержать на адекватном уровне сердечный выброс. Однако вскоре компенсаторное (адаптивное) ремоделирование переходит в свою противоположность.
Гипертрофия миокарда, тахикардия, гиперконтрактильность — это энергоемкие процессы, которые сопровождаются повышением потребности миокарда в кислороде. Адекватность доставки кислорода к миокардицитам уменьшается, в результате чего развивается хроническая гипоксия. Гипоксия миокарда наряду с переполнением кардиомиоцитов кальцием приводит к нарушению диастолического расслабления, повреждению клеточных мембран клеток, вызывает электрическую нестабильность миокарда.
При этом включается защитно-приспособительный механизм, получивший название «гибернация миокарда» («спячка»). Часть клеток потребляет минимум энергии, хуже сокращается, но благодаря этому сохраняет свою жизнеспособность.
Среди оставшейся части живых и способных к сокращению клеток миокарда срабатывает генетически детерминированный механизм — гибель клеток путем апоптоза. Апоптоз характерен для всех клеток, но при ХСН он активизируется, в результате чего дополнительно погибает еще часть кардиомиоцитов.
При длительном применении инотропных средств у больных с ХСН все меньшее число кардиомиоцитов способно функционировать адекватно. Это приводит к прогрессирующей дилатации сердца и снижению сердечного выброса. Этим, в частности, объясняется негативное влияние на течение и прогноз у больных с ХСН сердечных гликозидов и других препаратов, обладающих положительным инотропным действием.
На важность взаимоотношения между геометрией и функцией сердца указывал еще Гарвей в XVII в. При нормальной сократительной функции миокарда происходит последовательное динамическое изменение геометрии левого желудочка от более эллипсоидной в фазу систолы к более сферичной в момент диастолы. Относительное удлинение левого желудочка во время систолы является важным механизмом, позволяющим ему выбрасывать больший объем крови. Нарушение геометрии желудочка с его дисфункцией выявляется у всех больных с сердечной недостаточностью и часто предшествует уменьшению фракции выброса, нарушениям системной гемодинамики и клиническим проявлениям заболевания.
У больных ИБС после перенесенного крупноочагового инфаркта миокарда этот процесс может завершиться развитием сердечной недостаточности в течение нескольких месяцев или лет даже в случае прекращения прогрессирования ИБС. Если же ИБС прогрессирует, возникают повторные инфаркты миокарда, вероятность развития сердечной недостаточности резко возрастает.
Использованные источники:
Ремоделирование миокарда
По определению Ю. Н. Беленкова (2002) процесс непрерывного развития сердечно-сосудистых заболеваний — от факторов риска до гибели пациента есть единый сердечно-сосудистый континуум (рис. 1.). Как видно из представленного рис., этот процесс от появления главных факторов риска (ФР) — артериальной гипертензии (АГ), сахарного диабета (СД) и дислипидемии, способных привести к ишемической болезни сердца (ИБС), которая может осложниться развитием острого инфаркта миокарда (ОИМ), до ремоделирования левого желудочка (ЛЖ) вследствие гибели кардиомиоцитов (КМЦ) и потери сократительной способности миокарда может протекать достаточно продолжительно. Интенсивность развития ХСН , приводящей к смерти пациента, во многом определяется как количеством погибших кардиомиоцитов, так и качеством лечения пациента. В то же время гибель больного, особенно у лиц с начальными проявлениями ХСН , может быть вследствие появления жизненно опасных аритмий. Развитие ХСН может идти и иным путем: артериальная гипертензия → гипертрофия левого желудочка → дисфункция левого желудочка → ХСН или ИБС → гибернация миокарда → дисфункция левого желудочка → ХСН .
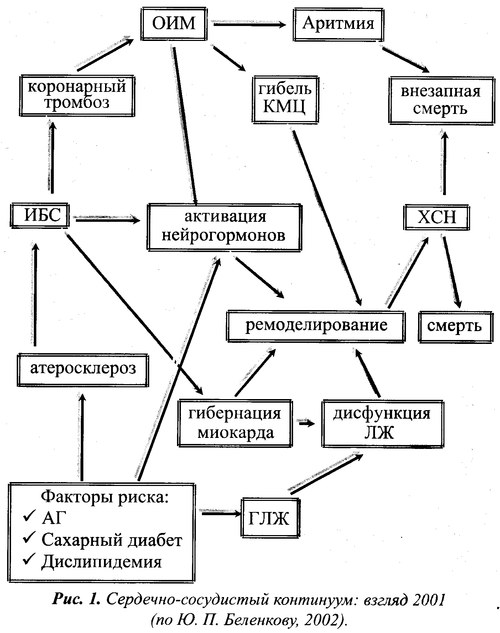
Необходимой стадией развития сердечно-сосудистого континуума является ремоделирование сердечной мышцы. По определению М. Pfeffer (1985) «ремоделирование — это структурно-геометрические изменения левого желудочка, включающие в себя процессы гипертрофии миокарда и дилатации сердца, приводящие к изменению его геометрии и нарушению систолической и диастолической функции». Как видно из вышеприведенного рис., одним из важнейших путей прерывания порочного круга ремоделирования сердечной мыщцы является воздействие на его главное звено патогенеза — гиперактивацию нейрогормональных систем, роль которых в сердечно-сосудистом континууме может быть схематично представлена следующим образом (рис.2).
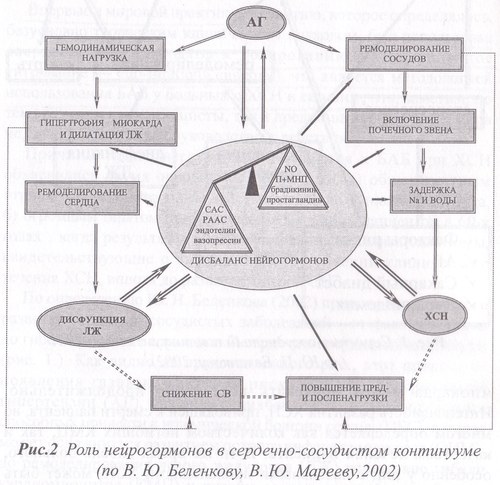
В результате перегрузки сердца давлением, как, например, при артериальной гипертензии, развивается концентрический тип гипертрофии стенок левого желудочка (рис.3). За счет утолщения стенок левого желудочка (увеличения его полости при этом нет) повышается жесткость миокарда, т.е. развивается так называемая диастолическая дисфункция левого желудочка (ДДЛЖ). При таком изменении структуры левого желудочка меняется и его функция, в данном случае наблюдается недостаточное диастолическое расслабление левого желудочка. Второй тип ремоделирования развивается по иному механизму, когда результатом структурной перестройки сердечной мышцы является эксцентрическая гипертрофия левого желудочка.
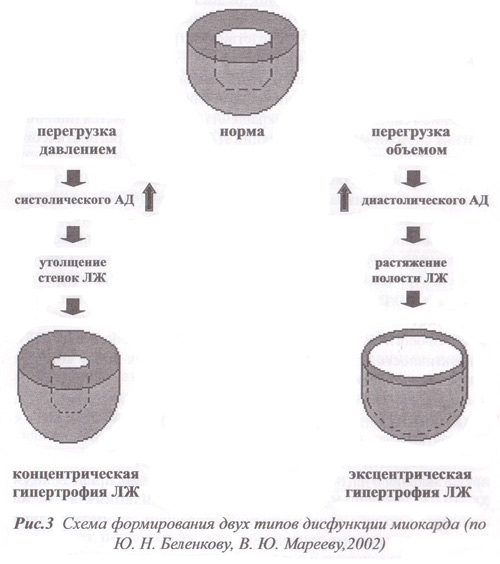
Суть процесса перестройки геометрии левого желудочка заключается в следующем. При объемной перегрузке, возникающей, например, при гемодинамически значимой недостаточности митрального клапана, ситуации нередкой у пациентов ранее перенесших острый инфаркт миокарда (ОИМ), вследствие митральной регургитации развивается эксцентрическая гипертрофия левого желудочка и расширение его полости. Подобная ситуация, усугубляющаяся ишемией миокарда, ведущей к гибели кардиомиоцитов, сопровождается существенным снижением силы сердечного сокращения, т.е. наблюдается типичная картина систолической дисфункции левого желудочка (СДЛЖ), прогностически более неблагоприятной, чем диастолическая дисфункция левого желудочка.
Резюмируя представленные данные, не останавливаясь на других важнейших механизмах формирования недостаточности миокарда, выделим главное. На длинном пути от дисбаланса нейрогормонов, определяющих степень и интенсивность клеточного повреждения до появления структурного изменения самой мышцы сердца, вплоть до эксцентрического ремоделирования, у большинства пациентов проходят годы. Этапность сердечно-сосудистого континуума позволяет полезно воздействовать на ключевые звенья патофизиологического процесса развития и прогрессирования ХСН . Эффективность применения нейромодуляторов, к числу которых относятся, в первую очередь, ингибиторы ангиотензинпревращающего фермента (иАПФ) и бета-адреноблокаторы, доказана огромным числом масштабных многоцентровых кооперативных исследований.
Исходя из этого немаловажного и только одного примера, перед врачом-практиком возникает вопрос: что же делать, чтобы лиц с дисфункцией миокарда было как можно меньше и какими способами это можно осуществить? Что делать, если применение таких испытанных временем и опытом клиницистов популярных антигипертензивных средств, как резерпин, адельфан и др., например, еще более популярного клонидина (клофелина), является свидетельством некомпетентности терапевта в области современной кардиологии и в конечном итоге ведет к увеличению случаев смертей от инсульта у больных с артериальной гипертензией, особенно в сочетании ее с ХСН ?
Использованные источники:
ГЕНДЕРНЫЕ ОСОБЕННОСТИ РЕМОДЕЛИРОВАНИЯ МИОКАРДА ЛЕВОГО ЖЕЛУДОЧКА ПРИ ХРОНИЧЕСКОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
Транскрипт
1 УДК : : ГЕНДЕРНЫЕ ОСОБЕННОСТИ РЕМОДЕЛИРОВАНИЯ МИОКАРДА ЛЕВОГО ЖЕЛУДОЧКА ПРИ ХРОНИЧЕСКОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ Дадашова Гюльназ Махировна* НИИ кардиологии им. Дж. Абдуллаева, Баку, Азербайджан Реферат Цель. Определить гендерные различия факторов риска и ремоделирования левого желудочка у пациентов с хронической сердечной недостаточностью, страдающих артериальной гипертензией и ишемической болезнью сердца. Методы. В исследование включены 112 пациентов в возрасте от 45 до 60 лет с постинфарктным кардиосклерозом, имевших функциональный класс сердечной недостаточности I III III. Выделено две группы: первая 60 мужчин (средний возраст 54,8±3,3 года), вторая 52 женщины (средний возраст 55,8±3,1 года). Для оценки кардиальной гемодинамики всем пациентам проводили эхокардиографическое исследование (В- и М-режимы). При этом на базе таких показателей, как индекс относительной толщины стенок левого желудка и индекс массы миокарда левого желудочка, идентифицировали модели архитектоники левого желудочка. Результаты. Ведущими причинами хронической сердечной недостаточности у женщин оказались артериальная гипертензия (50% случаев) и ишемическая болезнь сердца (23,1%, при этом в 78,8% случаев при отсутствии в анамнезе инфаркта миокарда). У мужчин основной причиной хронической сердечной недостаточности была ишемическая болезнь сердца (78,3% случаев, из них в 80,9% случаев после инфаркта миокарда). У женщин хроническая сердечная недостаточность гораздо чаще развивалась по типу диастолической дисфункции (78,8 против 65% в группе мужчин, p 0,05). Вывод. У пациентов с хронической сердечной недостаточностью существует ряд гендерных особенностей: преобладание артериальной гипертензии у женщин и ишемической болезни сердца у мужчин; при этом у женщин с хронической сердечной недостаточностью чаще присутствуют диастолическая дисфункция и прогностически неблагоприятные типы ремоделирования (эксцентрическая и концентическая гипертрофия левого желудочка). Ключевые слова: хроническая сердечная недостаточность, артериальная гипертензия, ремоделирование, диастолическая дисфункция, заболевания в зависимости от пола. GENDER DIFFERENCES OF LEFT VENTRICULAR REMODELING IN PATIENTS WITH CHRONIC HEART FAILURE G.M. Dadashova. Scientific-Research Institute of Cardiology named after J. Abdullayev, Baku, Azerbaijan. Aim. To determine the gender differences in risk factors of left ventricular remodeling in patients with chronic heart failure associated with arterial hypertension and coronary heart disease. Methods. The study included 112 patients aged 45 to 60 years with myocardial scaring after myocardial infarction and functional class I III of heart failure by NYHA. Patients were distributed to 2 groups: 1 st included 60 males (mean age 54.8±3.3 years), 2 nd 52 females (mean age 55.8±3.1 years). To assess the cardiac function, all patients underwent echocardiography (B- and M-modes). Models of left ventricle architectonics were identified according to such parameters as left ventricle wall relative thickness index and left ventricular mass index. Results. Leading causes for heart failure in female patients were hypertension (50% of cases) and ischemic heart disease (23.1% of cases, 79.5% of ischemic heart disease cases were not associated). In males, ischemic heart disease was the leading reason for chronic heart failure (78.3% of cases, among them 80.9% with a history of survived myocardial infarction). In females, chronic heart failure was more often associated with isolated diastolic dysfunction (78.8% of cases versus 65% in males, p 0.05). Conclusion. There are gender differences in patients with chronic heart failure: prevalence of hypertension in women, and coronary heart disease in men; higher rate of isolated diastolic dysfunction prognostically unfavorable types of left ventricle remodeling (eccentric and concentric left ventricle hypertrophy) in females. Keywords: chronic heart failure, arterial hypertension, remodeling, diastolic dysfunction, gender differences. Т11 Хроническая сердечная недостаточность (ХСН) одна из наиболее актуальных проблем современного здравоохранения. Распространённость ХСН в мире ежегодно нарастает, вероятность возникновения ХСН на протяжении жизни существует у каждого пятого человека [14, 15]. Результаты эпидемиологических исследований в США показали, что число больных с клинически выраженной ХСН составляет не менее 2,5% Адрес для переписки: 362 взрослого населения, или 5 млн человек, причём ежегодно регистрируют до 400 тыс. новых случаев заболевания. Серьёзность ситуации усугубляется крайне неблагоприятным прогнозом: в США за последние 30 лет смертность от ХСН увеличилась в 4 раза. Пятилетняя смертность составляет 62% среди мужчин и 43% среди женщин. Уровень выживаемости при ХСН сравним с аналогичным показателем при ряде онкологических заболеваний [13]. Согласно данным литературы, основной
2 Казанский медицинский журнал, 2014 г., том 95, 3 Исходная характеристика пациентов с хронической сердечной недостаточностью (M±m) Таблица 1 Параметры Первая группа (мужчины) Вторая группа (женщины) Число больных Средний возраст, годы 54,8±3,3 55,8±3,1 Пациенты с ИБС, % 78,3* 23,1 Пациенты с АГ, % 35* 50 ШОКС, баллы 5,26±1,46 5,37±1,45 ФК I, % больных 9 (15) 25 (48,0) ФК II, % больных 23 (38,3) 20 (38,5) ФК III, % больных 28 (46,7) 7 (13,5) САД, мм рт.ст. 128,74±7,58 130,1±7,43 ДАД, мм рт.ст. 79,71±6,34 80,11±5,3 ЧСС, в минуту 71,72±7,2 75,43±7,3 ТШХ, м 183,8±89,4 197,1±88,1 Примечание: ИБС ишемическая болезнь сердца; АГ артериальная гипертензия; ШОКС шкала оценки клинического состояния; ФК функциональный класс недостаточности кровообращения; САД систолическое артериальное давление; ДАД диастолическое артериальное давление; ЧСС частота сердечных сокращений; ТШХ тест 6-минутной ходьбы; *достоверность различий между исследуемыми группами при p 0,05). Проведённый анализ особенностей ремоделирования ЛЖ (рис. 2) показал, что в группе женщин с ХСН чаще встречались прогностически неблагоприятные типы ремоделирования, эксцентрическая гипертрофия ЛЖ 35 (67,3%) женщин против 32 (53,3%) мужчин (p Necessary cookie Accept
Использованные источники:
