В 12 при хронической сердечной недостаточности
12. Тема занятия: Хроническая сердечная недостаточность
1. АКТУАЛЬНОСТЬ ТЕМЫ
Знание темы необходимо врачу для решения профессиональных задач по диагностике, лечению и реабилитации больных с хронической сердечной недостаточностью. Хроническая сердечная недостаточность (ХСН) — актуальная клиническая и научная проблема, связанная с увеличением числа больных, неблагоприятным прогнозом, большим числом госпитализаций и ростом затрат на лечение. Смертность больных с тяжелой ХСН остается очень высокой и превышает таковую при онкологической патологии.
Освоение темы предусматривает знание курса нормальной анатомии и гистологии сердечно-сосудистой системы, патологии, пропедевтики внутренних болезней, рентгенологии, клинической фармакологии.
Знать этиологию, патогенез, клиническую картину, современные принципы классификации и лечение ХСН. Уметь собирать жалобы и анамнез, проводить физическое и лабораторно-инструментальное обследование больного ХСН.
3. ВОПРОСЫ ДЛЯ ПОДГОТОВКИ К ЗАНЯТИЮ
1. Определение понятия «хроническая сердечная недостаточность»
2. Этиологическая структура ХСН.
3. Патогенез ХСН.
4. Клинические проявления и патогенез основных синдромов при
5. Классификация ХСН.
6. Инструментальные и лабораторные методы диагностики ХСН.
7. Схемы лечения ХСН с учетом стадии заболевания.
8. Основные причины декомпенсации ХСН и мероприятия для ее профилактики.
4. ОСНАЩЕНИЕ ЗАНЯТИЯ
1. Осмотр больного с клинической картиной различных стадий ХСН, развившейся вследствие различных заболеваний: сбор жалоб, анамнеза, физический осмотр, включая применение перкуссии, пальпации и аускультации.
2. Изучение результатов лабораторного и инструментального обследования больного ХСН: клинического анализа крови, мочи, биохимического анализа крови, рентгенографии легких, ЭКГ, ЭхоКГ.
3. Тестовые задания для проверки исходного и итогового уровня знаний, ситуационные задачи.
5. ТЕСТОВЫЕ ЗАДАНИЯ ИСХОДНОГО УРОВНЯ
Выберите один правильный ответ.
1. Наиболее частая причина развития ХСН :
Б. Амилоидоз сердца.
Д. Фибрилляция предсердий.
2. В патогенезе хронической сердечной недостаточности ведущую роль играет нарушение:
A. Хронотропной функции сердца. Б. Дромотропной функции сердца.
B. Инотропной функции сердца. Г. Батмотропной функции сердца. Д Нарушение автоматизма сердца.
3. Нейрогуморальная активация при ХСН проявляется: А. Активацией САС и РААС.
Б. Повышением уровня кортизола. В Активацией РААС.
Г. Гиперфункцией щитовидной железы. Д. Активацией САС.
4. Основными патогенетическими факторами образования отеков при ХСН являются:
A. Увеличение задержки Na+ и жидкости.
Б. Увеличение центрального венозного давления.
B. Ухудшение дренажной функции лимфатической системы.
Г. Уменьшение содержания альбуминов плазмы и снижение коллоидно-осмотического давления.
Д. Увеличение транскапиллярного градиента давления.
5. Классической триадой симптомов ХСН являются:
A. Боль в грудной клетке при глубоком дыхании, кашель и одышка.
Б. Чувство тяжести за грудиной, одышка и сердцебиение.
B. Одышка, слабость и отеки ног.
Г. Гепатомегалия, асцит и портальная гипертензия.
Д. Приступы одышки в ночное время, кашель и сердцебиение.
6. Признаки ХСН I стадии:
A. Скрытая недостаточность кровообращения, проявляющаяся только при физической нагрузке.
Б. В покое имеются признаки недостаточности кровообращения по малому кругу.
B. В покое имеются признаки недостаточности кровообращения по большому кругу.
Г. Дистрофическая стадия с тяжелыми нарушениями гемодинамики и необратимыми структурными изменениями в органах.
Д. В покое имеются признаки застоя в малом и большом круге кровообращения.
7. Признаки ХСН ПА стадии:
A. Скрытая недостаточность кровообращения, проявляющаяся только при физической нагрузке.
Б. В покое имеются признаки недостаточности кровообращения по малому и большому кругу.
B. При небольшой нагрузке имеются признаки недостаточности кровообращения по большому кругу.
Г. В покое имеются признаки недостаточности кровообращения или по малому или по большому кругу.
Д. Дистрофическая стадия с тяжелыми нарушениями гемодинамики и необратимыми структурными изменениями в органах.
8. Признаки ХСН ПБ стадии:
A. Скрытая недостаточность кровообращения, проявляющаяся только при физической нагрузке.
Б. В покое имеются признаки недостаточности кровообращения по малому и большому кругу.
B. При небольшой нагрузке имеются признаки недостаточности кровообращения по большому кругу.
Г. В покое имеются признаки недостаточности кровообращения по малому и по большому кругу.
Д. Дистрофическая стадия с тяжелыми нарушениями гемодинамики и необратимыми структурными изменениями в органах.
9. Признаки ХСН III стадии:
A. Скрытая недостаточность кровообращения, проявляющаяся только при физической нагрузке.
Б. В покое имеются признаки недостаточности кровообращения по малому и большому кругу.
B. При небольшой нагрузке имеются признаки недостаточности кровообращения по большому кругу.
Г. В покое имеются признаки недостаточности кровообращения по малому и большому кругу.
Д. Дистрофическая стадия с тяжелыми нарушениями гемодинамики и необратимыми структурными изменениями в органах.
10. Проявления ХСН, соответствующие I функциональному классу (ФК):
A. Появление усталости, сердцебиения и/или одышки при небольшой физической нагрузке.
Б. Появление отеков при физической нагрузке, превышающей обычную.
B. Появление усталости, сердцебиения и/или одышки при обычной физической нагрузке.
Г. Появление болей в ногах при небольшой физической нагрузке. Д. Появление усталости, сердцебиения и/или одышки при физической нагрузке, превышающей обычную для пациента.
11. Проявления ХСН, соответствующие II ФК:
A. Появление усталости, сердцебиения и/или одышки при небольшой физической нагрузке.
Б. Развитие обмороков при обычной физической нагрузке.
B. Появление усталости, сердцебиения и/или одышки при обычной физической нагрузке.
Г. Появление болей в ногах при небольшой физической нагрузке.
Д. Появление усталости, сердцебиения и/или одышки при нагрузке, превышающей обычную для пациента.
12. Проявления ХСН, соответствующие III ФК:
A. Появление усталости, сердцебиения и/или одышки при небольшой физической нагрузке.
Б. Развитие обмороков при обычной физической нагрузке.
B. Появление усталости, сердцебиения и/или одышки при обычной физической нагрузке.
Г. Появление боли в ногах при небольшой физической нагрузке. Д. Появление отеков при небольшой физической нагрузке.
13. Проявления ХСН, соответствующие IV ФК:
A. Появление усталости, сердцебиения и/или одышки при небольшой физической нагрузке.
Б. Наличие проявлений ХСН в покое.
B. Развитие обмороков при небольшой физической нагрузке.
Г. Появление боли в ногах при небольшой физической нагрузке. Д. Появление отеков при небольшой физической нагрузке.
14. Препараты, замедляющие прогрессирование ХСН:
A. Диуретики и спиронолактон. Б. Сердечные гликозиды.
B. Антиагреганты и непрямые антикоагулянты. Г. Периферические вазодилататоры.
Д. Ингибиторы АПФ и р-адреноблокаторы.
15. Показаниями для назначения ингибиторов АПФ являются:
A. Фибрилляция предсердий. Б. Наличие отеков.
B. ХСН любой стадии и этиологии. Г. Синусовая тахикардия.
16. Показаниями для назначения сердечных гликозидов являются:
A. Фибрилляция предсердий при любом ФК ХСН. Б. Синусовая тахикардия.
Г. Диастолическая дисфункция левого желудочка. Д. Молодой возраст больных.
17. Показаниями для назначения диуретиков являются:
A. Фибрилляция предсердий при любом ФК ХСН. Б. Диастолическая дисфункция левого желудочка.
B. ХСН любой стадии и этиологии.
Г. ХСН ПА-Ш стадии при наличии застойных явлений. Д. ФВ 40 %.
B. ФВ ЛЖ 50 %. Прогностически неблагоприятным является снижение ФВ ЛЖ менее 40 %, а ФВ ЛЖ 1 /8— 1 /4 терапевтической дозы. Дозы увеличиваются медленно, не чаще раза в две недели (табл. 28).
Лечение р -адреноблокаторами следует проводить под контролем АД и ЧСС.
Противопоказания к назначению р-адреноблокаторов при ХСН: бронхиальная астма и тяжелая патология бронхов, симптомная бради-кардия ( 9 /л, эритроциты — 4,6 х 10 12 /л, эозинофилы -1%, палочкоядерные — 2 %, сегментоядерные — 67 %, лимфоциты — 22 %, моноциты — 8 %,
Общий анализ мочи: относительная плотность 1019, реакция кислая; белок, глюкоза отсутствуют; эритроциты 0 в поле зрения, лейкоциты 1-2 в поле зрения.
В биохимическом анализе крови — уровень холестерина 6,6 ммоль/л.
ЭхоКГ: размер левого предсердия — 3,6 см (норма до 4 см). Конечный диастолический размер левого желудочка — 5,8 см (норма — 4,9- 5,5 см). Фракция выброса 40% (норма — 50-70 %). Толщина задней стенки левого желудочка и межжелудочковой перегородки — 1,0 см. Отмечаются зоны акинеза в области перенесенного инфаркта.
1. Выделите клинические синдромы, имеющиеся у больного.
2. Сформулируйте диагноз.
3. Какие дополнительные методы обследования необходимо выполнить?
4. Назначьте лечение.
Клиническая задача ?2
Больная Е., 72 лет, поступила в кардиологическое отделение с жалобами на одышку при ходьбе по ровному месту на расстояние 100 м и подъеме на один лестничный пролет, слабость, утомляемость, отеки голеней и стоп. Из анамнеза известно, что около 22 лет страдает гипертонической болезнью с максимальными подъемами цифр артериального давления до 220/110 мм рт.ст. Регулярного лечения не получает. Страдает сахарным диабетом 2 типа.
При осмотре: состояние средней тяжести. Рост 155 см, вес 102 кг. Кожные покровы обычной окраски. Небольшие отеки голеней и стоп. Грудная клетка конической формы, симметричная. Частота дыхания — 18 в мин. При аускультации над легкими определяется жесткое дыхание, хрипов нет. Границы относительной тупости сердца: правая — правый край грудины, левая — в V межреберье 2,5 см кнаружи от левой среднеключичной линии, верхняя — верхний край III ребра. При аускультации сердца тоны ясные, выслушивается акцент II тона во II межреберье справа от грудины, шумов нет. Ритм сердца правильный, ЧСС 96 в минуту. АД 180/100 мм рт.ст. Живот мягкий, безболезненный. Размеры печени по Курлову: 12 x 11 x 8 см. Окружность живота 120 см.
Общий анализ крови: гемоглобин — 132 г/л, лейкоциты — 7,4 х 10 9 /л, эритроциты — 4,1 х 10 12 /л, эозинофилы — 2%, палочкоядерные — 5 %, сегментоядерные — 68 %, лимфоциты — 20%, моноциты — 5 %, СОЭ — 14 мм/ч.
Общий анализ мочи: относительная плотность 1011, реакция кислая, белок 75 мг/сут, глюкоза отсутствует, эритроциты 0 в поле зрения, лейкоциты 1-2 в поле зрения.
В биохимическом анализе крови — уровень холестерина 8,3 ммоль/л, глюкоза 7,8 ммоль/л.
ЭКГ: сумма R V56 и SV12 >35 мм.
1. Выделите клинические синдромы, имеющиеся у больной.
2. Сформулируйте диагноз.
3. Какие дополнительные методы обследования необходимо выполнить?
4. Назначьте лечение.
Клиническая задача ?3
Больная Б., 38 лет, поступила в кардиологическое отделение с жалобами на одышку при незначительной физической нагрузке,
быструю утомляемость, слабость, эпизоды удушья, возникающие в горизонтальном положении, отеки голеней и стоп. Из анамнеза известно, что в возрасте 17 лет был выявлен ревматический порок сердца — недостаточность митрального клапана.
При осмотре: состояние тяжелое. Отеки голеней и стоп. Грудная клетка конической формы, симметричная. Частота дыхания 24 в минуту. При сравнительной перкуссии в симметричных участках грудной клетки определяется ясный легочный звук, справа ниже угла лопатки отмечается притупление перкуторного звука. При аускуль-тации над легкими — жесткое дыхание, в нижних отделах выслушивается небольшое количество влажных незвонких мелкопузырчатых хрипов. При пальпации грудной клетки верхушечный толчок определяется в VI межреберье на 3 см кнаружи от левой среднеключичной линии. Границы относительной тупости сердца: правая — правый край грудины, левая — на 3 см кнаружи от среднеключичной линии в VI межреберье, верхняя — верхний край III ребра. Аускультативная картина соответствует имеющемуся пороку. Ритм сердечных сокращений неправильный, ЧСС — 103 в мин. АД 110/65 мм рт.ст. Живот увеличен в объеме за счет ненапряженного асцита, мягкий, безболезненный. Размеры печени по Курлову: 13 x 12 x 10 см. Печень выступает из-под края реберной дуги на 3 см, край ее закруглен, слегка болезненный.
Общий анализ крови: гемоглобин — 132 г/л, лейкоциты — 6,81 х 10 9 /л, эритроциты — 4,0 х 10 12 /л, эозинофилы — 2%, палочкоядерные — 5 %, сегментоядерные — 67 %, лимфоциты — 21 %, моноциты — 5 %, СОЭ -12 мм/ч.
Общий анализ мочи: относительная плотность 1010, реакция кислая; белок, глюкоза отсутствуют; эритроциты 0 в поле зрения, лейкоциты 1-2 в поле зрения.
Рентгенография органов грудной полости: увеличение тени сердца за счет левых отделов, застойные явления в малом круге кровообращения.
1. Выделите клинические синдромы, имеющиеся у больной.
2. Сформулируйте диагноз.
3. Дополнительные методы обследования.
4. Назначьте лечение.
9. ЭТАЛОНЫ ОТВЕТОВ
9.1 Ответы на тестовые задания исходного уровня
Использованные источники:
Современные подходы к фармакотерапии хронической сердечной недостаточности

Рубрика: 7. Фармакология
Дата публикации: 03.03.2018
Статья просмотрена: 81 раз
Библиографическое описание:
Упницкий А. А. Современные подходы к фармакотерапии хронической сердечной недостаточности [Текст] // Медицина и здравоохранение: материалы VI Междунар. науч. конф. (г. Казань, март 2018 г.). — Казань: Молодой ученый, 2018. С. 46-49. URL https://moluch.ru/conf/med/archive/303/13949/ (дата обращения: 18.07.2018).
Хроническая сердечная недостаточность представляет актуальную проблему современной кардиологии в связи с влиянием на качество и продолжительность жизни пациента. Рациональная фармакотерапия данного заболевания способствует улучшению функции левого желудочка, уменьшению выраженности клинических проявлений заболевания, числа госпитализаций в стационар по поводу декомпенсации и улучшению качества жизни.
Ключевые слова: ХСН, декомпенсация, фармакотерапия.
Введение
В настоящее время хроническая сердечная недостаточность (ХСН) представляет собой одну из наиболее серьезных медико-социальных и финансовых проблем.
ХСН страдает почти 1,5–2 % всего населения земного шара, и заболеваемость ею составляет 5–10 случаев на 1000 человек ежегодно [33]. Распространенность ХСН в европейской популяции достигает 2,0 %, в США — 2,2 %, а в России — 6 % и значительно увеличивается с возрастом [3,13].
Для оказания медицинской помощи пациентам, страдающим ХСН расходуется 2–3 % всех средств, которые выделяются на нужды здравоохранения. Около 70–80 % всех финансовых затрат на ХСН занимает оплата стационарного лечения пациентов по поводу декомпенсации ХСН [1,8].
Основной составляющей лечения ХСН является фармакотерапия.
За последнее время терапевтические подходы к лечению ХСН претерпели значительные изменения. Современные принципы медикаментозной терапии ХСН, как, впрочем, и любого другого заболевания, основаны на медицине доказательств, т. е. применении в клинической практике препаратов с доказанной в исследованиях эффективностью и безопасностью [2,11,12].
Цель работы: анализ литературных данных, посвященных изучению основных подходов к терапии ХСН.
В клинической практике с целью терапии ХСН рекомендованы следующие основные группы препаратов (уровень доказательности А) [12,14]:
1) ингибиторы ангиотензинпревращающего фермента (иАПФ);
2) b-адреноблокаторы (b-АБ);
3) антагонисты альдостерона (АА);
5) сердечные гликозиды.
Антагонисты рецепторов к ангиотензину (АРА) относятся к дополнительным средствам в терапии ХСН (уровень доказательности В).
К вспомогательным средствам, не предназначенным для лечения ХСН, но применяемым в определенных клинических ситуациях в качестве дополнительных (уровень доказательности С) относят: периферические вазодилататоры, антагонисты кальция, антиаритмические препараты, антитромбоцитарные средства, негликозидные положительные инотропные средства, непрямые антикоагулянты, глюкокортикостероиды, статины и цитопротекторы [12].
Лидирующие позиции в фармакотерапии ХСН в настоящее время занимают ингибиторы ангиотензинпревращающего фермента.
Именно у данной группы препаратов впервые было доказано положительное влияние на продолжительность жизни больных с ХСН: смертность пациентов после года терапии и АПФ составляла 7,4 %, при применении плацебо достигала 9–22 % [4,11,12].
Некоторые исследователи считают, что препараты данной группы наиболее эффективны при изначально более тяжелом состоянии пациента [4,14].
Однако, также отмечена эффективность данной группы препаратов и на начальных стадиях заболевания ХСН, одним из проявлений которого является нарушение диастолической функции левого желудочка [6].
К препаратам данной группы, способным улучшить прогноз у больных с ХСН, относят: каптоприл, эналаприл, рамиприл и фозиноприл [12].
B-адреноблокаторы являются группой, которая вместе с иАПФ прочно занимает лидирующие позиции в терапии ХСН.
За последние четверть века в клинических исследованиях (MDC, MERIT-HF, COPERNICUS, COMET SENIORS) было показано, что b-адреноблокаторы, назначенные в тщательно подобранных дозах больным с ХСН, получающим стандартную терапию, способны уменьшать степень выраженности симптомов, повышать толерантность к физической нагрузке, улучшать функцию желудочков сердца (как систолическую, так и диастолическую), функциональный статус по классификации NYHA и снижать смертность [11,12].
В ряде исследований, выполненных в последние годы, были получены чёткие доказательства того, что b-адреноблокаторы без внутренней симпатомиметической активности (ВСА) снижают смертность при ХСН [1,5,7,12].
В настоящее время в терапии ХСН только для трех препаратов данной группы доказаны эффективность, безопасность и способность улучшать прогноз: бисопролола, карведилола и метопролола CR/XL (с замедленным высвобождением препарата) [12].
Изучение бисопролола при ХСН было проведено в трёх больших клинических испытаниях: CIBIS (The Cardiac Insufficiency Bisoprolol Study), CIBIS II и CIBIS III [10].
Препараты группы антагонистов альдостерона (спиронолактон, эплеренон) могут быть рекомендованы в низких дозах к терапии пациентов, имеющих систолическую ХСН III–IV ФК и ФВ ЛЖ 35 %, а также в случае отсутствия противопоказаний, среди которых: гиперкалиемия и нарушения функции почек. Назначение данной группы препаратов к общей терапии ХСН способствует уменьшению числа госпитализаций, которые связаны с прогрессированием ХСН, и улучшению выживаемости таких пациентов [12].
Сердечные гликозиды (дигоксин) могут быть использованы в терапии ХСН у пациентов, страдающих постоянной формой фибрилляции предсердий с целью контроля частоты сердечных сокращений.
Отмечено, что у пациентов с синусовым ритмом и ХСН применение дигоксина с иАПФ улучшает показатели функции ЛЖ, клиническое состояние пациентов и уменьшает число госпитализаций по поводу декомпенсации заболевания [1,2].
Назначение диуретиков оправдано у пациентов, имеющих клинические признаки задержки жидкости и/или застоя в малом круге кровообращения. При назначении препаратов данной группы должен быть использован дифференцированный подход с учетом стадии недостаточности кровообращения: калийсберегающие, комбинация калийсберегающих и тиазидных диуретиков для НК II А; комбинации тиазидных и калийсберегающих диуретиков, петлевых и калийсберегающих диуретиков для НК II В; петлевые в сочетании с калийсберегающими диуретиками и трехкомпонентная терапия: петлевые, тиазидные и калийсберегающие диуретики для НК III [12].
В литературных источниках нет результатов исследований, оптимизирующих назначение препаратов данной группы у пациентов, страдающих ХСН. Однако, отмечено, что их назначение поддерживается всеми современными руководствами по терапии ХСН [9].
Антагонисты рецепторов к ангиотензину являются дополнительными средствами в терапии ХСН.
Основным показанием к их назначению при ХСН является непереносимость ингибиторов АПФ. При ХСН доказан эффект лишь двух препаратов этого класса — лозартана и валсартана, однако исследования этих средств при ХСН продолжаются. Применение АРА способствует уменьшению выраженности клинических проявлений ХСН, числа госпитализаций вследствие декомпенсации заболевания, снижению риска смертности у данных пациентов [12].
Эффективность и влияние на прогноз ХСН у вспомогательных средств не доказаны или не определены, однако в ряде клинических ситуаций они могут быть назначены: при сопутствующей стенокардии напряжения (периферические вазодилататоры), рефрактерной стенокардии (антагонисты кальция), мерцательной аритмии с дилатацией камер сердца (непрямые антикоагулянты), желудочковых нарушениях ритма (антиаритмические препараты), упорной артериальной гипотонии (глюкокортикостероиды), гиперлипидемии (статины), ХСН ишемической этиологии (цитопротекторы) [1,2,8,12].
Вывод
- Хроническая сердечная недостаточность является достаточно серьезной медицинской проблемой, влияющей на качество и продолжительность жизни пациента;
- В фармакотерапии ХСН применяются следующие группы препаратов: основные, дополнительные и вспомогательные (согласно уровню доказательности, эффективности и безопасности);
- Комбинация препаратов данных групп в зависимости от клинических проявлений, данных лабораторных и инструментальных методов исследования способствует уменьшению числа госпитализаций и снижению риска смертности пациентов.
Использованные источники:
Хроническая сердечная недостаточность Хроническая сердечная недостаточность (хсн)
Хроническая сердечная недостаточность (ХСН)– это патофизиологический синдром, при котором в результате сердечно-сосудистых заболеваний происходит снижение насосной функции сердца, что приводит к дисбалансу между гемодинамической потребностью организма и возможностями сердца.
ХСН — это заболевание с комплексом характерных симптомов (одышка, утомляемость и снижение физической активности, отеки и др.), которые связаны с неадекватной перфузией органов и тканей в покое или при нагрузке и часто с задержкой жидкости в организме.
В РФ страдает ХСН – 5,6%
50% больных с ХСН умирает в течение 4-х лет с момента манифестации декомпенсации.
При тяжелой ХСН – 50% больных умирает в течение 1 года.
Риск ВС при ХСН в 5 раз выше, чем в популяции
Средняя продолжительность жизни у мужчин – 1,66г., у женщин – 3г.
Максимальная распространенность ХСН – в возрасте 60-70лет.
ИБС, в том числе инфаркт миокарда (67%)
Артериальная гипертензия (80%)
Приобретенные и врожденные пороки сердца
Поражения миокарда установленной этиологии (алкогольные и др.)
Выпотной и констриктивный перикардит
Факторы, провоцирующие прогрессирование ХСН:
Заболевания эндокринной системы (СД, заболевания щитовидной железы, акромегалия)
Нарушение питания (дефицит тиамина, селена, ожирение)
Инфильтративные заболевания (саркоидоз, амилоидоз, коллагенозы)
Тахи- и брадиаритмии
Побочные эффекты лекарственных веществ (в-блокаторы, антиаритмические, цитотоксические)
Этиологические факторы приводят к уменьшению ударного объема, снижению сердечного выброса, что уменьшает кровоснабжение органов и тканей (почек, головного мозга и др.). Включаются компенсаторные механизмы:
— увеличивается активность симпатоадреналовой системы для поддержания на оптимальном уровне АД.
— активизируется ренин-альдостероновая система
— увеличивается продукция антидиуретического гормона (АДГ).
— увеличивается уровень венозного возврата к сердцу, ОЦК,
— гипертрофируется и дилатируется миокард,
— нарушается продукция вазодилатирующих средств.
В результате при прогрессировании заболевания увеличивается и нарастает ОЦК, в сосудистом русле скапливается большой объем крови, нарушается проницаемость стенок сосудов, и жидкая часть крови пропотевает в ткани. Накопившаяся углекислота в крови при замедлении движения крови раздражает рецепторы и рефлекторно вызывает учащение дыхания.
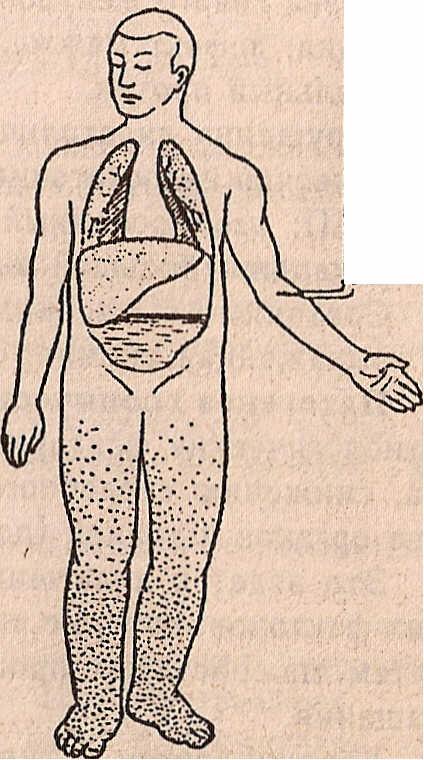
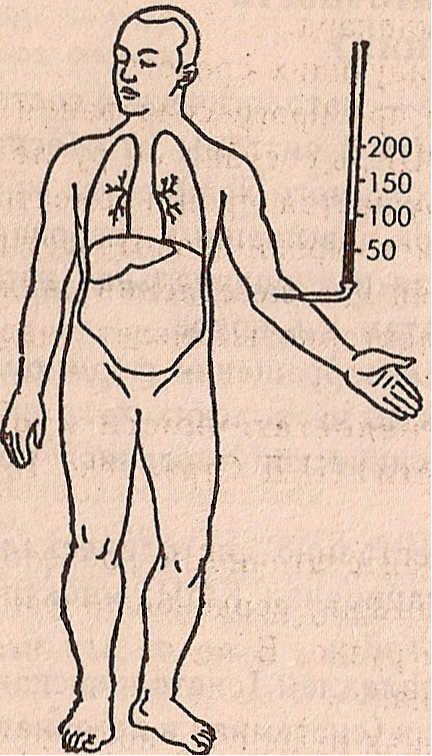
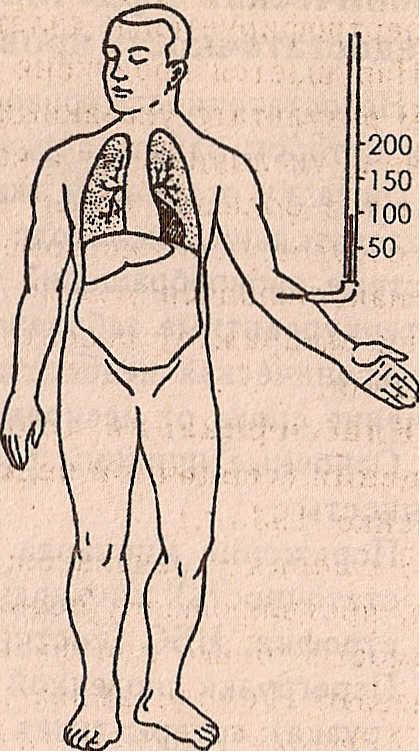
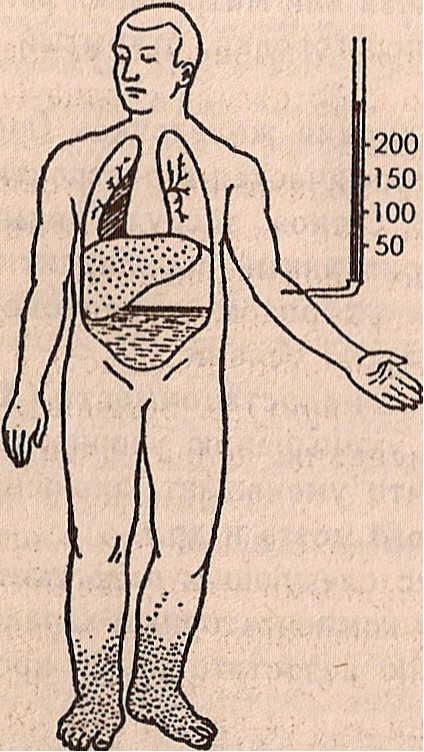
Схематическое изображение различных типов недостаточности сердца:
а — норма, б — левожелудочная , в — правожелудочная, г ,- тотальная недостаточность
Использованные источники:
Хроническая сердечная недостаточность

В исходе многих сердечно-сосудистых заболеваний развивается хроническая сердечная недостаточность (ХСН). Это нарушение нормальной работы сердца, которое проявляется слабостью, плохой переносимостью физических нагрузок, повышенной утомляемостью, одышкой, отёками на нижних конечностях и др. У некоторых людей с хронической сердечной недостаточностью в большей степени выражены такие признаки, как слабость и одышка, у других — отёки. Возможны и менее типичные признаки ХСН: потеря аппетита, снижение веса, бессонница. При этом постоянно присутствующие проявления заболевания могут периодически усиливаться, обостряться.
Причины ХСН
- Ишемическая болезнь седрца
- Артериальная гипертензия
- Врождённые пороки сердца
- Приобретённые пороки сердца
- Кардиомиопатии.
Типичные симптомы хронической сердечной недостаточности
- Одышка при ходьбе, физической нагрузке, стрессе
- Пароксизмальная ночная одышка
- Ортопное — одышка усиливается в лежачем положении
- Отёчность лодыжек с обеих сторон (появление отёчности только с одной стороны связано с тромбозом гоубоких вен или хронической венозной недостаточностью)
- Снижение переносимости физической нагрузки
- Необходимо больше времени для восстановления после физической нагрузки.
Отёки голеней и стоп у лиц старческого возраста могут быть не связаны с ХСН:
- Повышение гидрофильности тканей
- Варикозное расширение вен нижних конечностей
- Замедление кровотока
- Вынужденная гиподинамия (многочасовое сидение в кресле со спущенными ногами)
- Хронические заболевания печени, почек
- Снижение СКФ.
Клинические признаки ХСН
- Повышение давления в яремных венах
- Гепато-югулярный рефлюкс (набухание яремных вен при надавливании на печень)
- Третий тон сердца при аускультации (ритм галопа)
- Смещение верхушечного толчка
- Систолический шум при аускультации.
Классификация ХСН по функциональным классам (NYHA):
- ФК 1 — отсутствие ограничения физической активности, незначительные симптомы только при выраженной физической нагрузке
- ФК 2 — в покое сиптомы отсутствуют, незначительное ограничение физической активности: при привычных физических нагрузках появляется одышка, сердцебиение, повышенная утомляемость
- ФК 3 — в покое симптомы отсутствуют; заметное ограничение физической активности
- ФК 4 — симптомы присутствуют в покое; невозможность выполнить какую-либо физическую нагрузку.
Обследования при хронической сердечной недостаточности
Существует группа обследований, обязательных для проведения людям, страдающим хронической сердечной недостаточностью, с кратностью хотя бы 1 раз в год. Они позволяют судить о динамике заболевания, об эффективности лечения. По результатом обследований врач может принять решение о госпитализации, о смене назначенного лечения или об отмене некоторых препаратов.
- Общий анализ крови, определение уровня глюкозы
- Общий анализ мочи
- Биохимический анализ мочи: калий, натрий, креатинин, билирубин, глюкоза (изменение уровня калия может приводить к появлению аритмий; креатинин — это индикатор функции почек)
- Электрокардиограмма (показывает гипертрофию предсердий и желудочков, аритмию, нарушения проводимости, ишемию миокарда и др.)
- Рентгенография органов грудной клетки (показывает застой жидкости в лёгких, увеличение размеров сердца)
- Измерение артериального давления
- Взвешивание (набор массы тела на 400 г и больше за сутки позволяет судить о нарушении выведения жидкости из организма)
- Эхокардиография (определения фракции выброса 35 пг/мл,
- АсТ, АлТ — определяют функцию печени,
- МАУ (микроальбуминурия) для выявления хронической болезни почек
- МНО — свёртываемость крови при приёме варфарина
- Тест 6-минутной ходьбы:
- ФК 0 — > 551 м
- ФК 1 — 426-550 м
- ФК 2 — 301-425 м
- ФК 3 — 151 — 300 м
- ФК 4 — 75 уд/мин). Дозировка: по 5-10 мг утром и вечером.
При выраженной хронической сердечной недостаточности противопоказаны верапамил, дилтиазем.
Дополнительные (курсовые) препараты при ХСН:
- Омега-3-жирные кислоты: омекорд мик 500 мг 2 раза в день; омега макс (600 мг омега-3 жирных кислот) 1-2 раза в день
- Триметазидин (предуктал) — метаболический препарат, уменьшает ишемию, подходит для длительного применения лицам пожилого возраста: 35 мг 2 раза в день
- Аспирин 75 мг (кардиомагнил, аспикард) — показан пациентам с ишемической болезнью сердца для профилактики тромбозов, после инфаркта — для постоянного приёма
- Статины, не только уменьшают уровень холестерина, но и обладают системным метаболическим эффектом: аторвастатин 40 мг 1 раз в день.
Несмотря не то, что при хронической сердечной недостаточности плохая переносимость физических нагрузок, установлено, что физические тренировки в допустимых пределах оказывают положительных эффект. На основании теста 6-минутной ходьбы можно решить, в каком объёме можно выполнять физические упражнения без ухудшения состояния. Показана также дыхательная гимнастика.
Хирургическое лечение хронической сердечной недостаточности
- Пластика митрального клапана при пороках сердца
- Аортокоронарное шунтирование при ИБС
- Имплантация кардиовертера-дефибриллятора при нарушениях ритма
- РКТ — кардиальная ресинхронизирующая терапия
- Трансплантация мезенхимальных стволовых клеток
- Трансплантация сердца; предоперационная подготовка циклоспорином.
Использованные источники:
