Ингибиторы апф в лечении сердечной недостаточности
Ингибиторы апф в лечении сердечной недостаточности
Известно, что ангиотензин II играет ключевую роль в развитии сердечной недостаточности. Эффективность ингибиторов АПФ объясняется тем, что эта группа препаратов препятствует превращению в плазме крови и тканях неак тивного ангиотензина I в ангиотензин П, предупреждая тем самым его небла гоприятное воздействие на сердце, периферическое сосудистое русло, почки, водоэлектролитный баланс и нейрогуморальный статус.
Ингибиторы АПФ у больных сердечной недостаточностью повышают фракцию выброса: от 0,8% (каптоприл) до 4,1% (лиэиноприл).
Кардиальные гемодинамические эффекты этих препаратов:
снижение пред- и постнагрузки, падение артериального давления и частоты сердечных сокращений.
Кардиопротективные свойства: регрессия гипертрофии ЛЖ сердца, уменьшение его дилатации и предотвращение ремоделирования ЛЖ у больных после инфаркта миокарда.
Антиаритмический эффект: при приеме каптоприла число желудоч-ковых экстрасистолий уменьшается в 4 раза.
Диуретическое действие ингибиторов АПФ сравнимо с диуретиками. Происходит нормализация и предотвращение электролитных нарушений. Вы явлены нефропротективные свойства, особенно у больных артериальной гипертонией и сахарным диабетом, вазопротекция и антиоксидантный эффект (каптоприл).
Важнейшие направления действия ингибиторов АПФ: снижение уровня норадреналина, вазопрессина, блокада синтеза альдостерона, разруше ние и инактивация брадикинина, подавление барорефлексов.
Побочные эффекты: ангионевротический отек, связанный с накопле нием под кожей брадикинина: появляется или после первой дозы, или в первые 48 часов от начала лечения. Кашель (3-22% случаев) сухой и нередко «лаю щий» может появиться и в начале лечения, и значительно позднее, даже через несколько месяцев, заставляя порой отказываться от применения ингибиторов АПФ. Имеются данные, что нестероидное противовоспалительное средство сулиндак (200 мг/сут) предотвращает и угнетает кашлевый рефлекс.
Гипотензия возникает часто при тяжелой сердечной недостаточности и высокорениновой тяжелой гипертонии у пациентов пожилого и старческого возраста с выраженным стенозом почечных артерий и при применении боль ших доз диуретиков. Риск гипотензии уменьшают низкие начальные дозы каптоприла — 6,25 мг, эналаприла — 2,5 мг. Есть данные о предпочтительности периндоприла в дозе 2 мг.
Выраженная артериальная гипотензия может лимитировать применение ингибиторов АПФ. Если ее причиной стали гипокалиемия, гипонатриемия, обезвоживание, связанные обычно с неправильным применением диуретиков,
а также различные тахиаритмии, следует восстановить водно-электролитный баланс, нормализовать ритм сердца, уменьшить дозу диуретиков и лишь затем пытаться применить ингибиторы АПФ.
Исходная гипотензия бывает проявлением нераспознанной пневмонии, рецидивирующей тромбоэмболии легочной артерии, терминальной фазой хро нической сердечной недостаточности.
Гиперкалиемия, обусловленная блокированием освобождения надпочечни ками альдостерона, чаще всего развивается при сочетанием применении с препаратами калия и калийсберегающими диуретиками.
Прогрессирование почечной недостаточности происходит преимуществен но при исходно нарушенной функции почек. Рост креатинина и протеинурии заставляет уменьшить суточную дозу ингибитора АПФ и тщательно следить за уровнем креатинина в плазме крови и белка в моче, особенно в первые дни и недели приема препаратов. Для таких больных более безопасен фозиноприл.
КАПТОПРИЛ (КАПОТЕН) стал «золотым стандартом» среди ин гибиторов АПФ.
Содержит сульфгидрильную группу, является активным агентом. Биодоступность — 60%, максимальная концентрация в плазме крови — через час при приеме внутрь, при сублингвальном — гораздо раньше. В первые 4 часа после приема с мочой выделяется 2/3 принятого препарата, за сутки — 95%. Максимальная концентрация свободного несвязанного с белками каптоприла в плазме крови составляет 800 нг/мл, а тотальная (вместе с метаболитами) — 1580 нг/мл.
После приема 12,5 мг каптоприла активность АПФ в плазме крови падает на 40%, угнетение длится до 3 часов. При хронической сердечной недостаточ ности оптимальный гемодинамический эффект дает концентрация в плазме крови 100-120 нг/мл свободного каптоприла, что достигается средней эффек тивной дозой 53 мг/сут.
Во избежание побочных эффектов начинать лечение следует с дозы 6,25-12,5 мг 2-3 раза в день, причем если одновременно больной получает ди уретики, доза должна быть 6,25 мг 2-3 раза в день, постепенно ее увеличивают до оптимальной.
При хронической почечной недостаточности (ХПН) и клиренсе креатини на 10-50 мл/мин обычную дозу дают каждые 12-18 часов, а при клиренсе ме нее 10 мл/мин — каждые 24 часа.
Для больных с сердечной недостаточностью начальная доза каптоприла 6,25 мг и ниже с постепенным ее увеличением до 50-75 мг/сут.
Добавление каптоприла или других ингибиторов АПФ к терапии диуретиками у больных с сердечной недоста точностью повышает ее эффективность.
У некоторых пациентов с очень тяжелой сердечной недостаточностью кап топрил может повышать на 25% уровень дигоксина в плазме крови, что связано с почечной дисфункцией.
Показания: артериальная гипертония, сердечная недостаточность.
Противопоказания: выраженные нарушения функции почек, азотемия, гиперкалиемия, двусторонний стеноз почечных артерий или стеноз единствен ной артерии почки, состояние после трансплантации почек, первичный гипер альдостеронизм, стеноз устья аорты, наследственный отек Квинке, беремен ность, лактация, детский возраст, повышенная чувствительность к каптоприлу и другим ингибиторам АПФ.
Побочные эффекты, специфичные для каптоприла, связаны с наличи ем сульфгидрильной группы. Нейтропения возможна при применении высоких доз, от которых в настоящее время специалисты отказались. Протеинурия в 1% случаев возникает при дозе 150 мг/сут у пациентов, перенесших почечное заболевание.
Извращение вкуса и язвочки на слизистой щек возможны в 2-7% случаев, явления эти дозозависимы. С высокими дозами каптоприла связывают появле ние коллагеновых заболеваний, нарушение иммунного ответа, а также увели чение титра антинуклеарных антител.
ЭНАЛАПРИЛ относится к несульфгидрильным ингибиторам АПФ второго поколения, которым свойственно длительное действие.
После приема внутрь препарат быстро всасывается и гидролизуется с образованием энаприлата — высокоспецифического длительно действующего несулъфгид-рильного ингибитора АПФ. Т 1/2 — около 11 часов. Элиминируется преимущественно с мочой. Коррекция дозы при ХПН начинается с клубочковой фильтрации ниже 80 мл/мин — 5-10 мг/сут, при падении клубочковой фильтрации до 30-10 мл/мин — доза 2,5-5 мг/сут.
При сердечной недостаточности рекомендуется прием 2,5 мг препарата в течение 3 дней с последующим увеличением дозы до 5 мг/сут (в два приема). На второй неделе дозу препарата можно увеличить до 10 мг/сут, доведя при отсутствии тяжелой гипотензивной реакции до 20 мг/сут.
Для пациентов старческого возраста начальная доза составляет 1,25-2,5 мг в день с постепенным повышением до 5-10 мг/сут. При применении первой дозы необходимо мониторирование АД каждые 8 часов во избежание гипотен зивной реакции.
Противопоказания и побочные эффекты аналогичны остальным ингибиторам АПФ.
Биодбступнос”№ — 25-50%, прием пищи не влияет на всасывание препарата. После однократного приема концентрация в крови достигает максимума через 6-8 часов и совпадает с максимальным гипотензивным эффектом. Выделяется в неизмененном виде с мочой. У пожилых концентрация препарата в крови в 2 раза выше, чем у молодых.
ЛИЗИНОПРИЛ. В дозе 10 мг у больных артериальной гипертонией блокирует активность плазменного АПФ на 80% в первые 4 часа с постепенным снижением до 20% к концу суток. У больных с сердечной недостаточностью блокада активности РААС обеспечива ется дозами 1,25-10 мг/сут на 24 часа.
При сердечной недостаточности дозы колеблются от 5 до 20 мг/сут. Во из бежание чрезмерной гипотензивной реакции предпочтительнее начинать с до зы 2,5 мг, постепенно повышая ее до максимальной. При ХПН и клубочковой фильтрации 30-10 мл/мин — 2,5-5 мг, а при клиренсе менее 10 мл/мин — 2,5 мг. Исследования показывают, что, применяя лизиноприл через 24 часа от начала инфаркта миокарда в течение 6 недель, удалось снизить смертность на 12%. Комби нация лизиноприла с нитроглицерином, введенным в/в, позволяет снизить смертность на 17%. У больных, полу чавших лизиноприл, гипотензия развилась в 20% случа ев, а в контрольной группе — в 36%.
Показания: артериальная гипертония, сердечная недостаточность. Противопоказания и побочные эффекты аналогичны другим инги биторам АПФ.
РАМИПРИЛ относится к предлекарству (prodrugs) и превращает ся в организме в активный диацид рамиприлат. Подавление тканевой системы РААС при приеме эквивалентных доз каптоприла и рамиприла в 2 раза выше у последнего.
Абсорбция при приеме внутрь — 60%, в печени превращается в активный метаболит рамиприлат, который при нормальной функции почек выводится с мочой. После приема 5 мг препарата пик концентрации наблюдается через 1,2 часа и составляет 18 нг/мл, а рамиприлата — соответственно 3,2 часа и 5 нг/мл. Период полувыведения рамиприла — 5 часов, а активного метаболита — 13-17 часов. Тканевая кинетика свидетельствует о более длительной элиминации препарата — до 110 часов. С мочой выделяется около 60% рамиприла и его метаболитов, а с фекалиями — 40%. Максимум действия наблюдается в течение 4-6,5 часа и продолжается более 24 часов. Рамиприлат в 6 раз сильнее блокирует АПФ, чем рамиприл.
Показания: артериальная гипертония, сердечная недостаточность.
Лечение начинают с дозы 2,5 мг рамиприла однократно или дважды в день. Больным, получающим диуретики, их либо следует отменить на 2-3 дня, либо начинать с дозы 1,25 мг. При высоком риске гипотензии и при очень тяжелой сердечной недостаточности лечение рекомендуется начинать также с дозы 1,25 мг.
При обезвоживании, уменьшении объема циркулирующей крови, гипонат риемии перед применением рамиприла вводят изотонический раствор хлорида натрия.
Для больных с сердечной недостаточностью доза рамиприла 5 мг эквива лентна каптоприлу 75 мг/сут.
Старческий возраст, наличие почечной и сердечной недостаточности обус ловливают уменьшение почечной секреции рамиприла и его метаболитов, при водят к повышению их концентрации в крови, что требует уменьшения дозы препарата до 2,5 мг/сут или через день.
При ХПН и клубочковой фильтрации ниже 40 мл/мин дозу препарата следует уменьшить вдвое.
Противопоказания и побочные эффекты аналогичны другим инги биторам АПФ.
ПЕРИНДОПРИЛ (ПРЕСТАРИУМ) — ингибитор АПФ пролонги рованного действия. Не содержит сульфгидрильной группы.
Метаболизируясь в печени, превращается в активный метаболит — периндопри-лат. 75% препарата выделяется с мочой, 25% — с фекалиями. Действие в организме сохраняется в течение суток. Начало действия — чаще всего через 1-2 часа, пик эффекта (в частности гипотензивного) — через 4-8 часов. Одновременный прием с пищей тормозит превращение периндоприла в периндоприлат. Связывание с белками составляет 30%, что зависит от концентрации препарата. Т 1/2 препарата — 1,5-3 часа, а его активного метаболита — 25-30 часов.
У больных с сердечной недостаточностью периндоприл в дозе 7.-А мг/сут приводит к положительным гемодинамическим сдвигам — достоверному увели чению сердечного выброса, падению ОПСС, давления в легочной артерии и легочных капиллярах.
При сердечной недостаточности лечение начинают с дозы 2 мг/сут.
При артериальной гипертонии рекомендуются дозы 1-А мг/сут с приемом в утренние часы. В случае недостаточного эффекта дозу можно увеличить до 6-8 мг/сут или принимать препарат в комбинации с диуретиками (например, индапамидом). У пожилых больных суточная доза периндоприла должна быть не выше 2-4 мг. Препарат и его активный метаболит у больных артериальной гипертонией и ХПН при длительном применении накапливаются в организме. Поэтому таким больным его назначают в дозе 2 мг в сутки или через день.
Противопоказания и побочные эффекты аналогичны другим инги биторам АПФ.
ИНГИБИТОРЫ АПФ МОЖНО ПРИМЕНЯТЬ:
* в виде монотерапии при начальных стадиях сердечной недостаточности;
* добавляя к терапии диуретиками и дигоксином при тяжелой сердечной недостаточности;
* в виде комбинации с дигоксином, диуретиками и вазодилататорами при тяжелой сердечной недостаточности.
ПОБОЧНЫЕ ЭФФЕКТЫ И ОСНОВНЫЕ ПРОТИВОПОКАЗАНИЯ
Побочные эффекты, общие для всех ингибиторов АПФ: кашель, гипотен зия (особенно часто при стенозе почечной артерии, тяжелой сердечной недо статочности), изменение функции почек, ангионевротический отек, почечная недостаточность (часто при билатеральном стенозе почечных артерий), гипер калиемия (при почечной недостаточности) или при применении калийсберега ющих диуретиков, кожные реакции.
Побочные эффекты, описанные при применении высоких доз каптоприла: протеинурия, потеря вкуса, повреждение слизистой рта, сухость во рту.
Противопоказания: почечные — билатеральный стеноз почечных артерий или аналогичные изменения, предшествующая гипотензия, тяжелый стеноз аорты или обструктивная кардиомиопатия, беременность.
Использованные источники:
Ингибиторы апф в терапии сердечной
Недостаточности и артериальных гипертензий:
Современные схемы лечения
Роль ренин — ангиотензиновой системы
Ингибиторы ангиотензин превращающего фермента (АПФ) применяются в клинике два десятилетия. Ингибиторы АПФ — единственный до недавнего времени класс препаратов, лечебное действие которых обусловлено подавлением чрезмерной активности ренин-ангиотензиновой системы (РАС). Со времени открытия РАС еще в начале XX века имеется большой прогресс в изучении роли этой системы, механизмов действия отдельных ее компонентов.
РАС представляет собой сложную ферментативно-гормональную систему, основными компонентами которой являются ангиотензиноген, ренин, ан-гиотенЗин I и II, рецепторы для ангиотензина 11 (табл.1).
Ангиотензин I под действием АПФ превращается в активный октапептид ангиотензин I. Н.Okunishi и соавт. (1987) обнаружили, что АПФ располагается преимущественно в эндотелии сосудов. Но по современным представлениям существует не-АПФ-зависимое образование ангиотензина II в тканях под действием сериновых протеаз, которое происходит, главным образом, в адвентиции сосудов. Так в сердце эта реакция превращения происходит при участии кататализатора химазы. Ангиотензин II является конечным продуктом «ферментного каскада». Связываясь со специфическими рецепторами на клеточных мембранах, ангиотензин II опосредует разнообразные гемодинамические физиологические и биохимические эффекты активации РАС, а также осуществляет саморегуляцию этой системы, подавляя чрезмерную секрецию ренина.
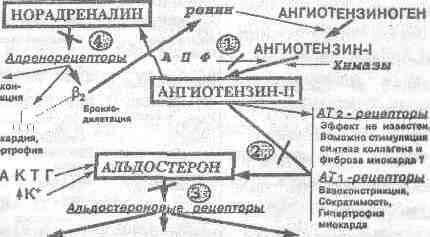
В настоящее время идентифицировано по меньшей мере четыре различных типа рецепторов для ангиотензина П: АТ1-, АТ2-, АТ3-, и АТ4— (R.T.Ederhardt и соавт. 1993, P.M.Kang и соавт., 1994). Все основные сердечно-сосудистые эффекты ангиотензина П опосредуются АТ1-рецепторами, которые подразделяют на два подтипа: АТ1А— АТ1В-.
Тканевое распределение различные подтипов АТ-рецепторов для ангиотензина П неодинаково. В то время как АТ1-рецепторы в большом количестве обнаруживаются в легких, печени, почках, надпочечниках, аорте, селезенке и на некоторых участках головного мозга, АТ1В-рецепторы располагаются преимущественно в гипофизе, надпочечниках, почках и печени, но практически отсутствуют в сердце, головном мозге и селезенке (табл. 1). Строго говоря, РАС начинается с высвобождения ренина и заканчивается связыванием АП со специфическими рецепторами на мембранах клеток-мишеней.
Основные сердечно-сосудистые эффекты ангиотензина П, опосредуемые АТ1-рецепторами представлены в табл. 2.
Секреция альдостерона – лишь один из многих эффектов связывания ангиотензина П со специфическими рецепторами на мембранах соответствующих клеток-мишеней. В настоящее время установлено, что вазоконстрикция, высвобождение катехоламинов, секреция вазопрессина, пролактина и АКТГ – не менее важные эффекты активации РАС, например, при гипертонической болезни и хронической сердечной недостаточности.
В патогенезе гипертонической болезни важную роль играет активация ренин — ангиотензиновой системы, которая регулирует вод но-электролитный баланс и ситемное АД (табл. 3). Признание важной роди активации РАС в патогенезе не только гипертонической болезни, но и других форм артериальной гипертензии (например, реноваскудярной гипертензии, диабетической нефропатии и др.) способствовало, с одной отороны, более углубленному изучению влияния на активность РАС известных гипотензивных препаратов, с другой — созданию новых лекарственных препаратов, способных подавлять активность этой системы на различных уровнях.
Наряду с циркулирующей РАС существуют локальные (иди тканевые) РАС, которые, как полагают, выполняют пара-, ауто- и/или интракринные функции. Образующийся непосредственно в органах и тканях А-II может влиять на функцию соседних клеток (паракринная стимуляция) и оказывать прямое действие на функцию тех клеток, на мембранах которых он образовался под влиянием АПФ (аутокринная стимуляция). Наконец, образование А-II может происходить внутриклеточно и таким образом он может влиять на функцию внутриклеточных органелл (интракринная функция).
По современным представлениям в патогенезе сердечной недостаточности важную роль играет активация системы РАС. Это отражено в современном определении сердечной недостаточности:
СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ – ЭТО ПАТОЛОГИЧЕСКОЕ СОСТОЯНИЕ, ПРИ КОТОРОМ ДИСФУНКЦИЯ МИОКАРДА ПРИВОДИТ К НАРУШЕНИЮ СПОСОБНОСТИ СЕРДЦА ОБЕСПЕЧИВАТЬ КРОВОСНАБЖЕНИЕ ОРГАНОВ И ТКАНЕЙ В СООТВЕТСТВИИ С ИХ МЕТАБОЛИЧЕСКИМИ ПОТРЕБНОСТЯМИ И СОПРОВОЖДАЕТСЯ КОМПЛЕКСОМ ГЕМОДИНАМИЧЕСКИХ И НЕЙРОГУМОРАЛЬНЫХ КОМПЕНСАТОРНЫХ МЕХАНИЗМОВ.
Каждый исторический отрезок времени лечение хронической сердечной недостаточности (ХСН) зависело от представлений о патогенезе
развития этого синдрома. На протяжении более 200 лет основным принципом терапии ХСН считалась инотропная стимуляция или «подстегивание» ослабленной насосной функции миокарда. Ведущее значение имели сердечные гликозиды. В период 40-60-х годов ХСН представлялось как синдром «застойный», связанный с избыточной задержкой жидкости в организме, и в терапию мощным потоком влились мочегонные препараты, направленные на разгрузку сердечной деятельности путем уменьшения объема циркулирующей в организме жидкости. В 70-е годы господствовало представление о СН как о циркуляторном расстройстве гемодинамики на различных уровнях.
Изменение во взглядах привело к внедрению в практику лечения большой группы периферических вазодилататоров. С конца 80-х годов. сформировалась концепция о ХСН как синдроме, прежде всего связанном с нейрогуморальными расстройствами в организме.
Использованные источники:
Ингибиторы АПФ
Ингибиторы ангиотензин-превращающего фермента (АПФ) — это группа лекарств от гипертонии, которые воздействуют на активность системы ренин-ангиотензин-альдостерон. АПФ — это ангиотензин-превращающий фермент, который превращает гормон под названием ангиотензин-I в ангиотензин-II. А уже ангиотензин-II повышает у пациента кровяное давление. Это происходит двумя путями: ангиотензин-II вызывает непосредственное сужение кровеносных сосудов, а также приводит к тому, что надпочечники высвобождают альдостерон. Соль и жидкость задерживаются в организме под влиянием альдостерона.
Ингибиторы АПФ блокируют ангиотензин-превращающий фермент, в результате чего не вырабатывается ангиотензин-II. Они могут усилить действие диуретиков (мочегонных лекарств), снижая способность организма вырабатывать альдостерон при снижении уровня соли и воды.
Эффективность ингибиторов АПФ для лечения гипертонии
Ингибиторы АПФ успешно применяются для лечения гипертонии уже более 30 лет. В исследовании 1999 года оценивали влияние ингибитора АПФ каптоприла на снижение артериального давления у больных гипертонией в сравнении с диуретиками и бета-блокаторами. Различий между этими препаратами в отношении снижения сердечно-сосудистой заболеваемости и смертности не было выявлено, однако каптоприл значительно эффективнее предупреждал развитие осложнений у больных сахарным диабетом.
- Лучший способ вылечиться от гипертонии (быстро, легко, полезно для здоровья, без «химических» лекарств и БАДов)
- Гипертоническая болезнь — народный способ вылечиться от нее на 1 и 2 стадии
- Причины гипертонии и как их устранить. Анализы при гипертонии
- Эффективное лечение гипертонии без лекарств
Посмотрите также видео о лечении ИБС и стенокардии.
Результаты исследования STOP-Hypertension-2 (2000 года) также показали, что ингибиторы АПФ по эффективности предупреждения осложнений со стороны сердечно-сосудистой системы у пациентов с гипертонией не уступают диуретикам, бета-блокаторам и антагонистам кальция.
Ингибиторы АПФ существенно уменьшают у пациентов смертность, риск развития инсульта, инфаркта, всех сердечно-сосудистых осложнений и сердечной недостаточности как причины госпитализации или смерти. Подтверждением этому стали также результаты европейского исследования 2003 года, показавшего преимущество ингибиторов АПФ в комбинации с антагонистами кальция по сравнению с комбинацией бета-блокатора и тиазидного диуретика в предупреждении сердечных и мозговых событий. Позитивное действие ингибиторов АПФ на пациентов превысило ожидаемый эффект от одного только снижения артериального давления.
Ингибиторы АПФ, наряду с блокаторами рецепторов ангиотензина II, являются также наиболее эффективными препаратами в отношении снижения риска развития сахарного диабета.
Классификация ингибиторов АПФ
Ингибиторы АПФ по своему химическому строению делятся на препараты, содержащие сульфгидрильную, карбоксильную и фосфинильную группу. Они имеют различные периоды полувыведения, способ выведения из организма, по-разному растворяются в жирах и накапливаются в тканях.
Основной мишенью для ингибиторов АПФ является ангиотензинпревращающий фермент в плазме крови и тканях. Причем АПФ плазмы участвует в регуляции кратковременных реакций, в первую очередь — в повышении артериального давления в ответ на определенные изменения внешней ситуации (например, стресс). Тканевой АПФ имеет существенное значение в формировании длительных реакций, регулировании ряда физиологических функций (регуляция объема циркулирующей крови, баланса натрия, калия и др.). Поэтому важной характеристикой ингибитора АПФ является его способность влиять не только на АПФ плазмы крови, но и на тканевый АПФ (в сосудах, почках, сердце). Эта способность зависит от степени липофильности препарата, т. е. насколько хорошо он растворяется в жирах и проникает в ткани.
Хотя больные гипертонией с высокой активностью ренина в плазме более резко понижают артериальное давление при длительном лечении ингибиторами АПФ, корреляция между этими факторами не очень значительна. Поэтому ингибиторы АПФ применяют у больных гипертонией без предварительного измерения активности ренина в плазме.
Ингибиторы АПФ имеют преимущества в таких случаях:
- сопутствующая сердечная недостаточность;
- бессимптомная дисфункция левого желудочка;
- ренопаренхимная АГ;
- сахарный диабет;
- гипертрофия левого желудочка;
- перенесенный инфаркт миокарда;
- повышенная активность ренин-ангиотензинной системы (в том числе односторонний стеноз почечной артерии);
- недиабетическая нефропатия;
- атеросклероз сонных артерий;
- протеинурия/микроальбуминурия
- фибрилляция предсердий;
- метаболический синдром.
Преимущество ингибиторов АПФ состоит не столько в их особой активности по снижению артериального давления, а в уникальных особенностях по защите внутренних органов пациента: полезном воздействии на миокард, стенки резистивных сосудов мозга и почек и т. д. К характеристике этих эффектов мы и переходим.
Как ингибиторы АПФ защищают сердце
Гипертрофия миокарда и стенок кровеносных сосудов является проявлением структурной адаптации сердца и сосудов к повышенному артериальному давлению. Гипертрофия левого желудочка сердца, как неоднократно подчеркивалось, — важнейшее следствие гипертонии. Она способствует возникновению диастолической, а затем и систолической дисфункции левого желудочка, развитию опасных аритмий, прогрессированию коронарного атеросклероза и застойной сердечной недостаточности. Из расчета на 1 мм рт. ст. понизившегося артериального давления ингибиторы АПФ в 2 раза интенсивнее сокращают мышечную массу левого желудочка по сравнению с другими лекарствами от гипертонической болезни. При лечении гипертонии этими препаратами происходит улучшение диастолической функции левого желудочка, уменьшение степени его гипертрофии и усиление коронарного кровотока.
Гормон ангиотензин II усиливает рост клеток. Подавляя этот процесс, ингибиторы АПФ способствуют предотвращению или торможению ремоделирования и развития гипертрофии миокарда и мышц сосудов. В реализации антиишемического эффекта ингибиторов АПФ имеет значение также уменьшение ими потребности миокарда в кислороде, снижение объема полостей сердца, улучшение диастолической функции левого желудочка сердца.
- Причины, симптомы, диагностика, лекарства и народные средства от СН
- Мочегонные лекарства от отеков при СН: подробная информация
- Ответы на частые вопросы о СН — ограничение жидкости и соли, одышка, диета, алкоголь, инвалидность
- Сердечная недостаточность у пожилых людей: особенности лечения
Посмотрите также видео.
Как ингибиторы АПФ защищают почки
Важнейший вопрос, от ответа на который зависит решение врача, применять ли ингибиторы АПФ у больного гипертонией, — их влияние на функцию почек. Так вот, можно утверждать, что среди препаратов для снижения кровяного давления ингибиторы АПФ защищают почки лучше всех. С одной стороны, около 18 % больных гипертонией умирают от почечной недостаточности, развившейся вследствие повышения давления. С другой стороны, у значительного числа больных с хронической патологией почек развивается симптоматическая гипертония. Считают, что в обоих случаях имеет место повышение активности локальной ренин-ангиотензиновой системы. Это приводит к повреждению почек, постепенному их разрушению.
Объединенный национальный комитет США по артериальной гипертензии (2003) и Европейское общество гипертонии и кардиологии (2007) рекомендует назначать ингибиторы АПФ больным с гипертонией и хроническими заболеваниями почек для замедления прогрессирования почечной недостаточности и снижения кровяного давления. Ряд исследований продемонстрировал высокую эффективность ингибиторов АПФ в снижении частоты развития осложнений у больных гипертонией в сочетании с диабетическим нефросклерозом.
Ингибиторы АПФ лучше всего защищают почки у больных со значительным выделением белка в моче (протеинурией более 3 г/сут). В настоящее время считают, что главным в механизме ренопротекторного эффекта ингибиторов АПФ является их влияние на факторы роста почечной ткани, активируемые ангиотензином II.
Установлено, что длительное лечение этими препаратами улучшает почечную функцию у ряда больных с признаками хронической почечной недостаточности, если не происходит резкого понижения артериального давления. В то же время, изредка можно наблюдать на фоне лечения ингибиторами АПФ обратимое ухудшение почечной функции: повышение концентрации креатинина в плазме, зависящее от устранения воздействия ангиотензина-2 на эфферентные почечные артериолы, поддерживающие высокое фильтрационное давление. Здесь уместно указать, что при одностороннем стенозе почечной артерии АПФ-ингибиторы могут углублять нарушения на больной стороне, но это не сопровождается приростом уровня креатинина или мочевины плазмы до тех пор, пока вторая почка функционирует нормально.
При реноваскулярной гипертонии (т. е. болезни, вызванной повреждением почечных сосудов) АПФ-ингибиторы в сочетании с диуретиком достаточно эффективны для контроля артериального давления у большинства больных. Правда, описаны единичные случаи развития тяжелой почечной недостаточности у больных, имевших одну почку. Такой же эффект могут вызывать и другие вазодилататоры (сосудорасширяющие препараты).
Применение ингибиторов АПФ в составе комбинированной лекарственной терапии гипертонии
Врачам и пациентам полезно иметь сведения о возможностях комбинированной терапии гипертонической болезни ингибиторами АПФ и другими лекарствами от давления. Сочетание АПФ-ингибитора с диуретиком в большинстве случаев обеспечивает быстрое достижение уровня артериального давления, близкого к нормальному. При этом надо учитывать, что диуретики, понижая объем циркулирующей плазмы крови и артериальное давление, смещают регуляцию давления от так называемой Na-объемной зависимости к вазоконстрикторному ренин-ангиотензиновому механизму, на который воздействуют ингибиторы АПФ. Это иногда приводит к чрезмерному снижению системного АД и почечно-перфузионного давления (почечного кровоснабжения) с ухудшением функции почек. У больных, уже имеющих такие нарушения, диуретики вместе с ингибиторами АПФ следует применять с осторожностью.
Отчетливый синергический эффект, сопоставимый с действием диуретиков, дают антагонисты кальция, назначаемые вместе с ингибиторами АПФ. Антагонисты кальция поэтому можно назначать вместо диуретиков, если к последним есть противопоказания. Как и ингибиторы АПФ, антагонисты кальция усиливают растяжимость крупных артерий, что особенно важно для пожилых больных гипертонией.
Терапия ингибиторами АПФ в качестве единственного лекарства от гипертонии дает хорошие результаты у 40—50% больных, возможно, даже у 64% больных с легкой и средне-тяжелой формами заболевания (диастолическое давление от 95 до 114 мм рт. ст.). Этот показатель хуже, чем при лечении таких же больных антагонистами кальция или диуретиками. Надо иметь в виду, что меньшей чувствительностью к ингибиторам АПФ отличаются больные с гипорениновой формой гипертонической болезни и пожилые люди. Таким лицам, а также больным в III стадии заболевания с тяжело протекающей гипертонией, иногда приобретающей злокачественный характер, следует рекомендовать сочетанное лечение ингибиторами АПФ с диуретиком, антагонистом кальция или бета-блокатором.
Комбинация каптоприла и диуретика, назначаемого с определенной периодичностью, нередко бывает чрезвычайно эффективной, т. е. артериальное давление снижается практически до нормального уровня. С помощью такой комбинации лекарств часто можно достигнуть полного контроля за артериальным давлением у очень тяжелых больных. При комбинации АПФ-ингибиторов с диуретиком или антагонистом кальция нормализация артериального давления достигается более чем у 80% больных в далеко зашедшей стадии гипертонии.
Использованные источники:
Когда и для чего применяют ингибиторы АПФ, перечень препаратов
Из этой статьи вы узнаете: что такое ингибиторы АПФ (сокращенно иАПФ), каким образом они снижают давление? Чем похожи и чем отличаются друг от друга лекарственные средства. Список популярных препаратов, показания к применению, механизм действия, побочные эффекты и противопоказания ингибиторов АПФ.
Ингибиторами АПФ называют группу лекарственных препаратов, которые блокируют химическое вещество, способствующее сужению сосудов и повышению давления.
Почки человека продуцируют специфический фермент – ренин, с которого начинается цепочка химических превращений, приводящих к появлению в тканях и плазме крови вещества под названием «ангиотензинпревращающий фермент», или ангиотензин.
Что такое ангиотензин? Это фермент, который обладает свойством сужать сосудистые стенки, усиливая тем самым скорость кровотока и давление. Одновременно его увеличение в крови провоцирует выработку надпочечниками других гормонов, которые задерживают ионы натрия в тканях, усиливают спазм сосудов, провоцируют сердцебиение, увеличивают количество жидкости в организме. Получается замкнутый круг химических превращений, в результате которого артериальная гипертензия становится устойчивой и способствует повреждению сосудистых стенок, развитию хронической сердечной и почечной недостаточности.

Ингибитор АПФ (иАПФ) прерывает эту цепочку реакций, блокируя ее на этапе трансформации в ангиотензинпревращающий фермент. Одновременно он способствует накоплению другого вещества (брадикинина), которое предупреждает развитие патологических клеточных реакций при сердечно-сосудистой и почечной недостаточности (интенсивное деление, рост и отмирание клеток миокарда, почек, сосудистых стенок). Поэтому иАПФ применяют не только для лечения артериальной гипертензии, но и для профилактики сердечной и почечной недостаточности, инфаркта миокарда, инсульта.
ИАПФ – одни из самых эффективных гипотензивных средств. В отличие от других препаратов, которые расширяют сосуды, они предупреждают сосудистый спазм и действуют мягче.
Ингибиторы АПФ назначает врач-терапевт, исходя из симптомов артериальной гипертензии и сопутствующих заболеваний. Самостоятельно принимать и устанавливать суточную дозу не рекомендуют.
Чем отличаются иАПФ друг от друга
ИАПФ имеют сходные показания и противопоказания, механизм действия, побочные эффекты, но отличаются друг от друга:
- исходным веществом в основе лекарства (определяющую роль играет активная часть молекулы (группа), которая обеспечивает длительность срока действия);
- активностью препарата (вещество активно, или ему нужны дополнительные условия для начала работы, насколько оно доступно для всасывания);
- способами выведения (что важно для больных с тяжелыми заболеваниями печени и почек).
Исходное вещество
Исходное вещество влияет на сроки действия лекарства в организме, при назначении это позволяет подобрать дозировку и определить промежуток времени, через который необходимо повторять прием.
Использованные источники:
