Лечение сердечной недостаточности ресинхронизирующей терапией
Бивентрикулярный электрокардиостимулятор
 Кардиоресинхронизация (КРТ) —
Кардиоресинхронизация (КРТ) —
новое направление в электрокардиостимуляционной терапии хронической середечной недостаточности, в котором основное значение придается восстановлению измененных функций миокарда, вызванных нарушениями внутрисердечного проведения

Рис. Схематично показано проведение электрода в коронарный синус сердца
Бивентрикулярная ЭКС
Информация для специалистов — переход на другую страницу сервера.
В тематических разделах Вы ознакомитесь с данными наших исследований клинического применения кардиоресинхронизационной терапии с тяжелыми формами сердечной недостаточности (СН)
Презентации докладов.
 Отделение СХ и ВК является одним из ведущих по клиническому применению бивентрикулярных ЭКС в нашей стране.
Отделение СХ и ВК является одним из ведущих по клиническому применению бивентрикулярных ЭКС в нашей стране.
Накоплен клинический опыт применения кардиоресинхронизирующей терапии у пациентов с тяжелыми формами сердечной недостаточности, в том числе у пациентов с мерцательными аритмиями.
У пациентов с тахиформами мерцательной аритмии (МА) проводилась радиочастотная аблация (РЧА)с целью нормализации частоты середечных сокращений.
За последнее время существенно пересмотрены показания к имплантации бивентрикулярного ЭКС и данный вид кардиоресинхронизирующей терапии рекомендован для лечения неосложненных форм середечной недостаточности.
 Если у Вас возникнут вопросы по ходу чтения раздела, мы рекомендуем Вам записать их в разделе «конференции» нашего сайта.
Если у Вас возникнут вопросы по ходу чтения раздела, мы рекомендуем Вам записать их в разделе «конференции» нашего сайта.
 Хроническая сердечная недостаточность (ХСН) –
Хроническая сердечная недостаточность (ХСН) –
это синдром, развивающийся в результате различных заболеваний сердечно-сосудистой системы, характеризующийся неспособностью сердца обеспечивать кровообращение, соответствующее потребностям организма, снижением насосной функции миокарда и проявляющийся одышкой, сердцебиением, повышенной утомляемостью, ограничением физической активности и избыточной задержкой жидкости в организме.
 Статистические данные заболеванием сердечной недостаточностью
Статистические данные заболеванием сердечной недостаточностью
По данным проводимых исследований начиная с 2000 года отмечается увеличение пациентов с хронической середечной недостаточностью.
По данным исследования «Framingham» в США ХСН страдает 2 – 3 млн человек, ежегодно регистрируется 400.000 новых случаев.
По данным исследования «Beatle» в Европе ХСН страдает 6,5 млн человек, ежегодно увеличивается на 580.000 новых случаев.
В России (эпидемиологические исследования), встречаемость заболевания ХСН достигает 6% от общей популяции, что превышает аналогичные зарубежные показатели в 2-3 раза.
В течении пяти лет после начала заболевания и проводимой медикаментозной терапии погибает 42% женщин и 62% мужчин.
Расходы на лечение ХСН как в России, так и в зарубежных странах огромны и имеют тенденцию к повышению.
Приводятся следующие цифры. Расходы на лечение декомпенсации ХСН в США в 2003 году составили 21 миллиард долларов. Это больше, чем лечение острого инфаркта миокарда и онкологических больных вместе взятых.
В России по данным на 2003 год, на лечение ХСН было затрачено 135 миллиардов рублей, то есть 4.2 миллиарда долларов.
История создания электрокардиостимулятора
 Развитие кардиостимуляции в последние десятилетия привело к решению многих проблем, связанных с нарушением ритма сердца.
Развитие кардиостимуляции в последние десятилетия привело к решению многих проблем, связанных с нарушением ритма сердца.
Бурное развитие техники для электрокардиостимуляции (ЭКС) привело к тому, что уже в 80-х годах минувшего века ее возможности стали значительно превосходить изначальные потребности в коррекции брадиаритмий. Возникли новые сферы применения электрокардиотерапевтических устройств, в том числе и для лечения сердечной недостаточности.

Рис. Схематично показаны имплантированные электроды бивентрикулярного ЭКС.
Электроды расположены в плости правого предсердия, правого желудочка и электрода кронарного синуса для стимуляции левого желудочка
Бивентрикулярный электрокардиостимулятор разработан специально для пациентов с ХСН, в то время как обычный электрокардиостимулятор используется для лечения пациентов с нарушениями сердечного ритма, сопровождающимися очень редким ритмом и остановками сердца.
Бивентрикулярный электрокардиостимулятор поступил на испытания Американского Лицензирующего Ведомства (FDA) в 2001 году и разрешен для клинического применения в Российской Федерации в 2003 году.
Первые результаты лечения больных с ХСН оказались успешными.
1990–1992 гг. Margarete применил двухкамерную (предсердно-желудочковую) электростимуляцию с укороченной атриовентрикулярной задержкой с целью лечения терминальной СН, вызванной дилатационной кардиомиопатией.
В 1994 г. две группы исследователей – S.Cazeau и P.Bakker – впервые предприняли трехкамерную (атриально-бивентрикулярную) ЭКС у больных с сочетанием тяжелой СН и внутрижелудочковой блокадой.
В 1998 г. J.Daubert предложили вводить электрод в стенку левого желудочка через вену из коронарного синуса.
Показания к имплантации ЭКС
-
Сердечная недостаточность (СН) средней и тяжелой степени.
— Чем выраженней степень СН, тем лучше результаты.
Длительность QRS > 130ms.
— Блокада левой ножки пучка Гиса или межжелудочковая диссоциация.
Длительная медикаментозная терапия середечной недостаточности, в том числе и неэффективность медикаментозной терапии .
При нормальной работе сердца, оба желудочка сердца работают одновременно друг с другом с небольшой задержкой после сокращения предсердий.
При ХСН у многих пациентов наблюдается нарушение проведения возбуждения к желудочкам (блокада ножки пучка Гиса или нарушение внутрижелудочковой проводимости). В результате левый и правый желудочки теряют синхронность в работе.
Также стенки левого желудочка (отвечающего за доставку крови к органам тела) сокращаются асинхронно, снижая эффективность насосной функции сердца, и заставляя кровь в буквальном смысле «плескаться» внутри камеры.
В таких случаях сердце увеличивает частоту сокращений для обеспечения доставки крови в органы, чтобы удовлетворить потребность организма. При этом увеличивается нагрузка на сердце, что способствует его преждевременному истощению.
 Одним из проявлений является дисинхрония (асинхрония) обоих желудочков сердца,
Одним из проявлений является дисинхрония (асинхрония) обоих желудочков сердца,

которая вызвана патологическими изменениями миокарда:
Электрическая: нарушение внутрижелудочковой проводимости. Блокада ножек пучка Гиса.
Структурная: изменения коллагенового матрикса проводящих путей.
Механическая: локальная асинхрония миокарда выявляемая при стресс — ЭхоКГ.
Операция по имплантации электрокардиостимулятора
 Имплантация бивентрикулярного электрокардиостимулятора для врачей нашего отделения является относительно несложной хирургической операцией. Операция проводится натощак. Пациенту необходимо заблаговременно проконсультироваться с лечащим кардиологом о приостановке или временном уменьшении дозировки некоторых лекарственных препаратов.
Имплантация бивентрикулярного электрокардиостимулятора для врачей нашего отделения является относительно несложной хирургической операцией. Операция проводится натощак. Пациенту необходимо заблаговременно проконсультироваться с лечащим кардиологом о приостановке или временном уменьшении дозировки некоторых лекарственных препаратов.
Операция имплантации (вшивания) стимулятора представляется простой, поскольку мало травмирует ткани. Она выполняется в операционной, оснащенной рентгеновским аппаратом. Под ключицей пунктируется (прокалывается) вена, в нее вводится специальная пластмассовая трубка (интродьюсер), через которую в верхнюю полую вену вводятся эндокардиальные электроды.

Под контролем рентгена электроды направляется в правое предсердие, правый желудочек и через кронарный синус в латеральную вену левого желудочка где и фиксируются.
Самой сложной процедурой является установка и закрепление кончика электрода в предсердии или желудочке так, чтобы получить хороший контакт.
Обычно хирург делает несколько проб, все время измеряя порог возбудимости, т.е. наименьшую величину импульса (в вольтах), на которые сердце отвечает сокращением, видимым по ЭКГ.
Задача состоит в том, чтобы найти наиболее чувствительное место и в то же время получить хорошую графику ЭКГ, регистрируемую с устанавливаемых электродов. После того, как цель достигнута, делают небольшой «карман» под кожей, а если человек худой, то «карман» делается под мышцей. В него укладывается стимулятор и ткани над ним зашиваются.
Разумеется, операция требует строгой стерильности и тщательной остановки кровотечения, чтобы избежать скопления крови под кожей и нагноения. Сам стимулятор и электроды поставляются в стерильном виде. В общей сложности все эти манипуляции занимают до двух часов времени.
Заключение
Бивентрикулярный электрокардиостимулятор вызывает возбуждения предсердий и затем одновременно правого и левого желудочков сердца.
Генератор импульсов представляет собой прибор длиной около 5 см и весом около 100 г.
Бивентрикулярный электрокардиостимулятор работает от литиевых батарей, срок службы которых составляет от 5 до 10 лет.
После разряда батарей меняется весь прибор. Бивентрикулярный электрокардиостимулятор вырабатывает электрический импульсы, управляющие ритмом сердца и обеспечивающие синхронную работу предсердий и обоих желудочков.
Бивентрикулярный электрокардиостимулятор — это новый тип искусственного водителя ритма сердца, разработанный для пациентов с ХСН. У многих пациентов с СН стенки левого желудочка – важнейшей камеры сердца, выполняющей насосную функцию, работают асинхронно.
Бивентрикулярный электрокардиостимулятор разработан для того, чтобы обеспечить одновременное сокращение желудочков и устранить асинхронность сокращения мышцы левого желудочка. Именно поэтому он иногда называется вентрикулярный ресинхронизатор
Обычный кардиостимулятор вызывает возбуждение либо только правого желудочка (однокамерные электрокардиостимуляторы), либо и правого предсердия и правого желудочка (двухкамерные электрокардиостимуляторы).
Бивентрикулярный электрокардиостимулятор стимулирует оба желудочка сердца. Это позволяет прибору обеспечить более эффективную насосную функцию сердца.
Также как и обычные электрокардиостимуляторы или кардиовертеры-дефибрилляторы, бивентрикулярный электрокардиостимулятор имплантируется в наружные отделы грудной клетки пациента путем несложной операции. Пациент с имплантированным электрокардиостимулятором регулярно наблюдается у специалиста для контроля работы прибора. Хотя исследования влияния бивентрикулярного электрокардиостимулятора на клиническое течение ХСН еще далеки от завершения, результаты, получаемые уже сегодня весьма успешны.
На сегодняшний день влияние внешних воздействий на работу бивентрикулярного электрокардиостимулятора изучено недостаточно. Тем не менее, предполагается, что выводы совпадут с результатами аналогичных исследований обычного электрокардиостимулятора. Поэтому, пациентам не рекомендуется пребывание в зоне действия сильных электромагнитных полей.
Информация для специалистов — переход на другую старницу сервера
Стволовые клетки

Наиболее полная информация по клеточным технологиям
Применение стволовых клеток при заболеваниях сердечно-сосудитой системы
Использованные источники:
Ресинхронизирующая терапия сердечной недостаточности
Большинство случаев сердечная недостаточность связана с тем, что главная насосная камера сердца (левый желудочек) не может сокращаться с достаточной силой, при этом обычно правый и левый желудочки сокращаются синхронно (почти одновременно). У некоторых пациентов, страдающих сердечной недостаточностью, сокращение левого желудочка или его часть сильно запаздывает по отношению к правому или к части левого желудочка. Такое состояние называется асинхронным сокращением. Асинхронное сокращение еще больше снижает эффективность насосной функции сердца. Для лечения таких пациентов используют специальные стимуляторы. Целью сердечной ресинхронизирующей терапии (CRT) является стимуляция желудочков из нескольких точек сразу, чтобы они сокращались одновременно, тем самым, улучшая насосную функцию сердца.
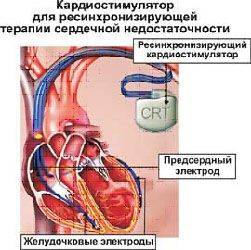
В целом процедура вживления похожа на процедуру имплантации обычного кардиостимулятора. Единственное отличие заключается в том, что вводится дополнительный электрод, чтобы задавать «правильный ритм» левому желудочку и синхронизировать работу правого и левого желудочков.
Для пациентов с тяжелой сердечной недостаточностью и остановками сердца может потребоваться имплантация еще более сложного комбинированного кардиостимулятора, сочетающего ресинхронизирующий кардиостимулятор и кардиовертер-дефибриллятор в одном устройстве.
В настоящее время имплантация кардиостимуляторов, включая физиологические, выполняется во всех областных центрах Республики Беларусь. Имплантация более сложных устройств — ресинхронизирующих кардиостимуляторов и кардиовертеров-дефибрилляторов производится в республиканском центре РНПЦ «Кардиология».
220036, Республика Беларусь, г. Минск, ул. Р. Люксембург, 110Б
Использованные источники:
Ресинхронизирующая терапия
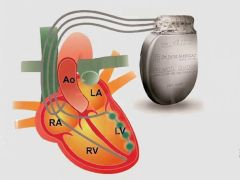 Ресинхронизирующая терапия – это методика позволяющая усилить насосную функцию сердца, тем самым уменьшая проявления сердечной недостаточности. К сожалению, этот метод не является панацеей и подходит далеко не всем пациентам с сердечной недостаточностью.
Ресинхронизирующая терапия – это методика позволяющая усилить насосную функцию сердца, тем самым уменьшая проявления сердечной недостаточности. К сожалению, этот метод не является панацеей и подходит далеко не всем пациентам с сердечной недостаточностью.
Как вы знаете, сердечная недостаточность – это финал (и не очень желанный) любого сердечнососудистого заболевания, она развивается виду выпадения из работы значительной части клеток сердечной мышцы.
Конечно, иногда причина сердечной недостаточности кроется в пороках сердца и его неадекватном кровообращении, ввиду атеросклероза коронарных артерий. В таких случаях устранение конкретной причины (замена клапанов, АКШ или стентирование) может практически полностью избавить пациента от этой проблемы.
Но чаще всего сердце утрачивает свою насосную функцию ввиду постепенной длящейся годами гибели мышечных клеток и восстанавливать их до сих пор не научились.
Лечение сердечной недостаточности (одышки, отеков) у этой группы пациентов является очень трудной задачей, а прогноз всегда неблагоприятный. Но иногда есть более или менее радикальное лечение — ресинхронизирующая терапия.
Принцип ресинхронизирующей терапии основан, исходя из названия, в искусственной синхронизации работы всех отделов сердца. Каким образом это достигается? Пациенту имплантируют кардиостимулятор (трехкамерный) один из его электродов стимулирует предсердия, второй — правый желудочек, третий – левый желудочек.
Если у пациента до имплантации кардиостимулятора были признаки нарушения координации работы сердца, то есть левый и правый желудочек сокращались не одновременно, то синхронизация способна значительно повысить общую насосную функцию сердца.
Но если на фоне сердечной недостаточности сердце и так работало синхронно, то толка от ресинхронизирующей терапии не будет и её использование может даже оказать значительный вред.
Как же определить, кому показано такое лечение, а кому нет?
Для того чтобы сказать, кому не показана или противопоказана ресинхронизирующая терапия, достаточно взглянуть на ЭКГ пациента – отсутствие признаков внутрижелудочковой блокады, в том числе блокады левой или правой ножек пучка Гиса, уже исключает возможность проведения такого лечения. Если же блокады присутствуют, вопрос решается индивидуально и надежда на облегчение симптомов сердечной недостаточности остается.
Подытожив все вышесказанное можно сказать, что ресинхронизирующая терапия – это метод лечения сердечной недостаточности который проводится посредством имплантации специального (трехкамерного электрокардиостимулятора). Такое лечение показано только тем пациентам, у которых имеются признаки нарушения синхронности сокращения правого и левого желудочков – основных насосных камер сердца, в других случаях такое лечение будет неэффективным и даже может нанести вред.
Использованные источники:
