Сердечная недостаточность при миокардите лечение
Миокардит: симптомы, лечение, причины, диагностика, прогноз
Заболевания сердца и сосудов являются ведущей причиной смертности во всех развитых странах – до 31% всех смертей, по данным ВОЗ. Одним из заболеваний, вносящих свой вклад в эту смертность, является миокардит.
Миокардит – тяжелое заболевание сердечной мышцы, характеризующееся воспалением среднего, самого толстого, слоя сердца – миокарда. Ведущая роль в возникновении этой патологии принадлежит инфекциям, реже – аллергическим и аутоиммунным заболеваниям. В редких случаях миокардит возникает как следствие отравления токсическими веществами. На миокардит приходится до 10% заболеваний сердца.
Классификация миокардита в зависимости от его причин
В основе международной классификации этого заболевания лежит этиологический фактор, то есть основная причина, которая и вызывает болезнь. На основании этого выделяют следующие формы миокардита.
Инфекционный
Тяжело протекающее инфекционное заболевание, особенно у людей с ослабленным иммунитетом, часто дает осложнение на сердце – развивается воспаление сердечной мышцы. В качестве первопричины могут выступать: 
- вирусы герпеса, гриппа, гепатита, вирус Коксаки;
- бактерии: дифтерийная палочка, стрептококк, риккетсии, хламидии;
- грибки рода Candida и Aspergillus;
- паразиты, в том числе гельминты: эхинококк, аскариды, бычий цепень.
Ревматический
По сути, ревматический миокардит является разновидностью инфекционного, но ввиду своей распространенности и особенностей он выделен в отдельную форму. Причина – выраженная иммунная реакция на Streptococcus haemolyticus (гемолитический стрептококк).
Аллергический
Ведущим процессом в формировании этой формы заболевания является аллергическая реакция, причем пусковыми факторами могут выступать разные состояния:
- ожоговая болезнь – массивный некроз тканей ведет к выбросу в кровь разрушенных белков и токсинов, вызывающих синтез аутоиммунных антител, которые и поражают миокард;
- состояние после трансплантации – иммунная реакция на трансплантат приводит к поражению сердца;
- лекарственная аллергия – некоторые препараты повышают сродство антител к сердцу, в результате чего антитела вызывают воспаление в миокарде.
К этому типу миокардита относят и идиопатический, причина которого до конца не выяснена.
Токсический
Алкогольная интоксикация, уремия (повышение в крови уровня мочевой кислоты из-за почечной недостаточности), отравление некоторыми тяжелыми металлами могут спровоцировать миокардит.
Симптоматический
Достаточно часто миокардит развивается на фоне хронических заболеваний, как правило, аутоиммунных: системной красной волчанки, склеродермии.
Как развивается миокардит
Вне зависимости от формы заболевания в основе его развития лежит нарушение иммунных реакций. Поражение некоторых звеньев иммунной системы ведет к тому, что начинают синтезироваться аутоантитела к миокарду. Особенность этих антител состоит в том, что они соединяются с клетками миокарда и запускают в нем воспалительную реакцию.
Конечно, это очень упрощенная схема развития болезни – в формировании клинических симптомов участвуют не только антитела, но и иммунные клетки, а также регуляторные соединения – медиаторы воспаления.
Симптомы миокардита
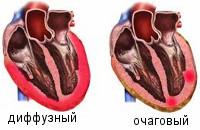
Для этой болезни характерны симптомы нарушения сердечных функций. Выраженность нарушений зависит от степени поражения миокарда. По этому признаку выделяют очаговый, когда воспаление затрагивает отдельные участки сердечной мышцы, и диффузный – поражено все сердце – миокардит.
Степень выраженности симптомов зависит от объема поражения, и диффузная форма миокардита протекает гораздо тяжелее. Тяжесть течения также определяют острота поражения сердца, локализация очагов воспаления и скорость прогрессирования сердечной-недостаточности
Пациенты чаще всего предъявляют следующие жалобы:
- быстрая утомляемость;
- боли в груди («болит сердце»);
- одышка даже при незначительной физической нагрузке;
- повышенная потливость;
- приступы сердцебиения или ощущение перебоев в сердце.
Классификация миокардита по ведущему клиническому симптому
Как выглядит пациент с миокардитом
Внешний вид пациента миокардитом определяется тяжестью заболевания:
- При легком течении заболевания и на начальной стадии пациент неотличим от здорового человека – его беспокоит лишь общая слабость.
- По мере прогрессирования , при среднетяжелом течении и в запущенных случаях пациент приобретает типичный внешний вид: бледные кожные покровы, губы, пальцы на руках и ногах (иногда и кисти со стопами) имеют синюшный оттенок.
- При декомпенсированной форме отчетливо видно набухание шейных вен, особенно при физической нагрузке. При ходьбе отмечается выраженная одышка, заставляющая человека периодически останавливаться, чтобы отдохнуть. Для декомпенсированного миокардита характерно появление отеков ног. При появлении любых упомянутых симптомов следует обращаться к врачу.
Первые признаки миокардита чаще всего (в 80% случаев) появляются через 3-8 недель после какого-либо инфекционного заболевания. Это может быть грипп, простуда, ангина. Сообщите врачу, если вы недавно болели!
Диагностика миокардита
Постановка правильного диагноза существенно затруднена из-за отсутствия специфических симптомов – миокардит может «замаскироваться» под другую сердечную патологию. Итак, этапы диагностики миокардита:
Сбор анамнеза
Врач беседует с пациентом, выясняя жалобы, обстоятельства их появления, характер изменения жалоб со временем. Особое внимание уделяется перенесенным заболеваниям, особенно вирусным и бактериальным инфекциям.
Исследование текущего состоянии пациента (Status praesens). Состоит из нескольких пунктов:
- Осмотр пациента , направленный на выявление признаков сердечной недостаточности: одышки, отеков на ногах, синюшности кожных покровов, набухания шейных вен.
- Аускультация . Врач прослушивает сердце и легкие. При миокардите отмечается приглушение сердечных тонов, может появиться посторонний шум в сердце. Со стороны легких часто отмечается ослабление дыхания за счет застоя крови из-за ослабления работы сердца.
- Перкуссия . С помощью «постукивания» врач определяет границы сердца – при этом заболеваний типично расширение сердца. Актуальность этой процедуры несколько снизилась ввиду появления ультразвуковых методов исследования, однако опытный врач всегда проводит перкуссию сердца.
Лабораторно-инструментальное обследование
Это самый важный этап, так как только совокупность результатов нескольких методов исследования позволит с высокой вероятностью выявить миокардит.
Какие анализы и исследования назначают при миокардите
Говорят в пользу миокардита, но не являются его типичными признаками. Рекомендуется проводить ЭКГ с интервалом в несколько дней – для миокардита характерно непостоянство изменений на ЭКГ.
Нельзя поставить диагноз миокардита только по ЭКГ.
- Гипертрофия миокарда (его утолщение), увеличение сердца, расширение сердечных полостей.
- Снижение фракции выброса.
- Миокард утолщается преимущественно за счет воспаления. Относительное увеличение полостей сердца свидетельствует о развитии сердечной недостаточности.
- Воспаленный миокард не способен нормально сокращаться. За счет чего снижается количество выбрасываемой за одно сокращение крови.
- Степень изменений зависит от тяжести заболевания.
- Расширение границ сердца.
- Застойные явления в легких.
Для диагностики этого заболевания привлекаются разные специалисты: кардиологи, ревматологи, врачи функциональной диагностики, рентгенологи. Чаще всего диагноз выставляется на консилиуме совместными усилиями нескольких врачей.
Чем опасен миокардит
Поражение сердца при миокардите чревато опасными проявлениями, некоторые из которых могут стать причиной летального исхода. Воспалительный процесс в миокарде в дальнейшем приводит к замещению миокардиоцитов (мышечных волокон) соединительной тканью. В результате этого сердце уже не может адекватно справляться с возложенной на него функцией – перекачивать кровь. Это приводит к формированию тяжелой сердечной недостаточности.
Воспалительный процесс препятствует нормальному проведению электрических импульсов в сердце, что ведет к сердечной аритмии. В особо тяжелых случаях возможна остановка сердца.
Чем лечат миокардит
В острый период заболевания пациент подлежит обязательной госпитализации в стационар, вне зависимости от того, впервые ли возникло заболевание или этой очередное обострение, как при ревматическом миокардите. От пациента в первую очередь требуется ограничение физической активности – прописывают постельный режим. Эти мероприятия направлены на снижение нагрузки на сердце и компенсацию сердечной деятельности.
Важный компонент лечения – диета, назначается стол №10 по Певзнеру, который полезен при большинстве заболеваний сердца, особенности такого питания:
- ограничение количества потребляемой жидкости
- уменьшенное количество поваренной соли
- ограничивается также потребление хлебобулочных изделий, жареных продуктов, мяса, копченостей.
Лечение миокардита направлено на все звенья заболевания: на устранение возбудителя, снятие воспаления (патогенетическая терапия), устранение симптомов (симптоматическое лечение).
Этиологическое лечение
Назначение антибиотиков, противовирусных препаратов, противопротозойных средств осуществляется при подозрении на наличие в организме соответствующего возбудителя. При этом обязательно санируются все очаги хронической инфекции в организме: абсцессы, кариозные зубы, синуситы, аднексит, простатит и прочее.
При назначении антибиотика желательно определение чувствительности к нему возбудителя, хотя сначала эти препараты назначают эмпирическим путем – применяю антибиотики широкого спектра действия.
При аутоиммунном или аллергическом миокардите используют гормональные препараты.
Патогенетическое лечение
Устранить воспаление в миокарде можно с помощью:
- глюкокортикостероидов — гормоны (преднизолон, метипред и др.) назначают при тяжелом течении болезни, а также при аутоиммунном поражении, так как эти препараты обладают иммуносупрессивным действием. Противовоспалительный эффект реализован за счет подавления синтеза антител.
- нестероидные противовоспалительные средства (НПВС) применяют при легком и среднетяжелом течении. Устраняется отек миокарда, при болевой форме значительно уменьшается или полностью пропадает болевой синдром. Кратность приема препаратов определяется врачом, с учетом индивидуальных особенностей течения болезни. Примеры препаратов: Ибупрофен, Вольтарен, Диклофенак, Ибусан, Нурофен (см. препараты от боли).
- антигистаминных препаратов — см. список таблеток от аллергии
Продолжительность терапии НПВС и гормонами определяется результатом повторных анализов: в биохимическом и общем анализах исчезают признаки воспаления.
Симптоматическое лечение
Для устранения внешних проявлений болезни назначают следующие препараты:
- антиаритмические – при выраженных нарушениях ритма;
- антикоагулянты – для профилактики тромбообразования (при тромбоэмболическом варианте), аспирин, тромбо-асс (см. список антикоагулянтов прямого и непрямого действия).
- средства, повышающие давление – при очень низком давлении.
Метаболическая терапия миокардита
Во время лечения следует поддержать миокард, поэтому врачи назначают препараты, стимулирующие обмен веществ в сердце и улучшающие его питание. Задача этих препаратов – облегчить восстановление сердечной мышцы. К таким препаратам относятся витамины, АТФ, рибоксин, мексикор.
Препараты калия также способствуют восстановлению миокарда, улучшают внутрисердечную проводимость, препятствуют развитию аритмий.
Продолжительность лечения миокарда в самом хорошем случае составляет 4 месяца, но после окончания курса рекомендуется реабилитация. В среднем же лечат миокард 6-7 месяцев, а в тяжелых случаях – до года.
Прогноз
При малосимптомном варианте возможно полное излечение без каких-либо осложнений и последствий. В тяжелых случаях у пациентов развивается хроническая сердечная недостаточность. При некоторых вариантах течения риск смертельного исхода очень велик:
- при болезни Шагаса симптоматический миокардит приводит к смерти в 30-40% случаев
- при дифтерийном смертность составляет 50-55%.
При ревматическом и идиопатическом миокардите отмечается склонность к рецидивам – в зависимости от тяжести рецидивы могут возникать каждый год или реже. В этом случае проводится противорецидивное лечение.
Профилактика миокардита
Предупредить заболевание можно, придерживаясь неспецифических способов профилактики:
- закаливание;
- здоровое, сбалансированное питание;
- отказ от вредных привычек, способствующих снижению иммунитета (алкоголь, курение, наркотики);
- улучшение условий жизни;
- своевременное лечение инфекционных заболеваний;
- прием витаминов в период эпидемий гриппа и ОРВИ;
- вакцинация против самых распространенных инфекций: дифтерии, краснухи, кори, герпеса и других.
При рецидивирующем течении обязательно диспансерное наблюдение у кардиолога: консультация необходима каждые 3 месяца в первый год после болезни и каждые полгода в следующие 3 года.
Использованные источники:
Причины, симптомы и лечение миокардита
Из этой статьи вы узнаете: что такое миокардит, насколько опасно заболевание. Причины, вызывающие развитие патологии, характерные изменения миокарда, симптомы и осложнения при миокардите. Методы диагностики и лечения, прогнозы на выздоровление.
Миокардитом называют повреждение структуры и нарушение функций клеток миокарда из-за острого или хронического воспаления сердечной мышцы.

В основе развития миокардита лежит прямое поражение клеток сердечной мышцы и иммунный ответ организма на возбудителей (от простейших микроорганизмов до вирусов), на некоторые аллергены и системные заболевания соединительной ткани.
Возбудитель заболевания, проникая внутрь, формирует очаг инфекции, вызывает воспаление и гибель клеток миокарда, из-за чего в кровь попадают специфические белки (антигены). Собственная иммунная система организма вырабатывает против них антитела и лимфоциты, одновременно пытаясь обезвредить похожие по строению части клеточных оболочек. Развивается аутоиммунная реакция, направленная на уничтожение здоровых клеток.
В результате в миокарде появляются отдельные участки (диффузный) или очаги (очаговый) поврежденных клеток (кардиомиоцитов), у которых нарушена возбудимость, сократимость и проводимость. В ходе заболевания они перерождаются в волокнистую соединительную ткань, и изменения в сердечной мышце становятся необратимыми.

Патология опасна необратимыми повреждениями миокарда, в результате хронического воспалительного процесса миокардиты осложняются до:
- кардиосклероза (обширного разрастания соединительной ткани с нарушениями функций сердечной мышцы);
- острой сердечной недостаточности (патология кровоснабжения и работы сердца);
- аритмии (суправентрикулярная экстрасистолия);
- смертельного исхода (7%).
Если изменения миокарда незначительные, невыраженные, патология излечивается полностью и без последствий (в 50–60%), хотя необратимые рубцовые изменения тканей могут быть до конца жизни видны на ЭКГ. При тяжелых миокардитах цель лечения – устранить причину заболевания (инфекцию, аллерген), предотвратить развитие смертельных осложнений и облегчить симптомы сердечной недостаточности.

Помощь больным с миокардитом оказывает врач-кардиолог.
Причины заболевания
Пусковыми механизмами аутоиммунной реакции, вызывающей воспаление миокарда, служат многочисленные вирусы, инфекции, аллергены, некоторые заболевания и состояния (лучевая болезнь).
Эпидемический паротит (свинка)
Грипп (В и А формы вируса)
Вирус Коксаки (возбудитель энтеровирусных инфекций)
Герпес (простой, Варицелла-Зостер)
ВИЧ (синдром приобретенного иммунодефицита)
Гемолитический стафилококк (инфекционный эндокардит)
Трипаносома (болезнь Шагаса)
Риккетсия (лихорадка Ку, сыпной тиф)
Грибы рода Кандида (различные формы кандидоза)
Микобактерии туберкулеза (туберкулез)
Бедная спирохета (сифилис)
Бацилла Лёффлера, коринебактерия (дифтерия)
Тифозная сальмонелла (брюшной тиф)
Лекарственные средства (стрептомицины, фторурацил, ацетилсалициловая к-та)
Феохромоцитома (гормонозависимая опухоль надпочечников)
Красная системная волчанка
Лучевой (ионизирующее облучение)

Заболевания, причины которых невозможно определить с точностью, называют идиопатическими. Для них характерно острое начало процесса и осложнения в виде тромбоэмболического синдрома (образование сгустков крови внутри сердца и в артериях с последующим отрывом и закупоркой жизненно важных сосудов).
Лечение миокардита Абрамова-Фидлера и гигантоклеточного затруднено из-за обширных структурных и функциональных изменений сердечной мышцы (смерть наступает в течение короткого периода времени – от нескольких дней до нескольких месяцев).
Характерные изменения сердца
Характерные изменения сердца при миокардите:
- дилатация (увеличение камер) сердца;
- дряблость стенок;
- наличие пристеночных тромбов;
- неравномерная структура миокарда с многочисленными мелкими (диффузный) или крупными (очаговый) очагами соединительной ткани;
- утолщение левого желудочка.
Изменения комбинируются в разном порядке, но обычно всегда увеличены общие размеры и масса сердца.
Симптомы патологии
Симптомы миокардита проявляются в зависимости от того, в какой форме протекает заболевание.
Для легкой формы характерны невыраженные проявления общего недомогания умеренной слабости, иногда – повышение температуры, учащенное сердцебиение после физической нагрузки, которые временно влияют на трудоспособность и ухудшают качество жизни больного. Часто слабые симптомы легкого миокардита списывают на тяжелое течение простуды или гриппа, долгий восстановительный период после болезни.
После выздоровления состояние полностью восстанавливается, и в 90% патология не оставляет никаких последствий.
При среднем и тяжелом течении миокардита быстро проявляются выраженные симптомы поражения сердечной мышцы: одышка при небольших физических усилиях и в состоянии покоя, сильная слабость, боли, аритмия, ухудшается качество жизни. После выздоровления (исчезновения острых симптомов) у больного остается прогрессирующая сердечная недостаточность.
Первые признаки (в 70%) миокардита появляются на фоне протекающего респираторного заболевания, простуды или в течение нескольких недель после:
- Повышенная утомляемость.
- Сильная слабость.
- Потливость.
- Усиленное сердцебиение (48%).
- Аритмия (ощущения перебоев в работе сердца, усиленное сердцебиение).
- Одышка при любых физических нагрузках.
- Тупая, постоянная боль в сердце.
Когда патология прогрессирует, к указанным симптомам присоединяются:
- приступы одышки (которые учащаются, сохраняются в покое, сочетаются с хрипами в легких);
- цианоз кожи (синюшность) и набухание вен шеи;
- отечность;
- невыраженная, ноющая боль в суставах;
- снижение артериального давления;
- учащенный (тахикардия) или замедленный (брадикардия) ритм сердца.

Возможные осложнения
В 40% случаев патология осложняется до:
- внезапного нарушения работы сердца (остановка), которое сопровождается обмороком и острым нарушением мозгового кровообращения (синдром Морганье-Адама-Стокса);
- хронического миокардита с отставанием в развитии у детей, приступами головокружений, внезапными потерями сознания, быстрой утомляемостью и снижением физической трудоспособности;
- развития суправентрикулярной (наджелудочковой) экстрасистолии (перебои в работе сердца), атриовентрикулярных блокад (нарушение проводимости сердца) и мерцания предсердий (неритмичное, несинхронное, нерегулярное сокращение отдельных групп кардиомиоцитов в предсердиях);
- перикардита (воспаления наружной оболочки сердца) на фоне инфекционных и аутоиммунных заболеваний (ревматизма, коллагеноза);
- кардиосклероза (обширные диффузные или очаговые изменения тканей миокарда, их превращение в соединительную ткань с нарушением функции проводимости, возбудимости и сократимости сердца);
- тромбоза (образование кровяных сгустков, перекрывающих просвет артерий) и тромбоэмболии (закупорка легочной артерии оторвавшимся тромбом);
- сердечной недостаточности (нарушение работы сердца, вызванные им недостатки кровоснабжения тканей и органов, кислородное голодание жизненно важных органов).
Осложнения миокардита (мерцание предсердий и острая сердечная недостаточность) могут привести к остановке сердца и внезапной смерти (7%).

Диагностика
Основной ведущий специалист по лечению миокардита – кардиолог, он осуществляет первичный осмотр, производит опрос больного и собирает анамнез (историю болезни с жалобами пациента).
Дополнительные консультации необходимо получить у эндокринолога (исключив эндокринные заболевания), ЛОР-врача (хронические инфекции ЛОР-органов), ревматолога (ревматизм, влияние ревматоидных факторов).
Основные диагностические методы, которые используют, чтобы подтвердить миокардиты:
- Определяют повышение в сыворотке крови миокардиальных ферментов, тропанина, креатинина (маркеры повреждения или некроза клеток миокарда), С-реактивного белка (специфическая реакция организма на воспалительные процессы), количество лейкоцитов и скорость оседания эритроцитов в общем анализе крови.
- Выявляют возбудителя инфекции, (бактериальный посев биологических жидкостей на наличие патогенных бактерий, полимеразная цепная реакция (ПЦР) выявления возбудителей патологии, иммуноферментные способы определения (ИФА).
- На ЭКГ оценивают различные патологии возбудимости, проводимости и сократимости.
- На эхокардиограмме отслеживают признаки изменений сердечной мышцы (увеличение размеров сердца, объема камер, нарушения сокращения и снижение сердечного выброса).
- С помощью рентгенографии оценивают размер органов грудной клетки (увеличение сердца), застойные явления в легких.
- С помощью МРТ определяют расположение очагов некроза, форму структурных изменений (диффузная или очаговая).
Методом прижизненной биопсии (взятие кусочка биологической ткани из очага воспаления и некроза) можно подтвердить диагноз или отследить положительные изменения в ходе лечения миокардита.
Методы лечения
В 50–60% заболевание удается вылечить полностью.
- устранить причину возникновения миокардита (любые инфекции, заболевания или состояния, предшествующие развитию процесса), для этого назначают антибиотики, противопаразитарные, стероидные гормоны и другие препараты;
- улучшить обмен веществ в сердечной мышце, усилить сопротивляемость клеток в условиях кислородного голодания;
- устранить выраженные симптомы сердечной недостаточности (одышку, аритмию, отеки, слабость, нарушения кровоснабжения тканей и органов), улучшить качество жизни больного;
- профилактика смертельных осложнений (тромбоэмболии).
Во время лечения миокардита больного наблюдают в условиях кардиологического стационара, строгий постельный режим соблюдают от месяца до двух, на общее лечение патологии (в зависимости от формы) может уйти до 6 месяцев.
Лечение причины миокардита
Устранение инфекционных и неинфекционных причин развития патологии осуществляют разными лекарственными средствами.
Использованные источники:
Миокардит
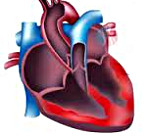
Миокардит – воспаление мышечной оболочки сердца (миокарда), чаще ревматического, инфекционного или инфекционно-аллергического характера. Течение миокардита может быть острым или хроническим. Острый миокардит проявляется одышкой, цианозом, отеками на ногах, набуханием вен на шее, болями в сердце, сердцебиением, аритмиями. Часто развитию миокардита предшествует перенесенная инфекция (дифтерия, ангина, скарлатина, грипп и др.). В дальнейшем возможны рецидивы заболевания (при ревматическом миокардите), развитие сердечной недостаточности и тромбоэмболий сосудов различных органов.
Миокардит
Миокардит – воспаление мышечной оболочки сердца (миокарда), чаще ревматического, инфекционного или инфекционно-аллергического характера. Течение миокардита может быть острым или хроническим. Острый миокардит проявляется одышкой, цианозом, отеками на ногах, набуханием вен на шее, болями в сердце, сердцебиением, аритмиями. Часто развитию миокардита предшествует перенесенная инфекция (дифтерия, ангина, скарлатина, грипп и др.). В дальнейшем возможны рецидивы заболевания (при ревматическом миокардите), развитие сердечной недостаточности и тромбоэмболий сосудов различных органов.
Частота заболеваемости миокардитом намного выше статистической из-за поздней диагностики и латентных форм, когда заболевание протекает стерто или в легкой форме. Признаки воспалительного процесса в миокарде в 4–9% случаев обнаруживаются только на аутопсии (по результатам патологоанатомических исследований). От острого миокардита умирает от 1 до 7% больных, у людей молодого возраста в 17-21% случаев он становится причиной внезапной смерти. Миокардит приводит к развитию сердечной недостаточности и нарушению ритма сердца, что является ведущими причинами летального исхода. Миокардиты встречаются чаще у молодых людей (средний возраст пациентов 30 – 40 лет), хотя заболевание может возникнуть в любом возрасте. Мужчины заболевают миокардитом несколько реже женщин, но у них чаще развиваются тяжелые формы заболевания.
Причины миокардита
Миокардиты включают большую группу заболеваний сердечной мышцы воспалительного генеза, проявляющихся поражением и нарушением функции миокарда. Частой причиной миокардита являются различные инфекционные заболевания:
Тяжелая форма миокардита может возникать при дифтерии, скарлатине, сепсисе. Высокой кардиотропностью обладают вирусы, вызывающие миокардит в 50 % случаев. Иногда миокардит развивается при системных заболеваниях соединительной ткани: системной красной волчанке, ревматизме, васкулитах, ревматоидном артрите, при аллергических заболеваниях. Также причиной миокардита может служить токсическое воздействие некоторых лекарственных препаратов, алкоголя, ионизирующее излучение. Тяжелое прогрессирующее течение отличает идиопатический миокардит невыясненной этиологии.
Миокардит в большинстве случаев сопровождается эндокардитом и перикардитом, реже воспалительный процесс затрагивает только миокард. Повреждение миокарда может возникать при прямом миокардиоцитолитическом действии инфекционного агента; под влиянием токсинов, циркулирующих в крови (в случае системной инфекции); и как результат аллергической или аутоиммунной реакции. Нередко встречаются инфекционно-аллергические миокардиты.
Провоцирующими моментами возникновения миокардита являются острые инфекции (чаще вирусные), очаги хронической инфекции; аллергозы, нарушенные иммунологические реакции; токсическое воздействие на организм (лекарств, алкоголя, наркотиков, ионизирующего излучения, при тиреотоксикозе, уремии и др.).
Иммунные нарушения, наблюдаемые при миокардите, проявляются расстройством всех звеньев иммунитета (клеточного, гуморального, фагоцитоза). Инфекционный антиген запускает механизм аутоиммунного повреждения кардиомиоцитов, приводящий к значительным изменениям миокарда: дистрофическим изменениям мышечных волокон, развитию экссудативных или пролиферативных реакций в интерстициальной ткани. Следствием воспалительных процессов при миокардите является разрастание соединительной ткани и развитие кардиосклероза. При миокардите заметно снижается насосная функция сердечной мышцы, что часто носит необратимый характер и приводит к тяжелому состоянию недостаточности кровообращения, нарушениям сердечного ритма и проводимости, служит причиной инвалидности и летального исхода в молодом возрасте.
Классификация миокардитов
В зависимости от механизма возникновения и развития миокардита выделяют следующие формы:
- инфекционные и инфекционно-токсические (при гриппе, вирусах группы Коксаки, дифтерии, скарлатине и др.);
- аллергические (иммунные) (сывороточный, инфекционно-аллергический, трансплантационный, лекарственный, миокардиты при системных заболеваниях);
- токсико-аллергические (при тиреотоксикозе, уремии и алкогольном поражении сердца);
- идиопатические (невыясненной природы).
По распространенности воспалительного поражения миокардиты делятся на диффузные и очаговые.
По течению различают острые, подострые, хронические (прогрессирующие, рецидивирующие) миокардиты. По степени тяжести — легкий, миокардит средней тяжести, тяжелый.
По характеру воспаления выделяют экссудативно-пролиферативный (воспалительно-инфильтративный, васкулярный, дистрофический, смешанный) и альтернативный (дистрофически-некробиотический) миокардиты.
В развитии инфекционного миокардита (как наиболее часто встречающегося) выделяют 4 патогенетические стадии:
- Инфекционно-токсическая
- Иммунологическая
- Дистрофическая
- Миокардиосклеротическая
По клиническим вариантам (по преобладающим клиническим симптомам) различают миокардиты:
- малосимптомный
- болевой или псевдокоронарный
- декомпенсационный (с нарушением кровообращения)
- аритмический
- тромбоэмболический
- псевдоклапанный
- смешанный
Симптомы миокардита
Клиническая симптоматика миокардита зависит от степени поражения миокарда, локализации, остроты и прогрессирования воспалительного процесса в сердечной мышце. Она включает проявления недостаточности сократительной функции миокарда и нарушения ритма сердца. Инфекционно-аллергический миокардит в отличие от ревматического начинается обычно на фоне инфекции или сразу после нее. Начало заболевания может протекать малосимптомно или латентно.
Основные жалобы пациентов — на сильную слабость и утомляемость, одышку при физической нагрузке, боли в области сердца (ноющие или приступообразные), нарушения ритма (сердцебиение, перебои), повышенную потливость, иногда боль в суставах. Температура тела обычно субфебрильная или нормальная. Характерными проявлениями миокардита являются увеличение размеров сердца, понижение артериального давления, недостаточность кровообращения.
Кожные покровы у больных миокардитом бледные, иногда с синюшным оттенком. Пульс учащенный (иногда уреженный), может быть аритмичным. При выраженной сердечной недостаточности наблюдается набухание шейных вен. Возникает нарушение внутрисердечной проводимости, которое даже при небольших очагах поражения может стать причиной аритмии и привести к летальному исходу. Нарушение сердечного ритма проявляется суправентрикулярной (наджелудочковой) экстрасистолией, реже приступами мерцательной аритмии, что заметно ухудшает гемодинамику, усиливает симптомы сердечной недостаточности.
В большинстве случаев в клинической картине миокардита преобладают лишь отдельные из перечисленных выше симптомов. Примерно у трети пациентов миокардит может протекать малосимптомно. При миокардитах, возникающих на фоне коллагеновых заболеваний, а также вирусной инфекции часто возникает сопутствующий перикардит. Идиопатический миокардит имеет тяжелое, иногда злокачественное течение, приводящее к кардиомегалии, тяжелым нарушениям ритма и проводимости сердца и сердечной недостаточности.
Осложнения миокардита
При длительно текущем миокардите развиваются склеротические поражения сердечной мышцы, возникает миокардитический кардиосклероз. В случае острого миокардита при тяжелых нарушениях работы сердца быстро прогрессирует сердечная недостаточность, аритмия, становящиеся причиной внезапной смерти.
Диагностика миокардита
Существенные трудности в диагностике миокардитов вызывает отсутствие специфических диагностических критериев. Мероприятия по выявлению воспалительного процесса в миокарде включают:
- Сбор анамнеза
- Физикальное обследование пациента — симптомы варьируют от умеренной тахикардии до декомпенсированной желудочковой недостаточности: отеки, набухание шейных вен, нарушение ритма сердца, застойный процесс в легких.
- ЭКГ — нарушение сердечного ритма, возбудимости и проводимости. ЭКГ-изменения при миокардите не являются специфичными, так как сходны с изменениями при различных заболеваниях сердца.
- ЭхоКГ — выявляется патология миокарда (расширение полостей сердца, снижение сократительной способности, нарушение диастолической функции) в разной степени в зависимости от тяжести заболевания.
- Общий, биохимический, иммунологический анализы крови не являются столь специфичными при миокардите и показывают увеличение содержания α2 и γ — глобулинов, повышение титра антител к сердечной мышце, положительную РТМЛ (реакцию торможения миграции лимфоцитов), положительную пробу на С-реактивный белок, повышение сиаловых кислот, активности кардиоспецифичных ферментов. Исследование иммунологических показателей должно проводиться в динамике.
- Рентгенография легких помогает обнаружить увеличение размеров сердца (кардиомегалию) и застойные процессы в легких.
- Бакпосев крови для выявления возбудителя, или ПЦР диагностика.
- Эндомиокардиальная биопсия при помощи зондирования полостей сердца, включающая гистологическое исследование биоптатов миокарда, подтверждает диагноз миокардита не более чем в 37% случаев в связи с тем, что может иметь место очаговое поражение миокарда. Результаты повторной биопсии миокарда дают возможность оценить динамику и исход воспалительного процесса.
- Сцинтиграфия (радиоизотопное исследование) миокарда является физиологичным исследованием (прослеживается естественная миграция лейкоцитов в очаг воспаления и нагноения).
- Магнитно-резонансная томография (МРТ сердца) с контрастированием дает визуализацию воспалительного процесса, отека в миокарде. Чувствительность данного метода составляет 70-75%.
- Радиоизотопное исследование сердца, магнитно-резонансная томография позволяют определить зоны повреждения и некроза сердечной мышцы.
Лечение миокардита
Острая стадия миокардита требует госпитализации в отделение кардиологии, ограничения физической активности, строгого постельного режима на 4 — 8 недель до достижения компенсации кровообращения и восстановления нормальных размеров сердца. Диета при миокардите предполагает ограниченное употребление поваренной соли и жидкости, обогащенное белковое и витаминизированное питание для нормализации метаболических процессов в миокарде.
Терапию миокардита проводят одновременно по четырем направлениям, осуществляя этиологическое, патогенетическое, метаболическое симптоматическое лечение. Этиологическое лечение направлено на подавление инфекционного процесса в организме. Терапию бактериальных инфекций проводят антибиотиками после выделения и определения чувствительности патогенного микроорганизма. При миокардитах вирусного генеза показано назначение противовирусных препаратов.
Необходимым условием успешного лечения миокардитов служит выявление и санация инфекционных очагов, поддерживающих патологический процесс: тонзиллита, отита, гайморита, периодонтита, аднексита, простатита и др. После осуществления санации очагов (хирургической или терапевтической), курса противовирусной или антибактериальной терапии необходимо проведение микробиологического контроля излеченности.
В патогенетическую терапию миокардитов включают противовоспалительные, антигистаминные и иммуносупрессивные препараты. Назначение нестероидных противовоспалительных средств осуществляется индивидуально, с подбором дозировок и длительности курса лечения; критерием отмены служит исчезновение лабораторных и клинических признаков воспаления в миокарде. При тяжелом, прогрессирующем течении миокардита назначаются глюкокортикоидные гормоны. Антигистаминные средства способствуют блокированию медиаторов воспаления.
Для улучшения метаболизма сердечной мышцы при миокардитах применяют препараты калия, инозин, витамины, АТФ, кокарбоксилазу. Симптоматическое лечение миокардитов направлено на устранение аритмий, артериальной гипертензии, симптомов сердечной недостаточности, профилактику тромбоэмболий. Длительность лечения миокардита определяется тяжестью заболевания и эффективностью комплексной терапии и составляет в среднем около полугода, а иногда и дольше.
Прогноз при миокардите
При латентном малосимптомном течение миокардита возможно самопроизвольное клиническое излечение без отдаленных последствий. В более тяжелых случаях прогноз миокардитов определяется распространенностью поражения миокарда, особенностями воспалительного процесса и тяжестью фонового заболевания.
При развитии сердечной недостаточности у 50% пациентов отмечается улучшение по результатам лечения, у четверти наблюдается стабилизация сердечной деятельности, у оставшихся 25% состояние прогрессирующе ухудшается. Прогноз при миокардитах, осложненных сердечной недостаточностью, зависит от выраженности дисфункции левого желудочка.
Неудовлетворительный прогноз отмечается при некоторых формах миокардитов: гигантоклеточном (100%-ая смертность при консервативной терапии), дифтерийном (смертность составляет до 50–60%), миокардите, вызванном болезнью Шагаса (американским трипаносомозом) и др. У этих пациентов решается вопрос о трансплантации сердца, хотя и не исключается риск развития повторного миокардита и отторжения трансплантата.
Профилактика миокардита
Для снижения риска заболеваемости миокардитом рекомендуется соблюдать меры предосторожности при контакте с инфекционными больными, санировать очаги инфекции в организме, избегать укусов клещей, осуществлять вакцинацию против кори, краснухи, гриппа, свинки, полиомиелита.
Пациенты, перенесшие миокардит, проходят диспансерное наблюдение у кардиолога 1 раз в 3 месяца с постепенным восстановлением режима и активности.
Использованные источники:
