Показывает ли эхо сердечную недостаточность
Видно ли сердечную недостаточность на ЭКГ
Содержание
Сердечная недостаточность (СН) — серьезный синдром, который может являться следствием как заболеваний сердца, так и некоторых других органов. При этом состоянии сердце не может справиться с кровоснабжением органов, и последствия бывают фатальными, поэтому очень важно как можно раньше обнаружить заболевание. Часто выявляют симптомы сердечной недостаточности на ЭКГ (электрокардиограмме), хотя есть и другие способы обнаружить СН.
Причины заболевания
 Сердечная недостаточность редко возникает в числе первых симптомов заболевания сердца.
Сердечная недостаточность редко возникает в числе первых симптомов заболевания сердца.
Как правило, она является следствием других проблем с этим органом:
- коронарная болезнь;
- кардиомиопатия;
- пороки клапанов;
- эндокардит;
- гипертония и так далее.
Причем если при остром инфаркте признаки СН могут проявиться в течение ближайших часов, поскольку умирает тот или иной участок миокарда, то при гипертонии болезнь может не заявлять о себе долгие годы.
Кроме сердечно-сосудистых проблем, СН может быть вызвана и некоторыми другими причинами, например:
- злоупотребление алкоголем;
- курение;
- проблемы со щитовидной железой;
- анемия и так далее.
 Несмотря на большое общее количество причин, чаще всего сердечная недостаточность сопутствует таким заболеванием, как повышенное давление и недостаточное кровоснабжение миокарда (ишемия или коронарная болезнь сердца).
Несмотря на большое общее количество причин, чаще всего сердечная недостаточность сопутствует таким заболеванием, как повышенное давление и недостаточное кровоснабжение миокарда (ишемия или коронарная болезнь сердца).
Человек должен внимательно следить за своим кровяным давлением, чтобы не допустить возможных осложнений. В идеале оно не должно превышать 130/85. Верхним пределом нормального давления считается показатель 140/90. При более высоком постоянном давлении у человека расширяются и изнашиваются сосуды, что снижает их эластичность. Миокард испытывает повышенную нагрузку, со временем изнашивается и уже не может нормально перегонять кровь. Поэтому, если давление постоянно превышает нормальные пределы, необходимо обратиться к врачу для назначения постоянной терапии.
Также случается, что выяснить причины появления сердечной недостаточности так и не удается — «на пустом месте» происходит утолщение сердечных стенок, орган гипертрофируется, кровообращение ухудшается без видимых на то причин. Часто такое наблюдается у молодых пациентов.
В этом случае можно говорить о генетической предрасположенности к СН.
Инфаркт миокарда далеко не всегда проходит в тяжелой форме, укладывая пациента в больницу. Иногда случается так, что человек переносит его и даже не подозревает об этом. В то же время инфаркт — это серьезная травма сердечной мышцы, после которой на ней могут появиться рубцы, растяжения, она может гипертрофироваться. В будущем это может отрицательно сказаться на работе «насосной станции» организма и, как следствие, на кровоснабжении органов.
Как проявляется СН
 Исходя из того, какая часть сердца страдает, симптомы появления сердечной недостаточности могут быть различными.
Исходя из того, какая часть сердца страдает, симптомы появления сердечной недостаточности могут быть различными.
Чаще всего пациент начинает ощущать следующее:
- одышка;
- нарушение ритма сердцебиения;
- головокружение, потемнение в глазах;
- на шее выступают вены;
- кожа бледнеет;
- ноги отекают по вечерам и начинают болеть.
Позднее может возникнуть так называемая водянка (в брюшной полости скапливается жидкость). Больной не может выполнять никакую физическую работу, после нее возникают приступы кашля, которые многие связывают с другими причинами, например, с курением.
Симптомы могут проявляться с различной интенсивностью, есть даже вероятность летального исхода. Поэтому при проявлении одного, а тем более нескольких явлений следует немедленно обратиться за медицинской помощью. В первую очередь нужно сделать электрокардиограмму. Вопрос о том, видно ли сердечную недостаточность на ЭКГ остается открытым, но она может помочь обнаружить другие заболевания, которые поспособствуют развитию СН и потребуют лечения сами по себе.
Разновидности сердечной недостаточности
 СН развивается по-разному в зависимости от причин, вызвавших ее.
СН развивается по-разному в зависимости от причин, вызвавших ее.
По характеру протекания выделяют два вида заболевания:
- острая сердечная недостаточность — наступает практически моментально, счет идет на часы и даже минуты, пациент подлежит немедленной госпитализации и экстренному лечению;
- хроническое состояние — при патологическом развитии болезни назначается комплексная терапия, направленная на купирование симптомов и улучшение жизни больного.
В зависимости от локализации СН делится на левожелудочковую и правожелудочковую. Для первого типа характерно наличие слабости, быстрой утомляемости и одышки. Это является следствием задержки жидкости в сосудах, снабжающих кровью легкие. При левожелудочковой недостаточности развиваются отеки нижних конечностей и распирающие ощущения в шейной области.
Симптомы обычно проявляются быстрее при правожелудочковой недостаточности, так как левый желудочек является самой мощной частью сердца, и обычно долгое время не поддается заболеванию. Однако, когда он все же «сдается», СН начинает развиваться стремительно.
Нью-Йоркской ассоциацией сердца была разработана классификация сердечной недостаточности по классам, в зависимости от степени проявления симптомов и накладываемых ограничений на образ жизни больного.
- Первый класс — физическая активность практически не ограничена, так как нагрузки не вызывают каких-либо отрицательных проявлений.
- Класс 2 — незначительные ограничения физической деятельности. В спокойном состоянии пациент чувствует себя нормально, но при нагрузках проявляется одышка, тахикардия и быстрое утомление.
- 3-й класс уже характеризуется серьезными ограничениями. Человек чувствует себя нормально только в состоянии полного покоя. При малейшей активности проявляются те же симптомы, что и при втором классе.
- При четвертом классе пациент не может выполнять никакую работу, так как отрицательные симптомы наличествуют даже в покое и усиливаются при малейшем напряжении.
Методы диагностики СН
 В медицине не существует специальной процедуры, предназначенной конкретно для диагностики сердечной недостаточности. Врач выбирает, как правило, несколько способов из существующих видов исследования в каждом индивидуальном случае.
В медицине не существует специальной процедуры, предназначенной конкретно для диагностики сердечной недостаточности. Врач выбирает, как правило, несколько способов из существующих видов исследования в каждом индивидуальном случае.
- Магнитно-резонансная томография. Считается самым безопасным обследованием, к тому же позволяет обнаружить СН на ранней стадии даже при полном отсутствии внешних проявлений.
- Коронарография. При этом исследовании в сосуды шеи и верхние конечности вводится катетер, который позволяет врачу изучить коронарные сосуды. Проводка проходит при помощи рентгена. Пациент при этом нуждается в госпитализации, хотя процедура не наносит значительных повреждений.
- Ангиография, как правило, проводится одновременно с предыдущей методикой, поскольку тоже требует использования рентгенографии. В кровь вводится краситель, видимый в рентгеновском излучении, и таким образом исследуют особенности сердечного кровотока
- Эхокардиограмма — ультразвуковое исследование, дающее понятие о наличии гипертрофии сердца и его работе.
- Допплеровское исследование проводится при помощи ультразвука, как правило, совместно с предыдущим пунктом. Служит для изучения кровотока и определения локализации недостаточности.
- Ядерная диагностика. Путем введения в кровь вещества, испускающего излучение, создается объемная модель сердца и циркуляция крови. Это исследование очень высокой точности, проследить можно даже малейший сбой.
- При стресс-тесте пациент выполняет особые упражнения с целью создать нагрузку на сердце с одновременным наблюдением путем эхокардиографии либо ядерного метода.
- Проводится анализ на присутствие в крови особого пептида, который повышается при сердечной недостаточности.
- Электрокардиограмма (ЭКГ), в том числе ее суточный мониторинг.
В отличие от остальных исследований, с ЭКГ знаком практически любой взрослый человек и даже подросток. Она относится к числу обязательных исследований и проводится во многих случаях, вплоть до гриппа и респираторных заболеваний.
ЭКГ проводится быстро, не доставляет человеку никакого дискомфорта, не подвергает его каким-либо травмирующим воздействиям или облучению. Поэтому ее проводят даже при диспансеризации и медосмотрах.
Что показывает электрокардиограмма
 ЭКГ используется не только для выявления сердечной недостаточности, но и других возможных проблем с сердцем. Она проводится следующим образом: пациент принимает положение лежа, после чего к рукам, ногам и грудной клетке подсоединяются электроды, передающие информацию в аппарат, который и распечатывает кардиограмму. Эти электроды улавливают любую электрическую активность сердца, даже самую слабую.
ЭКГ используется не только для выявления сердечной недостаточности, но и других возможных проблем с сердцем. Она проводится следующим образом: пациент принимает положение лежа, после чего к рукам, ногам и грудной клетке подсоединяются электроды, передающие информацию в аппарат, который и распечатывает кардиограмму. Эти электроды улавливают любую электрическую активность сердца, даже самую слабую.
ЭКГ показывает:
- частоту сердечного ритма;
- состояние миокарда (мышцы сердца);
- состояние сердца в целом.
Наиболее точно кардиография отражает ритм сердечных сокращений. На основании нее кардиолог определяет, имеется ли у пациента тахикардия (учащенное биение сердца), либо, наоборот, ритм излишне замедлен, имеются какие-либо сбои.
Соответственно определяется и комплекс дальнейшей уточняющей диагностики и лечения:
- наджелудочковая аритмия — назначаются лабораторные исследования и пересмотр существующего лечения;
- желудочковая аритмия — ангиограмма, тесты под физической нагрузкой, исследование кровоснабжения сердечной мышцы, иногда проводится имплантация специального прибора — ИКД (имплантируемый кардиовертер-дефибриллятор);
- ишемия либо перенесенный инфаркт — предписывается эхокардиография, ангиография, коронарное шунтирование с целью восстановления кровоснабжения миокарда;
- гипертрофия левого желудочка — рекомендуется провести допплерографию и эхокардиограмму.
Состояние сердечной мышцы считается несколько менее точным показателем, который можно извлечь из ЭКГ. Дело в том, что омертвевшая ткань особым образом реагирует на пропускаемые через нее электрические сигналы. Таким образом врач может определить, есть ли у пациента предрасположенность к инфаркту, имеются ли рубцы на мышечной ткани миокарда, отмершие участки мышцы и так далее.
Что касается общего состояния сердца, то здесь кардиограмма позволяет увидеть какие-либо проблемы только в случае наблюдения больного при интенсивных физических нагрузках.
Другие обследования с помощью ЭКГ
 Электрокардиография не всегда проводится таким способом, который знаком большинству людей, сделавших ее хотя бы раз.
Электрокардиография не всегда проводится таким способом, который знаком большинству людей, сделавших ее хотя бы раз.
В отдельных случаях применяются следующие методики:
- Исследование с применением физических нагрузок.
- Мониторинг по Холтеру (суточное наблюдение).
Для проведения исследования под нагрузкой разработано специальное оборудование, например, велосипед особой конструкции или беговая дорожка. Доктора советуют регулярно проводить такую кардиограмму курящим людям, гипертоникам, лицам с повышенным уровнем холестерина и так далее.
Нагрузка в ходе процедуры плавно увеличивается и параллельно проводится наблюдение. Тест показывает не только какие-либо нарушения, но и позволяет определить «запас прочности» сердца пациента. Физическая нагрузка увеличивается до той степени, когда пациент уже не может далее продолжать тест — таким образом узнается предел работоспособности.
Помимо ЭКГ, при тесте с физической нагрузкой измеряют показатель максимального потребления кислорода (Vo2) — он находится в тесной связи с количеством летальных исходов у пациентов с сердечной недостаточностью.
Когда в ходе увеличения нагрузки потребление кислорода перестает расти, считается, что нужно останавливать процедуру. При этом пациент резко устает и появляется одышка.
Больной в группе серьезного риска, когда показатель Vo2 составляет менее 10 мл/кг в минуту. Нормальным считается уровень Vo2, превышающий 18 мл/кг в минуту. Промежуточные показания считаются так называемой серой зоной, то есть не позволяют точно определить степень опасности для пациента. Также считается, что для женщин данный тест менее эффективен, чем для мужчин.
Еще проводится суточный мониторинг электрокардиограммы, или Холтеровское мониторирование. При этом исследовании больной носит на себе (например, на поясе) небольшое устройство, которое в течение одних или двух суток непрерывно отслеживает показатели работы сердца.
В целом электрокардиография, пускай и не самый точный и исчерпывающий метод обследования, но она дает предпосылок к проведению более тщательных исследований, либо, наоборот, избавляет пациента от лишних хлопот с дальнейшей диагностикой, в которой нет необходимости.
Использованные источники:
Что показывает и дает УЗИ сердца: выявляет ли исследование врожденные пороки, пролапс митрального клапана?
Эхокардиография (УЗИ сердца) – способ обследования органа, показывающий имеющиеся ухудшения и отклонения. УЗИ абсолютно неопасная и несложная процедура, с помощью которой обнаруживаются такие заболевания, как легочная гипертензия, врожденные пороки у детей, пороки митрального клапана, пролапс и прочие нарушения.
Сердце по строению можно разделить на четыре отдела (камеры): левое и правое предсердие и левый и правый желудочек. Межпредсердная перегородка разделяет оба предсердия, межжелудочковая перегородка – желудочки. Назначение этих перегородок в том, чтобы не смешивались виды крови. Трехстворчатый клапан соединяет правое предсердие и правый желудочек. Они перемещают в легкие кровь из вен. Левое предсердие и левый желудочек объединяет митральный клапан. С их помощью артериальная кровь распространяется по всему организму, и они не дают крови вернуться обратно в сердце.
 Сердце человека делится на четыре камеры: левое и правое предсердие и левый и правый желудочек, отделенные друг от друга. Это разделение необходимо для того, чтобы венозная и артериальная кровь не смешивались друг с другом
Сердце человека делится на четыре камеры: левое и правое предсердие и левый и правый желудочек, отделенные друг от друга. Это разделение необходимо для того, чтобы венозная и артериальная кровь не смешивались друг с другом
Для чего проводится обследование?
Эхокардиография (УЗИ сердца) считается несложной процедурой диагностики, которая помогает обнаружить определенные болезни до возникновения их проявлений. Обычно, эхокардиография назначается страдающим одышкой, головокружениями, вялостью, обмороками, возникновением приступов тахикардии, нарушениями, мешающими сердечной активности, болевыми ощущениями в органе.
Если были обнаружены шумы в сердце, имеются подозрения на вредные для сердечно-сосудистой системы заболевания (например, ревматизм) и заболевания легких в хронической форме, присутствует гипертоническая болезнь, а электрокардиография указывает на нарушения в сердечной активности, то назначение на обследование обязательно. Также назначается детям для подтверждения порока сердца при рождении.

Нормы эхокардиографии сердца
Эхокардиография позволяет выявить ряд отклонений в деятельности сердечной мышцы. Только специалист может провести анализ, сделать заключение. Следующие параметры являются нормой при проведении эхокардиографии:
- диаметр аорты — до 3,7 см;
- раскрытие створок аортального клапана — 1,5 см. и более;
- размер левого предсердия — до 4 см;
- конечный диастолический размер левого желудочка — до 5,5 см;
- конечный систолический размер левого желудочка — до 4,1 см;
- толщина межжелудочковой перегородки — до 1,1 см;
- толщина задней стенки левого желудочка — до 1,1 см;
- фракция выброса — не менее 60%;
- фракция укорочения — 30-40%;
- площадь открытия митрального клапана — 4 см.2;
- размер полости правого желудочка — до 3 см.
Проводя эхокардиографию, врач изучает размер камер, толщину стенок, контуры и активность клапанов, деятельность миокарда (мышечного слоя). Ухудшение тех или иных показателей говорит о разнообразных нарушениях сердечно-сосудистой системы.
Легочная гипертензия на УЗИ
Легочная гипертензия – нарастающее увеличение давления в легочной артерии. Различается врожденная и приобретенная гипертензия. Эхокардиография дает максимальное количество информации для определения давления в артерии, чтобы поставить диагноз «легочная гипертензия». Обнаруженные на М-режиме такие показатели, как торможение раскрытия клапана артерии, его закрытие во время систолы и увеличение продолжительности выброса правого желудочка по отношению к общей продолжительности выброса, указывают на гипертензию легких.
Двухмерное УЗИ может показать гипертрофию правого желудочка. Если его стенка более 10 мм., то следует вывод о чрезмерной гипертрофии, которая наблюдается при хроническом легочном сердце. В понятие нормы (отсутствие гипертензии) укладывается значение менее 4 мм., в то время как острая легочная гипертензия дает 6-8 мм. толщины стенки. Двухмерное исследование при гипертензии также обнаруживает гибкость межжелудочковой перегородки. Легочная гипертензия в выраженной форме вызывает парадоксальное систолическое движение, которое, сочетаясь со сниженным легочным потоком, влечет к ухудшению изометрического расслабления левого желудочка.
Дополнительные симптомы гипертензии:
- сброс крови справа налево по открытому артериальному протоку;
- сброс крови справа налево по овальному окну;
- легочная артерия с давлением больше 40 мм. рт. ст., больше 50% от общего давления.
Врожденные пороки сердца на исследовании у детей
Врожденные пороки сердца – нарушения в анатомии органа, являющиеся внутриутробной патологией. Нередко такая патология бывает вызвана негативными влияниями на находящийся в утробе эмбрион. Существует несколько разновидностей этого заболевания.
Открытый артериальный проток – канал, устанавливающий связь между легочной артерией и аортой. В период внутриутробного развития активно обеспечивает плод кислородом, не используя для этой цели легкие. Зарастает через 2-8 недель после рождения. Если этого не произошло, считается пороком. Врожденная патология у детей может не иметь никаких симптомов, но иногда заболевание обнаруживается в виде задержки в росте, потемнения кожи, частых воспалений легких. При обследовании УЗИ можно заметить увеличение стенки предсердия и желудочка сердца, поражённого пороком, а допплерография покажет, присутствует ли сброс крови из аорты в легочную артерию, что также является показателем патологии.
Дефект межжелудочковой перегородки – патология, когда перепонка имеет врожденную щель между правым и левым желудочком. Из левого желудочка с высоким давлением кровь перемещается в правый, в котором давление низкое. Врожденный порок характеризуется такими признаками: задержки развития, частые воспаления легких. При осмотре можно отметить врожденное увеличение сердечной полости, увеличение толщины стенок. Допплерография определяет сброс крови из левого желудочка в правый.
Дефект межпредсердной перегородки – стенка, расположенная между предсердиями, имеет брешь. Диагностика УЗИ позволяет увидеть утолщенные предсердия, иногда просматривается и непосредственно врожденную брешь.
Пороки митрального клапана на диагностике

Стеноз митрального клапана – порок с уменьшением щели, находящейся между левым предсердием и левым желудочком. Проявления патологии: головокружение, затрудненное дыхание, частое сердцебиение, болевые ощущения в грудной клетке. Болезнь вызывает утолщение створок клапана, стенок левого предсердия и правого желудочка.
Пролапс митрального клапана – порок с растяжением щели в пространстве левого предсердия и левого желудочка, а также пролапс – это слабое сжимание створок митрального клапана в момент систолы. Пролапс митрального клапана встречается врожденным и различается на 1 и 2 стадию пролапса. Зачастую такой пролапс заболеванием не считается и в лечении не нуждается. Эндокардит и ревматизм могут быть причиной появления пролапса. Однако пролапс в течение долгого времени никак не проявляется. Признаки митрального пролапса: одышка, вялость, болезненные ощущения от физического труда.

Другие заболевания сердца на УЗИ
Инфаркт миокарда – расстройство подачи крови, что приводит к угасанию деятельности одной из его частей. УЗИ сердца пациента, перенесшего инфаркт миокарда, обнаруживает ухудшение сжатия одного из участков органа.
Экссудативный перикардит – накопление влаги в перикарде (оболочке органа). Перикардит проявляется на УЗИ обнаружением влаги, скопленной в сердечной сумке.
Миокардиты – разновидности болезней, характеризующиеся воспалительным процессом миокарда. Признаки нарушений на эхокардиографии: увеличение камер органа, уменьшение сократительной функции, снижение величины выброса левого желудочка (менее 50%).
Инфекционный эндокардит – проникновение инфекции вызывает воспаление эндокарда. Разрывы и ответвления на клапанах – признаки инфекционного эндокардита при диагностике УЗИ.
Использованные источники:
Что показывает УЗИ сердца, какие болезни можно выявить
Из этой статьи вы узнаете: как проводится УЗИ сердца (Эхо КГ), нужна ли специальная подготовка к процедуре. Кому назначают этот метод диагностики, что он показывает. Расшифровка результатов УЗИ сердца и нормы.
С помощью УЗИ сердца можно подробно исследовать структуру этого органа и оценить его способность к перекачиванию крови. С помощью Эхо КГ можно увидеть размер всех камер сердца, толщину стенок и перегородок, площадь отверстий клапанов и диаметр магистральных сосудов, отходящих от сердца, скорость тока крови через клапаны, объем крови, выбрасываемой камерами сердца.
С помощью данного метода можно диагностировать органические пороки сердца, аномалии клапанов, кардиомиопатии, нарушения сократительной способности миокарда, заболевания крупных сосудов, отходящих от сердца (аорты, легочного ствола).
Этому исследованию отводится главная роль в диагностике сердечно-сосудистых патологий, так как оно очень информативно, безопасно для людей любого возраста, абсолютно безболезненно, не требует долгой подготовки пациента.

Направление на УЗИ сердца можно взять у кардиолога. Проводит процедуру специалист ультразвукового исследования.
Показания к проведению
Эхо КГ делают всем пациентам с подозрением на сердечные заболевания.
Такие люди обычно приходят к кардиологу с жалобами на сильное сердцебиение, дискомфорт или боль в груди, утомляемость, отеки, одышку. Это типичные симптомы хронической сердечной недостаточности.
Также на УЗИ могут направить человека, у которого выявили отклонения на ЭКГ, даже если какие-либо неприятные симптомы отсутствуют.
Эхо КГ желательно проходить в профилактических целях:
- раз в 1–2 года здоровым детям и молодым взрослым;
- раз в год – спортсменам;
- раз в полгода-год людям старше 60 лет;
- раз в 6 месяцев тем, кто страдает хроническими сердечно-сосудистыми заболеваниями, и тем, у кого есть небольшие врожденные пороки сердца, протекающие бессимптомно;
- всем беременным женщинам (УЗИ сердца матери обязательно и, если есть показания, УЗИ сердца плода).
Какие заболевания можно выявить
С помощью Эхо КГ диагностируют:
- гипертрофию или дилатацию камер сердца;
- кардиомиопатии;
- стеноз аортального, трикуспидального, митрального или пульмонального клапана;
- недостаточность любого клапана;
- пролапс митрального клапана;
- заболевания грудного отдела аорты (расслоение, аневризму, гематому, разрыв);
- недостаточность левого желудочка или других отделов сердца;
- дефект межпредсердной или межжелудочковой перегородки;
- тромбоз сердца;
- перикардит;
- Тетраду Фалло и другие редкие пороки сердца.

Подготовка к проведению
Какая-либо специальная сложная подготовка не требуется.
Есть только несколько рекомендаций:
- За сутки до процедуры лучше не употребляйте алкоголь, кофе, крепкий чай.
- В день, когда вам делают УЗИ (или по крайней мере за 2–3 часа до него), не курите.
- Если вы принимаете какие-либо медикаменты, предупредите об этом кардиолога, который направил вас на УЗИ сердца. Возможно, он посоветует пропустить прием лекарств в день процедуры.
- В течение последних 10 минут перед обследованием посидите и расслабьтесь.
С собой вам нужно будет иметь простынь, чтобы постелить ее на кушетку, и полотенце, чтобы вытереть остатки геля с тела. Можно взять одно большое полотенце, оно заменит и простынь.

Проведение процедуры
УЗИ делают таким образом:
- Вы снимаете всю одежду выше пояса.
- Ложитесь на кушетку на спину или на левый бок.
- Врач наносит на грудную клетку специальный гель для УЗИ и водит по телу специальным датчиком.
- Изображение сердца выводится на монитор врача, и он сразу же записывает полученные данные.
- Процедура длится 10–15 минут.
- По окончании вы встаете, вытираете кожу от остатков геля и одеваетесь.
- Расшифровать полученные показатели может сам УЗИ-специалист, но окончательный диагноз ставит кардиолог, который давал вам направление.

Показатели Эхо КГ в норме
В таблице приводим нормы для взрослых. Отклонения от нормы не всегда свидетельствуют о заболеваниях и могут оказаться индивидуальной особенностью организма. Не придумывайте себе болезни сами, если ваши показатели УЗИ сердца не полностью соответствуют норме – диагноз может поставить только кардиолог. Если вы не уверены в поставленном диагнозе, обратитесь к другому кардиологу.
Использованные источники:
Экг показывает сердечную недостаточность
Что показывает кардиограмма?
 Инфаркт миокарда, стенокардия. атеросклероз, ревмокардит, гипертония – все это заболевания сердца. Они могут возникнуть в результате каких-либо наследственных факторов, чрезмерного напряжения, беспокойства, физической травмы, эмоциональных переживаний и так далее. Еще одной частой причиной возникновения болезней сердца является неправильное питание. Однако сейчас не об этом. Медколлегия tiensmed.ru хочет обратить Ваше внимание на кардиограмму . Именно с ее помощью у людей выявляют данные патологии.
Инфаркт миокарда, стенокардия. атеросклероз, ревмокардит, гипертония – все это заболевания сердца. Они могут возникнуть в результате каких-либо наследственных факторов, чрезмерного напряжения, беспокойства, физической травмы, эмоциональных переживаний и так далее. Еще одной частой причиной возникновения болезней сердца является неправильное питание. Однако сейчас не об этом. Медколлегия tiensmed.ru хочет обратить Ваше внимание на кардиограмму . Именно с ее помощью у людей выявляют данные патологии.
Так что же именно можно увидеть при помощи кардиограммы? Несомненно, этот вопрос мучает многих из Вас.
Если брать в сравнение все другие анализы и тесты, которым подвергаются люди изо дня в день, то электрокардиограмму принято считать «чудом современных технологий». Почему чудом? Да потому что это чуть ли не единственный анализ, который не приносит человеку никаких неудобств, никакой боли, а также никакого облучения. Человек действительно достаточно комфортно располагает свое тело на кушетке, после чего к его запястьям, лодыжкам и груди прикрепляют электроды с проводами. Провода эти присоединяются к маленькому аппарату, из которого впоследствии выходит бумажная лента с той самой кардиограммой. Достаточно большое количество людей утверждает, что данная лента является «тайником» их сердец.
Кардиограмму действительно можно назвать «тайником», но хранит она не всю информацию о сердце человека, а всего лишь ее отдельную часть. В эту часть входят: частота сердечных сокращений, состояние сердечной мышцы, общее состояние сердца. Это конечно не все, о чем может «сказать» кардиограмма. Однако эти три пункта являются самыми главными. Остановимся на каждом из них подробнее.
Самым точным измерением кардиограммы является частота сердечных сокращений. По-другому данная частота еще может называться электрической активностью либо ритмом. Кардиограмма точно определяет — в каком ритме бьется сердце, имеется ли у человека учащенное биение сердца либо в некоторых случаях оно отсутствует полностью. Это происходит за счет того, что электроды, присоединенные к телу человека, улавливают слабые электрические сигналы, а кардиограмма в свою очередь усиливает их.
Другим менее точным измерением кардиограммы является состояние сердечной мышцы. Следует отметить, что любая травмированная, умирающая либо уже мертвая ткань практически всегда оказывает свое особое влияние на прохождение через нее электрических сигналов. Именно поэтому, расшифровывая кардиограмму, каждый врач-кардиолог сможет заметить у своего пациента возможную вероятность инфаркта. расположение поврежденной сердечной мышцы, кусочек мертвой ткани с рубцом на ней и так далее. Что касается данного измерения кардиограммы, то любые отклонения относительно общего состояния сердечной мышцы должны быть подтверждены дальнейшими исследованиями.
И, наконец, третьим менее точным измерением кардиограммы является общее состояние сердца человека. В данном случае кардиограмма сможет показать какие-либо отклонения, только если, кардиограмма будет сниматься в момент интенсивной физической нагрузки больного. В любом другом случае, скорее всего, она будет нормальной. Дело в том, что до тех пор, пока через коронарную артерию будет протекать кровь, кардиограмма не сможет выявить никаких общих нарушений общего состояния сердца.
Итак, подводя итоги, tiensmed.ru хочет обратить Ваше внимание на то, что врачи-специалисты достаточно серьезно рекомендуют регулярно проводить кардиограмму с нагрузкой людям, страдающим гипертонией, курильщикам, людям с высоким показателем холестерина. а также некоторым другим группам лиц.
Не забывайте, все нужно делать вовремя. Если Вы запустите свое здоровье, Вы сможете попрощаться с ним навсегда. Лечитесь и будьте здоровы!
Перед применением необходимо проконсультироваться со специалистом.
Автор: Пашков М.К. Координатор проекта по контенту.
Диагностика сердечной недостаточности
Для постановки диагноза сердечной недостаточности изучается история болезни, проводится физический осмотр и подтверждение лабораторными исследованиями. Поскольку симптомы СН могут быть следствием других заболеваний, необходимо выявить истинную причину их проявления.
Для этого определяются:
- наличие заболеваний, которые могут служить причиной СН, например, артериальная недостаточность. диабет. гипертония ,
- нет ли других возможных объяснений симптомам ,
- наличие дефектов в работе сердца, его сократительная способность.
Ранняя постановка диагноза поможет вовремя приступить к его лечению и предотвратить развитие .
При изучении истории болезни уделяется внимание особенностям симптоматики, лучше при этом заранее подготовить подробное описание признаков – характер боли, локализация, распределение по времени суток. Также врача будет интересовать, страдают ли СН родственники.
При физическом осмотре врач может прослушать работу сердца, определить есть ли скопление жидкости в легких, осмотреть лодыжки, ступни, желудок на предмет характерной для недостаточности кровообращения отечности. Окончательная постановка диагноза требует дальнейшего лабораторного тестирования.
Лабораторная диагностика
Определенной процедуры, по результатам которой можно однозначно поставить диагноз, не существует. С учетом индивидуальных особенностей кардиолог подбирает один или несколько из следующих методов обследования.
- ЭКГ. Электрокардиограмма отображает интенсивность и частоту электрических импульсов сердца. По диаграмме можно установить, имеет ли место утолщение стенок сердца, которое может затруднить его сокращение. Также выявляются предпосылки к сердечному приступу и другим заболеваниям.
- Рентген органов грудной полости. На снимке отображаются сердце, легкие, кровеносные сосуды. По рентгену можно обнаружить увеличение размеров сердца, скопление жидкости в легких.
- Тест на мозговой натрийуретический пептид (BNP) в крови. Уровень этого гормона повышен при СН.
- Эхокардиография. Это ультразвуковое исследование сердца. Дает представление о размерах органа, о работе клапанов и предсердий. Также помогает выявить места скопления крови, повреждения сердечной мышцы. Эхокардиография может проводиться до и после стресс-теста для сердечно сосудистой системы (т.е. при нагрузке на сердце).
- Допплеровская томография. Допплеровское исследование ультразвуком позволяет определить скорость и направление кровотока. Часто применяется совместно с эхокардиографией. Может помочь определить какое предсердие подвержено сердечной недостаточности.
- Суточное мониторирование ЭКГ. Непрерывная запись ЭКГ проводится в течении 24 или 48 часов. Для этого пациент носит небольшие электроды, которые посредством проводов подключены к записывающему устройству. Устройство можно закрепить, например, на поясе.
- Ядерная кардиологическая диагностика. Проводится при внутривенном введении радионуклида, который испускает излучение, улавливаемое и анализируемое детекторами. В результате воссоздается объемная модель сердца и кровотока в сосудах. Разновидностью ядерной диагностики служит ПЭТ. Точность этих исследований на порядок выше традиционных, поэтому удается распознать даже микроскопические отклонения.
- Коронарография. При коронарографии тонкий и гибкий катетер вводится в кровеносные сосуды рук и шей и постепенно подводится к сердцу, чтобы обследовать коронарные артерии сердца. Подвод катетера проводится с помощью рентгенографии. Процедура является малоинвазивной, однако требует госпитализации на несколько дней.
- Ангиография сердца. Обычно проводится совместно с коронарографией, при этом в кровь вводится безвредный рентгеноконтрастный краситель, который позволяет выявить особенности кровотока в сердце, его сократительную способность.
- Стресс-тест. Некоторые дефекты сердца проявляются при нагрузке. При стресс-тесте пациент выполняет физические упражнения для создания определенной нагрузки при этом делаются измерения эхокардиографии или проводится ядерная диагностика.
- МРТ. Среди остальных эффективных процедур магнитно-резонансная томография наиболее безопасная. Изображения, полученные при МРТ, позволяют обнаружить повреждения сердца, в том числе на ранней стадии сердечной недостаточности, при которой симптомы отсутствуют.
Помимо этих методов диагностики работы сердца, необходимо провести обследование щитовидной железы, поскольку пониженный или повышенный уровень гормона, выделяемого щитовидной железой, может служить причиной недостаточности кровообращения.
Что показывает УЗИ сердца
Современная медицинская диагностика помогает выявить развитие многих заболеваний, сюда относятся и болезни сердца. УЗИ является намного эффективней, чем обычная кардиограмма и с его помощью врач может обнаружить множество неполадок в сердце, которых на простой электрокардиограмме не видно. Многие интересуются: что показывает узи сердца и что это вообще за процедура? Попробуем разобраться в этом в нашей статье.
Как готовиться к УЗИ и как проводится это обследование
 1. Специальная подготовка к УЗИ сердца не проводится. Процедура эта совершенно безболезненная и неинвазивная. Обычно пациентзаранее записывается на прием и приходит в назначенное время в клинику для проведения обследования.
1. Специальная подготовка к УЗИ сердца не проводится. Процедура эта совершенно безболезненная и неинвазивная. Обычно пациентзаранее записывается на прием и приходит в назначенное время в клинику для проведения обследования.
2. Во время процедуры пациент ложится на медицинскую кушетку. Сначала нужно лежать на спине, а потом перелечь на правый бок. В это время врач ультразвуковым специальным датчиком водит по грудной клетке в области сердца и проводит его обследование. Метод обследования основан на воздействии ультразвуковых волн, которые имеют свойство отражаться от структур разнообразной плотности и при этом они изменяют свою частоту и скорость. Отраженный сигнал сразу же обрабатывает компьютер и выводит на экран дисплея в виде работающего сердца.
УЗИ сердца может показать следующие моменты:
— как работают отдельные элементы сердца: его стенки, клапана и подклапанные структуры:
— параметры: толщина стенки сердца, размеры желудочков, полостей предсердий, сердечных клапанов, а также размеры крупных сосудов, к которым относятся аорта и легочная артерия;
— патологии сердечных клапанов;
— дефекты межжелудочковой и межпредсердной перегородок;
— проявления сердечной недостаточности даже на начальной стадии ее развития;
— инфаркт и прединфарктное состояние;
— рубцовые изменения миокарда;
— тромбы внутри сердца и перикардит;
 — аневризма аорты;
— аневризма аорты;
— измеряется скорость кровотока внутри сердца, и вычисляются многие параметры, на основании которых устанавливается диагноз больному;
— врожденный или приобретенный порок сердца.
Полученные на УЗИ показатели врач рассматривает, и изменение одного или нескольких параметров обеспечивает точную постановку диагноза. Обязательно проводится УЗИ тем новорожденным деткам, которые родились с признаками врожденного порока сердца и с наличием в сердце шумов.
Использованные источники:
Эхо сердца
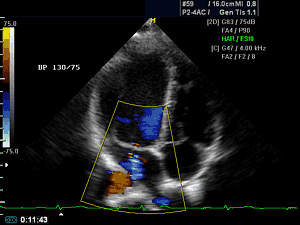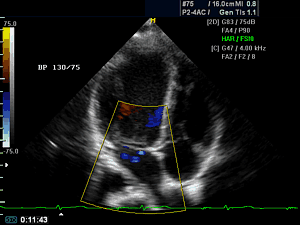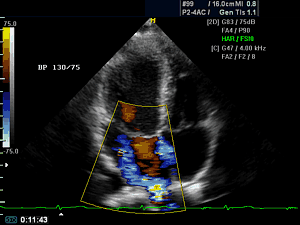 Не редко в разговоре врачей между собой или с пациентами можно услышать не понятную фразу — эхо сердца. Что же это за «эхо» такое? Безусовно, это выражение можно отнести к медицинскому жаргону, потому оно и не понятно. В нашей стране более широко используется термин ультразвуковое исследование сердца или УЗИ сердца, за рубежом же его называют сонография или эхография, отсюда и берется – эхо сердца. Хотя, нужно сказать, что термин «эхо» более точно передает суть метода – отражение волн ультразвука от тканей с различной плотностью и улавливание этих отраженных волн специальным датчиком.
Не редко в разговоре врачей между собой или с пациентами можно услышать не понятную фразу — эхо сердца. Что же это за «эхо» такое? Безусовно, это выражение можно отнести к медицинскому жаргону, потому оно и не понятно. В нашей стране более широко используется термин ультразвуковое исследование сердца или УЗИ сердца, за рубежом же его называют сонография или эхография, отсюда и берется – эхо сердца. Хотя, нужно сказать, что термин «эхо» более точно передает суть метода – отражение волн ультразвука от тканей с различной плотностью и улавливание этих отраженных волн специальным датчиком.
Эхо сердца достаточно широко вошло в практику кардиологов, так как этот метод имеет огромное количество преимуществ и дает очень много дополнительной информации о состоянии сердца, которая порой оказывает решающее значение в постановке диагноза.
Что же дает эхо сердца врачу?
Во-первых, эхо сердца позволяет оценить состояние клапанов сердца: выявляет пролапсы (прогибы), стенозы (сужения) и недостаточности. Во-вторых, эхография дает информацию о структуре сердца: толщине его стенок и наличие в них дефектов (при пороках); выявляет признаки перенесенного инфаркта и постинфарктных аневризм, обнаруживает расширение полостей сердца и крупных сосудов. В-третьих, эхо сердца позволяет определить насосную функцию сердца – это фракция выброса, которая у пациентов с сердечной недостаточностью снижена – менее 55%, в более тяжелых случаях даже ниже 40%.
Если эхо сердца дополнить доплерографией — специальным методом исследования, проводящимся параллельно, то можно измерить давление в крупных сосудах сердца (аорте, легочной артерии) и получить достоверную информацию о несостоятельности клапанного аппарата. Несостоятельность клапанного аппарата может проявиться в виде регургитации (обратном токе крови через клапан) или наоборот — повышением градиента давления (сопротивлением току крови на клапане, возникающим вследствие сужения его отверстия).
Для пациента так же полезным будет знать чего «не может показать» эхо сердца.
Имейте ввиду, что это исследование не позволит выявить причину боли в грудной клетке, за исключением редких случаев. Эхо сердца не позволит понять, в каком состоянии находятся сосуды, питающие сердце, в том числе о наличии в них бляшек. Диагностировать аритмию, различные блокады сердца, эхография так же не поможет.
Обратите внимание, что хотя ультразвуковое обследования является абсолютно безопасным, не имеет никаких противопоказаний и может быть проведено вам по одному вашему желанию, оно не является панацей. Наивно думать, что получив заключение эхо сердца, вы сами сможете разобраться в вашей болезни и даже принять соответствующие меры по его лечению. Поэтому если у вас есть проблемы с сердцем, лучше сразу обратится к специалисту и он уже назначит вам необходимый объем исследования и оценит полученные результаты. Это поможет избежать лишних трат, сэкономит время и позволит установить диагноз, если таковой вообще имеется, и получить соответствующие рекомендации.
Использованные источники:
