Сердечная недостаточность и инсульт таблица
Инсульт и сердечная недостаточность
Инсульт и сердечная недостаточность

Сердечная недостаточность – это самое тяжёлое патологическое состояние организма человека. Заключается оно в том, что сердце по тем или иным причинам не способно выполнять свою функцию по перекачиванию крови полностью.
Из-за этого весь организм, каждая его клеточка, каждый орган испытывают очень сильное кислородное голодание. Но вот самое тяжёлое осложнение сердечной недостаточности – это инсульт, который вызывается сильным нарушением кровообращения в головном мозге.
Острая сердечная недостаточность развивается очень и очень быстро, практически, мгновенно. Оно относится к терминальным состояниям и запросто может привести к смерти пациента. И поэтому инсульт и сердечная недостаточность — это те болезни, симптомы которых должны знать все.
Что же может привести к тому, что сердце начнёт неправильно и не во всю свою силу работать? На первом месте среди таких причин стоит, конечно же, инфаркт миокарда – очень распространённое заболевание, которое чаще всего возникает у мужчин. Потом следует нарушение коронарного кровотока и сдавление сердца другими органами. Сдавление сердца или тампонада очень часто возникает при отёке лёгких или опухолях, которые расположены в грудной клетке. При этом сердцу просто не хватает места для нормальной работы, и оно начинает давать сильные сбои. Нередко сердечная недостаточность возникает при инфекционных поражениях перикарда или миокарда, когда бактерии и микробы буквально разрушают стенки этого органа.
Приступ сердечной недостаточности развивается за несколько минут. Такое состояние всегда внезапно и неожиданно как для самого больного, так и для его родственников. При этом пациент чувствует, что ему просто стало нечем дышать и в груди у него всё сдавило. Кожа человека начинает резко и быстро синеть из-за нехватки поступающего к ней кислорода. Человек теряет сознание. Но самое страшное состоит в том, что очень часто все эти симптомы сопровождаются такими осложнениями, как отёк лёгких, инфаркт миокарда и гипертонический криз. И, конечно же, инсульт. Инсульт и сердечная недостаточность — это два заболевания, которые в большинстве случаев протекают параллельно.
Инсульт – это внезапное прекращение поступления крови в вены и артерии головного мозга. Существует 3 разновидности этого серьёзного заболевания.
Первая разновидность – это ишемический тип или инфаркт мозга. Такое состояние чаще всего развивается после 60 лет. Для развития этого состояния должны быть некоторые предпосылки – пороки сердца, сахарный диабет или всё та же сердечная недостаточность. Чаще всего развивается инфаркт мозга в ночное время.
Второй тип – это геморрагический инсульт или кровоизлияние в мозг. Эта патология очень часто проявляет себя у людей в возрасте от 45 до 60 лет. Причиной такого состояния обычно бывает повышенное артериальное давление или гипертонический криз. Такое состояние развивается очень внезапно и чаще в дневное время после сильной эмоциональной или физической нагрузки.
И, наконец, третий тип инсульта – это субарахноидальное кровоизлияние. Возникает оно в возрасте 30 – 60 лет. Здесь ведущим фактором чаще всего бывает курение, единовременное употребление огромного количества алкоголя, повышенное давление, избыток массы тела или хронический алкоголизм.
Внезапно начавшейся инсульт вполне может закончиться смертью человека, именно поэтому стоит обязательно сразу же вызывать «Скорую помощь». Только профессиональные медицинские работники смогут правильно определить тип инсульта и оказать необходимую первую помощь. Всё дальнейшее лечение будет проходить в стационаре.
Но к инсульту при его лечении нередко присоединяется и пневмония, и пролежни. Эти осложнения сами по себе могут доставить больному очень много проблем, а пневмония, опять же, может привести к гибели.
Каждый должен знать, что острая сердечная недостаточность и инсульт – это очень опасные состояния. Каждый человек должен знать о том, что нужно сделать, чтобы не допустить их развития. А делать для этого нужно не так уж и много: вести здоровый образ жизни, не употреблять алкоголь, не курить, следить за своим весом, не перенапрягаться и избегать стрессов, ежедневно измерять артериальное давление и просто радоваться жизни. Стоит знать и о том, что инсульт — это не только болезнь пожилых людей. При некоторых обстоятельствах она поражает и людей довольно молодого возраста.
Острая сердечная недостаточность: первая помощь
Сердечная недостаточность является основной причиной смерти при сердечно-сосудистой патологии. Из-за ишемический болезни сердца, гипертонии или клапанных пороков полости сердца теряют способность сокращаться синхронно. Насосная функция сердца снижается. Вследствие чего сердце перестает снабжать ткани и органы кислородом и питательными веществами. Человека ждет инвалидность или смерть.
Острая сердечная недостаточность (ОСН) – это острый клинический синдром, который обусловлен нарушением систолической и диастолической функцией желудочков сердца, приводящий к падению сердечного выброса, нарушению баланса между потребностью организма в кислороде и его доставке и, как следствие, нарушение функций органов.
Клинически острая сердечная недостаточность проявляется в нескольких вариантах:
- Правожелудочковая СН.
- Левожелудочковая СН.
- Синдром малого выброса (кардиогенный шок).
Левожелудочковая острая сердечная недостаточность
Симптомы
Левожелудочковая острая сердечная недостаточность возникает в результате застоя в малом круге кровообращения, что приводит к нарушению газообмена в легких. Это проявляется сердечной астмой. характерными признаками которой являются:
- внезапная одышка
- удушье
- сердцебиение
- кашель
- резкая слабость
- акроцианоз
- бледная кожа
- аритмия
- снижение артериального давления.
Больной для облегчения состояния принимает вынужденное положение и сидит с опущенными ногами. В дальнейшем симптомы застойных явлений в малом круге могут нарастать и перейти в отек легких. У больного появляется кашель с выделением пены (иногда с примесью крови), клокочущее дыхание. Лицо приобретает цианотичный оттенок, кожные покровы становятся холодными и липкими, пульс неритмичный и слабо прощупывается.
Первая помощь при острой сердечной недостаточности левожелудочковой
Отек легких – это неотложное состояние. В первую очередь следует вызвать карету скорой помощи.
- Больному придают положение сидя с опущенными ногами.
- Под язык дают нитроглицерин или ИЗО-МИК.
- Обеспечивают доступ свежего воздуха.
- Накладывают жгуты на бедра.
После госпитализации пациенту проводят дальнейшее лечение:
- Снижают повышенную возбудимость дыхательного центра. Больному назначаю наркотические анальгетики.
- Уменьшение застойных явлений в малом круге кровообращения и повышение сократительной функции левого желудочка. При повышенном артериальном давлении вводят препараты, расширяющие периферические сосуды. Одновременно вводят мочегонные препараты.
При нормальном АД назначают нитраты (препараты нитроглицерина) и диуретики. При низком АД вводят Дофамин, Добутамин.
Правожелудочковая острая сердечная недостаточность
Правожелудочковая острая сердечная недостаточность проявляется венозным застоем в большом круге кровообращения. Чаще всего проявляется в результате тромбоэмболии легочной артерии (ТЭЛА).
Развивается внезапно и проявляется следующими признаками:
- одышка, удушье, боли за грудиной, бронхоспазм
- синюшность, холодный пот
- набухание вен шеи
- увеличение печени, болезненность
- учащенный нитевидный пульс
- снижение АД
- отеки в ногах, асцит.
Первая помощь при острой сердечной недостаточности правожелудочковой
До приезда скорой помощи:
- Возвышенное положение больного в постели.
- Доступ свежего воздуха.
- Нитроглицерин под язык.
В отделении интенсивной терапии:
- Оксигенотерапия.
- Обезболивание. При возбуждении назначают наркотический анальгетик.
- Введение антикоагулянтов и фибринолитических препаратов.
- Введение диуретиков (при ТЭЛА обычно не назначают).
- Введение Преднизолона.
- Назначение нитратов, снижающих нагрузку на сердце и улучшающих функцию правого желудочка.
- В малых дозах назначают сердечные гликозиды вместе с поляризующими смесями.
Синдром малого сердечного выброса
Кардиогенный шок возникает в результате инфаркта миокарда. кардиомиопатии, перикардитов, напряженного пневмоторакса, гиповолемии.
Проявляется болевым синдромом, падением АД вплоть до 0, частым нитевидным пульсом, бледностью кожи, анурией, спавшимися периферическими сосудами. Течение может развиваться в дальнейшем отеком легких, почечной недостаточностью.
Экзема провоцирует инсульт и сердечную недостаточность
(Средняя оценка: 4 )
Из-за проблем с кожей люди часто ведут неправильный образ жизни.
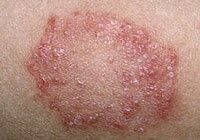 Экзема может стать причиной сердечной недостаточности и инсульта. К таким выводам врачи пришли после того, как проанализировали состояние здоровья 61 тысячи взрослых в возрасте от 18 до 85 лет.
Экзема может стать причиной сердечной недостаточности и инсульта. К таким выводам врачи пришли после того, как проанализировали состояние здоровья 61 тысячи взрослых в возрасте от 18 до 85 лет.
Исследование показало: люди с экземой на 54 % больше предрасположены к ожирению, на 48 % — к гипертонии.
У взрослых с заболеванием кожи врачи отметили и повышенный риск к сердечной недостаточности и инсульту.
Риск может быть результатом неправильного образа жизни и вредных привычек. Как пояснили врачи, экзема часто проявляется в детстве и откладывает свой отпечаток на жизнь человека: снижает самооценку и чувство собственного достоинства. Из-за психологических проблем люди прибегают к вредным привычкам.
«Экзема это не просто кожное заболевание. Она влияет на все аспекты жизни пациента», — пояснил ведущий исследователь доктор Джонатан Силверберг, ассистент профессора дерматологии в Медицинской школе Фейнберга при Северо-Западном университете в Чикаго.
Так, ученые обнаружили, что люди с экземой пьют и курят больше остальных. Кроме того, человек с проблемной кожей реже занимается спортом: потоотделение и повышение температуры тела провоцируют чесотку.
Хотя, как пояснили ученые, даже если убрать вредные факторы, экзема сама по себе вызывает проблемы с сердцем и сосудами из-за хронического воспаления.
Результаты исследования были опубликованы в журнале Journal of Allergy and Clinical Immunology.
Использованные источники:
Основы безопасности жизнедеятельности
11 класс
Урок 14
Первая медицинская помощь
при острой сердечной недостаточности и инсульте






Острая сердечная недостаточность
Острая сердечная недостаточность в большинстве случаев возникает при ослаблении деятельности сердечной мышцы (миокарда), реже — при нарушениях сердечного ритма.
Причинами возникновения острой сердечной недостаточности могут быть ревматические поражения сердечной мышцы, пороки сердца (врожденные или приобретенные), инфаркт миокарда, нарушения ритма сердечной деятельности при вливаниях большого количества жидкости. Сердечная недостаточность может наступить и у здорового человека при физическом перенапряжении, при нарушениях обмена веществ и авитаминозах.
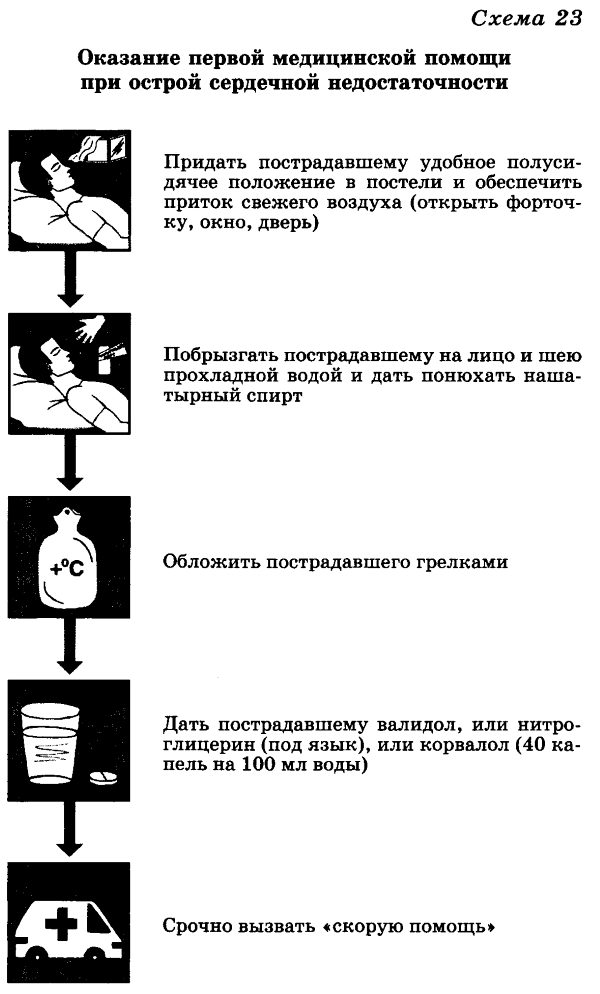
Острая сердечная недостаточность обычно развивается в течение 5—10 мин. Все патологические явления нарастают быстро, и если больному не оказана срочная помощь, это может закончиться летальным исходом. Острая сердечная недостаточность обычно развивается неожиданно, чаще среди ночи. Больной внезапно просыпается от кошмарного сновидения, чувства удушья и нехватки воздуха. Когда больной садится, ему становится легче дышать. Иногда это не помогает, и тогда нарастает одышка, появляется кашель с выделением вязкой мокроты с примесью крови, дыхание становится клокочущим. Если больному в этот момент не оказать срочную медицинскую помощь (схема 23), он может погибнуть.
Инсульт
Инсульт происходит при резком сокращении притока крови к одному из участков мозга. Без должного кровоснабжения мозг не получает достаточно кислорода, мозговые клетки быстро повреждаются и гибнут.
Хотя по большей части инсульты бывают у пожилых людей, они могут случиться в любом возрасте. Чаще наблюдаются у мужчин, чем у женщин.
Причинами возникновения инсульта могут быть блокирование кровеносного сосуда сгустком крови или мозговое кровотечение.
Сгусток крови, вызывающий инсульт, обычно возникает при атеросклерозе артерии, снабжающей мозг, и перекрывает кровоток, прерывая приток крови к мозговым тканям, снабжаемым этим сосудом.
Риск образования сгустков увеличивается с возрастом, поскольку такие болезни, как атеросклероз, диабет, гипертония, чаще встречаются у пожилых людей. Неправильное питание, курение также повышают предрасположенность к инсульту.
Хронически повышенное кровяное давление или раздутая часть артерии (аневризма) могут вызвать внезапный разрыв мозговой артерии. В результате часть мозга перестает получать кислород, необходимый ей для жизни. Более того, кровь скапливается глубоко в мозгу. Это еще сильнее сжимает мозговую ткань и причиняет еще больший ущерб клеткам мозга. Инсульт от мозгового кровотечения может случиться неожиданно в любом возрасте.
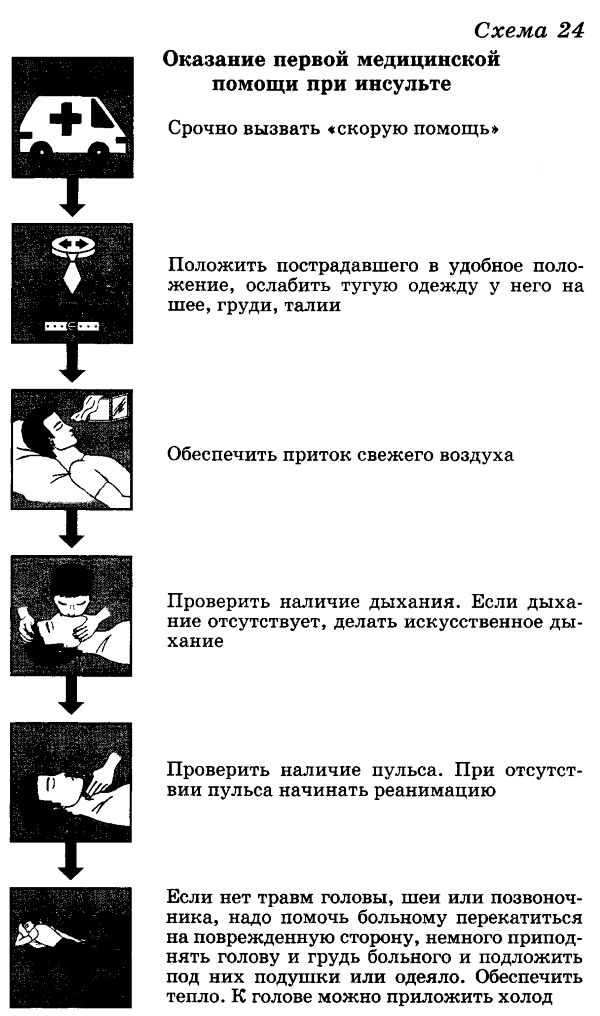
Симптомы инсульта: сильная головная боль, тошнота, головокружение, потеря чувствительности одной стороны тела, опущение уголка рта с одной стороны, спутанность речи, затуманенность зрения, асимметрия зрачков, потеря сознания.
При инсульте не давайте пострадавшему есть или пить: он может оказаться неспособным глотать.
Вопросы и задания
1. В каких случаях возникает острая сердечная недостаточность?
2. Назовите причины инсульта.
3. Какие осложнения в организме вызывает инсульт и какие от него могут быть последствия?
4. Назовите симптомы инсульта.
5. В какой последовательности надо оказывать первую медицинскую помощь при острой сердечной недостаточности и инсульте?
Задание 39
Для оказания первой медицинской помощи при острой сердечной недостаточности нужно:
а) обложить пострадавшего грелками;
б) дать пострадавшему валидол, нитроглицерин или корвалол;
в) вызвать «скорую помощь»;
г) побрызгать на лицо и шею пострадавшего прохладной водой и дать ему понюхать ватку, смоченную нашатырным спиртом;
д) придать пострадавшему удобное полусидячее положение в постели и обеспечить приток свежего воздуха.
Разместите указанные действия в необходимой логической последовательности.
Задание 40
У одного из ваших знакомых появились сильная головная боль, тошнота, головокружение, одна сторона тела стала менее чувствительной, наблюдается асимметрия зрачков. Определите:
а) что произошло с вашим знакомым;
б) как правильно оказать ему первую медицинскую помощь.
Использованные источники:
Острая сердечная недостаточность, инсульт
Сердечная недостаточность это одно из тяжелых патологических состояний организма. В таком состоянии сердце не выполняет весь объем необходимой работы, в результате чего ткани организма испытывают кислородное голодание. Самое тяжелое осложнение сердечной недостаточности – нарушение мозгового кровообращения, которое может привести к инсульту.
Острая сердечная недостаточность – это состояние, которое возникает мгновенно. Это терминальное состояние, которое может легко привести к смерти. Важно знать симптомы этого состояния и уметь его предупредить и во время оказать необходимую помощь.
Причиной острой сердечной недостаточности может стать инфаркт миокарда, нарушение коронарного кровотока, тампонада сердца, перикардиты, инфекции и многое другое.
Приступ резко возникает и развивается в течении нескольких минут. В это время больной чувствует резкую нехватку кислорода, возникает ощущение сдавливания в груди. Кожные покровы приобретают синюшный оттенок. Эти симптомы часто сопровождаются потерей сознания, отеком легких, инфарктом миокарда или гипертоническим кризом.
Если вы заметили у человека такие симптомы, стоит оказать ему необходимую помощь. Первое, что необходимо сделать, это вызвать скорую помощь. Необходимо обеспечить приток свежего воздуха к больному, освободить его от стесняющей одежды.
Хорошую оксигенацию обеспечит принятие больным определенной позы: необходимо его посадить, опустить ноги вниз, руки положить на подлокотники. В такой позе в легкие поступает большое количество кислорода, что иногда помогает купировать приступ.
Если кожа еще не приобрела синеватый оттенок и отсутствует холодный пот, можно попробовать купировать приступ таблеткой нитроглицерина. Это мероприятия которые можно провести до приезда скорой. Купировать приступ и предупредить осложнения могут только квалифицированные специалисты.
Одним из осложнений острой сердечной недостаточности может стать инсульт. Инсульт – это разрушение тканей мозга, вследствие предшествующего этому кровоизлияния или острого прекращения кровотока. Кровоизлияние может произойти под оболочки головного мозга, в его желудочки и другие места, то же самое касается и ишемии. От места кровоизлияния или ишемии зависит дальнейшее состояние организма человека.
Спровоцировать инсульт могут различные факторы. Если инсульт стол причиной кровоизлияния, то такой инсульт называют геморрагическим. Причиной такого вида инсульта может стать резкое повышение артериального давления, атеросклероз сосудов мозга, болезни крови, черепно-мозговые травмы и т.д.
Ишемический инсульт могут спровоцировать тромбозы, сепсис, инфекции, ревматизмы, ДВС-синдром, резкое снижение кровяного давления, вследствие острой сердечной недостаточности, и многое другое. Но так или иначе все это причины связаны с нарушением работы сердечно сосудистой системы.
Если у больного резко повышается артериальное давление, увеличивается приток крови к голове, выступает пот на лбу, то можно говорить о возникновении геморрагического инсульта. Это все сопровождается потерей сознания, иногда рвотой и параличами на одной стороне тела.
Если же больной испытывает головокружение, головную боль, общую слабость, то это могут быть симптомы ишемического инсульта. При этом виде инсульта потери сознания может и не быть, а параличи развиваются медленно. Ишемический инсульт сопровождает падение артериального давления, обмороки, отмечается бледность кожи больного.
Если вы заметили такие симптомы, немедленно вызывайте скорую помощь. Уложите больного на горизонтальную поверхность, обеспечьте свободное дыхание. Голову больного необходимо повернуть на бок – профилактика западения языка и удушения рвотными массами.
К ногам желательно положить грелку. Если до приезда скорой Вы заметили отсутствие дыхания и остановку сердца у больного, необходимо срочно провести непрямой массаж сердца и искусственное дыхание.
Острая сердечная недостаточность, инсульт – это угрожающие жизни состояния. Невозможно проследить за их появлением и они очень плохо подаются лечению. Поэтому важнейшей задачей, стоящей перед нами, является профилактика этих состояний.
Ведите здоровый образ жизни, не злоупотребляйте лекарственными препаратами, избегайте стрессов и следите за своим здоровьем.
Использованные источники:
Правильная первая медицинская помощь при острой сердечной недостаточности и инсульте
- Механизм развития патологии сердца
- Симптомы острой сердечной недостаточности
- Как проводится при возникновении острой сердечной недостаточности неотложная помощь?
- Непрямой массаж сердца
- Инсульт как одна из причин летального исхода
- Основные симптомы острого нарушения кровообращения головного мозга
- Оказание доврачебной помощи
Первая медицинская помощь при острой сердечной недостаточности и инсульте должна быть оказана больному окружающими людьми своевременно, если возникает критическая ситуация. В мире очень высока смертность от этих грозных недугов.

Механизм развития патологии сердца
Сердечная недостаточность не считается самостоятельным заболеванием. Это синдром, который является результатом ряда длительно развивающихся недугов: тяжелой патологии клапанов сердца, проблем с коронарными сосудами, ревматическими пороками сердца, нарушением тонуса артерий, вен, капилляров при некомпенсированной артериальной гипертензии.
 Наступает такой момент, когда вследствие слабого перекачивания крови сердце не справляется со своей насосной функцией (полноценное нагнетание, снабжение кровью всех систем организма). Возникает дисбаланс между потребностью организма в кислороде и его доставкой. Сначала падение сердечного выброса происходит при физической нагрузке. Постепенно эти патологические явления усиливаются. В конце концов, сердце начинает работать с трудом в состоянии покоя.
Наступает такой момент, когда вследствие слабого перекачивания крови сердце не справляется со своей насосной функцией (полноценное нагнетание, снабжение кровью всех систем организма). Возникает дисбаланс между потребностью организма в кислороде и его доставкой. Сначала падение сердечного выброса происходит при физической нагрузке. Постепенно эти патологические явления усиливаются. В конце концов, сердце начинает работать с трудом в состоянии покоя.
Сердечная недостаточность является осложнением других заболеваний. Ее появлению может предшествовать перенесенный ранее инфаркт миокарда, потому что каждый такой патологический случай — это гибель отдельного участка сердечной мышцы. В определенный момент при инфаркте оставшиеся жизнеспособными участки миокарда не справляются с нагрузкой. Существует достаточное количество больных, которые имеют легкую степень такой патологии, но они не диагностированы. Поэтому резкое ухудшение своего состояния они могут почувствовать внезапно.
Симптомы острой сердечной недостаточности
Основными проявлениями нарушений функций сердца являются:
- Самые яркие признаки этого синдрома — свистящее дыхание, ночной кашель, нарастающая одышка при движении, физической нагрузке, подъеме по лестнице. Появляется цианоз: кожа синеет, артериальное давление повышается. Пациенты ощущают постоянную усталость.
- При сердечной недостаточности быстро развивается сначала плотный периферийный отек ног, а затем отекают нижняя часть живота и другие части тела.
 Люди, которые заметили у себя такие клинические признаки, должны немедленно обратиться к врачу и рассказать о своей проблеме. По назначению специалиста они пройдут диагностику. При возникновении сердечной недостаточности у пациента очень эффективным является кардиографическое исследование, по результатам которого врач-кардиолог может определить наличие либо отсутствие структурных нарушений сердечной мышцы. Если имеется заболевание, будет назначено необходимое лечение по схеме с целью нормализации метаболизма миокарда и сердечного выброса за счет подбора рациональной терапии.
Люди, которые заметили у себя такие клинические признаки, должны немедленно обратиться к врачу и рассказать о своей проблеме. По назначению специалиста они пройдут диагностику. При возникновении сердечной недостаточности у пациента очень эффективным является кардиографическое исследование, по результатам которого врач-кардиолог может определить наличие либо отсутствие структурных нарушений сердечной мышцы. Если имеется заболевание, будет назначено необходимое лечение по схеме с целью нормализации метаболизма миокарда и сердечного выброса за счет подбора рациональной терапии.
Сердечное заболевание хорошо поддается лечению, если диагноз поставлен своевременно. В этом случае больного легче лечить, болезнь удается компенсировать. Если он получает правильное лечение, сердечно-сосудистая система пациента может многие годы успешно функционировать. Если течение болезни затягивается, так как пациент не идет к врачу и не лечится, ситуация усугубляется. Организм больного страдает от нехватки кислорода, происходит постепенное отмирание тканей организма. Если больной не получит незамедлительное лечение, он может потерять жизнь.
Как проводится при возникновении острой сердечной недостаточности неотложная помощь?
При этой патологии полноценная работа сердца, функции системы кровообращения могут быть нарушены в течение нескольких часов и даже минут. Иногда признаки патологии развиваются постепенно. Появляются умеренная боль и дискомфорт. Люди не понимают, в чем дело. Они слишком долго ждут, прежде чем обращаются за помощью к врачу. Только неотложные меры в этой ситуации могут спасти больному жизнь. Немедленно после возникновения клинических симптомов сердечной недостаточности нужно вызвать бригаду скорой медицинской помощи. Медики примут необходимые меры и предложат пациенту обязательную госпитализацию.
 В ожидании специалистов нужно оказать доврачебную помощь больному:
В ожидании специалистов нужно оказать доврачебную помощь больному:
- Поскольку паника может навредить, пациента нужно постараться упокоить, чтобы у него исчезли тревожность и чувство страха.
- Должен быть обеспечен приток свежего воздуха, поэтому окна нужно открыть.
- Больного следует освободить от одежды, которая стесняет его дыхание. Ворот рубашки должен быть расстегнут, а галстук — развязан.
- При горизонтальном положении тела в результате скопления крови в легких и недостатка воздуха у пациента усиливается одышка. Поэтому больной должен находиться в промежуточном положении между позой лежа и сидя (т. е. полусидя). Это помогает разгрузить сердце, уменьшить одышку и отек.
- Затем с целью сокращения общего объема крови, циркулирующей в организме, нужно пережать вены. Для этого на несколько минут накладывается венозный жгут на обе руки выше локтя и на бедра.
- 1 таблетка нитроглицерина под язык каждые 10 минут дается с целью купирования приступа. Но нельзя давать более 3-х таблеток.
- Артериальное давление должно быть под постоянным контролем.
- Эта патология в значительной мере снижает самочувствие больного с сердечно-сосудистым заболеванием. Нередко шансы пациента сохранить жизнь зависят от людей, оказавшихся рядом в критический момент.
- Если произошла остановка сердца, окружающие люди должны делать непрямой массаж сердца до прибытия медицинской бригады с целью возвращения к жизни больного.
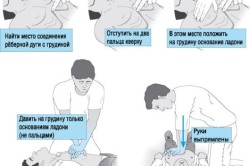
Непрямой массаж сердца
Поскольку на мягкой кровати его выполнение является малоэффективным, больной должен лежать на жестком щите, полу либо земле. Руки накладывают на центральную часть грудной клетки. Она несколько раз резко сдавливается. В результате уменьшается объем грудной клетки, выдавливается кровь из сердца в легкие и большой круг кровообращения. Это позволяет восстановить насосную работу сердца и нормальную циркуляцию крови.
Инсульт как одна из причин летального исхода
Нередко больные, окружающие люди симптомы инсульта принимают просто за признаки плохого самочувствия. Странное и необычное поведение человека они объясняют реакцией на погоду, усталостью. Но если окружающие будут внимательны, симптомы инсульта удастся распознать своевременно. Жизнь пациента можно спасти, если будет незамедлительно оказана квалифицированная медицинская помощь.
Основные симптомы острого нарушения кровообращения головного мозга
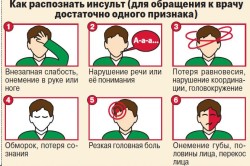 Развитие инсульта можно заподозрить, если появились некоторые проблемы:
Развитие инсульта можно заподозрить, если появились некоторые проблемы:
- Нужно попросить больного улыбнуться. Если случился инсульт, одна сторона лица не слушается человека, улыбка получится кривой, напряженной.
- Кончик языка меняет свое правильное положение и отклоняется в сторону.
- Поскольку при инсульте мышцы становятся слабыми, больной не сможет поднять руки с закрытыми глазами даже на 10 секунд.
- В ответ на вашу просьбу повторить какую-либо простую фразу пациент не сможет этого сделать, потому что при этой патологии восприятие речи и произношение осмысленных слов нарушены.
Если человек не смог выполнить такие действия либо делает это с трудом, необходимо срочно вызывать медицинскую бригаду.
Оказание доврачебной помощи
Первая помощь при инсульте:
- Пациент должен находиться в горизонтальном положении. Его голову нужно повернуть набок. Одежда, которая стесняет дыхание, должна быть расстегнута.
- Голову следует охладить ледяным пакетом, холодным мокрым полотенцем либо продуктами из морозильника.
- Перемещать больного категорически запрещается.
- Нужно следить за состоянием его дыхания, пульса, показателями артериального давления.
- Медицинскую помощь больному необходимо оказать в течение трех часов после того, как случился инсульт.
Каждый человек должен владеть навыками ПМП (первой медицинской помощи).
Часто драгоценное время бывает потеряно в результате ожидания приезда бригады медиков. Своей жизни лишились многие больные, потому что очевидцы приступа сердечной недостаточности либо инсульта не сумели оказать им доврачебную помощь. Поэтому каждому человеку нужно научиться оказывать доврачебную помощь при инсульте, инфаркте, сердечной недостаточности.
Использованные источники:
Хроническая сердечная недостаточность и ишемический инсульт
Абстракт. Хроническая сердечная недостаточность (ХСН) является одной из ведущих причин госпитализации, заболеваемости и смертности во всем мире. В настоящем обзоре обобщены современные данные о ХСН как о факторе риска развития ишемического инсульта. ХСН ассоциирована с повышенным риском тромбообразования и сопровождается 2–3-кратным повышением риска развития инсульта. Более того, инсульт у пациентов с ХСН ассоциирован с неблагоприятным исходом и высоким уровнем летальности. Имеющиеся данные о дополнительных «сосудистых» факторах риска развития инсульта у пациентов с ХСН противоречивы и в основном получены по результатам когортных исследований или ретроспективных анализов. Согласно современным стандартам по оказанию медицинской помощи, пациентам с ХСН и сопутствующей фибрилляцией предсердий показано назначение антикоагулянтов, однако нет рекомендаций в отношении проведения антикоагулянтной терапии у пациентов без аритмии. Для определения влияния раннего выявления и оптимального лечения ХСН на уменьшение неврологических и нейропсихологических последствий инсульта необходимо проведение проспективных исследований.
Согласно определению, сердечной недостаточностью называют неспособность сердца снабжать ткани организма необходимым количеством крови, которое соответствует их потребностям. К клиническим симптомам сердечной недостаточности относятся одышка в покое или при нагрузке, утомляемость, усталость и отеки голеней. Кроме того, у пациентов выявляют типичные признаки сердечной недостаточности (тахикардию, тахипноэ, хрипы в легких, плевральный выпот, повышенное яремное венозное давление, периферические отеки и гепатомегалию) и объективные признаки структурных или функциональных патологических изменений сердца (например, кардиомегалию, сердечные шумы, изменения на эхокардиограмме и повышение уровня натрийуретического пептида) [1]. Различают систолическую и диастолическую дисфункции, при этом последняя встречается не менее чем у одной трети всех пациентов с сердечной недостаточностью. В то время как у пациентов с сердечной недостаточностью и систолической дисфункцией фракция выброса (ФВ) снижается, у пациентов с диастолической дисфункцией ФВ не изменяется, но повышается конечно-диастолическое давление в желудочках сердца. Хроническая сердечная недостаточность (ХСН) может быть обусловлена врожденными аномалиями или развиваться на фоне приобретенных заболеваний. Основными факторами риска развития ХСН являются артериальная гипертензия, инфаркт миокарда, пороки сердца, сахарный диабет и фибрилляция предсердий (ФП) [2]. Сердечная недостаточность встречается приблизительно у 1–2% всего взрослого населения развитых стран; с возрастом ее распространенность резко повышается. На сегодняшний день один из 10 человек в возрасте старше 80 лет страдает ХСН, а пожизненная распространенность ХСН составляет 1 из 5 случаев среди лиц в возрасте старше 40 лет [1, 2]. Таким образом, в ближайшие годы в связи со старением населения абсолютное число пациентов с ХСН будет увеличиваться.
Сердечная недостаточность является наиболее распространенной причиной госпитализации у пациентов старше 65 лет [3]. Пятилетняя выживаемость составляет ≈35% [4, 5]. Систолическая дисфункция ассоциирована с общим годовым уровнем смертности от 15 до 19%, а диастолическая дисфункция — с годовым уровнем смертности от 8 до 9% [3]. При ограничении повседневной активности у людей с ХСН (эквивалент III функционального класса по классификации Нью-Йоркской кардиологической ассоциации) 1-летняя выживаемость составляет 55%, а если симптомы ХСН возникают в покое (IV функциональный класс по классификации Нью-Йоркской кардиологической ассоциации), 1-летняя выживаемость составляет всего 5–15%.
Таким образом, в среднем прогноз у пациентов с ХСН более неблагоприятный, чем у мужчин с раком кишечника [6] или женщин с раком груди [6, 7]. Распространенность сопутствующей ФП при ХСН составляет от 10 до 17% и возрастает при увеличении диаметра левого предсердия и повышении функционального класса по классификации Нью-Йоркской кардиологической ассоциации, достигая почти 50% у пациентов с IV функциональным классом по классификации Нью-Йоркской кардиологической ассоциации [8]. Это актуально, поскольку ФП ассоциирована с повышением риска развития инсульта и уровня летальности пациентов с ХСН [9, 10].
Инсульт как следствие ХСН
ХСН является частой причиной развития ишемического инсульта [2, 11]. Было описано несколько патофизиологических механизмов его развития (таблица 1).
Наиболее распространенной причиной развития кардиоэмболического инсульта у пациентов с ХСН считают повышенное тромбообразование, связанное с ФП или гипокинезией левого желудочка (ЛЖ) [12, 13]. Вследствие активации симпатической вегетативной нервной системы и ренин-ангиотензин-альдостероновой системы у пациентов с ХСН развивается состояние гиперкоагуляции, повышается агрегация тромбоцитов и снижается фибринолитическая активность [9, 14]. Кроме того, имеются данные об эндотелиальной дисфункции у пациентов с ХСН, изменении реологии крови, связанной с повышением скорости кровотока и нарушением церебральной ауторегуляции [15, 16]. Наряду с причинно-следственной связью между ХСН и ишемическим инсультом, обе указанные нозологические формы представляют собой проявления одинаковых основополагающих факторов, таких как артериальная гипертензия и сахарный диабет [17]. Таким образом, у пациентов с ХСН повышен риск развития инсульта, обусловленного атеросклерозом крупных артерий или окклюзией мелких сосудов. Более того, у пациентов с симптомным стенозом сонных артерий, объем ипсилатерального ишемического очага был больше у пациентов с ХСН и систолической дисфункцией [18]. Кроме того, артериальная гипотензия у пациентов с ХСН может быть дополнительным фактором риска развития инсульта [19]. До сих пор неизвестно, является ли нарушение цереброваскулярной ауторегуляции у пациентов с ХСН [15] значимой причи-ной развития инсульта. Таким образом, наличие ХСН четко ассоциировано с риском развития ишемического инсульта. Вполне вероятно, что при ХСН в первую очередь развивается эмболический вариант инсульта, однако необходимо учитывать возможность развития и других патогенетических вариантов инсульта.
Таблица 1. Механизмы высокого риска развития инсульта у пациентов с хронической сердечной недостаточностью
Распространенность инсульта среди пациентов с ХСН
Согласно эпидемиологическим данным, результатам когортных исследований и исследований серий случаев, приблизительно 10–24% всех пациентов с инсультом страдают ХСН [20–23], в то время как ХСН считается вероятной причиной инсульта примерно у 9% всех пациентов [24]. Тем не менее, эпидемиологические данные о распространенности и частоте развития инсульта у пациентов с ХСН ограничены в связи с различным дизайном опубликованных исследований и отличающимися клиническими характеристиками пациентов с ХСН. Данные исследования Framingham Study [25] и недавно проведенного когортного исследования [26] показали, что риск развития ишемического инсульта в 2–3 раза выше у пациентов с ХСН, чем у пациентов без ХСН. Согласно результатам недавно проведенного популяционного проспективного исследования Rotterdam Scan, риск развития инсульта максимален в течение 1 месяца после постановки диагноза сердечной недостаточности (отношение рисков [ОР]=5,8; 95% доверительный интервал [ДИ] от 2,2 до 15,6), а затем снижается в течение 6 месяцев [27]. В 1990-е гг., согласно данным проспективных исследований ХСН и нескольких последующих анализов крупных испытаний ХСН, годовая частота развития инсульта составила от 1,3 до 3,5%, но приблизительно 10–16% зачисленных в исследования пациентов с ХСН имели сопутствующую ФП, как впоследствии уточнили P.M. Pullicino и соавт. [12]. Согласно мета-анализу результатов 15 клинических исследований и 11 когортных исследований, опубликованных до 2006 г. [28], от момента появления симптомов ХСН частота развития инсульта составляет 18 и 47 случаев на 1000 пациентов с ХСН в течение 1 и 5 лет соответственно.
Тем не менее достоверность этого мета-анализа ограничена, поскольку отсутствовали данные о ФВ ЛЖ, распространенности ФП и медикаментозной профилактике инсульта. В 2007 г. при анализе подгрупп многоцентрового проспективного испытания Sudden Cardiac Death in Heart Failure Trial (SCD-HeFT) было продемонстрировано, что среднегодовая частота развития инсульта у 2114 пациентов с ХСН без ФП составила 1%, несмотря на то что треть всех пациентов получали антикоагулянтную терапию, а остальные две трети получали антиагрегантные препараты [17]. Наиболее важным ограничением этого анализа является то, что первоначально инсульт не рассматривался как первичная конечная точка или не учитывался при оценке комитетом по оценке критических событий. В проспективном рандомизированном испытании Warfarin and Antiplatelet Therapy in Chronic Heart Failure (WATCH) приняли участие 1587 пациентов с ХСН, ФВ ЛЖ 35% и сохраненным синусовым ритмом (СР). В течение периода наблюдений средней продолжительностью 21 месяц, исследование применения варфарина без контроля плацебо было ассоциировано с развитием меньшего числа нефатальных инсультов, чем на фоне приема аспирина или клопидогрела (0,6 и 2,3% соответственно) [29]. Тем не менее испытание было досрочно остановлено в связи с медленным набором пациентов, что ограничивало его информативность.
Кроме того, в соответствии с результатами ретроспективных исследований, у пациентов с ХСН, перенесших инсульт, риск развития повторного инсульта составляет от 9–10% в год [24]. Ретроспективный анализ медицинской документации из Олмстед Каунти, Миннесота показал, что у пациентов с ХСН, перенесших инсульт, отношение шансов (ОШ) развития повторного инсульта составляет 2,1 (95% ДИ от 1,3 до 3,5) по сравнению с пациентами, перенесшими инсульт без ХСН [26]. По результатам 5-летнего наблюдения, выявили аналогичную закономерность (ОШ=2,2, 95% ДИ от 0,96 до 5,2) развития повторного инсульта у пациентов из Финляндии при возникновении первого инсульта в возрасте до 49 лет [30]. В целом у пациентов с ХСН риск развития ишемического инсульта в 2–3 раза выше, чем у пациентов без ХСН.
Дополнительные факторы риска развития инсульта у пациентов с ХСН
Современные данные о дополнительных факторах риска развития инсульта при сердечной недостаточности в первую очередь основаны на результатах ретроспективных, когортных исследований, или post hoc анализах крупных клинических испытаний. Вместе с тем между результатами этих исследований существуют значительные противоречия [31]. Изучение данных из Олмстед Каунти показало, что наличие ранее перенесенного инсульта, пожилой возраст и сахарный диабет являются значимыми факторами риска развития инсульта у 630 пациентов с сердечной недостаточностью [26], в то время как ФП или артериальная гипертензия в анамнезе не достигли статистической значимости по результатам многофакторного анализа. Хотя такие результаты можно объяснить тем, что это популяционное исследование было недостаточно крупным, чтобы обнаружить такие связи, ретроспективный анализ проспективного исследования Survival and Ventricular Enlargement (SAVE) также показал отсутствие значимого влияния артериальной гипертензии (и сахарного диабета) на развитие инсульта у 2231 пациента с ХСН [32]. В отличие от этих данных, в проспективном исследовании SCD-HeFT при рандомизации 2144 пациентов с ХСН без ФП выявили, что ОШ развития инсульта составило 1,9 (95% ДИ от 1,1 до 3,1) при наличии артериальной гипертензии [17].
Кроме того, наличие артериальной гипертензии было ассоциировано с повышенным риском госпитализации по поводу инсульта (ОШ=1,4; 95% ДИ от 1,01 до 1,8) у 7788 пациентов с сердечной недостаточностью в испытании Digitalis Investigation Group [33]. Как сообщалось ранее, данные Олмстед Каунти показали значимую, но умеренную связь между риском развития инсульта и пожилым возрастом (ОР=1,04; 95% ДИ от 1,02 до 1,06) [26]. Кроме того, первичный анализ исследования SAVE продемонстрировал аналогичные результаты (ОР=1,18; 95% ДИ от 1,05 до 1,3; на каждые 5 лет жизни) [32]. Тем не менее результаты исследования Framingham study показали, что повышение риска развития инсульта в пожилом возрасте не связано с наличием ХСН [13, 34]. В исследовании Framingham study наличие ФП было ассоциировано с повышением риска развития инсульта в 2 раза у пациентов с сердечной недостаточностью и достигло статистической значимости для женщин [13]. Различная оценка ФП может объяснить противоречивые результаты дальнейших отчетов о связи между ФП и инсультом у пациентов с ХСН [26].
Интересно, что ретроспективный анализ исследования Studies of Left Ventricular Dysfunction (SOLVD) также продемонстрировал наличие значимых половых различий у пациентов с ХСН без ФП. В то время как у 5457 мужчин с ХСН риск тромбоэмболических событий был повышен в пожилом возрасте, при наличии артериальной гипертензии, сахарного диабета и ранее перенесенного инсульта, у 958 женщин с ХСН риск развития инсульта коррелировал с наличием сахарного диабета и снижением ФВ [35]. Кроме того, результаты исследования SAVE показали, что ОР развития инсульта при снижении ФВ ЛЖ на 5% составляет 1,2 (95% ДИ от 1,02 до 1,4), а в исследовании SCD-HeFT обнаружили повышение риска развития тромбоэмболических осложнений при ФВ ЛЖ ≤20% без внесения поправки на пол [17]. В исследовании Олмстед Каунти выявили обратную тенденцию: для ФВ ЛЖ
Использованные источники:
