Как убрать воду из живота при сердечной недостаточности
Асцит как ведущий симптом застойной сердечной недостаточности
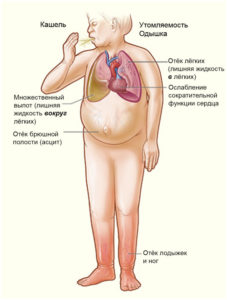
Асцит при сердечной недостаточности – это довольно частое явление, которое сигнализирует о прогрессировании патологии сердца и сосудов. Характеристика «застойная» СН подразумевает накопление крови в печени, нижних конечностях и легких. Такие условия возникают, когда сердце теряет способность перекачивать необходимый организму объём крови.
Восстановление функционирования этого жизненно важного органа требует больших усилий как со стороны врача, так и пациента.
Что такое асцит?
Асцит (водянка) – это состояние, когда происходит накопление жидкости в брюшной полости.
Вероятные причины асцита:
- перитонит;
- алкогольный цирроз печени;
- рак печени;
- хронический панкреатит;
- гепатиты;
- рак поджелудочной железы;
- рак яичника, сердечная недостаточность;
- перикардит;
- неходжскинская лимфома;
- карциноматоз.
Причина образования асцита при хронической сердечной недостаточности
Органы живота находятся в оболочке, которая называется брюшиной. Брюшная полость в норме содержит небольшое количество жидкости (около 20 мл), объём которой может варьировать у женщин в зависимости от фазы менструального цикла. Аномальное увеличение ее количества возникает по разным причинам, одна из которых — хроническая сердечная недостаточность. При этом заболевании жидкость застаивается еще в грудной клетке и нижних конечностях.
- увеличение живота
- быстрый набор веса
- боль в животе
- одышка
- метеоризм
- тошнота
- быстрая утомляемость
- ограничение привычной физической нагрузки
- кахексия
Помимо симптомов асцита, ХСН имеет следующие признаки:
- диспноэ (одышка) при нагрузке или в покое;
- слабость, вялость;
- отеки ступней, лодыжек и ног
- учащенное сердцебиение;
- неспособность выполнять привычные физические нагрузки;
- постоянный кашель со светлой или розоватой мокротой;
- необходимость помочиться ночью;
- потеря аппетита или тошнота;
- акроцианоз;
- неспособность сконцентрироваться, рассеянность;
- боль в груди;
- внезапные приступы удушья с кашлем и отделение пенистой розовой мокроты.
Осложнения хронической сердечной недостаточности:
- образование грыж вследствие повышенного внутрибрюшного давления;
- спонтанный бактериальный перитонит.
Динамическое наблюдение пациента с асцитом
Для диагностики характера, причины и степени тяжести водянки необходимы такие лабораторные и инструментальные исследования:
- общеклинические исследования (общий анализ крови, мочи, содержание глюкозы и белка в сыворотке, печеночные пробы, коагулограмма);
- тестирование на гепатиты В и С;
- рентген грудной и брюшной полостей (позволяет оценить количество жидкости, и проверить наличие гидроторакса);
- УЗИ ОБП позволяет обнаружить наличие выпота на ранних стадиях, вплоть до 5-10 мл;
- анализ асцитической жидкости, который проводится по таким критериям: эритроциты, лейкоциты, белок;
- микроскопия – позволяет определить наличие патологических клеток;
- бактериологические исследование – микроскопия и бакпосев.
Для анализа жидкости, которая находится в брюшной полости, необходимо провести абдоминальный парацентез (лапароцентез).
Этот наиболее информативный метод диагностики также может играть роль лечебной процедуры.
Ведение пациента с сердечной недостаточностью требует внимательного наблюдения. Для этого выполняются такие диагностические мероприятия:
- электрокардиография дает информацию об изменениях характера сердечного ритма (ускорение или нерегулярность), свидетельствует о патологической проводимости вследствие нарушения работы пейсмейкеров или утолщения стенок сердца. Также ЭКГ позволяет оценить последствия инфаркта миокарда;
- эхококардиография – это запись шумов, производимых сердцем с помощью УЗИ-аппарата. Благодаря этому методу кардиолог оценивает работу клапанов, сердечной мышцы и тока крови;
- сцинтиграфия миокарда с велоэргометрией (если нагрузка не противопоказана) – позволяет оценить кровоснабжение венечными сосудами и их реакцию на стресс.
Консервативная и хирургическая помощь больному
Пациент с СН, у которого развились отеки, требует немедленной госпитализации в кардиологический стационар.
Комплекс действий, направленных на помощь больному с асцитом, предусматривает:
- лечение основного заболевания;
- ограничение употребления соли;
- восполнение дефицита белка;
- терапия диуретиками;
- лапароцентез.
Терапия ХСН:
- ингибиторы АПФ: расширяют сосуды, понижают давление, улучшают кровоток и уменьшают нагрузку на сердце;
- Блокаторы рецепторов к ангиотензину: принцип действия сходен с предыдущим препаратом. Назначаются при непереносимости ингибиторов АПФ;
- Бета-блокаторы: замедляют частоту сердечных сокращений;
- Диуретики: выводят жидкость, формирующую отеки, благодаря чему понижают давление и улучшающие дыхание
- Дигоксин: усиливает сокращения сердца, урежая их;
- Нитроглицерин: улучшает кровоток в миокарде;
- Статины: применяются для лечения атеросклероза;
- Антикоагулянты: нормализируют свертывание крови;
С терапевтической целью пункцию брюшной полости производят в таких случаях:
- нарушение дыхательной деятельности;
- боль в брюшной полости вследствие давления жидкости (абдоминальный компартмент-синдром);
- неудача консервативной терапии;
Техника проведения парацентеза:
- Обработка операционного поля антисептиками.
- Инфильтрация кожи в месте будущей пункции анестетиком.
- Маленький надрез скальпелем для введения катетера (выполняется под пупком или по обе его стороны).
- Введение катетера в брюшную полость.
- Аспирация жидкости (выполняется очень медленно, в пределах 5 литров за раз).
- Удаление катетера.
- Обработка антисептиком и наложение стерильной повязки на место пункции.
- УЗИ-контроль.
Во время лечебного парацентеза обязательно проводится забор перитонеальной жидкости для цитологического и биохимического анализа для уточнения его генеза.
Лапароцентез может осложняться образованием спаечного процесса и инфицирования, поскольку является вмешательством в стерильную среду брюшной полости.
Аспирацию жидкости проводят по необходимости повторно. Однако потребность возобновлять пункции говорит о том, что патологический процесс прогрессирует и не поддается лечению. В таком случае важно оказать полноценную паллиативную помощь, облегчить страдания, сделать жизнь больного максимально комфортной и подготовить к достойному уходу.
Выводы
Прогноз относительно здоровья и жизни больного, у которого развился асцит при сердечной недостаточности, можно улучшить, приняв активные терапевтические действия. Однако, несмотря на достижения современной медицины, он остается неблагоприятным. Наличие сопутствующей патологии, возраст, сложные нарушения сердечного ритма, высокая артериальная гипертензия и наличие выпота в плевральной полости, говорят о том, что летальный исход неизбежен. В таком случае важно обеспечить достойное завершение жизненного пути и облегчить страдания больному.
Использованные источники:
Отек живота при сердечной недостаточности
Отек живота: причины и лечение
Что такое отечность живота и отчего она развивается?
Заболевание, характеризующееся скоплением в брюшной полости избыточного количества жидкости и приводящее к отеку живота, называется асцит. В процессе развития патологии у больного происходят изменения в фигуре, и первым ярким признаком становится увеличение живота.
Если больной находится в лежачем положении, живот его как бы распластывается с выпиранием боковых поверхностей. При нахождении в вертикальном положении раздутую брюшную полость можно сравнить с беременностью, настолько он бывает велик. При этом пупок у большинства пациентов выпучен.
Признаком асцита, вызванного прогрессирующей портальной гипертензией, является проступающая венозная сеть с размещенными коллатералями вокруг пупка. Так называемое «солнышко» образуется из-за вен, отходящих от него в разные стороны. Асцит у женщин, вызванный болезнью яичников, в домашних условиях лечат прикладыванием примочек с использованием отвара ромашки аптечной.
Причин, по которым может отекать живот, несколько:
— нарушение оттока лимфы;
— наличие стремительно растущей опухоли.
Диагностика асцита
Важным этапом в диагностике асцита выступает выявление причин, спровоцировавших заболевание. Основное заболевание, имеющее свои характерные признаки, дополняется застоем в легких и периферическими отеками.
Если факторами развития отечности живота оказались цирроз печени и портальная гипертензия, болезнь может сопровождаться кровотечением из лопнувших варикозных вен пищевода. В случае почечной недостаточности асцит дополняется отеками подкожной клетчатки.
У больных, страдающих сердечной недостаточностью, отекает не только живот, но и стопы, и голени. Кардиолог определяет симптомы поражения миокарда, а из результатов ЭКГ становится понятно, что нарушен сердечный ритм.
Как лечится отечность живота?
Лечение асцита начинается с терапии основного заболевания. Мочегонные средства назначают для ускорения выведения скопившейся жидкости. Нарушенный водно-солевой обмен корректируют и добиваются исчезновения портальной гипертензии. У мужчин основное лечение асцита яичек может дополняться их смазыванием касторовым маслом. Процедуру проводят утром и вечером в течение 14 дней. Затем делают недельный перерыв.
Если медикаментозный курс лечения оказался не эффективным, жидкость откачивают в ходе процедуры, именуемой как абдоминальный парацентез. Перед ее проведением больной опорожняет мочевой пузырь и принимает сидячее положение (в тяжелых случаях его укладывают набок).
Проводится лапароцентез, или пункция после введения местной анестезии по средней линии живота, соединяющей пупок и лобок, либо пупок и гребень подвздошной кости. За одну пункцию разрешается брать не более 6 л жидкости, избегая развития коллапса.
При значительной портальной гипертензии, справиться с которой никак не удается, врач может настоять на хирургическом вмешательстве, добиваясь уменьшения ее проявлений. В ходе операции создаются условия для всасывания скопившейся асцитической жидкости соседними тканями. Так, больному проводится оментогепатофренопексия – подшивание сальника к участкам диафрагмы и печени.
Отек живота: причины и лечение
Опасность повторных отечностей живота заключается в том, что последующие пункции могут привести к сращению сальника или кишок с передней стенкой брюшной полости. А это уже чревато ее воспалением и возможными тяжелыми осложнениями.
Что такое отечность живота и отчего она развивается?
Если больной находится в лежачем положении, живот его как бы распластывается с выпиранием боковых поверхностей. При нахождении в вертикальном положении раздутую брюшную полость можно сравнить с беременностью, настолько он бывает велик. При этом пупок у большинства пациентов выпучен.
Признаком асцита, вызванного прогрессирующей портальной гипертензией, является проступающая венозная сеть с размещенными коллатералями вокруг пупка. Так называемое «солнышко» образуется из-за вен, отходящих от него в разные стороны.
Описание:
Симптомы Сердечного отека:
Недостаточность левой половины сердца (инфаркт, деком-пенсированные пороки клапанного аппарата) приводит к венозному застою, повышению давления в системе малого круга кровообращения. Развивается застой крови в сосудах легких. Застойные явления в легочных сосудах сопровождаются гипоксией, снижением резистентности легочной ткани, склонностью к развитию условно-патогенной микрофлоры, пневмониям. Острая недостаточность мышечных сокращений левой половины сердца приводит к тяжелому отеку легких, асфиксии. летальному исходу.
Недостаточность функциональной активности правой половины сердца (инфаркт, миокардит. декомпенсированный порок) сопровождается повышением давления, венозным застоем в системе большого круга кровообращения. Отеки у животных в этом случае обнаруживают на участках тела, лежащих ниже области сердца, — в подкожной клетчатке живота, грудных и тазовых конечностей, подгрудка.
Хронически протекающая правосторонняя сердечная недостаточность сопровождается гипоксией паренхиматозных органов, развитием дистрофических изменений. Это одна из причин развития цирроза печени. портальной гипертензии. водянки брюшной полости (асцита).
Гипотензия, обусловленная сердечной недостаточностью, реф-лекторно вовлекает в ответную реакцию ренин-ангиотензин-альдостероновый механизм задержки воды. Возникающая гиперволемия усугубляет тяжесть процесса, способствуя большому накоплению транссудата в тканях.
Причиной застойного отека помимо сердечной недостаточности могут быть тромбоз вен, нарушение оттока межклеточной жидкости по лимфатическим коллекторам. Повышается гидродинамическое давление в венах, капиллярной сети, сосуды расширяются, прекращается отток межтканевой жидкости. Транссудации в очаге застоя способствуют возникающие гипоксия и ацидоз, благодаря развитию которых значительно возрастает проницаемость мембран, влекущая за собой выход не только жидкости, но и плазменного белка. Транссудат, сдавливая лимфатические протоки, препятствует лимфооттоку.
Использованные источники:
Отеки при сердечной недостаточности: как снять сердечные отеки
Ситуация, когда отекают ноги, вовсе не должна считаться нормальной. Даже если это происходит к вечеру, а вы целый день провели на ногах. Может статься, что таким симптомом проявляется у вас вовсе не заболевание вен, а патология сердца, о которой вы не догадывались.
Что такое «сердечные отеки» и когда они возникают
Заболеваний сердца существует много. Это и ишемическая болезнь сердца, при которой участок сердечной мышцы недостаточно кровоснабжается, и пороки сердца, когда одно из отверстий – между предсердием и желудочком, или между желудочком и идущими от него сосудами – становится или чересчур узким, или, наоборот, расширяется. К болезням сердца относятся также кардиомиопатия, при которой по неизвестным причинам нарушается нормальная структура миокарда, миокардиодистрофия, гипертоническая болезнь и другие.
 Все их объединяет то, что при отсутствии адекватного лечения они приводят к перегрузке сердечной мышцы, миокарда. Называется это сердечной недостаточностью. Когда она развивается постепенно, и затрагивает правый желудочек, формируются отеки. Они так и называются – отеки при правожелудочковой сердечной недостаточности.
Все их объединяет то, что при отсутствии адекватного лечения они приводят к перегрузке сердечной мышцы, миокарда. Называется это сердечной недостаточностью. Когда она развивается постепенно, и затрагивает правый желудочек, формируются отеки. Они так и называются – отеки при правожелудочковой сердечной недостаточности.
«Просто», при неосложненных болезнях сердца жидкость в коже скапливаться не будет. Это произойдет только в том случае, когда правый желудочек, работающий с большим кругом кровообращения, не сможет прокачивать стандартный объем крови и станет «оставлять» ее в сосудах.
Причины сердечных отеков
Отеки, как и сердечная (кардиальная) недостаточность, возникают не за один день. Вначале, в результате заболевания, происходит перегрузка правого желудочка. Повышенное давление в нем постепенно сообщается правому предсердию, в которое впадает 2 полые вены, собравшие венозную кровь от всего организма. В венах не развит мышечный слой, и они не могут протолкнуть нужный объем крови в правое предсердие, поэтому в них возникает застой. Это повышенное давление передается на более мелкие вены, и жидкость из них начинает постепенно выходить через стенку в ткани – возникают отеки. Поскольку больше всех страдают именно вены нижних конечностей – на них действует сила тяжести – первыми возникают сердечные отеки ног.
Когда жидкость застаивается в венозных сосудах, это значит, что к сердцу возвращается меньшее количество крови. Оно выбрасывает в аорту недостаточное количество этой важной жидкости, и тканям, получающим питание через артерии, отходящие от аорты, не хватает кислорода и питательных веществ. В ответ на это организм активирует защитный механизм:
- увеличивает активность симпатической нервной системы, из-за чего в кровь выбрасывается адреналин, суживающий сосуды и учащающий сердцебиение;
- активирует выделение гипоталамусом вазопрессина, который также уменьшает диаметр артерий и снижает количество выделяемой мочи;
- при суженных сосудах и меньшем количестве поступающей к почкам крови в организме задерживается еще больше жидкости;
- вследствие недостаточного поступления кислорода к тканям, к сосудам поступает команда увеличить промежутки между клетками;
- в результате в ткани выходит еще больше жидкости;
- если на предыдущей стадии ситуация не исправляется, то от гипоксии страдает и печень. Она вырабатывает меньше белков, которые, кроме прочего, удерживали в сосудах жидкость. И к гидростатическим отекам, которые были раньше, присоединяются еще и безбелковые отеки.
Описанный механизм начинается именно с правого желудочка только при:
- хронических заболеваниях дыхательных путей, приведших к дыхательной недостаточности: эмфиземе легких, хроническом бронхите, пневмосклерозе;
- недостаточности (то есть плохом смыкании) трехстворчатого клапана между правым предсердием и желудочком;
- недостаточности клапанов легочной артерии, куда выталкивает кровь правый желудочек;
- перикардите с появлением жидкости между сердцем и сердечной сумкой (страдает больше правый желудочек, так как левый желудочек является более сильным, и его сложнее сдавить).
Другие причины сердечных отеков – те, которые вызывают сначала левожелудочковую недостаточность, а потом, в результате повышения давления в малом круге кровообращения, и правожелудочковую недостаточность. Это:
- кардиосклероз – появление в сердце вместо сокращающихся мышечных клеток рубцовой ткани. Это обычно происходит после инфаркта миокарда;
- гипертоническая болезнь: преодолеть повышенное давление в артериях сердце может, только сильнее выталкивая в них кровь, в результате левый желудочек вначале увеличивает свою мышечную массу, а затем, наоборот, становится дряблым;
- кардиомиопатии – изменение структуры миокарда, происходящее по неизвестным причинам;
- миокардиодистрофии – группа заболеваний, при которых в мышце сердца нарушаются обменные процессы, и его функция ухудшается;
- митральный стеноз и недостаточность, пролапс митрального клапана – пороки сердца, при которых страдает клапан между левым предсердием и левым желудочком;
- многие врожденные пороки сердца;
- длительно существующие аритмии;
- воспалительные болезни сердца: эндокардит, миокардит;
- амилоидоз сердца.
Большинство этих заболеваний приводят к кардиальной недостаточности у людей старшего возраста, поэтому сердечные отеки (эдема) чаще наблюдаются у пожилых. Чем более выражена несостоятельность сердечной мышцы, тем более распространена эдема.
Как определить сердечные отеки
Определить, есть отеки или нет, несложно. Нужно только придавить мягкие ткани к подлежащей кости и пронаблюдать за образовавшейся ямкой: при эдеме она не исчезает в течение 30 секунд или дольше.
Симптомы сердечных отеков определяют вначале на ногах. Для этого нужно, чтобы человек лежал, а его нижние конечности не были приподняты над уровнем туловища. Далее пальцем надавливают на нижнюю треть голени с внутренней ее стороны, там, где кость не покрыта толстым слоем клетчатки. Оценивают время расправления именно этой ямки, легонько проводя над этой областью, начиная от не вдавленной кожи. Если в месте нажатия чувствуется (даже если не видно) «провал», сохраняющийся дольше 1 минуты, это означает, что имеется явный отек (бывают еще отечность скрытая, но она выявляются по-другому, в условиях медицинского учреждения).
Явная эдема может быть лимфатического происхождения (лимфедема), возникать при варикозной болезни вен, почечной недостаточности и в результате недостаточной выработки/поступления в организм белков.
Отеки сердечного происхождения отличаются:
- преимущественным расположением на голенях и (чуть меньше) стопах. При декомпенсированной кардиальной недостаточности они «поднимаются» снизу вверх, достигая живота, поражая руки, но до лица они доходят в крайних случаях;
- симметричностью;
- постепенным развитием;
- плотностью;
- безболезненностью;
- неподвижностью;
- синеватым оттенком холодной кожи в области отека;
- нарастанием к вечеру и уменьшением степени к утру.
Кроме этого, о сердечном происхождении отеков говорят такие симптомы:
- учащение дыхания сначала при физической нагрузке, а потом, при сердечной недостаточности 2A или выше – в покое;
- аритмия – постоянная или периодическая;
- ощущение давления, сжатия, жжения за грудиной;
- повышенная утомляемость;
- посинение губ, носогубного треугольника, пальцев на руках и ногах;
- тяжесть в правом подреберье;
- головные боли, головокружения при неизмененных сосудах головы и шеи и исключением неврологом заболеваний нервной системы.
Венозные и лимфатические отеки имеют одно характерное отличие: они не симметрично расположены на обеих конечностях. Поэтому наиболее часто возникает вопрос отличия сердечных и почечных отеков. Опишем их в таблице:
Использованные источники:
Почему при болезнях сердца развивается асцит
Асцит – скопление серозной жидкости, светло-желтой или прозрачной, в брюшной полости.
Брюшная полость расположена ниже грудной клетки и отделяется от нее диафрагмой.
Причины
Принцип формирования асцита схож с тем, как формируется отек, на любом другом участке тела, – то есть из-за дисбаланса внутреннего и наружного давления. По-другому говоря, портал высокого давления, увеличивается, а количество альбумина (белка находящегося в крови) уменьшается, что и способствует скоплению жидкости в брюшной полости.
Вызвать образование асцитной (перитонеальной) жидкости могут такие патологические состояния, как болезни печени, рак любой этиологии, застойная сердечная недостаточность , почечная недостаточность.
 Застойная сердечная недостаточность может привести к образованию асцита
Застойная сердечная недостаточность может привести к образованию асцита
Самая частая причина асцита – цирроз печени. Хотя точный механизм развития асцита до сих пор непонятен, большинство ученых-медиков предполагают, что всему виной портальная гипертензия ( повышенное давление в потоке крови печени).
Реже, но бывает, что асцит развивается без цирроза, но при другой тяжелой патологии печени, например, в случае образования в этом органе опухоли, которая, при разрастании, может начать давить на кровеносные сосуды, мешая нормальному кровотоку и провоцируя скопление перитонеальной жидкости в брюшной полости.
Хотя развитие асцита чаще всего происходит при опухолях органов брюшной полости, его может вызвать и рак любого другого органа (например, рак молочной железы, рак яичников, рак легких, рак сердца и т.д.).
Еще одна причина асцита – панкреатит. Как острый, так и хронический панкреатит, а также травма поджелудочной железы в конечном счете приводят к образованию в брюшной полости асцитной жидкости.
Асцит при застойной сердечной недостаточности бывает значительно реже, но это все же иногда случается.
Причиной развития асцита, при болезнях сердца, становится такой факт, как замедление кровотока, а значит, застой крови в сердечных камерах ( хроническая сердечная недостаточность ). Избыточное количество крови (жидкости) с которым сердце не может справиться, должно где-то скапливаться, и оно скапливается, как правило, в венах ног и в брюшной полости.
Симптомы
При небольшом (мягком) асците, когда количество асцитной жидкости не превышает 100–400 мл, чаще всего симптомов не бывает.
Однако чем жидкости в брюшной полости больше, тем симптомы становятся все более явственными. Общие признаки асцита следующие:
- Увеличение живота и объема талии
- Боль в животе
- Одышка
Симптомы при застойной сердечной недостаточности
- Быстрая утомляемость
- Слабость
- Увеличение живота
- Отеки ступней, икр, бедер
- Нарушение дыхания
- Ночные приступы удушья
- Набор веса
- При кашле выделяется розовая мокрота (этот симптом может и отсутствовать)
- В пожилом возрасте – деменция
Типы и диагностика
Традиционно асцит разделяют на два типа:
Классификацию основывают на количестве белка, обнаруженного в асцитной жидкости. Цель подобного разделения – идентификация причины асцита. Однако в последнее время доказано, что этот подход не дает точных результатов. Поэтому в последние годы, для точной диагностики причин асцита, стали проводить сравнительный анализ количества альбумина в крови и асцитной жидкости.
Не забывают врачи и о давно зарекомендовавших себя, известных с тех пор, как появились первые лекари, методах, называющихся пальпацией (ощупывание) и перкуссией (простукивание).





Лечение
Главным лечебным подходом при асците, является борьба с заболеванием, вызвавшим образование асцитной жидкости.
Однако есть методы лечения и самого асцита, и это, главным образом:
Диета – больному назначают рацион, при котором ограничивается потребление соли – не более 2 гр. в сутки. Однако, как видно из практики, одна лишь эта мера не дает значительного облегчения состояния больного.
Мочегонные препараты – применение мочегонных позволяет увеличить вывод воды и лишней соли из почек. Чаще всего используют такой диуретик, как фуросемид. Однако многое зависит от причины асцита и переносимости организмом тех или иных лекарств, поэтому самостоятельно это лекарство применять не рекомендуется.
 Терапевтический парацентез значительно облегчает жизнь больного
Терапевтический парацентез значительно облегчает жизнь больного
Терапевтический парацентез – назначают больным, которым применение диеты и диуретиков не принесло облегчения. Выполняется данная процедура врачом; смысл ее состоит в том, что больному, при соблюдении максимальной стерильности, в брюшную область, вводят специальную иглу, через которую выкачивают асцитную жидкость. Обычно отбор 4-5 литров асц.жидкости не вызывает никаких побочных эффектов. Для пациентов со злокачественным асцитом, на которых не действуют диуретики, эта процедура является хорошей альтернативой.
Хирургическое вмешательство – когда вышеописанные методы не приносят результатов, может быть назначена операция, во время которой через вену на шее (внутренняя яремная вена), используя местную анестезию, вводятся портосистемные шунты, уменьшающие давление на сердце. Эта процедура довольно сложная и перенести ее могут пациенты, хорошо реагирующие на агрессивное лечение. Если все проходит удачно, то после операции становится возможным полное исключить применения диуретиков. Однако кандидатов для такого лечения подбирают с большой тщательностью, и выполняют процедуру крайне редко, так как во время операции ослабленные больные могут погибнуть.
Осложнения
У всех больных, имеющих асцит, есть проблемы с дыханием, и чем асцит больше, тем сильнее жидкость давит на диафрагму и тем труднее человеку дышать.
Инфицирование асцита – одно из частых и серьезнейших осложнений. У пациентов с асцитом связанным с портальной гипертензией, бактерии из кишечника могут спонтанно вторгнуться в перитонеальную жидкость и вызвать ее инфицирование. В таких случаях ставится диагноз – спонтанный бактериальный перитонит. Из-за того, что в асцидной жидкости почти нет антител, иммунный ответ на ее инфицирование весьма ограничен, то есть внешних признаков инфицирования (например, повышения температуры тела) не наблюдается, и узнать о болезненном процессе можно только из показаний анализа крови или анализа перитонеальной жидкости.
Гепаторенальный синдром – редкое, весьма серьезное осложнение (выживаемость после развития данного синдрома колеблется во временном отрезке от 2 недель до 3 лет). Данное осложнение связано с циррозом печени и ведет к прогрессивной почечной недостаточности. Точный механизм гепаторенального синдрома неизвестен, но считается, что он развивается из-за частого откачивания асцитной жидкости и чрезмерного использования мочегонных средств, а также других фармакологических форм, вредных для почек.
 При адекватном лечении, кардиологический асцит имеет хороший прогноз
При адекватном лечении, кардиологический асцит имеет хороший прогноз
Профилактика
Профилактикой асцита является предотвращение факторов риска, ведущих к этому тяжелейшему состоянию, а именно:
- Не злоупотреблять алкоголем
- Отказаться от чрезмерного использования нестероидных противовоспалительных препаратов (ибупрофен, адвил, мотрин и т.д.)
- Ограничить потребление соли
Особенно действенная мера, которая точно не даст появиться асциту, это предотвращение развития заболеваний (в том числе и болезней сердца), его вызывающих.
Прогноз
Прогноз, для людей, страдающих асцитом, зависит от причины его вызвавшей.
Так, злокачественный асцит имеет весьма неутешительный прогноз.
Асцит, вызванный циррозом печени, как правило, является признаком того, что печень больна, поэтому, в зависимости от стадии заболевания, может иметь как неприятный, так и неплохой прогноз.
Кардиологический асцит имеет хороший прогноз, поскольку пациент, при соответствующем лечении, может жить многие годы.
Использованные источники:

