Реабилитационные мероприятия при сердечной недостаточности
Профилактика и реабилитация хронической сердечной недостаточности

Как правило, хроническая сердечная недостаточность развивается как осложнение ряда болезней сердца — гипертонической болезни, атеросклероза, ревматизма и др. Следовательно, профилактика сердечной недостаточности будет сводиться к профилактике этих заболеваний. Полезны дозированная лечебная физкультура, пробежки по утрам, прогулки на свежем воздухе. При выполнении стандартной нагрузки на велоэргометре у тренированных мужчин объем коронарного кровотока почти в 2 раза меньше, чем у нетренированных, соответственно в 2 раза меньше и потребность миокарда в кислороде.
Таким образом, с ростом уровня тренированности потребность миокарда в кислороде снижается как в состоянии покоя, так и при максимальных нагрузках, что благоприятно сказывается на функционировании сердечно-сосудистой системы.
Следует отказаться от таких вредных привычек, как курение, алкоголь, переедание, особенно в вечернее время. Остановимся подробнее на пищевом рационе. Пища должна быть легкоусвояемой, полноценной по составу, преимущественно молочно-растительной, богатой витаминами. При вышеописанных заболеваниях показан стол № 10 или 10 а.
Стол № 10: нежирные сорта мяса, рыба в отварном виде (или отварные, а затем обжаренные), вареная колбаса, нежирная ветчина, сельдь вымоченная, молоко, молочнокислые продукты, нежирный творог, сыры, овсяная, гречневая, пшенная каши рассыпчатые, супы овощные вегетарианские, крупяные, молочные, фруктовые (нежирный мясной суп 1—2 раза в неделю), хлеб белый, черный — не более 200 г в день, фрукты, салаты с растительным маслом (капуста свежая, огурцы свежие, помидоры, кабачки, в умеренных количествах картофель, фасоль, бобы, горох), продукты, богатые липотропным веществами, калием и магнием.
Ограничивают поваренную соль до 3—7 г, а в период обострения временно исключают ее. Ограничивают также легкоусвояемые углеводы (сахар, варенье, мед, конфеты), сливочное масло, сметану (не менее 1/3 количества жиров должны составлять растительные масла).
Количество свободной жидкости ограничивают до 1000—1200 мл (некрепкий чай, кофе). Рекомендован прием витаминов, в частности А, В1, В2, В6, С, РР.
Прием пищи — 4—6 раз в сутки.
Исключаются: крепкий чай, кофе, алкогольные напитки, сдоба, острые, соленые закуски, консервы, пряности, мясные, рыбные бульоны, соленые, копченые продукты, жирные сорта мяса и рыбы.
Стол № 10 а — те же продукты и блюда, что в лечебном столе № 10, с некоторыми ограничениями: ограничивают мясо, рыбу до 50 г в день и только в вареном виде, овощи в вареном и протертом виде, фрукты сырые и вареные только в протертом виде, хлеб белый бессолевой.
Резко ограничивают при выраженной недостаточности кровообращения поваренную соль — до 1—2 г на руки, свободную жидкость — до 0,6 л.
Добавляют витамины А, В1, В2, С, РР.
В настоящее время в современной литературе появились статьи о влиянии лечебного массажа на сердечно-сосудистую систему.
Благодаря массажу кровь поступает от внутренних органов к поверхности кожи и к мышцам, наступает умеренное расширение периферических сосудов, облегчается работа левого предсердия и левого желудочка, повышается насосная способность сердца, улучшаются кровоснабжение и сократительная способность сердечной мышцы.
Устраняются застойные явления в малом и большом кругах кровообращения, повышаются обмен в клетках и поглощение тканями кислорода.
Массаж области головы, шеи снижает артериальное давление у больных гипертонической болезнью..
Использованные источники:
Профилактика хронической сердечной недостаточности — как уберечься от поражения сердца
С каждым годом количество людей, страдающих хронической сердечной недостаточностью, увеличивается.
Около 30% больных умирают в течение года после постановки диагноза.
Если этого заболевания избежать не удалось, необходимо соблюдать вторичную профилактику ХСН.
Профилактика позволит предотвратить рецидивы.
Причины развития заболевания
Основная причина сердечной недостаточности – это нарушение процесса наполнения или опорожнения сердца.

Это происходит из-за поражения мышц или нарушения баланса систем организма, которые оказывают влияние на сердце.
Для этого заболевания характеры боли, одышка, повышенная утомляемость, отеки и кашель.
Эта болезнь чаще всего является следствием других патологий.
Наиболее часто она развивается на фоне:
Нарушение питания, пагубные привычки, неправильный образ жизни могут спровоцировать развитие патологий сердца и стать причиной серьезных заболеваний.
Любое нарушение работы органов отражается на работе сердце, так что при возникновении неприятных симптомов следует как можно быстрее обратиться к специалисту. Состояние человека в большинстве случаев зависит от образа жизни, который он ведет. Чем больше пагубных привычек, тем выше шансы развития патологий внутренних органов. Большую роль играет эмоциональное состояние.
Что такое сердечная недостаточность, можно узнать из этого видео:
Каков прогноз для жизни после ишемического инсульта в пожилом возрасте? Такая серьезная тема затронута в отдельной статье на нашем сайте.
Профилактические мероприятия
Меры профилактики при хронической сердечной недостаточности практически не отличаются от тех рекомендаций, которые необходимо соблюдать при высоком риске патологий сердца. Основные правила направлены на лечение уже существующих сбоев и предотвращение их осложнений, прогрессирования:
- Важно лечить заболевания, которые вызвали недостаточность. Обычно это ишемическая болезнь. Все медицинские препараты, которые были назначены специалистом, необходимо применять регулярно. Если человек не ощущает никаких негативных симптомов и чувствует себя хорошо – это не повод отказываться от лечения.
- В случае любых ухудшений здоровья обязательно обратитесь к доктору. Возможно, составленная схема лечения в вашем случае не дает положительного результата, и нужно подобрать другие препараты. Индивидуальная непереносимость препаратов, аллергические реакции и многое другое может стать причиной отсутствия улучшений после приема медикаментов.

Очень важно соблюдать диету № 10. Питание должно быть сбалансированным и включать только полезные продукты. Стоит отказаться от жирных сортов мяса, копченостей, пересоленных продуктов.
Это поможет избежать атеросклероза, который провоцирует недостаточность. Не стоит употреблять большое количество газированных напитков, полностью откажитесь от кофе.
Каждому пациенту врач подбирает специальный курс тренировок. Может быть показана лечебная гимнастика. Недостаток физической активности негативно влияет на здоровье человека и может только усугубить ситуацию.
Но также не стоит перегружать организм – это также негативно влияет на него и может привести к осложнению.
- Очень важно психологическое состояние человека. Постоянные стрессы, усталость и конфликты могут стать причиной инфарктов и серьезных патологий. При наличии неврозов и депрессий обязательно обращайтесь к психотерапевту. Не каждый человек может самостоятельно справиться со стрессовой ситуацией.
- Необходимо принимать витамины, которые укрепляют организм и восстанавливают нормальный обмен веществ в мышце сердца. Положительное влияние оказывают витамины группы В. Но самолечением не стоит заниматься – все препараты должен подбирать специалист.
- Курение – эта пагубная привычка, которая сравнима с внутривенной наркоманией. Медленно, но тщательно она разрушает человека. Ещё более негативно влияет алкоголь. Он токсически воздействует на организм и отравляет его. Его употребление в больших дозах провоцирует атеросклероз и повышение артериального давления.
- Режим. Постарайтесь соблюдать режим и ни в коем случае не сбивайте его. Время, выделенное на сон, должно быть не менее 8 часов.
При этом не стоит забывать о регулярном приеме медикаментов, которые помогут как избежать неприятных симптомов заболевания, так и укрепить сердечную мышцу.
И в завершение смотрите видео о продуктах, которые способствуют хорошей работе сердца:
Использованные источники:
Реабилитационные мероприятия при сердечной недостаточности
ФИЗИОТЕРАПИЯ
ЛЕЧЕНИЕ
ОБЪЯВЛЕНИЯ

ПОИСК ПО САЙТУ
ПАЦИЕНТУ
СПЕЦИАЛИСТУ
Реабилитация пациентов с сердечной недостаточностью дозированными физическими нагрузками
Около 20 лет назад всем пациентам с сердечной недостаточностью (СН) рекомендовалось избегать физического напряжения, хотя длительная гиподинамия может привести к атрофии скелетных мышц, эмболии легочных сосудов, венозным тромбозам, дальнейшему снижению толерантности к физической нагрузке и утяжелению СН.
В последние 10-12 лет мнение о необходимости минимизации двигательной активности больных с СН было опровергнуто. В Руководствах по СН Европейского Общества Кардиологов с целью повышения эффективности профилактики СН и реабилитации соответствующей категории больных рекомендовано чаще использовать, главным образом, аэробные тренирующие нагрузки. Они обеспечивают улучшение аэробного метаболизма, автономной регуляции, легочной вентиляции, физической работоспособности, перфузии сердца, мозга и скелетных мышц, а также психоэмоционального статуса. Адекватные состоянию больного нагрузки обладают кардиопротекторным действием и не вызывают негативных изменений структуры и функции левого желудочка (ЛЖ) сердца. В результате тренировочных программ уменьшается длительность госпитализации и необходимость повторных поступлений в клинику, улучшается качество и продолжительность жизни пациентов с легкой и умеренной ХСН. Вместе с тем, сопротивление сложившейся традиции еще сильно, и тренирующие нагрузки при СН крайне мало используются в кардиологических клиниках и Центрах реабилитации.
Главными факторами, усугубляющими снижение физической и социальной активности, а также качества жизни при ХСН, являются одышка и слабость, приводящие к уменьшению толерантности к физической нагрузке. Фракция выброса ЛЖ и минутный объем крови (МОК) из-за слабости сердечной мышцы не способны обеспечить запросы организма в кислороде и питательных веществах. Мощность выполняемой пациентами нагрузки зависит не только от центральной гемодинамики, но и от процессов, развивающихся при ХСН в скелетных мышцах и периферических сосудах. Кроме того, миопатия скелетных мышц, ассоциирующаяся с ХСН, вызывает изменения в структуре и функции миокарда, с чем следует считаться при проведении реабилитации пациентов. В последнее десятилетие в Европе, США и Австралии появились обстоятельные руководства кардиологов и реабилитологов, в которых настоятельно рекомендуется предписывать всем пациентам с СН, выписывающимся из стационара и находящихся в стабильном состоянии, тренирующие нагрузки. В основном в тренирующие программы включают 3 вида физических нагрузок: аэробные тренировки на выносливость (непрерывные или интервальные), упражнения на сопротивление / силу, и дыхательные упражнения. Тренирующие физические нагрузки рекомендуются пациентам со стабильной СН I-ШФК по NYHA, но они возможны и при острой СН после подготовительного этапа и с обязательным соблюдением безопасности. Повышенного внимания требуют пациенты с пейсмекерами или имплантированными кардиостимуляторами, пожилые и старые люди и пациенты с множественными сопутствующими заболеваниями.
Результаты тренирующих нагрузок для пациентов с ХСН обычно являются доза-зависимыми. Это означает, что общий объем выполненной за определенное время нагрузки является более значимым, чем ее вид.
Первые тренировки должны быть короткими, по 10-20 мин, а по мере выполнения пациентами программы физической реабилитации их длительность может доходить до 30-40 мин.
Тип и интенсивность нагрузок широко варьируют в разных реабилитационных программах. Используются велотренажер, ходьба по дорожке тредмила, а также их сочетание с имитацией гребли, степ-аэробики, ритмической гимнастики, а также с упражнениями на растяжение, сопротивление, развитие силы мышц.
Аэробные тренировки для пациентов с ХСН могут быть непрерывными или интервальными. Непрерывные нагрузки имеют целью поддерживать ЧСС на повышенном уровне в течение всей тренировки.
Интервальные, или прерывистые, тренировки позволяют периодически снижать/повышать напряжение миокарда. Они выполняются на более высоком уровне интенсивности, чем непрерывные нагрузки умеренной мощности. Оба вида аэробных нагрузок эффективны для больных с ХСН, хотя показано, что эффективность интервальных тренировок выше. Интервальные тренировки на выносливость являются более эффективными для увеличения работоспособности пациентов с ХСН, чем непрерывные. Пациентам предлагается выполнять аэробные упражнения умеренной/высокой интенсивности (50-95% пиковой ЧСС или пикового ПК) короткими отрезками по 10-30 с, с перерывами по 60-80 с на отдых (без нагрузки или с нагрузкой очень малой мощности). Интенсивность интервальных тренирующих нагрузок предписывается в зависимости от возможностей пациента.
Силовые тренировки и упражнения на сопротивление представляют собой анаболическое воздействие, помогающее предупреждать развитие у пациентов с СН синдрома физического истощения. Нагрузка на ССС во время силовых упражнений должна быть меньше одного репетиционного максимума (1РМ), то есть максимального веса, который может быть поднят за одно движение. Альтернативным подходом является предписание интенсивности нагрузки на основе 10-15 повторов поднятия груза без развития эффекта Вальсальвы и неблагоприятного изменения АД, так как однократный подъем груза может отражать функциональное состояние пациента с определенной погрешностью.
Упражнения в воде . Прежде чем описать опыт применения упражнений в воде для пациентов с ХСН, напомним, в первую очередь, вызываемые гидростатическим давлением гемодинамические эффекты погружения человека в воду на разную глубину. Погружение до пояса вызывает незначительное изменение венозного давления, но при погружении до уровня диафрагмы центральное венозное давление может увеличиться на 10-15 мм рт. ст. При погружении до уровня мечевидного отростка грудины около 700 мл крови направляется с периферии в сторону грудной полости, что приводит к увеличению среднего давления в легочной артерии до очень высоких величин (
53 мм рт. ст.). Увеличение венозного возврата к сердцу вызывает его перегрузку, а также влияет на функции почек. В плазме снижается концентрация ренина, ангиотензина II, альдостерона, адреналина и норадреналина, увеличивается диурез. Аэробные упражнения в воде и плавание пациентов с ХСН с целью реабилитации выполняются на уровне 4 МЕТ. При реабилитации пациентов с анаэробным порогом меньше 10 мл/кг/мин следует учитывать, что медленное плавание (20 м/мин) может ухудшить состояние гемодинамики при ХСН. При нем затрачивается столько же энергии, что и на вращение педалей на суше в положении лежа при нагрузке 100 Вт.
Гимнастика Tai Chi . Китайская гимнастика Tai Chi относится к комбинированным тренирующим нагрузкам, которая в аспекте реабилитации больных с ХСН представляет собой комплекс спокойных, медитативных упражнений с плавными движениями, тренировкой равновесия и дыхательных мышц, а также способствующими развитию силы и растяжимости мышц. Интенсивность физической нагрузки при выполнении комплекса TaiChi составляет 1,6-4,6 МЕТ, достигая в зависимости от возраста и состояния пациентов 50-70% максимальной ЧСС.
Групповые интервальные тренировки в сопровождении музыки. По норвежской модели с учетом содержания шведской программы интервальные тренирующие нагрузки при ХСН проводят с музыкальным сопровождением в группах. Авторы норвежской модели привели содержание 4-месячной программы реабилитации и примеры ее эффективности для одной из групп из 4 наиболее тяжелых пациентов 55-70 лет с ХСН ШФК с ФИ ЛЖ 15-26% через 4 недели после выписки из стационара в стабильном состоянии. Вальс как компонент программ тренирующих нагрузок. Клиническая перспектива использования вальсирования в качестве тренирующей нагрузки предопределена тем, что этот вид физической активности, как никакой другой, сочетается с социальным (межличностным) общением и имеет хорошее эмоциональное наполнение, которое обеспечивает повышенную мотивацию пациентов к участию в этой программе реабилитации.
Вальс как компонент программ тренирующих нагрузок. Клиническая перспектива использования вальсирования в качестве тренирующей нагрузки предопределена тем, что этот вид физической активности, как никакой другой, сочетается с социальным (межличностным) общением и имеет хорошее эмоциональное наполнение, которое обеспечивает повышенную мотивацию пациентов к участию в этой программе реабилитации.
Использованные источники:
Реабилитация при хронической сердечной недостаточности
Недостаточность кровообращения — не конкретное заболевание, а симптомокомплекс, возникающий при пороках клапанов сердца, поражениях миокарда, аритмиях. При сердечной недостаточности кровообращения уменьшаются ударный и минутный объемы сердца, учащается пульс, снижается артериальное и повышается венозное давление, замедляется кровоток, появляются отеки, синюшность, одышка.
Различают три стадии хронической сердечной недостаточности
ПриI стадии в покое и при обычных трудовых и бытовых нагрузках отсутствуют признаки нарушений кровообращения. При повышенных нагрузках возникает одышка, учащается пульс и появляется ощущение утомления, иногда к вечеру появляются отеки на ногах. ЛФК в первой половине курса лечения направлена на стимуляцию внесердечных факторов кровообращения. Во второй половине нагрузки постепенно возрастают с 50 % пороговой мощности до 75-80 % в целях тренировки сердечной мышцы. Плотность занятия увеличивают с 40-50 до 60-70 %. Применяют все исходные положения, упражнения с предметами, снарядами, на снарядах. Включают упражнения для развития силы, малоподвижные игры, ходьбу. Продолжительность занятия — 25-30 мин.
Для II стадии характерны признаки недостаточности в покое. При II а стадии увеличивается печень, выявляются застойные явления в легких, умеренные отеки на ногах. При недостаточности кровообращения IIа стадии лечебная гимнастика повышает действие медикаментов. Применяют общеукрепляющие упражнения в чередовании со статическими дыхательными, в медленном темпе, в начале курса лечения — в положении лежа, в дальнейшем — сидя и стоя, в среднем темпе, с уменьшением дыхательных упражнений на палатном режиме добавляют ходьбу. Продолжительность занятия — 10-15 мин. II б стадия характеризуется значительным увеличением печени, резко выраженными отеками, при незначительных движениях возникают одышка и учащенное сердцебиение. Такие больные в стационаре находятся на расширенном постельном режиме. При недостаточности кровообращения II б стадии применяют упражнения для мелких и средних мышечных групп, пассивные, активные с помощью в медленном темпе. Продолжительность занятия — по 10-12 мин, 2-3 раза в день.
При III стадии хронической сердечной недостаточности значительно выражены застойные явления с накоплением, жидкости (асцит) в серозных полостях и стойкими изменениями в сердце, печени, почках и других органах. Лечебная гимнастика противопоказана.
Физическая работоспособность снижена от 350-450 кгм/мин в I стадии до практически полного отсутствия в III стадии.
Алгоритм проведения физических нагрузок у больных с сердечной недостаточностью(Беленков Ю.Н., Мареев В.Ю., 2002)
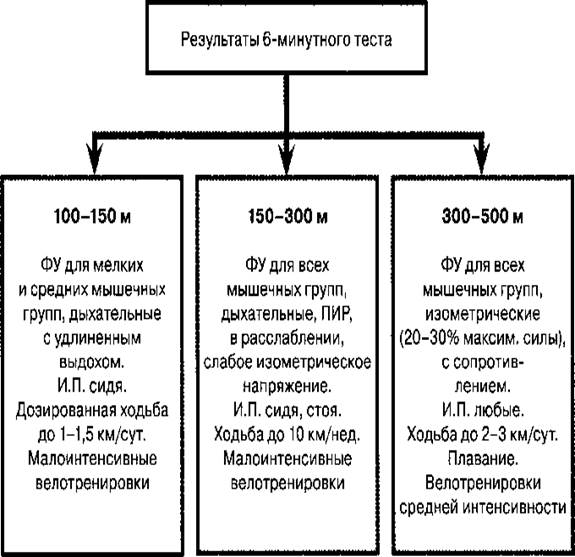
Список литературы:
1. Вайнер Э.Н. Лечебная физическая культура: Учебник / М.: Флинта: Наука, 2009. – 421 с.
2. Дубровский В.И. Лечебная физкультура и врачебный контроль. -М., 2006.-345 с.
3. Епифанов В.А. Лечебная физическая культура/ В.А. Епифанов. – М., Изд.-во «ГЭОТАР – Медиа», 2006. –С. 565.
4. Медицинская реабилитация /Под ред. В.М. Боголюбова. – Изд. 3-е, испр. и доп. – М.: Издательство БИНОМ, 2010. – 416 с., ил.
1. Николаева Л.Ф., Аронов Д.М. Реабилитация больных ишемической болезнью сердца (руководство для врачей)./ Л.Ф. Николаева. – М.: Медицина, 1988.- С. 282.
Использованные источники:
