Уход за больными при сердечно сосудистой недостаточности
Книга: Справочник медицинской сестры
Навигация: Начало Оглавление Поиск по книге Другие книги  — 0
— 0
Уход за больным с сердечной недостаточностью
Так как необходимым условием лечения больных с заболеваниями сердца является покой, постель такого больного должна быть как можно удобнее. Желательно, чтобы она имела приспособления, обеспечивающие возвышенное положение верхней половине туловища и возможность опускания ног. Если такой кровати нет, на сетку обычной кровати нужно поставить подголовник и сделать упор для ног.
Необходим тщательный уход за кожей и профилактика пролежней.
Состояние покоя не должно быть длительным. С первых же дней болезни следует часто менять положение больного в постели (если нет противопоказаний) не только для профилактики пролежней, но и для профилактики тромбоза (свертывание крови внутри сосуда, приводящее к его закупорке), часто образующегося в глубоких венах ног. Неподвижное положение и длительный застой в легких способствуют развитию пневмонии.
Благоприятный эффект при сердечной недостаточности дает ингаляционное введение кислорода. Следует также заботиться о том, чтобы воздух в палате был постоянно свежим, нормальной влажности и температуры.
Диета больного должна быть пониженной калорийности (2500–2800 кал), с ограничением белка (65–70 г), жидкости и солей (стол № 10) и повышенным содержанием витаминов А, С и группы В. Первые 3–7 дней больной получает пищу в протертом виде 7 раз, а затем 6 раз в сутки. Готовят ее без соли, по назначению врача больному выдают 3–5 г соли.
Пища должна включать продукты, содержащие много солей калия (картофель, капуста, курага, инжир, шиповник) и кальция, обладающих мочегонным эффектом.
При уходе за больным с сердечной недостаточностью в обязанности медицинской сестры входит наблюдение за диурезом и количеством потребляемой больным жидкости. Систематический суточный учет диуреза и потребляемой жидкости в сочетании с ежедневным взвешиванием (если состояние больного позволяет) дает возможность ориентироваться относительно накопления отеков или уменьшения их под влиянием лечения.
Следует иметь в виду, что в организме при сгорании 100 г жира образуется 100 мл воды, 100 г белка – 40 мл, 100 г углеводов – 60 мл воды. В среднем из пищи в организме в результате обмена образуется 1000 мл воды и около 1500 мл поступает в организм в виде жидкости. Теряет человек в среднем через кожу 500 мл, через легкие 400 мл, с калом 100 мл, с мочой 1500 мл. 3/4 диуреза приходится на дневные часы.
В среднем количество потребляемой жидкости должно быть равно количеству выделяемой мочи. Если суточный диурез меньше 80 % количества выпитой за сутки жидкости, можно предположить накопление отеков, если больше, – отеки уменьшаются.
Сестра или больной могут вести запись количества выпитой в течение суток жидкости, включая и жидкие блюда: суп, кисель, компот, кефир и т. д. Измеряют количество мочи, собранной за сутки в индивидуальный сосуд, или отдельно каждую порцию мочи и суммируют. Сведения о количестве выпитой жидкости и выделенной мочи за сутки сестра ежедневно вносит в историю болезни.
Для выявления скрытых отеков по наличию никтурии проводят определение водного баланса. При обычном режиме больной получает в сутки строго 1 л жидкости. Собирают две порции мочи: дневную – с 8 часов утра до 8 часов вечера и ночную – с 8 часов вечера до 8 часов утра следующих суток. В норме количество дневной мочи больше, чем ночной, при наличии скрытых отеков отношения обратные.
Медицинская сестра, осуществляющая уход за больным с сердечной недостаточностью, должна уметь ставить пиявки на область печени, делать кровопускание, проводить лечение кислородом и т. д. Ввиду застойных нарушений функций желудочно-кишечного тракта необходимо следить за аппетитом больного, знать, сколько он съедает, чтобы информировать об этом врача. Также следует наблюдать за тем, чтобы больной не нарушал предписанной ему диеты в отношении ограничения соли и жидкости, проверять получаемые им передачи.
Использованные источники:
Организация ухода за больным с сердечной недостаточностью
Обучение
Консультирование по приему лекарственных средств
Соблюдение указаний врача
Традиционно любой вид энергичных физических нагрузок не приветствовался при ХСН из-за опасения, что дополнительная гемодинамическая нагрузка приведет к дальнейшему ухудшению сократительной функции миокарда. Однако данное мнение было опровергнуто отсутствием корреляции между функцией ЛЖ и работоспосо.
Высокая эффективность ЛС, служащих основой терапии больных с ХСН, подтверждена результатами крупных рандомизированных исследований. Постоянно растет и роль хирургических методов лечения таких больных. Большое значение имеет организация амбулаторного наблюдения. Хотя меры, связанные с образом жизни, .
Основные цели лечения больных миокардитом, на достижение которых должна быть направлена терапия: предотвращение формирования необратимой дилатации камер сердца; предотвращение развития ХСН; предупреждение возникновения угрожающих жизни больного состояний (тяжёлые нарушения ритма и проводимости).
Использованные источники:
19. Уход за больными с заболеваниями сердечно-сосудистой системы
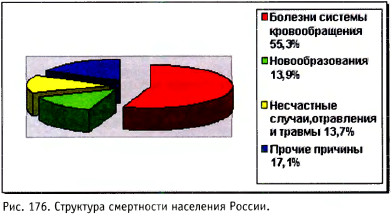
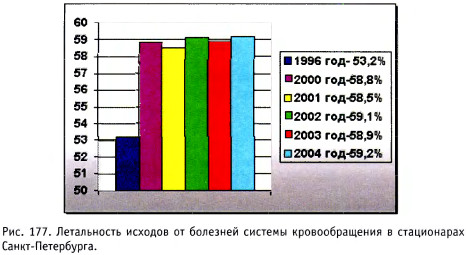
Заболевания сердечно-сосудистой системы занимают первое место в структуре заболеваемости во всем мире, а также ведущее место в развитии внезапной смерти (рис. 176,177). Наблюдение и уход за такими пациентами требу.т особого внимания. Симптомы нарушения кровообращения разнообразны и зависят от выраженности патологического процесса.
19.1. Сердцебиение
Увеличение частоты сердечных сокращений (тахикардия) воспринимается больным как сердцебиение и часто является первым признаком развивающейся сердечной патологии. Иногда сердцебиение возникает у практически здоровых людей с неустойчивой нервной регуляцией.
Если сердцебиение вызывает дискомфорт, необходимо оказать пациенту первую помощь:
— успокоить пациента;
— усадить в удобное положение:
— обеспечить доступ свежего воздуха:
— освободить от стесняющей одежды;
— определить частоту и характер пульса;
— если сердцебиение возникало раньше, выяснить, как пациент помогал себе. Какие препараты и в какой дозе принимал, проходило ли сердцебиение самостоятельно;
— при повторяющихся случаях сердцебиения необходима консультация кардиолога.
19.2. Боли в области сердца
Боль в области сердца может быть проявлением недостаточности кровоснабжения сердечной мышцы вследствие сужения или длительного спазма сосудов сердца. В этом случае миокард находится в состоянии ишемии (кислородного
голодания). В этих условиях в кардиомиоцитах изменяются биохимические процессы, что ведёт к накоплению недоокислённых продуктов обмена веществ, которые, накапливаясь, раздражают чувствительные рецепторы, приводя к появлению боли. Подобное происходит при приступе стенокардии (грудной жабы). Последний, как правило, провоцируется физической или эмоциональной нагрузкой, то есть возникновением условий, при которых потребность сердечной мышцы в кислороде, по сравнению с состоянием покоя, повышается.
Боль в этом случае локализуется за грудиной или слева от неё, отдаёт в левое плечо, руку, лопатку. Боль имеет давящий, сжимающий характер, сопровождается страхом смерти, слабостью, обильным потоотделением. Длительность болевого синдрома составляет от нескольких минут до нескольких десятков минут и проходит самостоятельно в покое либо через 2-3 минуты после приёма под язык таблетки нитроглицерина. Пациент с приступом боли в области сердца нуждается в неотложной помощи и тщательном наблюдении и уходе в момент болевого приступа и после него.
При болях в области сердца необходимо оказать первую помощь:
— придать пациенту удобное положение, обеспечить приток свежего воздуха, расстегнуть стесняющую дыхание одежду:
— определить пульс, измерить артериальное давление:
— дать таблетку валидола под язык;
— если эффект валидола незначителен и приступ продолжается, дать таблетку нитроглицерина под язык. Предупредить, что иногда нитроглицерин вызывает головную боль, бояться которой не следует;
— позаботиться о вызове врача;
— поставить горчичник на область сердца, приложить грелки к ногам и рукам больного;
— при продолжающемся приступе боли и неэффективности повторного приёма нитроглицерина через 5-10 минут показана экстренная консультация врача и экстренная госпитализация, так как возрастает вероятность того, что болевой приступ вызван развивающимся острым инфарктом миокарда;
— обеспечить больному строгий постельный режим;
— обеспечить контроль за частотой дыхания, пульсом, артериальным давлением, при возможности наладить ингаляции увлажнённого кислорода.
19.3. Одышка
Одышка при нарушении функции сердечно-сосудистой системы обусловлена раздражением дыхательного центра головного мозга избытком углекислого газа в крови. Избыток углекислоты является следствием застоя венозной крови в малом круге кровообращения, что в свою очередь зависит от снижения минутного объёма кровообращения (неспособности сердца перекачивать необходимый объём крови в минуту). Появление одышки при физической нагрузке наряду с сердцебиением рассматривается как один из первых признаков развивающейся сердечной недостаточности. Недостаточное количество кислорода в крови в сочетании с замедлением тока крови и венозным застоем обусловливает развитие цианоза — синюшности кожи. Острый приступ одышки, возникающий вследствие нарушения работы сердца, называется сердечной астмой. Приступ сердечной астмы развивается, как правило, ночью. Это связано с повышенным тонусом блуждающего нерва в это время суток, что вызывает сужение коронарных сосудов.
Больной при этом принимает вынужденное положение сидя (ортопноэ), после чего одышка несколько уменьшается за счёт разгрузки сосудов малого круга кровообращения, так как кровь депонируется в крупных венах нижних конечностей и брюшной полости.
В случаях тяжёлой сердечной недостаточности приступ сердечной астмы может усугубляться развитием отёка лёгких. В этом случае жидкая часть крови пропотевает через стенки сосудов микроцируляторного русла и скапливается в межклеточном пространстве и альвеолах, сдавливая капилляры и усугубляя нарушения лёгочного кровотока, вентиляции и газообмена. При этом к перечисленным симптомам сердечной астмы присоединяются клокочущее шумное дыхание и выделение розовой пенистой мокроты.
Первая помощь при одышке:
— успокоить пациента:
— усадить его в удобное положение:
— лежащего пациента перевести в полусидячее положение;
— обеспечить доступ свежего воздуха;
— освободить от стесняющей одежды;
— наладить ингаляции увлажнённого кислорода (при необходимости с пе-ногасителем);
— больному в полусидячем положении наложить венозные жгуты на нижние конечности на 15 см ниже паховой складки с целью депонирования крови в большом круге кровообращения и задержки её притока к лёгким.
— позаботиться о вызове врача.
19.4.Отёки
Отёки при заболеваниях сердечно-сосудистой системы возникают вследствие недостаточности работы сердца, переполнения вен большого круга кровообращения, повышения в них давления крови, выхода жидкой части крови из сосудов в межклеточное пространство. У больных увеличивается печень,
появляются отёки подкожной клетчатки нижних конечностей, водянка брюшной, плевральной полостей (асцит, гидроторакс). Развитию отёков предшествует период задержки жидкости (скрытых отёков), который проявляется уменьшением количества выделяемой мочи и нарастанием массы тела, что определяется при ежедневном взвешивании.
Принципы ухода при отёках:
— обеспечить соблюдение нестрогого постельного режима, психологический покой;
— при отёках защитные свойства кожи резко снижаются. Возможно появление трещин, развитие опрелостей, пролежней, которые могут стать входными воротами инфекции. Пациент нуждается в удобной, ровной постели без рубцов и швов:
— необходимо ежесуточно измерять количество выпитой жидкости и выделенной мочи. Суточный диурез должен составлять 75-80% от объёма употреблённой пациентом жидкости:
— застой крови в органах брюшной полости влечёт за собой нарушение их функций. Это может проявляться снижением аппетита, тошнотой, рвотой, чувством распирания в верхних отделах живота. Соблюдение диеты и режима питания, своевременное опорожнение кишечника улучшает самочувствие больного.
19.5. Острый инфаркт миокарда
Острый инфаркт миокарда — это глубокое повреждение сердечной мышцы в результате резкого сужения или закрытия просвета одной из коронарных артерий. Нередко инфаркту предшествуют симптомы поражения сердца — боли за грудиной или в левой половине груди, одышка, сердцебиение: инфаркт может развиться на фоне полного благополучия, особенно у лиц молодого возраста. Основной симптом инфаркта миокарда — приступ сильной продолжительной (до нескольких часов) боли за грудиной или в левой половине груди, часто отдающей в правое плечо или правую лопатку. Боль не купируется при приёме нитроглицерина.
При подозрении на инфаркт миокарда необходима срочная госпитализация в кардиологическое отделение. Транспортировка больного с подозрением на инфаркт миокарда только в горизонтальном положении. Вопрос о транспортабельности больного решает врач.
19.6. Хроническая сердечная недостаточность
Хроническая сердечная недостаточность развивается в результате длительной перегрузки сердца. Часто сочетается с нарушениями ритма сердца.
Следствием хронической сердечной недостаточности является венозный застой, как в большом, так и в малом кругах кровообращения, приводящий к увеличению печени, развитию отёков, одышки, скоплению жидкости в брюшной и плевральных полостях.
Принципы ухода при сердечной недостаточности:
— соблюдение постельного режима. Положение в постели с приподнятым головным концом:
— обеспечение физического и психологического покоя пациента;
— соблюдение диеты (10, 10а) и режима питания. Ограничение приёма жидкости, поваренной соли; употребление пищи богатой кальцием, молочной пищи;
— регулярный контроль пульса, артериального давления, дыхания, цвета кожи. Контроль динамики отёков.
19.7. Повышение артериального давления
Повышением артериального давления могут сопровождаться различные заболевания как сердечно-сосудистой системы, так и других органов и систем (вторичная артериальная гипертензия). Чаще всего повышение артериального давления является проявлением гипертонической болезни. Заболевание обычно длится многие годы, с периодами ухудшения и улучшения. Длительное течение гипертонической болезни приводит к нарушению функций сердца, почек, головного мозга.
Особенности ухода за больными при повышении артериального давления:
— обеспечить режим, назначенный врачом. Большое значение имеет создание максимального психологического успокоения, соблюдение режима сна и бодрствования;
— проводить постоянный (не менее двух раз в сутки) контроль артериального давления (АД);
— обеспечить рациональное питание, соблюдение диеты и режима приёма жидкости. В пищевом рационе следует ограничить количество поваренной соли, исключить продукты, действующие возбуждающе (кофе, копчёности, острые блюда, крепкие бульоны). Категорически запрещается употребление алкоголя и курение;
— контролировать последовательность и регулярность приёма лекарственных препаратов, назначенных врачом;
— при резком повышении артериального давления (гипертонический криз) оказать неотложную помощь и обеспечить экстренную консультацию врача.
Гипертонический криз — приступ резкого повышения АД с усилением головной боли, головокружением, тошнотой, рвотой. Криз осложняет течение
гипертонической болезни и может сопровождаться преходящими (временными) нарушениями мозгового кровообращения, ухудшениями зрения, кратковременными нарушениями двигательной активности, нарушениями речи. В тяжёлых случаях гипертонический криз может приводить к развитию острой сердечной недостаточности, стойкому нарушению сократительной активности сердечной мышцы, острому инфаркту миокарда.
Первая помощь при гипертоническом кризе:
— успокоить больного, помочь ему принять удобное положение, обеспечить приток свежего воздуха:
— больному, принимающему лекарственные препараты, назначенные врачом по поводу гипертонической болезни, необходимо обеспечить приём лекарства:
— при болях в области сердца дать валидол или нитроглицерин под язык;
— хороший эффект дает применение горячей ножной ванны, наложение горчичника на затылок;
— постоянно контролировать артериальное давление, обеспечить консультацию врача.
19.8.Понижение артериального давления
Коллапс — острая сосудистая недостаточность с резким снижением артериального давления и расстройством периферического кровообращения. Коллапс является одним из грозных осложнений и может быть непосредственной причиной смерти больного.
Возможные причины коллапса:
— массивная кровопотеря;
— травма:
— инфаркт миокарда;
— отравления;
— острые инфекции;
— нарушения сердечного ритма.
Внешний вид больного с коллапсом:
— черты лица заострены;
— резкая бледность кожи;
— мелкие капли пота на лице;
— акроцианоз, похолодание конечностей;
— больной заторможен, возможна потеря сознания;
— дыхание частое, поверхностное;
— пульс частый, малого наполнения, мягкий;
— артериальное давление понижено.
Первая помощь при понижении артериального давления:
— придать больному горизонтальное положение с приподнятыми ногами:
— обеспечить приток свежего воздуха:
— укрыть больного:
— оценить пульс и артериальное давление;
— постоянно контролировать артериальное давление, обеспечить консультацию врача.
Тестовые задания:
1. Проявление приступа стенокардии:
a. Загрудинные боли давящего или сжимающего характера.
b. Иррадиация в левое плечо, левую половину шеи, лопатку.
d. Чувство страха.
e. Боли снимаются нитроглицерином.
2. Помощь при приступе стенокардии:
a. Полный покой.
b. Ограничение движений.
c. Приём нитроглицерина.
d. Горчичник на грудную клетку.
e. Венозные жгуты на нижние конечности.
3. Признаки коллапса:
a. Бледность кожных покровов.
b. Поверхностное, учащённое дыхание.
c. Частый и малый пульс.
d. Низкое АД.
e. Потеря сознания.
f. Брадипноэ.
4. Помощь при коллапсе:
a. Согревание больного.
b. Введение гипертензивных препаратов.
c. Увеличение ОЦК.
d. Введение гипотензивных препаратов.
e. Ингаляция паров нашатырного спирта.
f. Положение с приподнятым головным концом.
g. Положение с приподнятым ножным концом.
h. Введение диуретиков.
5. Кожные покровы у больных с хронигеской недостатогностъю кровообращения:
a. Цианотичные.
b. Красноватые.
c. Бледные.
d. Желтушные.
6. Помощь при головокружении:
a. Положить больного, приподняв ножной конец.
b. Положить больного, приподняв головной конец.
c. Положение зависит от уровня артериального давления.
Использованные источники:
Уход за больными с острой сосудистой недостаточностью
Острая сосудистая недостаточность возникает вследствие выраженного падения сосудистого тонуса и проявляется снижением артериального давления. Она может возникать при различных заболеваниях, в том числе при инфаркте миокарда, пневмониях, интоксикациях и даже у практически здоровых в прошлом людей при неблагоприятных условиях — длительном стоянии, перегревании, отрицательных эмоциях.
Кратковременное снижение АД может сопровождаться головокружением, потемнением в глазах, шумом и звоном в ушах, появлением выраженной слабости. Это состояние называется предобморочным, или липотимическим, состоянием. Оно чаше купируется самостоятельно в положении больного сидя или горизонтальном положении. Степень снижения АД бывает различной. У больных, страдающих артериальной гипертензией, имеющих постоянное («рабочее») АД 150—160/100 мм рт.ст., при внезапном снижении АД до 110/70 мм рт.ст. могут возникнуть признаки предобморочного состояния. У больных, имеющих АД не более 110/70 мм рт.ст., предобморок может возникнуть при более низком падении АД — до 80/60 мм рт.ст. Предобморочное состояние может предшествовать обмороку.
Обморок — более тяжелое проявление острой сосудистой недостаточности, он сопровождается кратковременной потерей сознания, выраженной бледностью, снижением мышечного тонуса и выраженным падением АД. Сознание больного после обморока восстанавливается в течение нескольких минут, а слабость, нарушения координации движений, иногда потливость, сердцебиение, чувство нехватки воздуха сохраняются в течение 15—60 мин.
Обмороки встречаются нередко в повседневной жизни. Они могут возникать у лиц любого возраста и пола. Среди провоцирующих факторов могут быть переутомление, интенсивная физическая работа, длительное стояние, голодание, перенесенная инфекция, операция, роды и т.д.
В подавляющем большинстве случаев обмороки купируются самостоятельно, однако их не всегда оправданно называют доброкачественными. Этот термин может употребляться только после тщательного обследования больного и исключения патологии внутренних органов.
Первая помощь больным с обмороком включает проведение следующих манипуляций:
■ больного укладывают в горизонтальное положение с приподнятыми ногами (ноги обычно кладут на сиденье стула); если больной сидит, необходимо опустить его голову до уровня колен;
■ быстро освобождают тело от стесняющей одежды — расстегивают ворот, пояс или ремень;
■ голову поворачивают слегка набок;
■ обеспечивают доступ свежего воздуха;
■ обрызгивают лицо больного холодной водой;
■ иногда слегка похлопывают по лицу;
■ дают подышать парами нашатырного спирта;
■ определяют АД, пульс, частоту дыхания;
■ после возвращения сознания не разрешать больному вставать до тех пор, пока не пройдет ощущение мышечной слабости, поскольку может быть рецидив обморока в ортостатическом положении;
■ немедленно вызвать врача;
■ необходимо запомнить, сколько секунд продолжался обморок.
Если больной во время падения сильно ударился головой, необходима рентгенография черепа в двух проекциях; больной должен быть проконсультирован невропатологом, а при необходимости нейрохирургом или травматологом.
У всех больных немедленно определяют уровень глюкозы в крови. При выявлении гипогликемии больного следует напоить теплым сладким чаем и накормить.
Девушек и женшин любого возраста должен обязательно консультировать гинеколог, поскольку обморок мог быть проявлением кровотечения. Им проводят анализы крови на гемоглобин и гематокрит, а иногда пункцию заднего свода влагалища, где может обнаруживаться кровь.
У всех лиц среднего и пожилого возраста обязательно снимают электрокардиограмму, так как обмороки могут быть обусловлены жизнеопасными нарушениями сердечного ритма (асистолия, желудочковая тахикардия, фибрилляция желудочков и др.). острым инфарктом миокарда.
При лечении гипотензивными, седативными препаратами, нитратами, бета-адреноблокаторами обморок может возникнуть вследствие ортостатической гипотензии, поэтому проводят коррекцию лекарственной терапии в зависимости от орто-
При обморокоподобной форме эпилепсии больные нередко глубоко спят в течение нескольких часов. В анамнезе таких больных имеются указания на перенесенные черепно-мозговые травмы. Им назначают успокаивающие средства, например малые дозы фенобарбитала, а после улучшения состояния проводят лечение и обследование в неврологическом отделении.
Возникновение обморока у больного обычно требует быстрой и интенсивной работы всего медицинского персонала.
Оказывая первую помощь, медицинская сестра должна расспросить очевидцев о том, при каких обстоятельствах возник обморок и возможных, его причинах, и немедленно сообщить о случившемся врачу. Если АД измерено после восстановления сознания, следует предполагать, что в момент развития обморока оно было значительно ниже, так как возникло кратковременное нарушение сознания.
Предобморочное состояние и обморрк нередко возникают на фоне проводимой терапии противогипертензивными, мочегонными препаратами, после первого приема нитроглицерина, антиаритмических и многих других лекарств. Для профилактики подобных осложнений, чаще возникающих при резком переходе из положения сидя в положение стоя или длительном пребывании больного в вертикальном положении, медицинская сестра должна предупредить больных, особенно пожилого
Длительное снижение артериального давления называется коллапсом; это состояние сопровождается выраженной бледностью, мраморностью кожных покровов, иногда легким акроцианозом, слабостью, сонливостью, зевотой, нежелании говорить, двигаться. Больные могут жаловаться на головокружение, головную боль, шум в ушах, тошноту. Сознание при коллапсе сохранено, но снижается температура тела, появляются или усиливаются одышка и сердцебиение, нарушается сердечный ритм. Одним из важных симптомов является уменьшение диуреза, а при повышении АД, наоборот, — его увеличение.
Коллапс может возникать при патологии внутренних органов — тяжелой пневмонии, кровотечении, тромбоэмболии легочной артерии, инфаркте миокарда, интоксикациях, травмах и др.
Сложные механизмы, лежащие в основе развития коллапса при различных заболеваниях и состояниях, определяют тактику лечения. При остром: инфаркте миокарда иногда успешное купирование болей в области сердца сопровождается нормализацией АД. Антибактериальная и дезинтоксикационная терапия при тяжелой пневмонии ыожет купировать коллапс.
Уход за больным с коллапсом предусматривает устранение или коррекцию вызвавших его причин.
Больной с коллапсом должен быть переведен в БИТ или реанимационное отделение, где имеются все необходимые условия для определения объема циркулирующей крови, исследования крови, кислотно-щелочи ого состояния, уровня сахара в крови и др. Коллапс является одним из неблагоприятных признаков течения заболевания. При малоэффективной терапии он может трансформироваться в токи стать причиной гибели больного.
Тема 4.4 Сестринский процесс при нарушении функции пищеварительной системы. Промывание желудка.
Проявления нарушения функции пищеварительной системы: боли в животе, тенезмы, желудочная деспепсия: изжога, дисфагия, отрыжка, нарушение аппетита, тошнота, рвота, рвота «кофейной гущей. Особенности ухода за пациентом при нарушении функции органов пищеварения. Методы инструментального обследования органов пищеварительной системы. Методы сестринского обследования и независимого вмешательства. Показания и противопоказания к промыванию желудка. Техника проведения процедуры активным и пассивным пациентам. Наблюдение за пациентом во время проведения процедуры. Обработка оснащения.
Основные синдромы и симптомы
Использованные источники:
Уход за больными с сердечной недостаточностью
Уход за больными с сердечной недостаточностью нужно организовать следующим образом
I. Ввиду того что необходимым условием лечения больных с заболеваниями сердца является покой, часто длительный, постель такого больного должна быть как можно удобнее. Желательно, чтобы она имела приспособления, обеспечивающие возвышенное положение верхней половине туловища и возможность опускания ног (функциональная кровать). Если такой кровати нет, нужно на сетку обычной кровати поставить подголовник и сделать упор для ног.
II. Необходим тщательный уход за кожей и профилактика пролежней.
III. Состояние покоя не должно быть длительным. С первых же дней болезни следует часто менять положение больного в постели (если к этому нет противопоказаний) не только для профилактики пролежней, но и для профилактики тромбоза (свертывание крови внутри сосуда, приводящее к закупорке последнего), часто образующегося в глубоких венах ног. Неподвижное положение и длительный застой в легких способствуют развитию пневмонии.
IV. Благоприятный эффект при сердечной недостаточности дает ингаляционное введение кислорода. Следует также заботиться о том, чтобы воздух в палате был постоянно свежим, нормальной влажности и температуры.
V. Диета больного должна быть пониженной калорийности (2500 — 2800 кал), с ограничением белка (65 — 70 г), жидкости и солей (стол № 10) и повышенным содержанием витаминов А, С и группы В. Первые 3 — 7 дней больной получает пищу в протертом виде 7 раз, а затем 6 раз в сутки. Приготавливается она без соли, но больному на руки по назначению врача выдают 3 — 5 г соли. Пища должна включать продукты, содержащие много солей калия (картофель, капуста, курага, инжир, шиповник) и кальция, обладающих мочегонным эффектом. С этой же целью на несколько дней назначают диету Карреля (100 г молока 6 раз в день) или разгрузочный калиевый день (500 г распаренной кураги).
VI. При уходе за больным с сердечной недостаточностью в обязанности медицинской сестры входит наблюдение за диурезом и количеством потребляемой больным жидкости. Систематический суточный учет диуреза и потребляемой жидкости в сочетании с ежедневным взвешиванием (если позволяет состояние больного) дает возможность ориентироваться в отношении накопления отеков или уменьшения их под влиянием лечения.
При этом следует иметь в виду, что в организме при сгорании 100 г жира образуется 100 мл воды, 100 г белка — 40 мл, 100 г углеводов — 60 мл воды. В среднем из пищи в организме в результате обмена образуется 1000 мл воды и около 1500 мл поступает в организм в виде жидкости. Теряет человек в среднем через кожу 500 мл, через легкие 400 мл, с калом 100 мл, с мочой 1500 мл, 3/4 диуреза падает на дневные часы.
Таким образом, в среднем количество потребляемой жидкости должно быть равно количеству выделяемой мочи. Если суточный диурез меньше 80% количества выпитой за сутки жидкости, можно предположить накопление отеков, если больше, значит отеки уменьшаются.
Сестра или больной могут вести запись количества выпитой в течение суток жидкости, включая и жидкие блюда: суп, кисель, компот, кефир и т. д. Измеряют количество мочи, собранной за сутки в индивидуальный сосуд, или отдельно каждую порцию мочи и суммируют данные измерения. Сведения о количестве выпитой жидкости и выделенной мочи за сутки сестра (обычно ночная) вносит ежедневно в историю болезни. Для выявления скрытых отеков по наличию никтурии проводят определение водного баланса. При обычном режиме больной получает в сутки строго 1 л жидкости.
Собирают две порции мочи: дневную — с 8 часов утра до 8 часов вечера и ночную — с 8 часов вечера до 8 часов утра следующих суток. В норме количество дневной мочи больше, чем ночной, при наличии скрытых отеков отношения обратные.
VII. От медицинской сестры, осуществляющей уход за больным с сердечной недостаточностью, требуется умение ставить пиявки на область печени, делать кровопускание, проводить лечение кислородом и т. д. Ввиду застойных нарушений функций желудочно-кишечного тракта необходимо следить за аппетитом больного, знать, сколько он съедает, чтобы информировать об этом врача.
Также следует наблюдать за тем, чтобы больной не нарушал предписанной ему диеты в отношении ограничения соли и жидкости, проверять получаемые им передачи. Нужно следить за работой кишечника. При запоре больным с отеками применяют слабительные, клизмы — гипертонические и масляные.
«Общий уход за больными», Е.Я.Гагунова
Использованные источники:







