Сердечная недостаточность выраженные отеки выражена одышка
Возникновение отеков при сердечной недостаточности
Сердце человека — насос, который перекачивает кровь, тем самым обеспечивает кровоснабжение всех тканей и органов. Если наше сердце по какой-то причине не справляется с поставленными задачами в полной мере, развивается неприятное, угрожающее разными осложнениями заболевание — сердечная недостаточность. При данной патологии, которая является следствием первичных болезней сердечно-сосудистой системы (артериальная гипертония, пороки сердца, атеросклероз, инфаркт, ИБС и т.д.) тканям недостает кислорода и питательных элементов, их работа нарушается. В итоге появляется застой крови, который проявляется таким симптомом, как отеки при сердечной недостаточности. Патология встречается намного чаще у пожилых людей: до 65 лет ее регистрируют у 1% населения, после 75 лет — уже у 10%. Стоит подробнее разобраться в механизме появления отеков, их причинах и лечении.

Почему появляются отеки
Отечность разных частей тела — это важный сигнал о развивающемся в организме неблагополучии. Отечный синдром означает, что в тканях скапливается застойная жидкость, которая и вызывает появление симптомов. Отеки могут быть трех видов:
- Гипопротеинемические — после снижения протеинов в крови жидкость застаивается в рыхлых тканях, чаще — под глазами.
- Мембраногенные — на фоне повышения проницаемости сосудов плазма крови выпотевает в межклеточное пространство (пример — отек носа при ОРВИ).
- Гидростатические — появляются при росте давления в мелких сосудах — капиллярах.
Именно последний вид отеков характерен для хронической сердечной недостаточности. При снижении функции сердца нарушается процесс кровоснабжения многих органов, возрастает количество внеклеточной жидкости. Это происходит потому, что рост центрального давления провоцирует увеличение давления в капиллярах, поэтому жидкость из мелких сосудов поступает в ткани. Почки «понимают» данные явления как сигнал к срочному удержанию жидкости в организме. Скорость клубочковой фильтрации падает, зато увеличивается выработка альдостерона, активируется ренин-ангиотензивная система, в итоге происходит обратное всасывание воды и ионов натрия почечными канальцами.
Натрий — основной компонент плазмы и межклеточной жидкости. При сердечной недостаточности его ионы распределяются по крови и внеклеточной среде, поэтому осморецепторы раздражаются, увеличивается продукция вазопрессина, который еще более усиливает обратное всасывание жидкости почками. Итогом становится проникновение воды в мягкие ткани, появляются отеки ног. Если изначально под воздействием силы тяжести у больного опухают ноги, то без лечения отеки поднимаются еще выше.
Выраженность отеков напрямую зависит от степени сердечной недостаточности. Крайней степенью отечности у больного является анасарка — следствие запущенной сердечной недостаточности, тотальное пропитывание жидкостью подкожной клетчатки. Состояние представляет собой сильнейший отек всей нижней части тела и требует неотложной помощи и экстренного лечения. При тяжелой степени сердечной недостаточности и росте давления во всем малом круге кровообращения возможен и отек легких. На фоне поражения сердца сильные отеки в легких являются опаснейшим осложнением и могут быстро привести к летальному исходу.
Самые распространенные заболевания, которые способны приводить к сердечной недостаточности с отеками, следующие:
- ишемическая болезнь сердца — из-за нехватки кислорода, который поступает в миокард, возникают нарушения насосной функции сердца;
- пороки сердца — нарушение строения органа так или иначе сказывается на гемодинамике, вызывает патологии кровоснабжения органов;
- мерцательная аритмия — серьезные сбои в проводимости миокарда провоцируют изменения гемодинамики и развитие недостаточности кровообращения;
- артериальная гипертония — стойкий рост артериального давления вызывает ослабление сосудистой стенки, а также сердечную недостаточность.

В чем их отличие
Сердечная недостаточность — прогрессирующее заболевание. Без адекватной терапии оно вызывает усугубление состояния сердца, следовательно, все симптомы болезни будут идти по нарастающей. Обычно на самой начальной стадии сердечной недостаточности симптоматика включает незначительное припухание ног к вечеру, примерно так же, как это бывает при хронической лимфовенозной недостаточности и варикозе. После отдыха или сна, поднятия ног вверх отеки спадают, но со временем они тоже переходят на хроническую стадию и присутствуют постоянно.
Как правило, изначально отеки не вызывают нареканий у больного, а порой вообще ошибочно считаются естественным явлением, и обращается он за помощью только при их серьезной выраженности. Отек ступней и лодыжек — это только первые «звоночки», но затем при сердечной недостаточности начинают опухать даже бедра. Когда тяжесть отечности настолько велика, не могут не существовать и другие признаки сердечной патологии — одышка, слабость, повышенная утомляемость.
По локализации отеков врач может сделать вывод о том, какое именно заболевание развивается у человека и какой оно носит характер. Например, отек лодыжек сигнализирует о правожелудочковой недостаточности, отек живота и легких — о поражении левого желудочка. Но в целом врачи отмечают следующее: чем выше распространяется припухлость и чем она больше по размеру и хуже реагирует на отдых, тем тяжелее степень сердечного заболевания.
Существуют некоторые особенности отеков, которые свойственны именно для сердечной недостаточности:
- симметричное опухание обеих ног;
- длительность, постоянство присутствия отеков;
- медленное, но неуклонное прогрессирование выраженности и высоты подъема отеков;
- при нажиме на припухлость в ней образуется быстро исчезающая ямка;
- плотность отеков при пальпации;
- когда стадия сердечной недостаточности запущенная, отекает живот, увеличивается печень.
Отеки на ногах могут дополняться и другими симптомами, и вообще они редко являются изолированными клиническими признаками сердечной недостаточности. Припухлость сочетается с одышкой, синевой губ и носогубного треугольника, ногтевого ложа, бледностью кожи, холодностью рук и ног. Нередко у больного также имеются боли в сердце, приступы стенокардии, повышение артериального давления, нарушения дыхания во время физической нагрузки, аритмия и усиление сердцебиения, серьезное ухудшение общего самочувствия. Если отеки осложняются анасаркой, то опухлость распространяется по всей нижней части тела (иногда и по всему телу) — ногам, половым органам, потом присоединяется асцит и гидроторакс.
Методы лечения

Медикаментозная терапия
Невозможно убрать отеки без лечения основного заболевания — сердечной недостаточности. Только правильно назначенные таблетки, уколы и прочие средства помогут уменьшить проявления самой болезни и ее симптомов. После того, как степень выраженности сердечного заболевания уменьшится, получится и устранить припухлость ног и других частей тела.
Для лечения сердечной недостаточности применяются следующие виды препаратов:
- Сердечные гликозиды (Дигоксин, Коргликон). Препараты имеют растительное происхождение, могут оказать комплексное положительное воздействие на сердце и сосуды. Они приводят в норму кровообращение, не дают застаиваться крови, при этом усиливают диурез (выделение мочи), в связи с чем будут весьма результативны от всех симптомов сердечной недостаточности.
- Бета-блокаторы, ингибиторы АПФ (Корвитол, Кориол и Ирумед, Каптоприл). Используются для стабилизации артериального давления и уменьшения проницаемости капилляров, тем самым, нормализуют деятельность всей сердечно-сосудистой системы.
- Антагонисты рецепторов ангиотензина (Валз, Кандесар). Препараты нового поколения против высокого артериального давления, которые не влияют на пульс и другие показатели работы организма и мягко снижают давление крови.
- Антагонисты рецепторов альдостерона (Верошпирон, Спиронолактон). Не дают развиваться задержке воды и натрия альдостероном, приводят в норму деятельность почек.
Есть и средство от отеков, которое оказывает положительное влияние именно на состояние тканей, выводя излишнюю жидкость. Это — препараты с мочегонным действием, или диуретики, которые способствуют оттоку воды из организма. Обычно на начальных стадиях болезни снять отечность могут растительные диуретики — отвары мочегонных трав, таблетки на основе тех же растений. Но позже человеку потребуются синтетические лекарства, чаще — петлевые диуретики (Лазикс, Буметанид, Торасемид, Этакриновая кислота, Пиретанид), которые действуют быстро и эффективно. Также используются калийсберегающие диуретики, но при длительном приеме даже они могут нарушать баланс витаминов и микроэлементов. Поэтому параллельно человеку всегда рекомендуются витаминно-минеральные комплексы и препараты калия — Панангин, Аспаркам.
Применение народных средств
На самых ранних этапах заболевания избавиться от отеков можно народными средствами, ведь они тоже полезны при сердечной недостаточности и обладают мочегонным действием:
- Соединить по 50 г листьев березы, травы мяты, травы шалфея. Заварить смесь 5 литрами кипятка, оставить на 2 часа. Добавить в настой немного морской соли, процедить, держать ноги в средстве примерно 30 минут. Повторять каждый вечер.
- Залить стаканом кипятка по чайной ложке ягод калины и брусники, немного растолочь ягоды. Оставить до охлаждения, выпить. Повторять дважды в день.
- Ежедневно принимать по стакану чая, который приготовлен из плодоножек вишни, березовых почек, листьев петрушки, обладающих мочегонным действием.
- Соединить 40 г семени льна, по 30 г листьев березы и корней стальника. Заварить столовую ложку сбора 300 мл воды, выпить за 2 приема днем. Аналогично готовится и принимается сбор из равных частей корня солодки, цветков василька, листа толокнянки.
- Ежедневно съедать по половине килограмма сырой тыквы (в тертом виде в салате), либо пить по 400 мл тыквенного сока, ведь этот овощ обладает отличным мочегонным действием.
- Купить настойку календулы, принимать 3 раза в день до еды по 20 капель, разводя небольшим количеством воды.
- Выжать сок из черной редьки, соединить с медом в равных частях. Принимать по столовой ложке средства трижды в день.
- Вечером тонко нарезать луковицу, посыпать небольшим количеством сахара. Утром отжать луковый сок, выпить за день в 3 приема до еды.

Питание и образ жизни
При сердечной недостаточности, которая уже привела к отекам, следует обязательно поменять свой режим питания. Прежде всего, нужно уменьшить количество жидкости до 1,5 литров в сутки, а также избавиться от пересоленных блюд, не солить пищу обильно. В рационе должны присутствовать такие продукты, как сырая капуста, гречка, орехи, изюм и курага, печеный картофель, огурцы, в которых много калия. Полезны для больного будут и разгрузочные дни, например, питание за день составит 800 г яблок и 400 г творога (эти продукты делятся на равные части и съедаются за сутки за 4-5 приемов).
Образ жизни при сердечной недостаточности тоже должен поменяться. В жизни больного нет места вредным привычкам, постоянному пассивному времяпровождению. После работы желательно некоторое время полежать, приподняв ноги вверх, сделать легкий массаж ног, выполнить ванночку или холодный компресс. Физические нагрузки обязательны, но их вид и интенсивность подбираются совместно с врачом. Следует также измерять суточный диурез, чтобы предоставить доктору сведения о количестве застоявшейся жидкости в организме для более полной и эффективной диагностики. При необходимости больному может быть рекомендовано ношение специально подобранного компрессионного трикотажа.
Чего нельзя делать
Не следует при отечности на фоне сердечной недостаточности злоупотреблять жидкими блюдами и напитками, чтобы не превышать обозначенное врачом количество суточной жидкости для потребления (при тяжелых степенях болезни оно может снижаться до 0,8-1 литра в сутки). Строго запрещено принимать любые средства, в состав которых входит натрий, а также самостоятельно ставить себе диагноз и назначать лечение, особенно — покупать аптечные препараты без консультации специалиста. Нельзя мало спать, так как полноценный отдых значительно улучшает работу сердца и сосудов. Запрещено заниматься тяжелой физической работой, практиковать серьезные спортивные нагрузки, а также допускать затяжное влияние стрессов на организм.
Профилактические меры
Прежде всего, нужно начать вовремя лечить любые сердечные болезни, ведь именно они и приводят к недостаточности органа и развитию отеков. Гипертония, стенокардия, ИБС — только начало списка патологий, приводящих к этой проблеме, поэтому лучшая профилактика осложнений — своевременная терапия. Прочие важнейшие меры предупреждения сердечной недостаточности таковы:
- соблюдать диетическое питание, есть меньше животных жиров и соли, сладостей, больше растительной еды и морепродуктов;
- не игнорировать спорт, не допускать малой физической активности, но не переусердствовать в этом отношении;
- создать себе максимально комфортное психологическое состояние, не давать длительным стрессам шанс на существование;
- отказаться от курения, излишнего приема алкоголя;
- скорректировать все сопутствующие заболевания — патологии почек, анемию, аритмию, апноэ во сне, сахарный диабет, хронические патологии легких;
- чаще посещать врача, проводя диагностику состояния здоровья сердца.
Представленные материалы, являются информацией общего характера и не могут заменить консультации врача.
Использованные источники:
Одышка при сердечной недостаточности — что предпринять и как лечить?
 Сердечная недостаточность – патология, характеризующаяся недостаточной возможностью сердечной мышцы перекачивать необходимый объем крови. Развитие процесса происходит либо на фоне естественных изменений, вследствие чего наблюдается частичная атрофия миокарда, либо после перенесенных или врожденных заболеваний – пороки сердца, недоразвитость митрального и аортального клапанов, инфаркт миокарда, аритмия и другие патологии. Основной симптом сердечной недостаточности, который проявляется практически самым первым, одышка. Очень важно не пускать заболевание на самотек и вовремя приступить к лечению.
Сердечная недостаточность – патология, характеризующаяся недостаточной возможностью сердечной мышцы перекачивать необходимый объем крови. Развитие процесса происходит либо на фоне естественных изменений, вследствие чего наблюдается частичная атрофия миокарда, либо после перенесенных или врожденных заболеваний – пороки сердца, недоразвитость митрального и аортального клапанов, инфаркт миокарда, аритмия и другие патологии. Основной симптом сердечной недостаточности, который проявляется практически самым первым, одышка. Очень важно не пускать заболевание на самотек и вовремя приступить к лечению.
Классификация одышки по степени тяжести
Существует несколько видов одышки.
Анализируя каждый из них, можно определить степень заболевания и оказать соответствующую помощь пациенту:
- Первая стадия – возникновение одышки наблюдается исключительно при серьезных физических упражнениях или тяжелой работе. Подобное состояние характерно практически для всех людей, однако при наличии сердечной недостаточности приступ одышки купируется в течение длительного времени, а не проходит за 5-10 минут, как у здорового человека.
- Вторая стадия – одышка развивается при средней физнагрузке, а также при быстрой ходьбе.
- Третья стадия – развитие одышки происходит при незначительных физических упражнениях и нагрузках, включая домашнюю работу.
- Четвертая стадия – одышка в состоянии покоя. Состояние предполагает выраженную сердечную недостаточность, частое развитие одышки в положении лежа при отсутствии какой – либо нагрузки на организм.

Важно знать: при возникновении одышки впервые, которая не купируется самостоятельно длительное время, необходимо вызвать скорую помощь, а впоследствии обратиться в поликлинику для обследования и назначения лечения.
Почему появляется одышка?
Одышка – нехватка воздуха, характеризующаяся затрудненным вдохом. Процесс развивается из-за недостаточной возможности сердца обеспечить кровью и, соответственно, кислородом, легкие и остальные органы. Физическая нагрузка в таком случае учащает работу сердечной мышцы, которая не в состоянии справиться с поступающим объемом крови. Происходят застойные явления в отделах мышц, а необходимый кислород не поступает в легкие. Затрудненным вдохом организм пытается восполнить недостающее количество кислорода и сбалансировать газообмен. Это практически недостижимо, пока уровень поступающего объема крови в сердце не снизится, и оно не станет работать в прежнем режиме. Именно для этого необходимо обеспечение покоя для человека.
При выраженной сердечной недостаточности одышка постоянно сопровождается отеками на нижних конечностях, а при тяжелой форме – отеком легких. Это говорит о недостаточности поступления кислорода не только в легкие, но и в остальные органы. Сосуды из-за сниженного кровотока становятся проницаемыми, пропуская жидкость в клетки.

Терапия одышки
Лечение одышки при сердечной недостаточности подразумевает различные схемы действия, в зависимости от тяжести состояния пациента и условий развития патологии. Кроме этого, большую роль играет впервые возникшая одышка или повторяющаяся с диагностированной ранее сердечной недостаточностью.
Первая помощь
При возникновении одышки в общественном месте необходимо выполнить следующие действия:
- Прекратить выполнять любые физические нагрузки, включая ходьбу. Необходимо занять сидячее положение, освободить область грудной клетки от стесняющей одежды и по возможности обеспечить достаточный приток свежего воздуха. Если приступ настиг в душном помещении – приоткрыть окно или выйти на улицу.
- Одновременно осуществить вызов скорой помощи.
- Проверить пульс – если он учащен, то рекомендуется прием препаратов, показанных при тахикардии – Эгилок в дозе 25 мг.
- По возможности измерить артериальное давление. Даже без тонометра его можно ощутить по увеличенному пульсу, шуму в голове и пульсации в височной области. В совокупности с препаратом от тахикардии принять гипотензивное средство – Энап в дозировке 10 мг.
После приезда бригады скорой помощи необходимо обязательно сообщить о всех принятых лекарственных средствах и их дозировках.
Первая помощь при возникновении одышки в домашних условиях практически аналогичная. При непрекращающейся одышке необходимо занять спокойное положение и вызвать скорую помощь. До их приезда принять перечисленные препараты или те, которые посоветует диспетчер. В дополнение дома рекомендуется прием мочегонных средств – Фуросемид в дозировке 40-80 мг (1-2 таблетки). Препарат поможет снять чрезмерную отечность и снизить артериальное давление. Эффект положительно скажется на «насосной» функции сердца и позволит кровотоку восстановиться.

Первая помощь при отеке легких
При хронической сердечной недостаточности наблюдается постоянная одышка, которая практически не снимается в полном объеме лекарственными средствами, а лишь определяет состояние пациента, которое контролируется им же самим. Люди с хронической сердечной недостаточностью полностью исключают из своего образа жизни физические нагрузки. Главным осложнением одышки считается отек легких, который при отсутствии своевременной помощи может стать причиной летального исхода.
Причиной отека легких является ухудшение состояния при сердечной недостаточности, когда сердце не в состоянии осуществлять продвижение кровотока даже в минимальном объеме. Происходят обширные застойные явления в области сердца, а также в легких, которые не получают кислорода с кровью. Сосуды становятся крайне проницательными и клетки органа наполняются жидкостью. Пациент при этом чувствует не только затруднения со вздохом, но и явные трудности со всем процессом дыхания. Слышится «булькающий» звук в области грудной клетки и хрипение в горле.
Самостоятельно в таком случае сделать мало что можно, кроме как вызвать скорую помощь. У пациентов с хронической сердечной недостаточностью в доме должен иметься баллон с кислородом или кислородная подушка, чем необходимо воспользоваться как можно скорее. При наличии родственников в доме открыть окно, а грудную клетку пациента освободить от стесняющей одежды. Придать человеку сидячее положение.
Поскольку состояние пациента тяжелое и считается нетранспортабельным, то медицинская помощь оказывается непосредственно на месте:
- ингаляция кислородом;
- морфина гидрохлорид – вводится внутривенно 1 мл (10 мг) в разведении воды для инъекций до 10 мл. Препарат способствует облегчению состояния, снижает боль и расслабляет мускулатуру, нормализируя работу сердца;
- нитроглицерин под язык – 0.5 мг. Оказывает сосудорасширяющее и гипотензивное действие. Показан при стенокардии и ишемической болезни сердца, симптомы которых всегда обостряются при отеке легких;
- при наличии сниженного артериального давления вводится дофамин 10 мл внутривенно капельно. Скорость вливания должна быть минимальна и при постоянном контроле АД;
- гормональные средства – преднизолон 90 мг внутривенно струйно;
- эуфилин – 2.4% 10 мл внутривенно струйно;
- мочегонные только при условии, что пациент до приезда скорой помощи принимал не более 40 мг фуросемида. В таком случае показана дозировка внутривенно еще 40 мг препарата. Максимальная доза – 80 мг, поскольку средство оказывает сильный мочегонный эффект, что может служить критическим снижением артериального давления.
При восстановлении состояния до нормы пациенты с хронической сердечной недостаточностью остаются дома, поскольку подобные переходы одышки в отек легких довольно частое явление, а способом лечения служит только купирование приступа.
Важно: никогда не стоит отказываться от госпитализации, если врач заметил изменения в состоянии и считает транспортировку в лечебное учреждение необходимым условием.
Лечение в стационаре
Лечение одышки в больнице протекает путем непосредственного воздействия на основное заболевание – сердечная недостаточность. В остром периоде или при впервые возникшем патологическом состоянии упор делается на восстановление здоровья пациента. При хронической сердечной недостаточности – купирование приступа.
Медикаментозное лечение подразумевает назначение следующих препаратов:
- ингибиторы АПФ – группа лекарственных препаратов, направленная на снижение артериального давления и восстановление тонуса кровеносных сосудов. Распространенными представителями считаются Каптоприл – выпускается в таблетках по 25-100 мг и принимается по 12.5 мг 3 раза в сутки; Эналаприл – выпускается в таблетках по 2.5-20 мг, принимается в минимальной дозировке при нормализованном АД или по 5-10 мг 3 раза в сутки при повышенном (в зависимости от значений давления);
- блокаторы рецепторов ангиотензина-II – препараты аналогичные ингибиторам АПФ, назначающиеся при непереносимости данной группы. Ангиаканд – выпускается в таблетках по 8, 16, 32 мг. Назначение – 8 мг 3 раза в сутки;
- бета-блокаторы – препараты, предназначенные для снижения давления и блокировки импульсов, вызывающих неритмичное сокращение сердца. Все лекарственные средства имеют особенность – название препарата заканчивается на «лол» — Атенолол, Бисопролол, Метопролол и другие. Выбор лекарственного средства зависит от состояния пациента, выраженности сердечной недостаточности и одышки, назначенных других препаратов и пролонгированного действия выбранного бета-блокатора;
- мочегонные средства – Лазикс или Фуросемид. Назначается при наличии отечности на конечностях и в качестве предупреждения отека легких. Разовая доза в стационаре – 40 мг 1-2 раза в сутки в виде таблеток или инъекций.
Продолжительность лечения и выбор медикаментозной терапии зависит от состояния пациента и его индивидуальных особенностей организма.
Оперативное лечение
При выраженных симптомах сердечной недостаточности, непрекращающейся одышки, ухудшении состояния и неэффективности медикаментозной терапии прибегают к оперативному вмешательству:
- Коронарное шунтирование – операция, направленная на восстановление полноценного кровоснабжения сердца. Как правило, при сердечной недостаточности сосуды поражены атеросклерозом, поэтому при коронарном шунтировании проводится восстановление существующих «протоков» для крови или создание новых из искусственных материалов.
- Восстановление клапана сердца – нередкой причиной сердечной недостаточности является неправильная работа одного из клапанов сердца. Хирург в таком случае либо восстанавливает его деятельность, если это возможно, либо заменяет на искусственный. Таким образом воссоздается естественная подача крови через сердечную мышцу и обеспечение кислородом легких и всех органов.
- Имплантация кардиостимулятора – прибор предназначается для восстановления ритма сердца, когда оно начинает биться неправильно, что приводит к одышке, болям, нарушениям в сердечной деятельности и развитию сердечной недостаточности. Принцип действия кардиостимулятора основан на определении сбоев в ритме и подаче электрического импульса в мышцу для восстановления работы.
- Левожелудочковый аппарат – предназначен для перекачки крови, когда сам орган не в состоянии этого делать. Прибор представляет собой некий насос и вживляется в грудную клетку. В большинстве случаев операция проводится пациентам, которые ожидают пересадки сердца.
- Пересадка сердца – производится при отсутствии возможности осуществить иную операцию для спасения жизни человека. Донорский орган в таком случае должен как минимум быть без тенденции к развитию сердечной недостаточности.
Лечение одышки эффективно на ранних стадиях возникновения симптома и развития сердечной недостаточности, поэтому всегда лучше ее предупредить. Для этого необходимо полностью исключить вредные привычки (курение, алкоголь), которые приводят к скорейшему атеросклерозу коронарных артерий. А занятия спортом даже в малой интенсивности способствуют поддержанию сосудов в тонусе.
Использованные источники:
Одышка при сердечной недостаточности: причины, лечение, прогноз
Из этой статьи вы узнаете: что такое одышка на фоне сердечной недостаточности, насколько она опасна. Характерные особенности сердечной одышки, причины появления. Симптомы и осложнения, какое у одышки при сердечной недостаточности лечение, прогнозы на выздоровление.
Нехватка воздуха в движении или состоянии покоя – наиболее распространенная жалоба у пациентов с сердечными патологиями. Поэтому при сердечной недостаточности устранение одышки начинают с восстановления работы сердца и устранения причин, вызвавших развитие симптома.
В здоровом организме сердце – насос, отвечающий за кровоснабжение. При сердечной недостаточности его работа не обеспечивает ткани достаточным количеством кислорода, который необходим для нормального обмена веществ. В результате уменьшается объем сердечного выброса, развиваются застойные явления, признаки кислородного голодания, появляется одышка – один из первых и самых частых симптомов при сердечной недостаточности.

После появления симптома полностью от него избавиться и вылечить СН практически невозможно. С помощью лекарственной терапии удается приостановить развитие процесса и устойчиво компенсировать некоторые, наиболее выраженные проявления заболевания, потому что одышка на фоне сердечной недостаточности свидетельствует о серьезных изменениях работы сердечной мышцы. При этом успешность лечения напрямую зависит от стадии и формы недостаточности.
Запущенная патология опасна развитием осложнений в виде сердечной астмы, отека легких, тромбоэмболии (закупорки сосудов тромбом) легочных артерий и приступов острой сердечной недостаточности со смертельным исходом.

Любое назначение и наблюдение за пациентами с одышкой на фоне СН осуществляет врач-кардиолог.
Механизм развития сердечной одышки
Почему именно этот симптом проявляется первым? На стадиях, когда сердечная мышца начинает испытывать недостаток кислорода, включаются нейрогуморальные механизмы регуляции процесса газообмена: гипофиз секретирует антидиуретический гормон, уменьшая вывод воды из организма. В результате объем крови увеличивается, усиливается поглощение тканями кислорода из сосудов (с 30% до 70%), что при нормальной работе сердца должно было бы привести к нормализации газообмена.
Но при сердечной недостаточности (сокращенно СН) работа сердца не способна удовлетворить потребность тканей и органов в кислороде, вывести продукты обмена веществ и углекислый газ в требуемом объеме. Их накопление провоцирует усиленную работу органов дыхания и дыхательной мускулатуры (частота вдохов-выдохов учащается с 15 до 30 в минуту), усиливает обмен веществ и провоцирует кислородную задолженность. В результате появляется одышка (усиление частоты и глубины дыхания) – ответ организма на чувство нехватки воздуха, удушье.
Застой крови и нарушение газообмена при сердечной недостаточности могут быть вызваны патологиями в левом предсердии и желудочке (в малом круге кровообращения) и в правом предсердии и желудочке (в большом круге кровообращения).
При левожелудочковой и левопредсердной недостаточности одышка становится первым, одним из основных симптомов и свидетельствует о наличии таких патологий, как:
- Артериальная гипертензия.
- Недостаточность или стеноз (сужение) митрального клапана.
- Ишемическая болезнь.
- Врожденные и приобретенные пороки.
- Инфаркт миокарда.
- Кардиопатия.
 Нажмите на фото для увеличения
Нажмите на фото для увеличения
Изолированно (справа или слева) сердечная недостаточность протекает недолго. Если не устранить причины, вызывающие СН, заболевание становится комбинированным.
Причины
Причинами одышки при СН становится ряд заболеваний и патологий, провоцирующих развитие хронической сердечной недостаточности:
- артериальная гипертензия;
- стеноз (сужение) и недостаточность митрального клапана;
- ишемическая болезнь;
- инфаркт миокарда;
- ишемическая кардиомиопатия (гибель клеток миокарда и его замена другими тканями);
- врожденный или приобретенный порок сердца;
- миокардит (воспаление миокарда);
- дилатация (увеличение объема) камер сердца;
- токсическое воздействие (алкоголь).

Хроническая сердечная недостаточность быстро прогрессирует, особенно если у человека есть сопутствующие заболевания (сахарный диабет или гипертиреоз).
Симптомы развития одышки
Появление одышки свидетельствует о том, что сердечная недостаточность прогрессирует, нарушены работа сердца, кровообращение и газообмен. Поэтому даже на начальных стадиях симптом сочетается с утомляемостью и слабостью после выполнения любой физической деятельности, которые проходят в состоянии покоя.
В дальнейшем, если развитие патологии не удается приостановить, такое нарушение дыхания сохраняется в состоянии покоя, мешая больному не только выполнять простейшие бытовые действия, но и спать в горизонтальном положении.
Как развивается одышка на фоне СН:
- На начальной стадии СН сердечная одышка появляется только на фоне физической нагрузки и сопровождается нарушениями ритма, повышенной утомляемостью, слабостью. В состоянии покоя она проходит.
- На выраженной стадии СН одышка развивается на фоне повседневной физической активности, выполнять любые бытовые действия становится труднее, работоспособность заметно снижается.
- Одышка сохраняется в состоянии покоя и усиливается в горизонтальном положении, вынуждая больного спать полусидя (ортопноэ). Сочетается с повышенной утомляемостью, слабостью, нарушениями ритма, цианозом, отечностью лодыжек, начальными признаками заболеваний вовлеченных органов (увеличением печени), асцитом (увеличением живота за счет накопления жидкости).
- На дистрофической стадии СН любые физические действия могут закончиться развитием удушья и приступом острой сердечной недостаточности. С постоянной одышкой сочетаются полная нетрудоспособность, слабость, аритмия, цианоз, отеки, симптомы заболеваний вовлеченных органов (почек, печени, легких), физическое истощение.

На дистрофической стадии изменения сердечной мышцы и других тканей становятся необратимыми и приводят к летальному исходу в 60% в течение года.
Характерные особенности одышки именно при сердечной патологии
Одышка может быть вызвана не только сердечной недостаточностью, она может возникать при различных заболеваниях легких (воспаление), бронхов (бронхиальная астма), нарушении мозгового кровообращения (опухоль мозга, инсульт), при анемии (как механизм компенсации при тяжелых физических нагрузках).
По каким признакам отличить одышку при СН:
- симптом возникает при обычных нагрузках, ходьбе по ровной поверхности, при выполнении повседневных бытовых обязанностей;
- возникающее состояние не проходит в течение 10–15 минут (в покое);
- затруднен вдох (инспираторная форма одышки) и выдох (смешанная форма);
- симптом становится выраженным в горизонтальном положении;
- сопровождается непродуктивным (без выделения мокроты) кашлем.
В дальнейшем к одышке присоединяются другие характерные симптомы сердечной недостаточности: нарушения ритма, цианоз (синюшность) кончиков ушей, носа, пальцев, отеки лодыжек, боли в сердце и т. д.

Осложнения
Хроническая недостаточность быстро осложняется нарушениями газообмена и метаболизма (обмена веществ). В результате одышка, не слишком выраженная на начальных стадиях заболевания, не исчезает в состоянии покоя и может закончиться приступом острой сердечной недостаточности.
Одышка усугубляется при:
- Сердечной астме кардиального типа. У больного развивается острый приступ удушья, обычно спровоцированный физической или психоэмоциональной нагрузкой. Приступ сопровождается острым чувством нехватки воздуха, нарушением ритма, падением АД, слабостью, холодным потом.
- Отеке легких, который развивается под влиянием увеличения давления в легочных сосудах на фоне левожелудочковой недостаточности (в малом круге кровообращения). В результате часть крови просачивается в альвеолы легких и провоцирует развитие отека. Приступ сопровождается удушьем, «клокочущим» дыханием, аритмией, цианозом, нитевидным пульсом, набухшими венами, холодным потом.
 Нажмите на фото для увеличения
Нажмите на фото для увеличения - Тромбоэмболии крупных легочных сосудов. Патология развивается после закупоривания просвета сосуда тромбом и сопровождается удушьем, нарушениями ритма, слабым пульсом, падением АД, набуханием шейных вен, отеком лодыжек, болями в правом подреберье и в области сердца.
- Пневмосклерозе и эмфиземе легких. Симптом развивается на фоне застойных явлений в малом круге кровообращения, нарушения эластичности и склероза (замены нормальной ткани) легочных сосудов и ткани легких. Сердечная одышка сочетается с ночным удушьем, цианозом, нарушением ритма, отеками, асцитом (увеличение размеров живота из-за накопления жидкости), болями в правом подреберье, кровохарканием.
Все осложнения требуют неотложной медицинской помощи, так как свидетельствуют о тяжелых нарушениях работы сердца и вовлеченных органов и тканей.
Методы лечения
После появления одышки, даже на самых ранних стадиях, вылечить сердечную недостаточность полностью невозможно. Комплексным лечением удается только приостановить развитие патологии, что позволяет улучшить качество и продлить сроки жизни пациента.
Наблюдение и лечение осуществляют постоянно, применяя комбинированные методы: лекарственную терапию, диету, режим и хирургическую коррекцию, в случае если терапия неэффективна и заболевание прогрессирует.
Лекарственная терапия
Лекарственная терапия заключается в назначении комплекса препаратов, которые устраняют причину возникновения патологии или выраженные проявления недостаточности (в первую очередь одышку):
- ингибиторов АПФ (каптоприл, престариум);
- вазодилататоров (кардикет);
- сердечных гликозидов (дигоксин);
- антиишемических средств (сустак);
- адреноблокаторов (амиодарон, празозин);
- диуретиков (лазикс, индапамид);
- антикоагулянтов (курантил).

Дополнительно назначают препараты, улучшающие обмен веществ в сердечной мышце (витамины группы В, рибоксин).
После появления симптома полностью от него избавиться и вылечить СН практически невозможно. С помощью лекарственной терапии удается приостановить развитие процесса и устойчиво компенсировать некоторые, наиболее выраженные проявления заболевания, потому что одышка при сердечной недостаточности свидетельствует о серьезных изменениях работы сердечной мышцы. При этом успешность лечения напрямую зависит от стадии и формы недостаточности.
Диета и режим физической активности
При одышке на фоне сердечной недостаточности пациент обязан сократить употребление соли до 1,5–2 грамм в день и жидкости до 500 мл в сутки. Исключена тяжелая, жирная, острая пища, алкогольные напитки и курение. В рационе предпочтение отдают мясу птицы, нежирной рыбе, овощам, приготовленным на пару без соли. Диетического питания больным с СН рекомендуют придерживаться на протяжении всей жизни.
Любые выраженные проявления СН с одышкой и другими сопутствующими симптомами требуют постельного режима с ограничением любой физической активности (стадия декомпенсации). После того как состояние нормализуется (стадия компенсации), физические нагрузки рекомендуют ограничивать, выполняя только посильные бытовые действия.
Хирургические методы лечения
Некоторые причины, вызывающие развитие одышки на фоне СН, невозможно устранить лекарственной терапией (стеноз митрального клапана). В таком случае пациенту показано хирургическое устранение патологии (замена клапанов, устранение врожденных пороков сердца, аорты, вплоть до замены сердца).
При осложнениях
Под влиянием усиливающихся нарушений одышка при СН может превратиться в острый приступ удушья. В этом случае пациенту необходима госпитализация и оказание неотложной помощи. Один из эффективных методов устранения острой одышки и удушья – ингаляции кислородом.
 Ингаляция кислородом
Ингаляция кислородом
Прогнозы
Одышка при сердечной недостаточности не является самостоятельным заболеванием, это только симптом, который появляется на фоне патологии. Чтобы от него избавиться, необходимо устранить причины, вызывающие болезнь.
В 95% случаев появление одышки свидетельствует о том, что способности организма поддерживать газообмен и работу сердца иссякли, и патология получила развитие. Поэтому на этапе, когда у человека возникает одышка, полностью вылечить заболевание невозможно.
При своевременной диагностике развитие сердечной недостаточности удается приостановить, компенсировать. После развития хронической СН в течение года умирает около 10% больных на начальных стадиях заболевания, от 20 до 40% – при выраженных изменениях, 60% – при дистрофических изменениях.
Несмотря на разработки и внедрение новых методов лечения и фармацевтических препаратов, сердечная недостаточность быстро прогрессирует, и уровень смертности не снижается: в течение 5 лет выживает всего 50% пациентов с хронической СН. Дальнейшие прогнозы зависят от тяжести заболевания, образа жизни, наличия сопутствующих заболеваний и других факторов.
Использованные источники:
Отеки при сердечной недостаточности: как снять сердечные отеки
Ситуация, когда отекают ноги, вовсе не должна считаться нормальной. Даже если это происходит к вечеру, а вы целый день провели на ногах. Может статься, что таким симптомом проявляется у вас вовсе не заболевание вен, а патология сердца, о которой вы не догадывались.
Что такое «сердечные отеки» и когда они возникают
Заболеваний сердца существует много. Это и ишемическая болезнь сердца, при которой участок сердечной мышцы недостаточно кровоснабжается, и пороки сердца, когда одно из отверстий – между предсердием и желудочком, или между желудочком и идущими от него сосудами – становится или чересчур узким, или, наоборот, расширяется. К болезням сердца относятся также кардиомиопатия, при которой по неизвестным причинам нарушается нормальная структура миокарда, миокардиодистрофия, гипертоническая болезнь и другие.
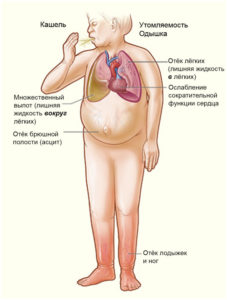 Все их объединяет то, что при отсутствии адекватного лечения они приводят к перегрузке сердечной мышцы, миокарда. Называется это сердечной недостаточностью. Когда она развивается постепенно, и затрагивает правый желудочек, формируются отеки. Они так и называются – отеки при правожелудочковой сердечной недостаточности.
Все их объединяет то, что при отсутствии адекватного лечения они приводят к перегрузке сердечной мышцы, миокарда. Называется это сердечной недостаточностью. Когда она развивается постепенно, и затрагивает правый желудочек, формируются отеки. Они так и называются – отеки при правожелудочковой сердечной недостаточности.
«Просто», при неосложненных болезнях сердца жидкость в коже скапливаться не будет. Это произойдет только в том случае, когда правый желудочек, работающий с большим кругом кровообращения, не сможет прокачивать стандартный объем крови и станет «оставлять» ее в сосудах.
Причины сердечных отеков
Отеки, как и сердечная (кардиальная) недостаточность, возникают не за один день. Вначале, в результате заболевания, происходит перегрузка правого желудочка. Повышенное давление в нем постепенно сообщается правому предсердию, в которое впадает 2 полые вены, собравшие венозную кровь от всего организма. В венах не развит мышечный слой, и они не могут протолкнуть нужный объем крови в правое предсердие, поэтому в них возникает застой. Это повышенное давление передается на более мелкие вены, и жидкость из них начинает постепенно выходить через стенку в ткани – возникают отеки. Поскольку больше всех страдают именно вены нижних конечностей – на них действует сила тяжести – первыми возникают сердечные отеки ног.
Когда жидкость застаивается в венозных сосудах, это значит, что к сердцу возвращается меньшее количество крови. Оно выбрасывает в аорту недостаточное количество этой важной жидкости, и тканям, получающим питание через артерии, отходящие от аорты, не хватает кислорода и питательных веществ. В ответ на это организм активирует защитный механизм:
- увеличивает активность симпатической нервной системы, из-за чего в кровь выбрасывается адреналин, суживающий сосуды и учащающий сердцебиение;
- активирует выделение гипоталамусом вазопрессина, который также уменьшает диаметр артерий и снижает количество выделяемой мочи;
- при суженных сосудах и меньшем количестве поступающей к почкам крови в организме задерживается еще больше жидкости;
- вследствие недостаточного поступления кислорода к тканям, к сосудам поступает команда увеличить промежутки между клетками;
- в результате в ткани выходит еще больше жидкости;
- если на предыдущей стадии ситуация не исправляется, то от гипоксии страдает и печень. Она вырабатывает меньше белков, которые, кроме прочего, удерживали в сосудах жидкость. И к гидростатическим отекам, которые были раньше, присоединяются еще и безбелковые отеки.
Описанный механизм начинается именно с правого желудочка только при:
- хронических заболеваниях дыхательных путей, приведших к дыхательной недостаточности: эмфиземе легких, хроническом бронхите, пневмосклерозе;
- недостаточности (то есть плохом смыкании) трехстворчатого клапана между правым предсердием и желудочком;
- недостаточности клапанов легочной артерии, куда выталкивает кровь правый желудочек;
- перикардите с появлением жидкости между сердцем и сердечной сумкой (страдает больше правый желудочек, так как левый желудочек является более сильным, и его сложнее сдавить).
Другие причины сердечных отеков – те, которые вызывают сначала левожелудочковую недостаточность, а потом, в результате повышения давления в малом круге кровообращения, и правожелудочковую недостаточность. Это:
- кардиосклероз – появление в сердце вместо сокращающихся мышечных клеток рубцовой ткани. Это обычно происходит после инфаркта миокарда;
- гипертоническая болезнь: преодолеть повышенное давление в артериях сердце может, только сильнее выталкивая в них кровь, в результате левый желудочек вначале увеличивает свою мышечную массу, а затем, наоборот, становится дряблым;
- кардиомиопатии – изменение структуры миокарда, происходящее по неизвестным причинам;
- миокардиодистрофии – группа заболеваний, при которых в мышце сердца нарушаются обменные процессы, и его функция ухудшается;
- митральный стеноз и недостаточность, пролапс митрального клапана – пороки сердца, при которых страдает клапан между левым предсердием и левым желудочком;
- многие врожденные пороки сердца;
- длительно существующие аритмии;
- воспалительные болезни сердца: эндокардит, миокардит;
- амилоидоз сердца.
Большинство этих заболеваний приводят к кардиальной недостаточности у людей старшего возраста, поэтому сердечные отеки (эдема) чаще наблюдаются у пожилых. Чем более выражена несостоятельность сердечной мышцы, тем более распространена эдема.
Как определить сердечные отеки
Определить, есть отеки или нет, несложно. Нужно только придавить мягкие ткани к подлежащей кости и пронаблюдать за образовавшейся ямкой: при эдеме она не исчезает в течение 30 секунд или дольше.
Симптомы сердечных отеков определяют вначале на ногах. Для этого нужно, чтобы человек лежал, а его нижние конечности не были приподняты над уровнем туловища. Далее пальцем надавливают на нижнюю треть голени с внутренней ее стороны, там, где кость не покрыта толстым слоем клетчатки. Оценивают время расправления именно этой ямки, легонько проводя над этой областью, начиная от не вдавленной кожи. Если в месте нажатия чувствуется (даже если не видно) «провал», сохраняющийся дольше 1 минуты, это означает, что имеется явный отек (бывают еще отечность скрытая, но она выявляются по-другому, в условиях медицинского учреждения).
Явная эдема может быть лимфатического происхождения (лимфедема), возникать при варикозной болезни вен, почечной недостаточности и в результате недостаточной выработки/поступления в организм белков.
Отеки сердечного происхождения отличаются:
- преимущественным расположением на голенях и (чуть меньше) стопах. При декомпенсированной кардиальной недостаточности они «поднимаются» снизу вверх, достигая живота, поражая руки, но до лица они доходят в крайних случаях;
- симметричностью;
- постепенным развитием;
- плотностью;
- безболезненностью;
- неподвижностью;
- синеватым оттенком холодной кожи в области отека;
- нарастанием к вечеру и уменьшением степени к утру.
Кроме этого, о сердечном происхождении отеков говорят такие симптомы:
- учащение дыхания сначала при физической нагрузке, а потом, при сердечной недостаточности 2A или выше – в покое;
- аритмия – постоянная или периодическая;
- ощущение давления, сжатия, жжения за грудиной;
- повышенная утомляемость;
- посинение губ, носогубного треугольника, пальцев на руках и ногах;
- тяжесть в правом подреберье;
- головные боли, головокружения при неизмененных сосудах головы и шеи и исключением неврологом заболеваний нервной системы.
Венозные и лимфатические отеки имеют одно характерное отличие: они не симметрично расположены на обеих конечностях. Поэтому наиболее часто возникает вопрос отличия сердечных и почечных отеков. Опишем их в таблице:
Использованные источники:
Сердечная недостаточность: причины и симптомы отеков
 Мировая статистика гласит: ежегодно по причине сердечной недостаточности погибает порядка 8 миллионов человек. Этот недуг является завершающим этапом кардиологической патологии. Отеки при сердечной недостаточности относятся к более поздним симптомам, появляющимся по причине невозможности сердечной мышцы перекачивать кровь из нижних отделов.
Мировая статистика гласит: ежегодно по причине сердечной недостаточности погибает порядка 8 миллионов человек. Этот недуг является завершающим этапом кардиологической патологии. Отеки при сердечной недостаточности относятся к более поздним симптомам, появляющимся по причине невозможности сердечной мышцы перекачивать кровь из нижних отделов.
Особенности развития отеков
Вследствие кислородного голодания стенки вен теряют эластичность. Жидкая часть крови попадает в межклеточное пространство. Вода и натрий задерживаются в организме, поскольку снижается почечная фильтрация. В это время надпочечники активно вырабатывают гормон альдостерон, участвующий в водно-солевом обмене.
Локализация отеков зависит от того, по большому или малому кругу кровообращения они развиваются. У первой категории пациентов отеки располагаются на ногах, спине, задней части бедер, пояснице. В запущенной стадии появляется подкожный отек тела. У второй категории пациентов жидкость скапливается в легких и плевральной полости. Крайняя степень отеков характеризуется сердечной астмой.
Выделяют три стадии развития сердечной недостаточности (по степени распространенности отеков):
- отеки отсутствуют;
- отечность становится выраженной (а — отеки распространяются по одному из кругов кровообращения; б – по двум);
- декомпенсация.
При ухудшении кровообращения у пациента отмечается отек живота, сопровождающийся увеличением печени.
Отеки, возникающие вследствие сердечной недостаточности, имеют специфику:
- они локализуются в нижней части ног, на лодыжках, голенях, ступнях;
- располагаются симметрично;
- при надавливании на коже образуются углубления;
- отличаются плотностью.
Отеки более выражены в вечернее время, наутро симптомы пропадают. Отечность развивается неделями или даже месяцами. Развитие патологического процесса приводит к тому, что отеки перестают спадать к утру или после отдыха. Начинают отекать бедра. Пациент жалуется на одышку, увеличение печени, отсутствие сил и быструю утомляемость. По тому, где располагаются отеки, можно сделать вывод о характере сердечного заболевания.
Признаки и причины появления отеков при заболеваниях сердца
Сердечная недостаточность является следствием других сердечных патологий: артериальной гипертензии, ишемической болезни сердца, пороков сердца. Отеки могут появляться по разным причинам.
Симптомы отеков при сердечных патологиях:
- конечности увеличиваются в объемах с течением времени;
- отеки отличаются симметричностью;
- кожаны покровы в местах поражения плотные, при надавливании остаются следы от пальцев;
- пациенты, отличающиеся ведением активного образа жизни, отмечают появление отеков к концу дня;
- место отека холодное, отличается бледностью или синюшностью.
- при сильных отеках кожа блестит, может трескаться.
У пациентов, которые мало двигаются, скапливается жидкость в области живота, боков, крестца, органов малого таза. Там локализуются отеки.
Отечность хоть и является наиболее характерным признаком сердечной недостаточности, но не единственным. Если наряду с ней у пациента отмечаются одышка и тахикардия, можно сделать вывод о запущенности заболевания. Ему предшествует ряд клинических проявлений:

- врожденный порок сердца;
- устойчивое повышение давления;
- ревматизм в купе с пороками;
- ИБС;
- кардиосклероз;
- нарушение сердечного ритма;
- кардиопатия;
- сердечные патологии в виде миокардита, эндокардита или перикардита.
Признаки сердечной недостаточности появляются наряду с анемией, проблемами с лишним весом, поражением печени.
Кровь и ее влияние на развитие отеков
Кровь является жидкой тканью организма, которая содержит компоненты и вещества, необходимые для регуляции работы организма. Благодаря крови в печени обезвреживаются продукты жизнедеятельности, а в почках выделяются.
В крови содержится ряд гормонов, которые влияют на развитие отечности. Они способствуют сужению или расширению просвета сосудов, а также увеличивают или уменьшают их проницаемость. Натрий и глюкоза участвуют в процессе задержки жидкости в организме.
С точки зрения анатомии отек – это концентрация жидкой части крови в межклеточном пространстве. Отеки возникают по причине нарушения концентрации компонентов крови или из-за того что в большом круге кровообращения повышается давление.
Механизм появления сердечных отеков

Патогенез отеков таков, что в его появлении и развитии принимает участие не только сердечно-сосудистая система. На первом этапе отеки появляются по причине нарушения кровообращения. Венозная кровь застаивается. Появляются проблемы с почками, печенью. Состав крови меняется. Отечный синдром – следствие целого ряда изменений.
Формирование сердечных отеков происходит в несколько стадий. Описанные механизмы проявляются по разным причинам, но всегда говорят о наличии сердечной патологии.
- Сердце — это насос, который перекачивает кровь. Когда функция перекачки дает сбой, кровь застаивается в сосудах, которые идут к сердцу. Наибольшее скопление происходит в нижних конечностях. Стенки сосудов теряют тонус, растягиваются. Жидкость попадает в межклеточное пространство.
- Артериальная кровь питает ткани. При сердечной недостаточности ее количество резко сокращается. Начинается кислородное голодание.
- В организме застаивается жидкость, моча образуется в меньшем количестве. Наряду с этим отмечается сужение просвета сосудов, повышается их проницаемость. Вены переполняются кровью, отмечается обратное всасывание первичной мочи.
- На поздних стадиях отмечается длительный застой крови в венах, вследствие чего поражается печень. При этом нарушается синтез белков, жидкость покидает сосуды беспрепятственно.
Цепочка формирования отечного синдрома выглядит следующим образом: сердечная патология провоцирует появление сердечной недостаточности, появляются условия для застоя крови. Развитие синдрома происходит одновременно с нарушением работы других органов. У пациента отмечаются патологические состояния, усугубляющие синдром.
Отеки внутренних органов как следствие сердечной недостаточности
Отечный синдром характеризуется не только подкожным скоплением жидкости, но и «отеком» внутренних органов.
 Отечность, локализующаяся в легких, характерна для гипертензии в последней стадии. Пациент страдает мучительным кашлем с мокротой розового цвета.
Отечность, локализующаяся в легких, характерна для гипертензии в последней стадии. Пациент страдает мучительным кашлем с мокротой розового цвета.
У человека отмечаются и другие симптомы:
- одышка в состоянии покоя;
- ощущение сдавливания в грудной клетке;
- кожа и слизистые становятся синего оттенка;
- удушье;
- клокочущее дыхание.
На поздних стадиях жидкость может проникать в брюшину, образуя отек. Этот признак характерен для тяжелой хронической сердечной недостаточности.
Отека печени при сердечной недостаточности не наблюдается. Венозная сеть органа переполнена жидкой кровянистой составляющей, вследствие чего развивается гепатомегалия – патологическое увеличение его размеров. Пациенты отмечают тяжесть и дискомфорт в области пораженного органа. В правом подреберье периодически ощущается боль. Печень вырабатывает билирубин в большом количестве, из-за чего у некоторых пациентов желтеют белки глаз.
Методы лечения отеков при сердечной недостаточности
Патологический процесс может развиваться стремительно, поэтому лечению отеков следует уделить особое внимание. Существуют медикаментозные методы лечения, направленные на выведение жидкости из организма. Терапия состоит в приеме диуретиков. Самостоятельно заниматься лечением или менять дозировку препарата не рекомендуется. При своевременном обращении к специалисту есть шанс устранить отеки полностью.
Препараты, обладающие ярко выраженным мочегонным действием:
- Фуросемид;
- Этакриновая кислота;
- Буметанид;
- Пиретанид;
- Торасемид.
Длительный прием диуретиков с водой вымывает кальций и магний. Принимая необходимые препараты, параллельно следует пить добавки, позволяющие восстановить баланс в организме. Одновременно с лечением отеков проводится терапия самого заболевания.
Пациенту в начале лечения предлагается меньшая дозировка препарата. Одновременно с медикаментозным лечением он должен регулярно взвешиваться (минимум раз в день) и сдавать мочу на исследование. Курс лечения определяется индивидуально.
Диету при сердечной недостаточности назначают в качестве вспомогательного метода. Пациент, страдающий отеками, должен пересмотреть питание. Некоторые продукты способствуют тому, чтобы жидкость застаивалась в организме.
- Необходимо контролировать суточную энергетическую ценность рациона. Животные белки должны составлять 50% протеинов. Необходимо включать продукты, содержащие витамины и минералы.
- В основе диеты должно быть дробное питание. Количество порций на день в пределах 5-6. За 4 часа до отправления ко сну прием пищи запрещен. Суть такого подхода в том, что организм успевает переварить пищу и усвоить необходимые компоненты.
- Обильное питье провоцирует повышение нагрузки на организм, и, как следствие, на сердце. Оптимальный объем жидкости должен составлять 1-1.2 л. Сюда включены супы, каши на молоке, бульоны. Если болезнь прогрессирует, пациенту следует снизить потребляемую норму.
- Употребление соленой пищи приводит к увеличению нагрузки на сердце и скоплению жидкости в тканях. При умеренных отеках количество соли не должно превышать 6-7 г, при сильных отеках – 1, 5 г. Жареная, копченая, приготовленная на мангале пища запрещена. Кроме того не рекомендуется употреблять продукты, богатые клетчаткой.
Использованные источники:
