Анкеты по сердечной недостаточности
Анализ частоты пульса у пациентов с ХСН, как важного показателя прогноза для этих больных.
Учитывая, что тахикардия ухудшает прогноз для пациентов с хронической сердечной недостаточностью, повышает частоту госпитализаций и смертность, цельюмоей практической работы, является контроль пульса у пациентов с ХСН.
1. Провести анкетирование среди пациентов, страдающих ХСН.
2. Исследовать пульс у пациентов с ХСН.
3. Провести статистический анализ полученных данных.
4. Обучить пациентов проведению исследования пульса и разъяснить важность его контроля для них.
Для решения поставленных задач, я использовала индивидуальную беседу с пациентами, имеющих хроническую сердечную недостаточность и исследовала пульс у них. Мною было опрошено 50 пациентов ИОКБ и ГКБ №1 с хронической сердечной недостаточностью, в возрасте от 20 до 89 лет, давших информированное согласие об участии в исследовании.
Анкетирование пациентов с ХСН.
Для опроса я использовала анкетирование. Вопросы для анкетирования приведены в таблице 4.
Таблица 4.
2.2 Статистический анализ полученных данных:
Из 50 обследованных 24 мужчины и 26 женщин.

Возрастные критерии пациентов с ХСН. Опрошенных пациентов я разделила на 4 возрастные группы:
b) От 41 до 60 лет
c) От 61 до 60 лет
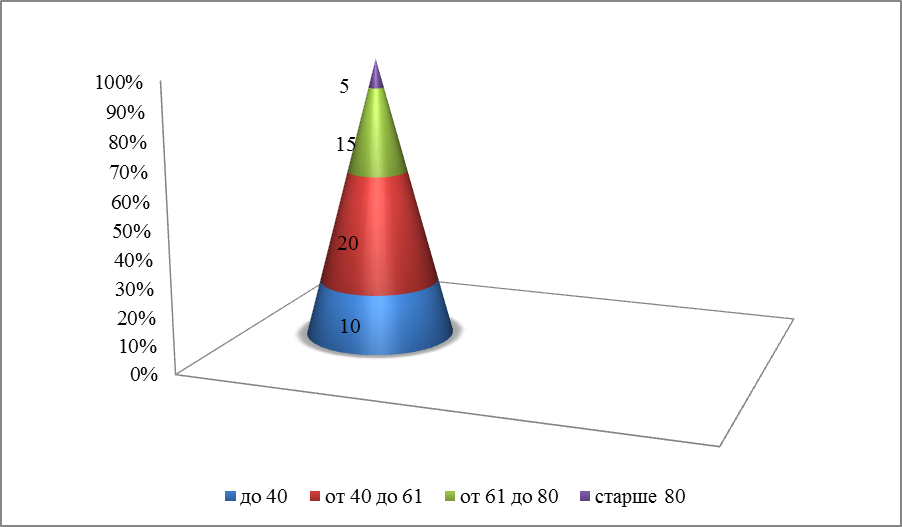
На представленной диаграмме видно, что большее число пациентов в возрасте от 41 до 60 лет.
Причины ХСН указаны на рис. 5

Этиология ХСН у опрошенных пациентов аналогична литературным данным.
Длительность ХСН у обследованных пациентов:
Данные о длительности болезни у опрошенных пациентов показана на рисунке 6.

Большая часть пациентов страдают сердечной недостаточностью на протяжении от 5 до 10 лет.
Частота пульса
Частота пульса довольно различна, и варьирует от 55 до 100 ударов в минуту.

Из 50 пациентов только 12 человек знают о важности исследования пульса и контролируют его.

Число госпитализаций.
Зависимость числа госпитализаций пациентов с ХСН от часты пульса.
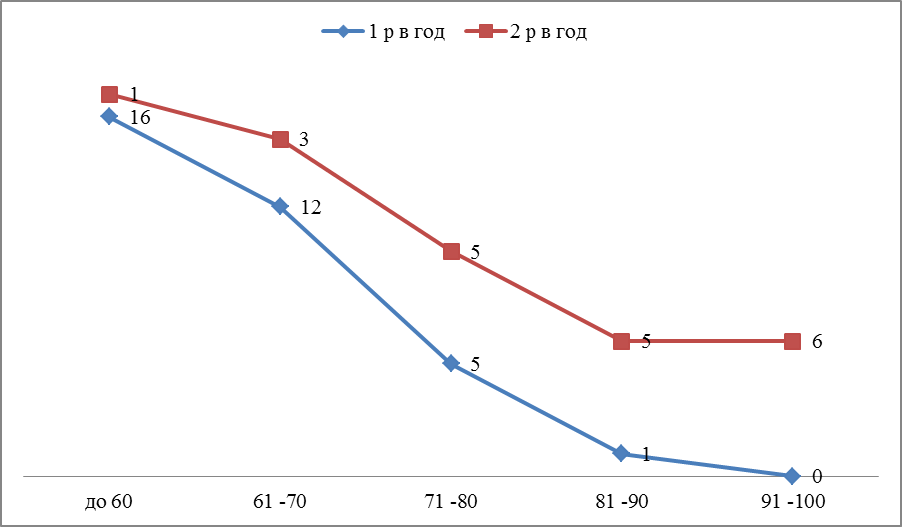
На диаграмме видно, что чем ниже пульс, тем реже пациент госпитализируется.
Учитывая важность контроля частоты пульса для пациентов с хронической сердечной недостаточностью, я разработала следующие рекомендации для этих пациентов.
Рекомендации пациентам с ХСН по исследованию пульса.
Очень важно исследовать пульс. Ведь если вы будете знать свой пульс и держать его в норме, ваше сердце будет отдыхать от ненужных нагрузок, а следовательно, ваша жизнь будет дольше.
Алгоритм подсчета пульса.
I. Пульс подсчитывается когда вы находитесь в покое (т.е. если вы были в движении, вам нужно присесть и отдохнуть).
II. Затем 2, 3, 4 – м пальцами одной руки, прижимаем лучевую артерию на другой руке. Большой палец должен находиться на тыльной стороне руки.
III. Определить ритм пульса в течение 30 сек.
IV. Взять часы или секундомер и подсчитывать пульс в течении 1 минуты.
V. Записать результат в свой дневник.
Образец ведения дневника.
Таблица 5
Обследованным пациентам я раздала эти рекомендации и объяснила важность контроля пульса для улучшения прогноза и качества их жизни.
Выводы
При написании моей дипломной работы я ставила перед собой цель: определение характера сестринского вмешательства при хронической сердечной недостаточности. Считаю, что цель моей работы достигнута. Я решила поставленные задачи и пришла к следующим выводам:
1. В настоящее время хроническая сердечная недостаточность является актуальной проблемой современной медицины из-за высокой распространенности, смертности, увеличения риска сердечно-сосудистых событий, ранней инвалидизации пациентов.
2. Сегодня возможен эффективный контроль этого заболевания и важная роль в осуществлении этого принадлежит медицинской сестре.
3. Медицинской сестре следует принимать активное участие в проведении профилактики ХСН.
4. Неотъемлемой частью работы медицинской сестры по длительной профилактике ХСН должно стать повышение образовательного уровня пациентов.
5. Контроль пульса позволяет в подавляющем большинстве случаев предотвратить нежелательные последствия и значительно улучшить качество жизни пациента с сердечной недостаточностью.
6. Урежение пульса является важнейшим условием улучшения прогноза пациентов с ХСН, а тахикардия повышает общую смертность и частоту госпитализаций этих больных.
7. Медицинской сестре следует обучать пациентов длительному самоконтролю Ps в домашних условиях.
Заключение
Итак, медицинская сестра принимает самое активное участие в лечении ХСН. Медицинской сестре следует стремиться изменить отношение пациента к своему здоровью, побудить его следовать медицинским рекомендациям. Информированные пациент лучше мотивированы на здоровый образ жизни, лекарственную терапию, самоконтроль за своим состоянием. При кропотливой и терпеливой работе медицинской сестры, при создании партнерских отношений с пациентом, можно добиться значительных положительных результатов в лечении и контроле хронической сердечной недостаточности, улучшить качество жизни больных.
Список используемой литературы:
1. [Смолева Э.В.Терапия с курсом медико – санитарной помощи. «Феникс» 2004, 544с]
2. [Национальные рекомендации по диагностике и лечению хронической сердечной недостаточности// Сердечная недостаточность. 2010, с 57 ]
3. [Беленков Ю.Н. Лечение сердечной недостаточности в ХХI веке: достижения, вопросы и уроки доказательной медицины / Ю.Н. Беленков, В.Ю. Мареев // Кардиология. 2008, с 6 -16.]
4. [Беленков Ю. Н. Определение качества жизни больных с хронической сердечной недостаточностью. 2009, с. 85 -88.]
5. [Беленков Ю.Н. Хроническая сердечная недостаточность. Избранные лекции по кардиологии. // М.: ГЭОТАР- Медиа, 2006, 432 стр.]
6. [Погодина А.Б., Газимов А.Х.;Основы геронтологии и гериатрии 2007,c.253 ]
7. [Филатов С.А.; Геронтология, 2005, с. 206.]
8. [Шабалин В.Н.; Руководство по геронтологии. 2005, с.179.]
9. [Воробьев П.А. Геронтология в лекциях: том-2 «Клиническая геронтология». – 2004. – С.184.]
10. [Филатова С.А., Безденежная Л.П., Андреева Л.С.; Геронтология 2009,с.510 ]
11. [Беленков Ю.Н.Принципы рационального лечения сердечной недостаточности. Медиа Медика, Москва 2000, 266 стр.]
12. [Мареев В.Ю. Национальные Рекомендации ВНОК и ОССН по диагностике и лечению ХСН (второй пересмотр). // Журнал Сердечная Недостаточность., 2006 с 1-35]
13. [Савенков М.П., Иванов С.Н., Иванова С.В., Соломонова Л.Н.; Сосудистые спастические реакции: лучше предотвратить, чем лечить. РМЖ. 2012, с.34-60]
14. [Мареев В.Ю. Новые идеи в лечении сердечной недостаточности. Инотропная стимуляция в эру ИАПФ и β- адреноблокаторов. Кардиология 2010. С 4 — 13]
15. [Мартынов А.И. Внутренние болезни. / А.И Мартынов, Н.А. Мухина, В.С. моисеева, А.С. Галявича // М.: ГЭОТАР-МЕД, 2013 600с. ]
16. [Мухорлямов Н.М. Ранние стадии недостаточности кровообращения и механизмы ее компенсации. М.: Медицина 2009 248с]
17. [Ольбинская Л., Боченков Ю., Железных Е.; Фармакотерапия больных хронической недочтаточностью //Врач, 2012. № 1, с. 19-20.]
18. [Рекомендации ВОЗ/МОГ 1999 года по лечению хронической сердечной недостаточности.]
19. [Стуров Н.В., Кузнецов В.И. Кобыляну Г.Н. Рациональная фармакотерапия сердечно-сосудистых заболеванийв общей врачебной практике: Учебно-методическое пособие. М.: РУДН, 2010, 73с]
20. [Национальные Рекрмендации ВНОК и ОССН по диагностике и лечению ХСН. 2010, стр. 3-62 ]
Использованные источники:
Анкеты по сердечной недостаточности



Перевод сайта




Поликлиника 3
Что такое сердечная недостаточность?
Сердечная недостаточность – это патологическое состояние, характеризующееся недостаточностью кровообращения вследствие снижения насосной функции сердца.
Сердечная недостаточность может протекать в хронической и острой форме .
Хроническая сердечная недостаточность (ХСН) – обычно развивается как осложнение какого-либо сердечно-сосудистого заболевания при несвоевременном или недостаточном его лечении. При ХСН нарушается функция сердца, которая не позволяет поддерживать должный уровень кровообращения, необходимый для обеспечения нормального обмена веществ в тканях организма.
Острая форма сердечной недостаточности – развивается стремительно – за несколько дней или даже часов, обычно на фоне обострения основного заболевания. Ее причиной является замедление тока крови в органах, что приводит к задержке жидкости в тканях организма и нередко к возникновению отека легких.
Существует классификация сердечной недостаточности и по месту образования, т.е. в какой части сердца нарушено кровообращение, это:
левожелудочковая – ее характерным признаком является одышка;
правожелудочковая – появляются отеки на стопах и лодыжках.
Причины развития сердечной недостаточности:
Причины сердечной недостаточности могут быть самыми разнообразными. Любая болезнь может привести к сердечной недостаточности, если она в какой-то мере нарушает нормальную работу сердца.
Непосредственными же причинами, приводящими к сердечной недостаточности, могут быть:
ИБС (ишемическая болезнь сердца).
Аритмия — это наиболее распространенная причина сердечной недостаточности у лиц с имеющимся нарушением сердечного ритма.
Артериальная гипертензия – быстрое повышение артериального давления при прекращении приема гипотензивных препаратов.
Инфаркт миокарда – нередко приводит к сердечной недостаточности.
Ревматизм и клапанные пороки сердца и др.
Симптомы и течение болезни:
Одышка и отеки — основные признаки хронической сердечной недостаточности. Одышка является следствием недостаточности кислорода в тканях и органах, а также возникает из-за застоя в сосудах легких. Застой крови в венах является причиной развития отеков.
Хроническая сердечная недостаточность на ранних стадиях развития проявляется в основном быстрой утомляемостью, мышечной слабостью, чувством нехватки воздуха, зябкостью. При физической нагрузке наблюдаются одышка, ощущение сердцебиений.
Ухудшение состояния проявляется в:
усилении одышки, появлении ее по ночам;
снижении переносимости физических нагрузок;
появлении кашля в положении лежа;
наличии отеков на ногах;
появлении чувства тяжести в правом подреберье,
увеличении в объеме живота.
На течение болезни влияют:
избыточное употребление соли и жидкости;
нерегулярный прием медикаментов;
Диагностика и лечение:
Сердечная недостаточность относится к тем заболеваниям, диагностирование которых осуществляется с помощью различных совокупных методов, начиная с симптомов и клинических проявлений, выявленных кардиологом у пациента, и кончая применением специальной аппаратуры. При неоднозначности получаемых в ходе диагностики данных, врач-кардиолог может отправить больного на дообследование и уточнение диагноза к смежным специалистам – к эндокринологу, неврологу, гастроэнтерологу.
Лечение больных с хронической сердечной недостаточностью включает в себя:
устранение непосредственной причины ее возникновения;
коррекцию основного заболевания сердца;
предотвращение прогрессирования застойной сердечной недостаточности и сопутствующих ее изменений.
Лечение хронической сердечной недостаточности в основном проводится амбулаторно. Включает помимо терапии основного заболевания (например, ИБС), ограничение физической активности и психоэмоционального напряжения; занятия ЛФК; использование богатой белком и витаминами диеты с ограничением поваренной соли и жидкости; применение лекарственных препаратов.
Основной группой препаратов, применяемых при лечении ХСН являются ингибиторы АПФ. Они замедляют развитие и прогрессирование болезни, улучшают качество жизни больных и ее продолжительность.
Под влиянием этих препаратов снижается содержание в крови и тканях наиболее мощного сосудосуживающего вещества – ангиотензина 2, в результате происходит расширение сосудов, уменьшается задержка натрия и воды почками, снижается нагрузка на сердце. Все это создает условия для нормализации его работы и в конечном итоге к уменьшению симптомов ХСН.
Наряду с ингибиторами АПФ в лечении применяется бета – адреноблокаторы. Они увеличивают продолжительность жизни, замедляют ритм сердца, улучшают функцию сердца.
Для усиления сократительной способности сердца назначают сердечные гликозиды (дигоксин).
Широко применяются мочегонные препараты (диуретики). Они стимулируют выделение избытка соли и воды с мочой. В результате уменьшается объем циркулирующей крови, снижается артериальное давление, облегчается кровоток.
При острой сердечной недостаточности проводят неотложную терапию в месте появления приступа, а лечение осуществляется в стационаре.
Профилактика сердечной недостаточности:
Лучшей профилактикой сердечной недостаточности как и большинства болезней сердечно-сосудистой системы является ведение здорового образа жизни, который включает:
Правильное (лучше дробное 5-6 раз в сутки) питание, содержащее как можно больше натуральных продуктов «живых витаминов» в овощах и фруктах. Исключение из рациона шоколада, крепкого чая и кофе, острых блюд, копченостей, мучных изделий, жирных, сортов мяса, сала и т.п.
- Прогулки на свежем воздухе.
- Полный отказ от алкоголя и курения.
- Умеренная физическая активность.
- Спокойная и благожелательная обстановка дома и на работе.
- Устойчивость к стрессовым ситуациям.
- Уверенность в себе, оптимизм и светлое отношение к жизни.
При обострении сердечной недостаточности потребление соли сокращается, пища не подсаливается, а продукты с большим содержанием соли исключаются полностью. При выраженных отеках рекомендуется приготовление пищи вообще без использования соли.
В диету больных с сердечной недостаточностью входит разумное ограничение в употреблении жидкости ( не менее 0,8 литра независимо от стадии заболевания). Обычно количество жидкости ограничивается 1,2 – 1,5 литрами в сутки, включая все жидкие блюда (супы, чай, соки и т. п.).
Рекомендуются также калийсодержащие продукты: курага, изюм, печеный картофель, орехи, брюссельская капуста, бананы, персики, гречневая и овсяная крупы, телятина и д.р. Калиевая диета особенно показана при лечении мочегонными средствами и сердечными гликозидами.
Необходима наряду с рациональной регламентацией питания и физической активности непрерывная лекарственная терапия и регулярное (один раз в три месяца). Обследование у кардиолога. Это будет лучшим способом профилактики рецидивов сердечной недостаточности.
И здоровым, и больным людям надо всегда помнить: ранняя диагностика сердечной недостаточности и своевременное начало лечения – залог успеха в ее укрощении.
УЗ «ВГКП № 3» Врач кардиолог И.Г. Александрова
УЗ «ВГКП № 3» Председатель лекторской группы Г.А. Бакулина
Использованные источники:
Методики исследования качества жизни у больных хронической недостаточностью кровообращения
Кафедра госпитальной терапии № 2 (зав. — член-корр. РАМН, проф. Г.И.Сторожаков) РГМУ, Москва
Степень тяжести сердечно-сосудистого заболевания определяется зачастую на основании выраженности симптомов (боли, одышки, слабости, сердцебиения) или объективных данных (частоты сердечных сокращений (ЧСС), величины артериального давления, показателей электрокардиограммы и эхокардиограммы), а эффективность лечения больных хронической недостаточностью кровообращения часто оценивается в клинических исследованиях с помощью подсчета таких показателей, как динамика функционального класса, смертность, частота возникновения аритмий или инфаркта миокарда, комплаенс и т.д. Однако все это не дает полного представления о влиянии заболевания на жизнь больного и эффекте проводимого лечения. Такие аспекты существования индивидуума, как физическое состояние, эмоциональный, психологический и социальный статус с начала восьмидесятых годов, начали объединять в понятие “качество жизни”.
Таблица 1. Специальная шкала активности (specific activity scale functional class)
перейти к пункту 2
перейти к пункту 4
перейти к пункту 3
перейти к пункту 5
Таблица 2. Суммарные критерии специальной шкалы активности (summary of criteria for specific activity scale classification)
Таблица 3. Определение индекса активности (индекс DASI)
(The Duke Activity Status Index — DASI)
Оценка в баллах
Таблица 4. Миннесотский опросник качества жизни больных хронической сердечной недостаточностью
Таблица 5. Оценка выраженности симптомов больных недостаточностью кровообращения (опросник)
Нет или бывают только при быстрой ходьбе
При ходьбе обычным шагом
При любом движении
При всем перечисленном и в покое
Нет или небольшие отеки на ступнях
Выше бедер и/или на теле
Постоянная, требует приема дигоксина
Постоянная, требует приема двух и более препаратов
Нет или при или при другой высокой нагрузке
При обычной быстрой ходьбе, нагрузке
При незначительной нагрузке, при легкой физической работе
При всем указанном и в покое постоянно
Нет или возникает только при или после большой нагрузки
Возникает при или после обычной нагрузки
Не позволяет выполнить легкую работу по дому
Выраженная, в состоянии покоя
До 1975 г. в специальной медицинской литературе этого словосочетания не встречалось, и до настоящего времени четкого определения термина не существует. Качество жизни может зависеть от многих обстоятельств: условий жизни человека, удовлетворенности работой, учебой, домашними условиями, социальным и материальным положением, политической обстановкой в стране. Однако в медицинской практике учитываются показатели, которые могут изменяться из-за состояния здоровья. Наиболее важными компонентами оценки качества жизни в медицинских исследованиях считаются определение функциональных возможностей больного, оценка субъективного восприятия им состояния своего здоровья, субъективная оценка больным выраженности симптомов болезни [1].
Таблица 6. Индекс качества жизни (quality of life index)
Большинство методик, созданных для изучения качества жизни, включает исследование физического и психического состояния, социальных ограничений, ролевое функционирование и субъективное восприятие своего состояния. На качество жизни также влияют возраст, пол, социально-экономическое положение, вид трудовой деятельности, религиозные убеждения, культурный уровень [1]. Исследование влияния заболевания на качество жизни пациента основано на изучении самостоятельной оценки больным ограничений, возникших вследствие той или иной болезни. Получение таких данных возможно с помощью опроса (при личной беседе или по телефону), заполнения анкет или опросников, тестов или шкал и т.д. самими больными или специально обученным персоналом. Сложности при использовании подобных методик возникают из-за различного образовательного уровня и неодинакового социального положения обследуемых. Создаваемые за пределами Российской Федерации анкеты и опросники при переводе для использования на территории нашей страны требуют адаптации в соответствии с нашими традициями и настоящей политической и экономической ситуацией.
К настоящему времени создано несколько сотен методик оценки качества жизни [1]. Все они могут быть разделены на неспецифические, т.е. применимые для оценки качества жизни больных любым заболеванием, и специфические — предназначенные для его изучения у пациентов, страдающих от определенного заболевания или состояния [2].
Оценка качества жизни у больных сердечной недостаточностью имеет свои особенности. Так, больные хронической недостаточностью кровообращения, обычно пожилого возраста, получают множество лекарств, у них имеются диетические ограничения и ограничения физической активности, их страдания связаны прежде всего с одышкой и слабостью. Стабильные периоды в их состоянии сменяются периодами обострения, их смертность остается высокой. При оценке качества их жизни необходимо учитывать тяжесть симптомов, положительный эффект и побочное действие применяемых препаратов и, наконец, воздействие заболевания на психологическое состояние пациентов.
Считается, что методики, в которых больной отвечает на вопросы опросника самостоятельно, более полно отражают качество его жизни, чем те, в которых результаты получены с помощью врача, заполняющего опросник в ходе интервью. Сравнение данных одного и того же опросника, полученных при самооценке самим пациентом, в ходе интервью врачом и при оценке родственниками больного, показали их значительные различия. Альтернативой заполняемому самим больным опроснику может стать опросник, заполняемый специально подготовленным персоналом.
Существуют две основные методики оценки симптомов: первая представляет собой визуальную аналоговую шкалу, на противоположных концах которой находятся наименьшее и наибольшее значения изучаемого показателя. Исследуемый пациент должен поставить значение показателя на шкале, который затем выражается в цифровом виде. Другая методика заключается в конкретных ответах “да” или “нет”, которые вычеркиваются или обводятся в опроснике. Обе методики признаны приемлемыми для работы с больными, страдающими заболеваниями сердечно-сосудистой системы, но для инструктажа пациентов, качество жизни которых оценивается с помощью опросника, представляющего собой визуальную шкалу, требуется больше времени.
Пригодность той или иной методики изучения качества жизни измеряется с помощью трех показателей: ее валидности, воспроизводимости и чувствительности.
Валидность — отражает способность опросника “измерять” показатели качества жизни. Метода, являющегося “золотым стандартом”, с которым можно было бы сравнить результаты опроса, не существует. Поэтому валидность предлагалось оценивать с помощью определения коэффициентов корреляции показателей опросника с другими показателями, отражающими состояние больного с недостаточностью кровообращения [3]. В настоящее время различают несколько видов валидности: содержательная валидность, показывающая, насколько пункты методики, оценивающие качество жизни пациента, отражают его функциональные возможности, восприятие своего состояния и т.д.; совпадающая валидность — обычно не определяется, так как должна рассчитываться с помощью сравнения с методикой, являющейся золотым стандартом, которой, как уже сказано, не существует; конструктивная валидность — сравнение коэффициентов корреляции между показателями разделов оцениваемой методики с аналогичными коэффициентами корреляции давно и широко используемой методики [1, 4].
Надежность (воспроизводимость) метода оценивается по повторяемости результатов при повторных исследованиях у больных, которым не производилось радикальных вмешательств или интенсивного медикаментозного лечения. Она представляет собой степень согласованности двух независимо полученных серий показателей [3, 4].
Чувствительность определяется достоверностью изменений показателей, составляющих параметры качества жизни, в процессе лечения или в результате операции, даже при небольшой выраженности этих изменений [3].
Ниже приводятся опросники, наиболее часто применяемые для оценки качества жизни больных хронической сердечной недостаточностью.
Создание ряда методик явилось следствием попытки их авторов связать наиболее часто используемые в кардиологии определения функционального класса и максимального поглощения кислорода с показателями качества жизни. Одним из таких примеров, на наш взгляд, является создание Специфической шкалы активности (табл. 1), предназначенной для более точного определения функционального класса (ФК) по показателям повседневной жизненной активности. По мнению авторов методики расчета Специальной шкалы активности, определение ФК больных сердечной недостаточностью в соответствии с критериями Нью-Йоркской ассоциации сердца (New York Heart Associa t ion — NYHA) зачастую неточно, так как широко применяемые с этой целью термины “повседневная физическая нагрузка”, “нагрузка ниже повседневной” не являются конкретными. Авторами с помощью многократных исследований больных с физической нагрузкой на тредмиле была рассчитана шкала метаболической стоимости каждого вида жизненной активности [5]. Опросник предназначен прежде всего для заполнения его медицинским персоналом, интервьюирующим обследуемого больного. После определения суммы возможных энергетических затрат вычисляется ФК больного в соответствии с суммарными критериями специальной шкалы активности (табл. 2).
Поскольку качество жизни больного сердечной недостаточностью страдает в большой степени из-за ограничений его физических возможностей, в повседневной клинической практике наиболее точной методикой, способной измерить физическое состояние пациента, являются тесты с физической нагрузкой. Однако исследования переносимости физической нагрузки требуют времени, участия специалистов, определенного умения и кооперации больного. Из-за этого они часто не отражают реальные физические возможности пациента. Поэтому были созданы методики самооценки больными сердечно-сосудистыми заболеваниями, в том числе и сердечной недостаточностью, которые предназначались для более точного определения их физического состояния.
С этой целью был создан краткий опросник функциональных возможностей больного, сумма показателей которого названа авторами индексом активности (The Duke Activity Status Index — DASI) (табл. 3) [6]. С помощью сопоставления показателей максимального или порогового поглощения кислорода, полученных у больных стенокардией и сердечной недостаточностью во время велоэргометрии, с переносимостью ими различных видов бытовых нагрузок, были определены энергетические затраты каждого вида повседневной деятельности. В итоге были отобраны те виды повседневной деятельности, которые лучше всего соответствовали энергетическим затратам, определенным в ходе исследования. При работе с опросником сам больной или персонал, участвующий в исследованиях, отмечает соответствующие пункты, затем вычисляется сумма в баллах. Данные опросника показали значительное их соответствие величинам максимального поглощения кислорода (коэффициент корреляции — 0,81, p /media/heart/00_02/74.shtml :: Tuesday, 22-Aug-2000 22:06:46 MSD
Использованные источники:
