Искусственная вентиляция легких при сердечной недостаточности
Виды искусственной вентиляции легких (ИВЛ)
Различные виды искусственной вентиляции легких (ИВЛ) позволяют обеспечить газообмен пациенту как во время операции, так и при критических состояниях опасных для жизни. Искусственное дыхание спасло немало жизней, но что такое ИВЛ в медицине понимает не каждый, поскольку вентиляция легких с помощью специальных аппаратов, появилась только в прошлом веке. В настоящее время трудно представить реанимационное отделение или операционную без аппарата ИВЛ.
Для чего нужна искусственная вентиляция легких
Отсутствие или нарушение дыхания и последующая остановка кровобращения в течение более 3-5 минут неизбежно ведут к необратимому поражению головного мозга и смерти. В таких случаях только методы и техника проведения искусственной вентиляции легких могут помочь спасти человека. Нагнетание воздуха в дыхательную систему, массаж сердца помогают временно предотвратить гибель клеток мозга при клинической смерти, и в некоторых случаях дыхание и сердцебиение удается восстановить.
Правила и способы проведения искусственной вентиляции легких изучают на специальных курсах, основы ИВЛ рот в рот используются для оказания первой помощи больным. Говоря о технике искусственной вентиляции легких (ИВЛ) и непрямого массажа сердца, стоит помнить, что их соотношение равно 1:5 (один вдох и пять компрессий грудины) для взрослых и детей с массой тела более 20 кг., если реанимацию проводят два спасателя. Если реанимацию проводит один спасатель, соотношение равно 2:15 (два вдоха и пятнадцать компрессий грудины). Общее число компрессий грудины составляет 60-80 и даже может достигать 100 в минуту и зависит от возраста пациента.
Но в настоящее время ИВЛ используется не только в реанимационных мероприятиях. Она позволяет проводить сложные оперативные вмешательства, является методом поддержки дыхания при заболеваниях вызывающих его нарушение.
Многие задаются вопросом: сколько живут люди, подключенные к аппарату искусственной вентиляции легких? Поддерживать жизнь таким образом можно сколько угодно долго, а решение об отключении от ИВЛ принимается в зависимости от состояния больного.
Показания для проведения ИВЛ в анестезиологии
Проведение оперативных вмешательств, требующих общего обезболивания, проводится с использованием анестетиков, которые вводятся в организм как внутривенно, так и ингаляционным путем. Большинство анестетиков угнетают дыхательную функцию организма, поэтому для введения пациента в медикаментозный сон требуется искусственная вентиляция легких, ведь последствия угнетения дыхания как у взрослых, так и у детей могут привести к снижению вентиляции, гипоксии, нарушению работы сердца.
Кроме того, для проведения любых операций, где используется многокомпонентный наркоз с интубацией трахеи и ИВЛ, обязательными компонентами являются мышечные релаксанты. Они расслабляют мышцы больного, в том числе и мышцы грудной клетки. Это подразумевает аппаратное поддержание дыхания.
Показания и последствия ИВЛ в анестезиологии, следующие:
- необходимость расслабления мышц во время оперативного вмешательства (миоплегия);
- нарушение дыхания (апноэ), возникшее на фоне введения в наркоз или во время операции. Причиной может быть угнетение дыхательного центра анестетиками;
- оперативные вмешательства на открытой грудной клетке;
- дыхательная недостаточность во время анестезии;
- искусственная вентиляция легких после операции, при медленном восстановлении спонтанного дыхания.
Ингаляционный наркоз, тотальная внутривенная анестезия с ИВЛ – основные методы обезболивания при операциях на грудной и брюшной полости, когда требуется использование миорелаксантов для обеспечения адекватного хирургического доступа.
Мышечные релаксанты позволяют уменьшить дозу наркотических препаратов, помогают легче достичь синхронизации пациента с наркозно–дыхательной аппаратурой и помогают сделать работу для хирургов более удобной.
Показания к ИВЛ в реанимационной практике
 Процедуру рекомендуется проводить при любых нарушениях дыхания (асфиксии), как возникших внезапно, так и предсказуемых. При нарушении дыхания наблюдаются три этапа: обструкция (нарушенная проходимость) дыхательных путей, гиповентиляция (недостаточная вентиляция лёгких) и, как следствие, апноэ (остановка дыхания). Показанием к проведению ИВЛ являются любые причины обструкции и последующих этапов. Такая необходимость может появиться не только во время плановых операций, но и в экстренных ситуациях, которые по сути уже являются реанимацией. Причины могут быть следующие:
Процедуру рекомендуется проводить при любых нарушениях дыхания (асфиксии), как возникших внезапно, так и предсказуемых. При нарушении дыхания наблюдаются три этапа: обструкция (нарушенная проходимость) дыхательных путей, гиповентиляция (недостаточная вентиляция лёгких) и, как следствие, апноэ (остановка дыхания). Показанием к проведению ИВЛ являются любые причины обструкции и последующих этапов. Такая необходимость может появиться не только во время плановых операций, но и в экстренных ситуациях, которые по сути уже являются реанимацией. Причины могут быть следующие:
- Повреждения головы, шеи, груди и живота;
- Инсульт;
- Судороги;
- Поражение электротоком;
- Передозировка лекарств;
- Отравление окисью углерода, вдыхание газа и дыма;
- Анатомические искажения носоглотки, глотки и шеи;
- Инороднее тело в дыхательных путях;
- Декомпенсация обструктивных легочных заболеваний (астма, эмфизема);
- Утопление.
Режимы искусственной вентиляции легких (ИВЛ) в реанимации отличаются от ее проведения в качестве анестезиологического пособия. Дело в том, что многие заболевания могут вызывать не отсутствие дыхания, а дыхательную недостаточность, которая сопровождается нарушением оксигенации тканей, ацидозом, патологическими видами дыхания.
Для лечения и коррекции таких состояний требуются особые режимы ИВЛ в реанимации, например, при отсутствии заболеваний дыхательной системы используют режим вентиляции с контролем по давлению, при котором воздух под давлением поступает на вдохе, но выдох осуществляется пассивно. При бронхоспазме, давление на вдохе нужно увеличить, чтобы преодолеть сопротивление в дыхательных путях.
Во избежание ателектаза (отека легких во время искусственной вентиляции легких) целесообразно увеличить давление на выдохе, это поднимет остаточный объем и не допустит спадания альвеол и пропотевания в них жидкости из кровеносных сосудов. Также режим контролируемой вентиляции легких дает возможность изменять дыхательный объем и частоту дыхания, что позволяет обеспечить нормальную оксигенацию у пациентов.
При необходимости проведения вентиляции легких у людей с острой дыхательной недостаточностью целесообразно отдать предпочтение высокочастотной ИВЛ, так как традиционная вентиляция может оказаться малоэффективной. Особенность методов, которые относят к высокочастотной ИВЛ, состоит в использовании высокой частоты вентиляции (превышает 60 в минуту, что соответствует 1 Гц) и уменьшенного дыхательного объема.
Способы и алгоритм проведения ИВЛ у реанимационных больных могут быть различными, показания для ее проведения:
- отсутствие самостоятельного дыхания;
- патологическое дыхание, в том числе тахипноэ;
- дыхательная недостаточность;
- признаки гипоксии.
Искусственная вентиляция легких, алгоритм проведения которой зависит от показаний, может осуществляться как с помощью аппарата, на котором выставляются соответствующие параметры ИВЛ (у взрослых и детей они различны), так и мешком Амбу. Если во время анестезиологического пособия при кратковременных вмешательствах можно использовать масочный метод, то в реанимации, обычно делают интубацию трахеи.
Противопоказания к проведению ИВЛ чаще имеют этическую окраску, так, ее не проводят при отказе больного, пациентам, когда отсутствует смысл продлевать жизнь, например, при последних стадиях злокачественных опухолей.
Осложнения
Осложнения после искусственной вентиляции легких (ИВЛ) могут возникнуть вследствие несоответствия режимов, состава газовой смеси, неадекватной санации легочного ствола. Они могут проявиться в нарушении гемодинамики, работы сердца, воспалительных процессах в трахее и бронхах, ателектазах.
Несмотря на то что искусственная вентиляция легких способна отрицательно влиять на организм, так как не может полностью соответствовать нормальному спонтанному дыханию, ее использование в анестезиологии и реанимации дает возможность оказать помощь в критических состояниях и провести адекватное обезболивание при оперативных вмешательствах.
Чтобы получить представление о проведении искусственной вентиляции легких, смотрите видео.
Я создал этот проект, чтобы простым языком рассказать Вам о наркозе и анестезии. Если Вы получили ответ на вопрос и сайт был полезен Вам, я буду рад поддержке, она поможет дальше развивать проект и компенсировать затраты на его обслуживание.
Использованные источники:
ИВЛ: что это такое?
Всем хорошо известно, что дыхание — это жизненно важный физиологический процесс. В среднем без дыхания можно прожить до 7 минут, после чего наблюдается потеря сознания, кома и смерть. Если человек не в состоянии самостоятельно дышать, его переводят на искусственную вентиляцию лёгких. Аппараты ИВЛ используют только по показаниям.
Общие сведения
Что такое искусственная вентиляция лёгких (ИВЛ)? Это комплекс мероприятий, обеспечивающих механическую поддержку дыхательной функции. Аппарат ИВЛ, предназначенный для пациентов реанимации и отделений интенсивной терапии, позволяет вдувать в дыхательную систему газовые смеси, которые необходимы для жизнеобеспечения организма. Поступление газовых смесей в лёгкие осуществляется под положительным давлением.
Искусственная вентиляция лёгких — это крайняя мера, помогающая продлить жизнь тяжелобольному (например, при коме).
Показания
Чтобы задействовать аппарат искусственной вентиляции лёгких, необходимо наличие объективных показаний. Перечислим основные патологические состояния, при которых следует применять аппарат ИВЛ:
- Остановка дыхания (апноэ).
- Острая дыхательная недостаточность.
- Высокий риск развития острой дыхательной недостаточности.
- Выраженный дефицит насыщения организма кислородом.
Подобные состояния могут возникнуть в следующих случаях:
- Черепно-мозговые травмы.
- Кома.
- Передозировка фармакологическими препаратами (седативными, наркотическими средствами и др.).
- Тяжёлые хронические заболевания лёгких.
- Бронхоспазм.
- Периферические нейропатии.
- Гипотиреоз.
- Серьёзные поражения головного и/или спинного мозга.
- Дисфункция дыхательных мышц и др.
Аппараты ИВЛ

Что это такое аппарат для ИВЛ? Согласно общепринятой терминологии, аппараты ИВЛ относятся к категории специальное медицинское оборудование, обеспечивающие принудительную подачу кислорода и сжатого воздуха в дыхательную систему человека и выведение углекислого газа. Основные виды ИВЛ:
- Инвазивная искусственная вентиляция воздуха. Для её проведения применяется интубационная или трахеостомическая трубка, которая вводится в дыхательные пути.
- Неинвазивная искусственная вентиляция воздуха. Осуществляется через респираторную маску.
Учитывая особенности привода и управления, аппараты ИВЛ разделяют на следующие типы:
- Электроприводные.
- Пневмоприводные.
- С ручным приводом.
Перед применением аппарат ИВЛ и вспомогательное оборудование должны пройти необходимую сертификацию.
Влияние ИВЛ на органы и системы

Аппараты искусственной вентиляции лёгких могут оказывать на организм как полезные, так и неблагоприятные физиологические эффекты. ИВЛ влияет на функционирование следующих органов:
При проведении искусственной вентиляции лёгких возможно уменьшение сердечного выброса, что, как правило, провоцирует падение кровяного давления и недостаток кислорода в тканях (гипоксию). Кроме того, снижение сердечного выброса сказывается на работе почек, которое выражается в уменьшении суточного диуреза (объёма выделяемой мочи).
Если у пациента кома на фоне черепно-мозговой травмы, то искусственная вентиляция лёгких может привести к повышению внутричерепного давления. Это патологическое состояние объясняется тем, что снижается венозный отток, увеличивается объём крови и повышается давление в голове. Поддержание более низкого среднего давления в дыхательной системе позволяет снизить риск увеличения внутричерепного давления.
В большинстве случаев аппарат ИВЛ подключается с помощью эндотрахеальной или трахеостомической трубки. Клинически установлено, что их использование способствует повышению риска возникновения целого ряда патологических состояний:
- Отёка гортани.
- Травмы слизистой дыхательных путей.
- Инфицирования трахеи, бронхов и лёгких.
- Атрофии слизистой оболочки (высыхание).
Аппарат искусственного дыхания применяется исключительно по показаниям.
Возможные осложнения

Отмечено, что ИВЛ в той или иной степени отрицательно сказывается на состоянии лёгких, особенно после длительного использования механической поддержки дыхательной функции (например, при коме). Пациенты довольно-таки часто сталкиваются с такими видами осложнений, как:
- Ателектаз.
- Баротравма.
- Острое повреждение лёгких.
- Пневмонии.
Вентиляция легких (искусственная) нередко приводит к их ателектазу. Причиной может быть как снижение объёма лёгких, так и закупорка дыхательных путей мокротой. Чтобы предупредить развитие ателектаза, необходимо эффективно поддерживать должный легочный объём и регулярно чистить дыхательные пути от скопления мокроты, используя санационную бронхоскопию.
Если лёгкое повреждается в результате перерастяжения альвеол, связанного с неправильным применением типа и вида ИВЛ, то тогда речь идёт о баротравме. На фоне этого патологического состояния может развиться эмфизема лёгких и пневмоторакс (попадание воздуха в плевральную полость). Вместе с тем, возникновение острого повреждения лёгкого происходит вследствие избыточного растяжения альвеол, которое наблюдается за счёт большого объёма вдоха. Поэтому крайне важно правильно настроить параметры аппарата для искусственной вентиляции лёгких.
Ещё одна достаточно частая проблема у пациентов, находящихся на ИВЛ — это развитие внутрибольничной пневмонии. В роли возбудителя воспаления лёгких обычно выступают грамотрицательные бактерии. Последние исследования показывают, что патогенная микрофлора, ответственная за развитие пневмонии, попадает в дыхательные пути из органов пищеварительной системы и ротоглотки самого больного. Получается, что регулярная антисептическая обработка трубок практически не имеет значения в плане профилактики вентиляционных пневмоний. Необходимо следить, чтобы секрет из ротоглотки и желудочное содержимое не попадали в дыхательные пути. Если отсутствуют противопоказания, целесообразно нахождение головного конца кровати в приподнятом состоянии.
ИВЛ в послеоперационном периоде

Некоторые пациенты первые несколько суток после определённых хирургических вмешательств нуждаются в искусственной вентиляции лёгких для поддержания дыхания. В основном это касается торакальных и кардиологических операций. Перечислим показания для подключения к аппарату ИВЛ после различных операций:
- Апноэ, связанное с продолжающимся действием анестезирующих лекарственных средств, которые использовались в процессе хирургического вмешательства.
- Необходимость уменьшить нагрузку на сердце и дыхательную систему.
- Наличие сопутствующей болезни лёгких, которая снижает функциональное состояние сердечно-легочной системы.
В послеоперационном периоде необходимо внимательно следить за состоянием пациента и как можно быстрее перевести его на самостоятельное дыхание. Контролируют параметры газообмена, наблюдают за состоянием сознания, оценивают показатели легочной вентиляции и способность самостоятельно дышать. Кроме того, вполне целесообразно следить за водным балансом и центральным венозным давлением. Стоит заметить, что в большинстве ситуаций послеоперационные больные достаточно быстро возвращаются к самостоятельному дыханию.
Каждый вид ИВЛ имеет свои особенности применения.
Продолжительная ИВЛ

Для определённой категории пациентов может понадобиться продолжительная искусственная вентиляция лёгких, которая имеет свои особенности и отличия от стандартной ИВЛ, осуществляемой в отделении интенсивной терапии. В некоторых случаях даже проводят ИВЛ в домашних условиях, что существенно повышает качество жизни пациента. Идеальными кандидатами для домашней искусственной вентиляции лёгких считаются больные, имеющие нервно-мышечные поражения.
Однако эти пациенты должны иметь стабильное общее состояние. Особое внимание уделяют функциональному состоянию сердца и почек, а также метаболизму и пищевому статусу. Кроме того, немаловажное значение имеет поддержка со стороны близких, способность к самообслуживанию и достаточное финансовое положение. Без наличия необходимых ресурсов проведение успешной искусственной вентиляции лёгких в домашних условиях может быть весьма затруднено.
Восстановление дыхания

Заключительной целью ИВЛ считается восстановление самостоятельного дыхания у пациента. Примерно в 70% случаев после устранения причин, потребовавших искусственную вентиляцию лёгких, удаётся успешно отключить человека от аппарата. Некоторая часть пациентов какое-то время нуждается в восстановлении дыхания перед тем, как будет осуществлено полное отключение от аппарата ИВЛ. В крайне редких ситуациях пациента оставляют на пожизненное подключение к респиратору.
Критерии готовности больного к самостоятельному дыханию:
- Снижение выраженности дыхательной недостаточности.
- Нормализация основных показателей дыхания (например, парциальное напряжение кислорода в артериальной крови).
- Адекватное функционирование дыхательного центра.
- Стабильная гемодинамика (движение крови по сосудам).
- Нормализация показателей электролитного баланса.
- Оптимальный пищевой статус.
- Отсутствуют серьёзные проблемы с работой других органов.
Если жизненно важные органы и системы функционируют оптимально, то отключение от аппарата ИВЛ происходит успешно. До проведения отключения устраняют нарушение сердечного ритма, стабилизируют водно-электролитный баланс. Также необходимо нормализовать температуру тела. Следует отметить, что нарушение работы почек, печени и пищеварительной системы может отрицательно сказаться на восстановлении самостоятельного дыхания.
Патологическое состояние пациента (травма, кома, поражение дыхательных мышц и т. д.) играет определяющую роль в выборе соответствующего вида ИВЛ.
Использованные источники:
Искусственная вентиляция легких при сердечной недостаточности
Показания
«>недостаточность приводит к гипоксемии, увеличению работы сердца и дыхательных мышц (табл. 19-2). В такой ситуации ИВЛ призвана устранить гипоксемию, уменьшить работу сердца и работу дыхания. У некоторых больных с сердечной недостаточностью развивается и Гиперкапния, -и; ж. Физиол. Повышение парциального давления углекислого газа в крови, сопровождающееся углублением и учащением дыхания.
«>гиперкапния , но обычно это происходит в результате длительного отсутствия лечения.
Показания к ИВЛ при недостаточности кровообращения
- Увеличенная работа миокарда
- Увеличенная работа дыхательной системы
- Гипоксемия
Постоянно положительное давление в дыхательных Е путях (СРАР)
Использование масочного СРАР у больных с острой левожелудочковой недостато остью и отеком легких позволяет уменьшить работу дыхания и работу сердца. Кроме того, увеличивается Ра02, снижается РаСо2» иногда исчезает необходимость в интубации трахеи и повышается вероятность выживания больного. СРАР может обеспечить достаточную разгрузку на тот период, когда медикаментозным лечением пытаются оптимизировать работу сердечно-сосудистой системы, что позволяет избежать инвазивных манипуляций. Вообще, СРАР приносит наибольшую пользу больным, которые находятся в сознании, правильно ориентированы и готовы сотрудничать с врачом. Для того чтобы избежать интубации трахеи у больных с острой застойной сердечной недостаточностью, применяют также неинвазивную ИВЛ под положительным давлением. Однако этот метод вентиляции не показан больным с острым инфарктом миокарда. Больным с острым инфарктом миокарда и дыхательной недостаточностью в большей степени показана инвазивная вентиляционная поддержка, чем неинвазивная.
Параметры вентиляции
Поскольку при самостоятельном дыхании происходит перераспределение кровотока в дыхательные мышцы, следует использовать метод CMV (А/С) (рис.). Возможно применение ИВЛ — как управляемой по давлению, так и управляемой по объему. Отек легких, который может иметь место к моменту начала ИВЛ, обычно легко устраняется медикаментозными средствами. Для нормализации РаСо2 в крови достаточно, как правило, дыхательного объема 8-10 мл/кг при частоте > 10 в 1 мин. Пиковое альвеолярное давление должно быть ниже 30 см вод. ст. Время вдоха должно быть коротким (1-1,5 с). Начальная Fi02 должна быть установлена равной 1, а впоследствии титруется под контролем показателейчтульсоксиметрии и газового состава крови. Для поддержки работы пораженного миокарда устанавливают ПДКВ на уровне 5-10 см вод. ст. При подборе адекватного значения ПДКВ надо соблюдать осторожность, учитывая сложное и неоднозначное влияние, которое оказывает ПДКВ на работу сердца. Но все же большинство больных с тяжелой сердечной недостаточностью получают пользу от применения ПДКВ.
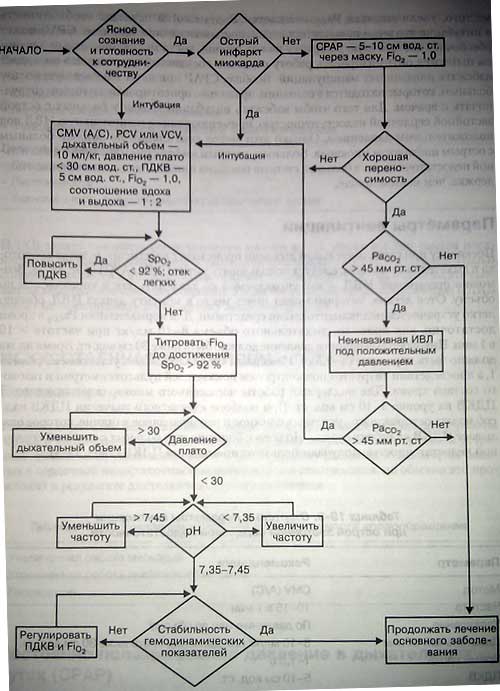
Алгоритм респираторной поддержки больного с сердечной недостаточностью
Использованные источники:
