Левопредсердная сердечная недостаточность
Левожелудочковая сердечная недостаточность
Причины левожелудочковой сердечной недостаточности.
1. Заболевания, при которых отмечается систолическая перегрузка левого желудочка:
– стеноз устья аорты;
2. Заболевания, при которых имеют место увеличение диастолического наполнения и систолическая перегрузка левого желудочка:
– недостаточность митрального клапана;
– недостаточность аортального клапана.
3. Заболевания, при которых наблюдается поражение миокарда левого желудочка:
4. Митральный стеноз, при котором происходит уменьшение диастолического наполнения левого желудочка и перегрузка левого предсердия (развивается левопредсердная сердечная недостаточность).
Основные патофизиологические сдвиги, происходящие в сердечно-сосудистой системе и органах дыхания при левожелудочковой сердечной недостаточности:
– ослабление работы левого желудочка (при митральном стенозе – левого предсердия);
– уменьшение ударного объема левого желудочка;
– рефлекторное учащение работы сердца;
– замедление тока крови и повышение давления в малом круге кровообращения;
– пропотевание жидкой части крови в ткань легкого, пропитывание ею стенок альвеол (интерстициальный отек), а затем появление ее в просвете альвеол (альвеолярный отек);
– нарушение вентиляции, уменьшение жизненной емкости легких;
– нарушение диффузии газов через альвеоло-капиллярную мембрану;
– возбуждение дыхательного центра.
Острая левожелудочковая сердечная недостаточность.
Острая левожелудочковая сердечная недостаточность характеризуется относительно быстрым, нередко внезапным развитием патологических изменений, представляющих непосредственную угрозу для жизни больного. Она может развиться при заболеваниях, сопровождающихся нагрузкой на левый желудочек, иногда на фоне уже существующей хронической левожелудочковой недостаточности. Острая левожелудочковая недостаточность проявляется сердечной астмой и отеком легких.
Проведите расспрос больного, выясните жалобы.
Сердечная астма. Для сердечной астмы характерно развитие удушья (пароксизмальной одышки) смешанного характера, возникающего чаще ночью и сопровождающегося ощущением стеснения за грудиной, чувством страха смерти, сердцебиением, иногда сухим кашлем. Развитию приступа способствует физическое или нервно-психическое напряжение. Состояние облегчается при переходе из горизонтального положения в положение сидя с опущенными вниз ногами (ортопноэ). Развитие удушья обусловлено застоем крови в малом круге кровообращения.
Отек легких. В тяжелых случаях острая левожелудочковая недостаточность, начавшись как сердечная астма, затем быстро прогрессирует и переходит в отек легких. Для последнего характерно резко выраженное удушье, сопровождающееся ощущением стеснения за грудиной и чувством страха смерти, а также кашель с выделением большого количества жидкой, пенистой, розовой (из-за примеси крови) мокроты.
Проведите общий осмотр больного.
При сердечной астме и отеке легких выявляются следующие характерные признаки:
– вынужденное положение (ортопноэ);
– страдальческое, испуганное выражение лица, широкие зрачки;
– влажные, бледные кожные покровы, акроцианоз.
Для отека легкого также характерно:
– клокочущее дыхание, слышные на расстоянии влажные хрипы (симптом «кипящего самовара»);
– розовые пенистые выделения изо рта и носа.
Проведите исследование органов дыхания.
При сердечной астме выявляют:
– частое, поверхностное дыхание;
– снижение дыхательной экскурсии грудной клетки и ограничение подвижности легочного края (застойные легкие становятся ригидными);
– ослабленное везикулярное дыхание из-за отечного набухания альвеолярных стенок и уменьшения амплитуды их колебания во время вдоха; при затянувшемся приступе сердечной астмы из-за развития застойного бронхита возможно появление жесткого дыхания;
– влажные мелкопузырчатые незвонкие хрипы, преимущественно в нижних отделах легких; при затянувшемся приступе сердечной астмы из-за присоединившегося застойного бронхита возможно появление сухих свистящих хрипов на фоне экспираторной одышки.
При отеке легкого выявляют:
– частое, поверхностное дыхание;
– снижение дыхательной экскурсии грудной клетки и ограничение подвижности легочного края;
– ослабленное везикулярное дыхание;
– влажные разнокалиберные хрипы.
Проведите исследование сердечно-сосудистой системы.
При сердечной астме и отеке легких выявляют:
– смещение левой границы относительной тупости сердца кнаружи, связанное с дилатацией левого желудочка;
– расширение поперечника сердца за счет левого компонента;
– ослабление I тона на верхушке (из-за слабости левого желудочка страдает мышечный компонент I тона);
– ритм галопа на верхушке, появление которого связано с тяжелым поражением миокарда левого желудочка и снижением его тонуса;
– систолический шум на верхушке, возникающий в связи с развитием относительной недостаточности митрального клапана;
– акцент II тона над легочной артерией из-за повышения давления в малом круге кровообращения;
– частый, аритмичный, слабого наполнения, малый пульс при отеке легкого нитевидный;
– пониженное артериальное давление, особенно у больных с отеком легких.
Оцените данные ЭКГ-исследования.
На ЭКГ выявляются следующие изменения:
– нарушение ритма и проводимости;
– уменьшение амплитуды зубца Т и интервала ST;
– изменения, характерные для основного заболевания.
Хроническая левожелудочковая сердечная недостаточность.
Хроническая левожелудочковая сердечная недостаточность (ХЛСН) развивается постепенно, в течение нескольких месяцев, при хронических заболеваниях, которые протекают с преимущественной нагрузкой на левый желудочек.
Проведите расспрос больного, выясните жалобы.
Одышка является наиболее характерным и ранним признаком хронической левожелудочковой сердечной недостаточности. Одышка носит смешанный характер и появляется сначала при обычной физической нагрузке. В последующем она возникает уже при незначительной физической нагрузке, при приеме пищи, раздевании и даже в покое. Одышка усиливается в положении лежа, (поскольку возрастает приток венозной крови к сердцу, а диафрагма располагается выше), связана с длительным застоем крови в малом круге кровообращения, при котором легочный каркас становится жестким, снижается ЖЕЛ, уменьшается легочная вентиляция, нарушается диффузия газов через альвеоло-капиллярную мембрану. На поздних стадиях заболевания происходит разрастание соединительной ткани в легких (кардиогенный пневмосклероз), что усугубляет нарушение газообмена.
Сердцебиение при сердечной недостаточности возникает рефлекторно. Его появление обусловлено рефлексом с каротидного синуса (при уменьшении ударного объема снижается давление в сонных артериях) и рефлексом Бейнбриджа (при повышении давления в устье полых вен). Сердцебиение, как и одышка, возникает сначала при обычной нагрузке, затем при умеренной нагрузке и в покое.
Кашель сухой или с отделением небольшого количества серозной мокроты, усиливается при физической нагрузке и в положении лежа, обусловлен застоем крови в малом круге кровообращения. Возможно выделение «ржавой» мокроты при высокой гипертензии в малом круге, когда происходит диапедез эритроцитов с последующим образованием и отложением кровяного пигмента гемосидерина в легких.
Быстрая утомляемость, снижение физической и умственной работоспособности, повышенная раздражительность, расстройство сна обусловлены низким сердечным выбросом, уменьшением кровоснабжения головного мозга, нарушением функции центральной нервной системы.
Проведите общий осмотр больного.
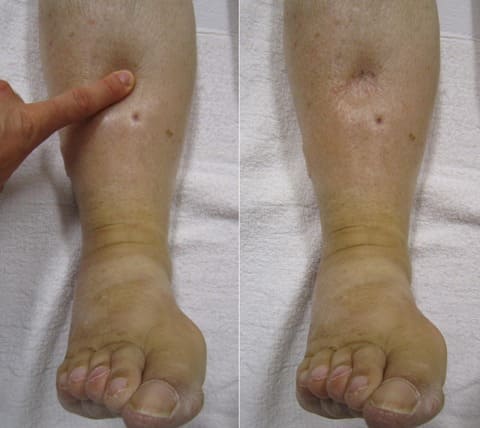
Больные с хронической левожелудочковой недостаточностью занимают вынужденное положение ортопноэ. Кожные покровы бледные, наблюдается акроцианоз, обусловленный замедлением кровотока, повышенной утилизацией кислорода тканями и увеличением содержания в капиллярах восстановленного гемоглобина. В связи с тем, что замедление кровотока более выражено в отдаленных от сердца частях тела, синюшная окраска появляется на конечностях, кончике носа, ушах.
Проведите исследование органов дыхания.
При исследовании органов дыхания выявляют:
– снижение дыхательной экскурсии грудной клетки и ограничение подвижности легочного края (застойные легкие становятся ригидными);
– ослабленное везикулярное дыхание из-за отечного набухания альвеолярных стенок и уменьшения амплитуды их колебания во время вдоха;
– влажные мелкопузырчатые незвонкие хрипы, преимущественно в нижних отделах легких, иногда сухие рассеянные хрипы из-за присоединившегося «застойного» бронхита.
Проведите исследование сердечно-сосудистой системы.
Данные исследования сердечно-сосудистой системы при хронической левожелудочковой сердечной недостаточности:
– смещение левой границы относительной тупости сердца кнаружи, связанное с дилатацией левого желудочка;
– расширение поперечника сердца за счет левого компонента;
– ослабление I тона на верхушке (из-за слабости левого желудочка страдает мышечный компонент I тона);
– ритм галопа на верхушке, появление которого связано с тяжелым поражением миокарда левого желудочка и снижением его тонуса;
– систолический шум на верхушке, возникающий в связи с развитием относительной недостаточности митрального клапана;
– акцент II тона над легочной артерией из-за повышения давления в малом круге кровообращения;
– пульс частый, аритмичный, может быть слабого наполнения, малый;
– систолическое артериальное давление нормальное или понижено, диастолическое – нормальное или повышено, пульсовое – понижено.
Оцените данные ЭКГ-исследования.
На ЭКГ при ХЛН обнаруживаются следующие изменения:
– нарушение ритма и проводимости;
– уменьшение амплитуды зубца Т и интервала ST;
– изменения, характерные для основного заболевания.
Оцените данные рентгенологического исследования
При рентгенологическом исследовании выявляют:
– усиление легочного рисунка;
– расширение корней легких;
– в тяжелых случаях – гидроторакс.
При ЭхоКГ регистрируют следующие изменения:
– дилатация полости левого желудочка и левого предсердия;
– уменьшение ударного объема левого желудочка;
– ЭхоКГ-признаки основного заболевания.
Оцените данные спирографии.
Данные спирографии при ХЛСН:
– рестриктивный тип дыхательной недостаточности;
– в случае развития «застойного» бронхита из-за присоединения обструктивного компонента возможно появление смешанного типа дыхательной недостаточности.
Использованные источники:
Острая левопредсердная недостаточность. Причины, клинические симптомы и их патогенез
Синдром острой недостаточности левого предсердия развивается у больных с митральным стенозом при резком ослаблении сократительной способности левого предсердия и нормальной функции правого желудочка, который продолжает нагнетать кровь в малый круг кровообращения. Это приводит к переполнению его сосудов венозной кровью и таким же клиническим проявлениям, как и при острой левожелудочковой недостаточности.
Патогенез. Повышение давления в левом предсердии вследствие нарушения систолического опорожнения или диастолического наполнения левого желудочка распространяется на пути притока — легочные вены и капилляры. Увеличение гидростатического давления в легочных капиллярах выше онко-тического, то есть в среднем более 25 мм рт.ст., приводит к нарушению равновесия Старлинга и усиленной транссудации жидкой части плазмы крови (воды и коллоидов) в интерстициальную ткань. При снижении содержания белков в плазме крови пропотевание жидкости начинается при меньшем уровне гидростатического давления, а при утолщении альвеолярно-капил-лярной мембракы из-за периваскулярного склероза при хроническом течении заболевания — при его более высоком уровне.
Вследствие раздражения юкстакапиллярных рецепторов интерстициальной ткани при начальном накоплении транссудата происходит возбуждение дыхательного центра ствола мозга с увеличением частоты дыхания, которое обеспечивает усиление лимфатического оттока в вены большого круга кровообращения. Когда скорость транссудации начинает превышать производительность лимфатического дренажа, жидкость накапливается в наиболее податливых участках интерстициального пространства, заполненных рыхлой соединительной тканью, окружающей бронхиолы, артериолы ивенулы. Развивается интерстициальный отек легких , который иначе называется сердечной астмой. Скопление жидкости в интерстициальном пространстве приводит к уменьшению податливости легких, то есть нарушению вентиляции по рестриктивному типу и, одновременно вызывая сдавление просвета бронхиол, обусловливает повышение сопротивления воздухоносных путей. Нарушение вентиляции по обструктивному типу, которому способствуют также отек слизистой оболочки бронхов в результате застоя в системе бронхиальных сосудов, и нарушение оттока слизи, приводит к умеренному снижению Ра02, которое корригируется ингаляцией 100 % кислорода. Насыщение гемоглобина кислородом существенно не изменяется. Стойкое и выраженное повышение давления в легочных венах может распространяться также на плевральные вены, что иногда приводит к развитию гидроторакса, усугубляющего дыхательную недостаточность.
Дальнейшее повышение гидростатического давления в легочных капиллярах, как правило, более 30—35 мм рт.ст., вызывает разрывы в местах соединения клеток альвеолярного эпителия друг с другом, в результате чего транссудат из интерстициальной ткани попадает в альвеолы. Вначале он накапливается в участках с наименьшим радиусом кривизны («углах»), вызывая их сглаживание. Когда изменение формы альвеол становится критическим, дальнейшее сохранение наполнения их воздухом становится невозможным, они полностью заполняются транссудатом и возникает альвеолярный отек легких.
Резкое нарушение газообмена вызывает выраженную артериальную ги-поксемию, которая усугубляется нарушениями вентиляционно-перфузион-ных соотношений из-за увеличения венозной примеси к артериальной крови в результате перфузии невентилируемых участков легких. Артериальная гипоксемия, в свою очередь, приводит к значительному повышению активности симпатико-адреналовой системы и освобождению вазоактивных веществ — серотонина, гистамина, кининов, простагландинов и др. Это способствует спазму легочных артериол с еще большим ростом давления в легочных капиллярах и повышению проницаемости альвеолярно -капиллярной мембраны. В результате в заполняющий альвеолы транссудат поступают клетки крови, в частности эритроциты, которые обусловливают розовую окраску пенистой мокроты. Гиперактивация симпатико-адреналовой системы, вызывая значительное увеличение ЧСС, частоты дыхания и работы дыхательных мышц, приводит к повышению потребности миокарда в кислороде, что может усугублять снижение его сократимости и ударного выброса.
Таким образом, сердечная астма и отек легких представляют собой различные стадии одного и того же патологического процесса, имеют общий патогенез и различаются лишь по степени повышения гидростатического давления и состоянию альвеолярно-капиллярной мембраны. Наличие ее фиброзных изменений, которые развиваются при длительном повышении ле-гочно-капиллярного давления, предотвращает переход интерстициального отека в альвеолярный. Необходимо отметить, что острая левосторонняя сердечная недостаточность — не единственная причина отека легких. Другими возможными причинами являются резкое снижение онкотического давления плазмы крови (при болезнях почек, печени, энтеропатиях) и повышение проницаемости альвеолярно-капиллярной мембраны (при ингаляции токсических веществ, синдроме диссеминированного внутрисосудистого свертывания, уремии, анафилактическом шоке и др.).
Жалобы. 1. Основным и наиболее ранним симптомом венозного застоя в легких является одышка . Ее точный механизм не ясен. Причинами одышки могут быть: 1) увеличение работы дыхательных мышц вследствие снижения податливости легких из-за отека интерстициальной ткани в относительно острых случаях и развития периваскулярного склероза при длительном повышении легочно-капиллярного давления; 2) возбуждение дыхательного центра при раздражении рецепторов растяжения в интерстициальном пространстве в результате скопления транссудата; 3) вторичное нарушение бронхиальной проходимости вследствие отека интерстициальной ткани легких и слизистой оболочки бронхов.
* Кашель обычно сопровождает одышку и может быть сухим или с выделением слизистой мокроты. Поскольку большинство бронхиальных капилляров впадает в легочные вены, застой крови в альвеолярной сосудистой сети распространяется на бронхиальные сосуды, что приводит к увеличению образования слизи. При разрыве переполненных кровью бронхиальных капилляров может наблюдаться кровохарканье.
* Слабость и повышенная утомляемость при физической нагрузке являются симптомами неадекватного МОС и обусловлены уменьшением кровотока в скелетных мышцах. Определенную роль могут играть также гипонатриемия и гиповолемия вследствие избыточного приема мочегонных препаратов.
* Никтурия относится к ранним и весьма характерным проявлениям левожелудочковой недостаточности. В дневное время в вертикальном положении из-за перераспределения кровотока для первоочередного обеспечения кровью жизненно важных органов в условиях снижения МОС почечный кровоток уменьшен. Ночью в горизонтальном положении несоответствие между МОС и потребностями тканей в кислороде уменьшается, и почечный кровоток возрастает, что приводит к увеличению диуреза. Необходимо иметь в виду возможность другого генеза никтурии.
* Олигурия свидетельствует о значительном уменьшении МОС в покое и характерна для далеко зашедших стадий сердечной недостаточности.
* Мозговые симптомы, обусловленные снижением мозгового кровотока, — нарушение памяти, сна, головная боль, изредка бред и галлюцинации — наблюдаются редко и лишь у больных пожилого возраста с сопутствующим церебральным атеросклерозом и выраженной сердечной недостаточностью.
На ЭКГ определяются признаки гипертрофии левого желудочка. У лиц пожилого возраста ее вольтажные критерии могут отсутствовать. На возможную гипертрофию в таких случаях указывают нарушения реполяризации с инверсией зубца Т в отведениях I, aVL и V5 6 и косвенный признак RV5 > RV4.
Использованные источники:
Острая сердечная недостаточность
 Острая сердечная недостаточность — одно из наиболее тяжелых нарушений кровообращения, угрожающее жизни состояние, требующее неотложного лечения, госпитализации в блок (отделение) интенсивной терапии и предпочтительно в стационар, располагающий необходимыми диагностическими и лечебными возможностями.
Острая сердечная недостаточность — одно из наиболее тяжелых нарушений кровообращения, угрожающее жизни состояние, требующее неотложного лечения, госпитализации в блок (отделение) интенсивной терапии и предпочтительно в стационар, располагающий необходимыми диагностическими и лечебными возможностями.
Острая сердечная недостаточность – осложнение различных заболеваний, заключающееся в нарушении кровообращения вследствие снижения насосной функции сердца или уменьшения его наполнения кровью.
Выделяют впервые возникшую острую сердечную недостаточность (de novo) у больных без известного нарушения функции сердца, а также острую декомпенсацию хронической сердечной недостаточности.
Определенное значение имеет подразделение острой сердечной недостаточности на систолическую (невозможность выбросить необходимое количество крови из желудочка) и диастолическую (невозможность полноценного наполнения желудочков кровью), левостороннюю и правостороннюю.
Причины острой сердечной недостаточности
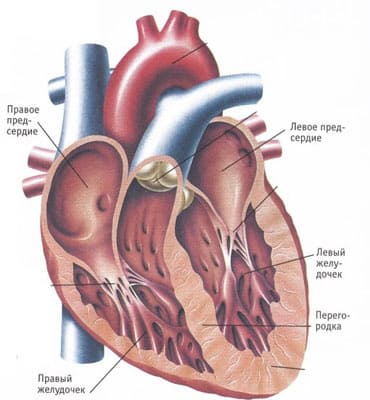
Острая сердечная недостаточность может осложнять течение многих заболеваний или состояний; ее причины и механизмы развития различны.
Среди причин можно выделить следующие: декомпенсация хронической сердечной недостаточности, острый инфаркт миокарда, механические осложнения острого инфаркта миокарда (например: разрыв межжелудочковой перегородки, разрыв хорд митрального клапана, инфаркт правого желудочка), инфаркт миокарда правого желудочка, быстропрогрессирующая аритмия или тяжелая брадикардия, острая тромбоэмболия легочной артерии, гипертонический криз, тампонада сердца, расслоение аорты, родовая кардиомиопатия, препятствие току крови (сужения устья аорты и митрального отверстия, гипертрофическая кардиомиопатия, опухоли, тромбы), клапанная недостаточность (митрального или аортального), дилятационная кардиомиопатия, миокардит, травма сердца.
К несердечным причинам относят: инфекции, особенно пневмония, сепсис, недостаточная приверженность к лечению, перегрузка объемом, тяжелый инсульт, хирургия и периоперационные проблемы, дисфункция почек, обострение бронхиальной астмы, хронической обструктивной болезни легких, анемия, лекарственные препараты (нестероидные противовспалительные препараты, кортикостероиды, лекарственные взаимодействия), гипо- или гиперфунция щитовидной железы, злоупотребление алкоголем и наркотики.
Симптомы острой сердечной недостаточности
Симптомы многообразны и зависят от причин, вызвавших заболевание и от степени возникшей дисфункции левого или правого желудочков. В зависимости от основных симптомов острую сердечную недостаточность делят на левожелудочковую и правожелудочковую недостаточность, в некоторых ситуациях может возникать одновременно право- и левожелудочковая недостаточность (бивентрикулярная недостаточность).
Бивентрикулярная недостаточность возникает при инфаркте миокарда с поражением правого и левого желудочков, при механических осложнениях острого инфаркта миокарда (разрыв межжелудочковой перегородки), миокардит и др.
Основной причиной острой левожелудочковой недостаточност и является дисфункция миокарда левого желудочка (инфаркт миокарда, гипертонический криз, нарушение ритма сердца). Характерны следующие симптомы: нарастающая одышка, усиливающаяся в положении лежа, вплоть до удушья. Крайним проявлением острой левожелудочковой недостаточности является кардиогенный шок.
Острая правожелудочковая недостаточность возникает при тромбоэмболии легочной артерии, инфаркте миокарда правого желудочка, тампонаде сердца, астматическом статусе. Основные симптомы: набухание и повышение пульсации шейных вен, отеки, увеличение печени.
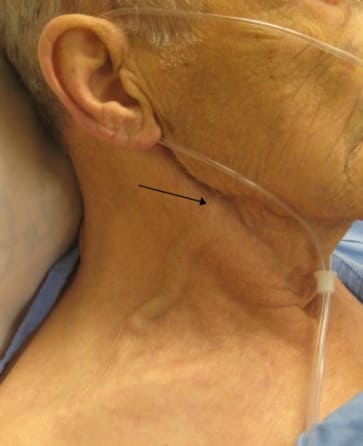
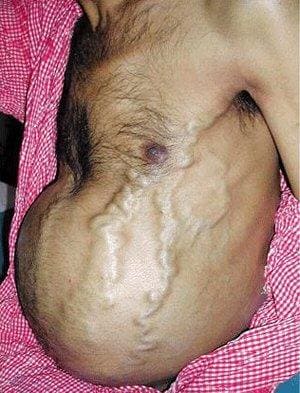
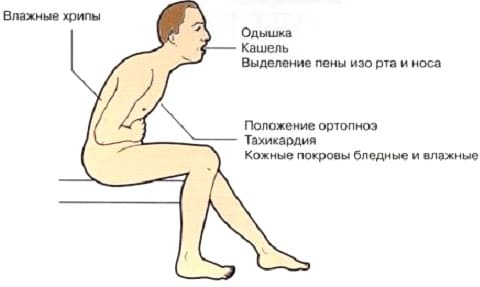
Учитывая вышеизложенное, основными признаками острой сердечной недостаточности являются: тяжелое, частое дыхание (более 24 в минуту), шумное дыхание – одышка вплоть до удушья. Явное усиление одышки и кашля в горизонтальном положении. Сидячее положение и положение с поднятым изголовьем облегчает состояние больного. При дыхании становятся слышны влажные хрипы, прерываемые кашлем, в терминальной стадии отмечается появление пены изо рта. Поза больного упирающегося прямыми руками в колени или сидение для облегчения дыхания.
Сердечная недостаточность может развиваться очень быстро и течение 30-60 минут привести к гибели больного.
Первая помощь
При появлении вышеописанных симптомов необходимо:
• вызвать скорую медицинскую помощь,
• придать больному сидячее положение,
• ноги поместить в тепло (грелка, емкость с горячей водой),
• измерить артериальное давление при систолическом давлении выше 100 мм.рт.ст дать 1 таблетку нитроглицерина под язык или 1 ингаляция под язык, в случае улучшения состояния больного повторить прием нитроглицерина через 10 минут, затем каждые 10 минут до приезда скорой помощи. В случае отсутствия эффекта повторно нитроглицерин не давать,
• постараться успокоить больного.
Диагностика
Диагностика начинается с опроса для уточнения возможных причин, далее следует осмотр, где врач может отметить наличие отеков, набухание и пульсацию шейных вен, бледность кожных покровов, при пальпации выявить увеличенную печень, влажность кожных покровов, при аускультации — хрипы в легких, нарушения ритма, появление дополнительных тонов и шумов в сердце.
Далее выполняются исследования для определения причины, вызвавшей острую сердечную недостаточность, выполняются лабораторные исследования:
- клинический анализ крови (для определения наличия воспаления, анемии),
- анализ мочи общий (для оценки состояния почек).
- Биохимический анализ крови: мочевина, креатинин (для оценки функционального состояния почек), трансаминазы (оценить состояние печени), уровень калия, натрия (исключить электролитные нарушения, для оценки функции почек),
- уровень сахара в крови,
- тропонин (исключить повреждение сердечной мышцы),
- Д-димер (при подозрении на тромбоэмболию легочной артерии),
- газы артериальной крови (при тяжелой сердечной недостаточности),
- мозговой натрийуретический пептид (pro-BNP, повышается при сердечной недостаточности).
- Электрокардиограмма (ЭКГ) в 12 отведениях позволяет оценить ритм сердца, наличие ишемии миокарда.
- Обзорную рентгенограмму органов грудной клетки проводят для оценки размеров и границ сердца, выраженности застоя в легких.
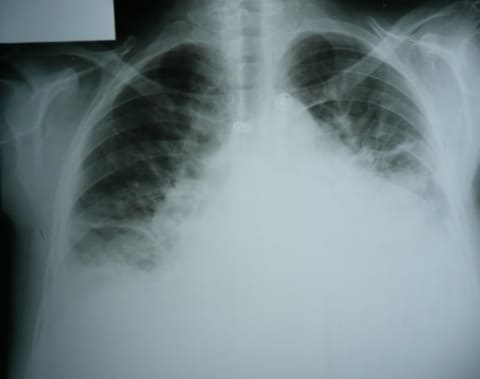
- Эхокардиоскопия (ЭХО-КС) необходима для оценки структурных и функциональных изменений в сердце (состояние клапанов, сердечной мышцы, перикарда, диаметра легочной артерии, давления в легочной артерии, механические осложнения инфаркта миокарда, опухолей сердца и др.).
В некоторых ситуациях может потребоваться выполнение коронароангиографии — исследование сосудов сердца. При подозрении на тромбоэмболию легочной артерии выполняют спиральную компьютерную томографию, сцинтиграфию легких. Для исключения расслаивающей аневризмы аорты может потребоваться выполнение магнитно-резонансного исследования.
Всем пациентам показано круглосуточное мониторирование артериального давления, пульсоксиметрии (определение насыщения кислородом гемоглобина крови), ЭКГ.
Лечение острой сердечной недостаточности
Основная цель лечения – быстрая стабилизация состояния, уменьшение одышки. Наилучшие результаты лечения достигаются в специализированных отделениях неотложной помощи.
Оксигенотерапия (ингаляция увлажненного кислорода), в тяжелых случаях может потребоваться дыхательная поддержка, искусственная вентиляция легких.
Лекарственное лечение: морфин показан на ранней стадии острой сердечной недостаточности, особенно при наличии болей, возбуждения больного, нитропрепараты начинают давать до приезда скорой помощи, затем продолжают внутривенное введение. В зависимости от степени тяжести на начальном этапе могут использовать и другие препараты: венозные вазодилятотры (нитропруссид натрия, незиритид), мочегонные препараты (петлевые, тиазидоподобные), интропные препараты улучшают сокращение сердечной мышцы (добутамин), вазопрессоры (допамин). Препараты для профилактики тромбоэмболических осложнений (антикоагулянты).
При некоторых заболеваниях, лежащих в основе сердечной недостаточности, необходимо экстренное хирургическое вмешательство . К возможным хирургическим методам относятся: реваскуляризация миокарда, коррекция анатомических дефектов сердца (протезирование и реконструкция клапанов), механические средства временной поддержки кровообращения (внутриаортальная баллонная контрпульсация).
Следующий этап лечения после стабилизации состояния включает назначение ингибиторов ангиотензин преврающего фермента (иАПФ) или блокаторов рецепторов к ангиотензину, бета-адреноблокаторов, антагонистов рецепторов минералокортикоидов. При снижении сократительной способности сердца назначают дигоксин (при фракции выброса по данным ЭХО-КС менее 40%).
Перед выпиской должно быть предусмотрено, что острый период сердечной недостаточности разрешился, установлен стабильный режим применения мочегонных препаратов, по крайней мере, в течение 48 часов.
Средняя продолжительность пребывания в стационаре 10-14 дней. Продолжают лечение (включая бета-блокаторы, иАПФ или блокаторы рецепторов к антгиотензину, антагонисты минералокортикоидов) на амбулаторном этапе. После выписки из стационара пациенты наблюдаются кардиологом по месту жительства. Своевременная коррекция терапии, динамическое выполнение ЭКГ, ЭХО-КС а также контроль лабораторных показателей (электролиты, креатинин, pro-BNP) помогают уменьшить количество госпитализаций пациента и улучшить качество жизни больного.
Также врач даст конкретные рекомендации по диете, уровню физической активной, объяснит необходимость приема лекарственных препаратов, указав на возможные побочные эффекты, отметит состояния, появление которых должно насторожить больного.
Питание: ограничение жидкости до 1,5–2 л/сутки, чтобы уменьшить симптомы и задержку жидкости. Ограничение жидкости по весу (30 мл/кг массы тела, 35 мл/кг при массе тела более 85 кг) может снижать выраженность жажды, мониторинг и предотвращение недоедания.
Употребление здоровой пищи: ограничение жиров животного происхождения в пользу употребления птицы, рыбы (желательно морской), но не более 2-х раз в неделю, свежих овощей фруктов, зелени, морепродуктов; отказ от жареной пищи, предпочтение отдать тушеной и приготовленной на пару, при необходимости ограничение соли до 1 г в сутки.
Обязательно осуществлять контроль веса. При прибавке более 2 кг за 3 дня обратиться к врачу.
Обязателен отказ от курения и употребления наркотиков, возможно скромное употребление алкоголя (полное воздержание рекомендуется у пациентов с алкогольной кардиомиопатией). В других случаях может быть применимо следующее правило: 2 алкогольных единицы в день у мужчин и 1 единица в день у женщин (1 единица = 10 мл чистого спирта, например, 1 бокал вина).
Необходима ежедневная физическая активность , аэробные физические нагрузки 30 минут в день по состоянию (прогулки на свежем воздухе, скандинавская ходьба).
Осуществлять иммунизацию против вирусов гриппа и пневмококковой инфекции, так как любые вирусные или бактериальные инфекции могут привести к ухудшению состояния.
Во время путешествий осуществлять мониторинг и адаптированное потребление жидкости, в частности во время полетов и в жарком климате. Остерегаться побочных реакций от воздействия солнца при приеме некоторых лекарственных препаратов (например, амиодарон).
Также даются индивидуальные рекомендации, врач осведомляет пациента о возможных побочных эффектах назначенных лекарств.
Возможные осложнения
Острая сердечная недостаточность сама по себе является осложнением многих заболеваний и состояний. Однако в процессе лечения непосредственно сердечной недостаточности могут возникнуть тяжелые нарушения ритма и проводимости, тромбоэмболические осложнения, прогрессирование болезни вплоть до самых тяжелых форм (кардиогенный шок, отек легких), внезапная сердечная смерть.
Прогноз
Прогноз сердечной недостаточности всегда определяется заболеванием, вследствие которого она развилась. Сердечная недостаточность всегда прогностически неблагоприятна. В течение одного года умирают 17% госпитализированных и 7% амбулаторных пациентов с сердечной недостаточностью. В 30-50% случаев больные умирают внезапно от тяжелых нарушений ритма.
Подводя итог, хочется отметить особую важность регулярного приема рекомендованных лекарственных препаратов на амбулаторном этапе, соблюдение здорового образа жизни. Помните о том, что четкое выполнение рекомендаций врача поможет избежать повторных госпитализаций и улучшить качество жизни пациента.
Использованные источники:
Острая сердечная сосудистая недостаточность: что это такое, симптомы, лечение, причины, признаки, помощь

Что такое острая сердечная недостаточность
Острая сердечная недостаточность (ОСН) — это синдром быстрого развития недостаточности кровообращения вследствие снижения насосной функции одного из желудочков или наполнения их кровью. Под острой сердечной недостаточностью традиционно понимается возникновение острой (кардиогенной) одышки, сопровождающейся признаками легочного застоя (с возможным отеком легких).
ОСН бывает двух видов — левожелудочковая и правожелудочковая. Наибольшее клиническое значение имеет острая левожелудочковая сердечная недостаточность.
Причины острой сердечной недостаточности
Все причины ОСН можно разделить на 3 группы: 1 — причины, приводящие к резкому росту постнагрузки (ТЭЛА, инфаркт миокарда ПЖ), 2 — причины, приводящие к резкому росту пренагрузки (избыточное потребление жидкости, почечная дисфункция с увеличением ОЦК и т.д.) и 3 — причины, приводящие к увеличению сердечного выброса (сепсис, анемия, тиреотоксикоз и т.д.). Среди причин острой сердечной недостаточности в последние годы упоминают нестероидные препараты и тиазолидиндионы.
Клиническая картина острой сердечной недостаточности характеризуется одним из 6 синдромов или их комбинацией:
- нарастание отеков, как правило, наблюдают у больных с хронической сердечной недостаточностью; оно сопровождается усилением одышки, появлением свободной жидкости в полостях и часто гипотен-зией, что резко ухудшает прогноз;
- отек легких проявляется одышкой, положением ортопноэ, увеличением числа влажных хрипов выше угла лопатки, снижением сатурации кислородом артериальной крови 90 мм рт.ст., безопасно систолическое АД >110 мм рт.ст. Осторожность необходима при систолическом АД 90-110 мм рт.ст.
Вазодилататоры снижают систолическое АД и давление заполнения левого и правого желудочков, уменьшают одышку и общее сосудистое сопротивление. Несмотря на снижение АД, в том числе и диастолического, коронарный кровоток сохраняется. Вазодилататоры уменьшают застой в МКК, не повышая ударный объем и не увеличивая потребление кислорода При лечении острой сердечной недостаточности антагонисты кальция не показаны. Применение вазодилататоров противопоказано при систолическом АД 90 мм рт.ст. и сохраняются признаки снижения кровоснабжения органов.
Адреналин не рекомендован для лечения кардиогенного шока и первичной остановки сердца.
Особенности коррекции состояния пациентов с острой сердечной недостаточности
Декомпенсация ХСН. Лечение начинают с петлевых диуретиков и вазодилататоров. Инфузия диуретиков предпочтительнее болюсного введения. Следует максимально рано оценить необходимость добавления комбинированного мочегонного лечения.
При стойкой гипотензии показаны ПИП.
Отек легких. Лечение начинают с инъекции морфина. Вазодилататоры необходимы при нормальном или высоком АД. Диуретики — при наличии признаков застоя и отеках.
ПИП добавляют к лечению при гипотензии и признаках гипоперфузии органов.
При неадекватной оксигенации — перевод на ИВЛ.
Острая сердечная недостаточность, обусловленная АГ, — вазодилататоры и малые дозы мочегонных препаратов (особенно при начале застоя в МКК).
Использованные источники:
