Мокрота с кровью при сердечной недостаточности
Кашель при сердечной недостаточности
Обычно сухой кашель, который позже становится влажным, у детей и взрослых возникает при болезнях верхних и нижних дыхательных путей. Он редко вызывает у человека и его близких особенную тревогу, ведь лечение таких проблем уже давно разработано и является довольно эффективным. Не все знают, но кашель может быть признаком далеко не безопасных патологий. В частности, кашель при сердечной недостаточности совершенно не связан с простудой или ОРВИ, либо аллергическими реакциями. Следует помнить, что этот симптом при сердечно-сосудистых болезнях требует немедленной врачебной консультации, ведь, как правило, он означает прогрессирование патологии и развитие ее осложнений.

Почему появляется кашель при сердечной недостаточности
Симптомы кашля проявляются, когда у человека активируется кашлевой рефлекс. Он представляет собой защитный механизм, который помогает респираторному тракту очиститься от присутствующих в нем инородных тел, от мокроты (слизи трахеобронхиального дерева). Чаще всего кашель связан с инфекционными болезнями дыхательной системы, но также он может становиться одним из признаков сердечных патологий.
Нередко приступообразный кашель или незначительное покашливание является ведущим признаком болезней сердца, которые так или иначе приводят к сердечной недостаточности. Порой он вообще является единственным симптомом, и помочь установить верный диагноз в данном случае может только детальное обследование. Доктора недаром называют такой симптом «сердечный кашель», и он может появляться в двух ситуациях:
- При заболеваниях легких, которые вызваны их ослаблением на фоне поражения малого круга кровообращения.
- При патологиях сердца и коронарных сосудов, охватывающих непосредственно эти органы.
Как правило, при развитии тех или иных болезней сердечно-сосудистой системы рано или поздно присоединяются легочные нарушения. Патогенез появления кашля при различных сердечных нарушениям примерно одинаков. Возникшие по той или иной причине патологические изменения в организме обуславливают уменьшение сократительной возможности левого желудочка сердца. В итоге кровь, которая возвращается по сосудам легких, с трудом перекачивается в аорту. Из-за этих процессов в малом круге кровообращения рано или поздно возникает повышение давления в легких и в легочной артерии.
Кровоток замедляется, появляются застойные явления, наблюдается тканевая гипоксия. Происходит отек, так как кровь задерживается в альвеолах, и она приводит к разбуханию слизистой оболочки и раздражению альвеолярных рецепторов. Данный процесс вызывает рефлекторный кашель. Проще говоря, основной причиной появления кашля у человека при сердечной недостаточности становится застой крови в легочной ткани, что провоцирует раздражение кашлевого центра.
Так какие именно заболевания у детей, взрослых, пожилого человека могут привести к развитию подобных явлений? Среди таковых чаще всего встречаются следующие патологии:
- Гипертоническая болезнь, которая приводит к хронической сердечной недостаточности.
- Левожелудочковая недостаточность.
- Стеноз митрального клапана.
- Другие пороки сердца, чаще клапанные.
- Инфаркт легкого.
- Ревматический перикардит.
- Хроническое легочное сердце.
- Бактериальный или вирусный инфекционный эндокардит, в том числе острый, подострый, хронический.
- Аневризма аорты.
- Разрыв аневризмы аорты.
- Мезаортит.
- Ишемическая болезнь сердца и т.д.
Следует помнить, что встречаются и более редкие патологии сердца, которые могут вызывать рефлекторный кашель. Поэтому ставить себе диагноз самостоятельно строго запрещено, ведь даже врач без проведения обследования не сможет дифференцировать хронический кашель с туберкулезом, хроническим бронхитом, обструктивными явлениями и прочими распространенными патологиями нижних дыхательных путей.

Симптомы кашля
Как уже было сказано, многие люди вовсе не отмечают других патологических симптомов, кроме кашля. Не уделяя внимания своему здоровью, больные нередко сильно запускают течение патологии, параллельно пытаясь облегчить кашель и употребляя совершенно ненужные и порой даже вредные препараты. Но постоянное покашливание должно сразу насторожить человека и заставить его направиться к врачу. Поэтому стоит внимательно ознакомиться с признаками наиболее распространенных сердечных патологий, касающихся особенностей возникающего кашля:
- Левожелудочковая недостаточность. Кашель наблюдается в положении лежа, порой не дает уснуть по ночам. Что касается дневного времени, то симптом чаще развивается после спорта, физического труда, либо сразу после принятия пищи. Кашель при недостаточности левого желудочка проявляется приступами, которые длятся несколько минут или даже более часа, вызывают чувство нехватки воздуха, удушье.
- Гипертоническая болезнь. При данной патологии на фоне повышения давления в артериях легких повышается выделение мокроты, поэтому появляется характерный рефлекс. У больного кашель яркий, громкий, регулярно появляется, вызывает одышку. При нагрузке и во сне он тоже становится более сильным. Когда во время приступа человеку удается откашлять мокроту, то приступ прекращается.
- Клапанные пороки сердца. Приступы кашля появляются при физической нагрузке. Позже с прогрессированием болезни присоединяется одышка. Для детей и подростков с пороками клапанов сердца очень характерны частые легочные инфекции, которые наслаиваются на уже имеющиеся нарушения. Обычно имеется большое количество слизи, может развиваться хронический бронхит из-за постоянного отека и застоя в легких. В тяжелых стадиях, когда возникает выраженная сердечная недостаточность, присоединяются кровохаркание, повышение потоотделения, сильная слабость.
- Эндокардит и перикардит. Эти заболевания сопровождаются сухим, непродуктивным кашлем, который сочетается с болями в области сердца. При бактериальном эндокардите сухой изнуряющий кашель приступами появляется ночью, а облегчение наблюдается только к утру после начала выделения мокроты (ее количество обычно скудное).
- Инфаркт легкого на фоне тяжелой застойной сердечной недостаточности или ТЭЛА. Боль в сердце распространяется на всю грудную клетку, при этом возникает непродуктивный кашель. Через несколько часов или пары дней он становится влажным, во время приступа выделяется мокрота с кровью, либо чистая кровь. Узнайте что делать если появилась кровь в мокроте утром
- Болезни аорты. Кровохаркание с кашлем может продолжаться длительное время, но при разрыве аневризмы выделение крови обильное, быстро наступает летальный исход.
В целом, при любой болезни с сердечной недостаточностью кашель бывает резким, раздражающим, часто сопровождается выделением мокроты с кровью. Слизь всегда очень вязкая, густая, а присоединение вторичной бактериальной инфекции, что весьма вероятно, приводит к развитию гнойных процессов и появлению сгустков желтоватой мокроты. Кашель часто сопровождается свистящими, влажными хрипами в легких, которые может выслушивать врач при физикальном обследовании. Во время кашля нередко присутствует одышка и боль в груди, слабость, человек может быть склонен к обморокам, отечности ног и живота, к цианозу, набуханию шейных вен, причем все эти симптомы обычно появляются только на запущенных стадиях сердечной недостаточности.
Методы лечения

Консервативная терапия
Прежде чем назначать больному лечение кашля, следует выявить, какое именно заболевание вызвало появление этого симптома. Для этой цели человеку рекомендуется выполнение ЭКГ, УЗИ сердца, лабораторных исследований, холтеровского мониторирования, нагрузочных тестов, рентгенографии грудной клетки, МРТ сердца и т.д. (по показаниям).
Лечение кашля начинается с облегчения его симптомов и воздействия на основное заболевание, которое и спровоцировало данный рефлекс. Обычно после адекватного лечения основной сердечной патологии симптом проходит сам собой. Основой терапии является прием медикаментов, укрепляющих миокард и приводящих в норму его деятельность. Возможно назначение курса терапии, состоящей из препаратов следующих фармакологических групп:
- вазодилататоры;
- бета-блокаторы;
- сердечные гликозиды;
- мочегонные;
- ингибиторы АПФ;
- блокаторы кальциевых каналов;
- антиоксиданты;
- антигипоксанты.
Непосредственно воздействовать на кашель можно при помощи препаратов, угнетающих кашлевой центр, которые подавляют патологический рефлекс (например, Синекод), но злоупотреблять ими категорически запрещено. Также человеку могут быть рекомендованы средства для разжижения мокроты, ингаляции с муколитиками и физраствором. Если патология вызвана бактериальным воспалением сердца или наслоением вторичной инфекции легких, то пациенту рекомендуются антибиотики. В сложных случаях, при запущенной форме сердечной недостаточности терапия должна проводиться в стационаре. В обязательном порядке консервативный подход включает отказ от вредных привычек, умеренную физическую активность. Некоторые кардиологи советуют принимать витамины и различные фитопрепараты, которые уменьшают застойные явления в легких и улучшают гемодинамику, тем самым мягко воздействуют и на кашель, и на собственно сердечную недостаточность.
Народные средства и питание
Применять нетрадиционные средства лечения нужно с умом и только после одобрения их лечащим врачом. Некоторые «препараты» собственного изготовления могут нанести вред или привести к затягиванию с обращением за квалифицированной помощью при снижении симптоматики. В обязательном порядке прием народных средств должен быть направлен на устранение основного заболевания, а это возможно только после проведенной диагностики.
Чаще всего от кашля на фоне сердечных проблем народные целители советуют такие рецепты:
- Приобрести настойки боярышника и пустырника, соединить эти препараты в равных пропорциях. Пить ежедневно по 25 капель утром, вечером до еды не менее месяца.
- Заварить столовую ложку цветков календулы 500 мл кипятка, оставить на час. Выпить за сутки в несколько приемов, повторять ежедневно 21 день.
- 3. 50 г травы арники горной залить 0,5 литра водки, оставить в темном месте на 14 дней. Затем процедить настойку, принимать 20 дней по 15 капель дважды в день. Вместо травы арники хорошо зарекомендовала себя при сердечной недостаточности и мята перечная, ее можно применять аналогичным образом.
Питание при сердечных заболеваниях, которые сопровождаются кашлем, обязательно должно включать некоторое ограничение питьевого режима (в острой фазе — до литра в сутки), снижение количества соли в рационе. Диета должна быть направлена на сбивание высокого артериального давления, стабилизацию массы тела, уровня холестерина, в связи с чем она обязана содержать как можно больше растительных продуктов питания.
Особенности лечения кашля у пожилых людей
Перед тем, как приступить к лечению, людям в пожилом возрасте обязательно необходимо сделать рентгенографию легких в двух проекциях, чтобы исключить опухоли легочной ткани и средостения. Также необходимо проводить и бакпосев мокроты для дифференцирования с прочими болезнями. Самолечение в пожилом возрасте недопустимо, и основные курсы терапии всегда проводятся в стационаре.
Людям такой возрастной группы нежелательно применять народные средства, чтобы не спровоцировать различные патологические реакции организма. Практически всем больным требуется снижение артериального давления и показателей холестерина, что возможно медикаментозным путем. Препараты сердечных гликозидов применяются с осторожностью, чтобы не спровоцировать аритмию. Обязательным являются регулярные обследования у кардиолога для оценки динамики состояния сердца и эффективности лечения сердечной недостаточности.
Чего нельзя делать
При кашле, который обусловлен сердечной недостаточностью, строго воспрещены такие действия:
- курение, прием алкоголя;
- недосыпание, отсутствие четкого режима дня и отдыха;
- потребление большого количества соли, жирной, острой пищи;
- допущение затяжных стрессов, отсутствие мер по их «погашению», в том числе медикаментозному;
- полный отказ от физических упражнений;
- игнорирование дыхательной гимнастики, которую назначил врач;
- попытки полностью вылечить кашель от сердечных болезней препаратами от ОРВИ и бронхита;
- длительный прием препаратов, подавляющих кашель (бронхи должны дренироваться, поэтому такие лекарства можно принимать только на ночь и очень короткими курсами).
Профилактика кашля при болезнях сердца
Для недопущения развития подобного симптома достаточно лишь не давать заболеваниям сердца переходить на запущенные стадии, когда многие изменения бывают уже необратимыми. По возможности следует посещать санатории-профилактории, не забывать про стационарные курсы терапии. Помогут в профилактике болезней сердца и здоровый образ жизни, спорт, правильное питание.
Использованные источники:
Кашель у людей с сердечной недостаточностью
Заболевания, приводящие к недостаточной насосной функции сердца, могут порождать симптом, который нередко принимают за бронхит или аллергию. Это частый кашель при сердечной недостаточности, возникающий от застоя крови в легочном (или малом) круге кровообращения. Механизм приступа таков: легкие отекают, слизистая оболочка бронхов набухает, у человека срабатывает кашлевый рефлекс.
Причины возникновения сердечного кашля
- Признаки сердечной недостаточности, связанные с пороками клапанов, проблемами миокарда (среднего мышечного слоя органа, из которого состоит наибольшая часть его массы), кардиосклерозом (разрастанием рубцовой ткани после инфаркта), аритмией.
- Миокардиальная недостаточность.
- Левожелудочковая недостаточность, сопровождающаяся приступами удушья (сердечной астмы).
- Ревматизм, поражающий суставы и сердечно-сосудистую систему.
- Сердечная недостаточность при артериальной гипертензии.
- Увеличенная функция щитовидной железы (гипертиреоз), способствующая замедлению работы сердечной мышцы.
Основные признаки и симптомы
Взаимосвязь кашля и сердечной недостаточности определяют по мучительным приступам, случающимся поздним вечером и ночью, когда в организме нарастают застойные явления. Симптом нередко сочетается с сильным сердцебиением, одышкой, нехваткой воздуха. Сердечным чаще называют сухой кашель, но он может быть и с обильной мокротой – прозрачной либо с кровью. Другие признаки: свистящий выдох, опухание больного утром, бледный или синюшный вид кожи, обмороки. Физические усилия при сердечной недостаточности вызывают приступообразный кашель днем.



У взрослых
Раздражающий кашель по ночам то и дело мучит больного с сердечной недостаточностью, вынуждает садиться. Приступы ночного удушья, трудности с отхаркиванием у людей среднего возраста и старше медицина связывает с тяжелой формой сердечной недостаточности. Лающий звук, боль в области груди помогают выявить ревматизм, мокрота с кровью от сердечного кашля ишемическую болезнь сердца, повторный инфаркт. Коричневая мокрота при кашле у пожилого человека – признак распада эритроцитов и приобретенного порока сердца.
У детей
Сердечный кашель у ребенка врачи связывают с врожденным пороком сердца (ВПС), оборачивающийся сердечной недостаточностью. Синдром Эйзенменгера при ВПС означает дефект межжелудочковой перегородки и повышенное легочное давление с дополнительным сбросом крови с левой стороны на правую. Сердечный-легочный кашель у детей помогает определить тяжесть врожденной патологии сердца.
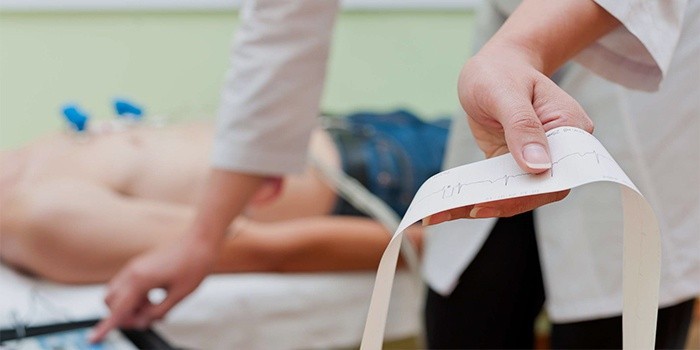
Методы диагностики
- Электрокардиограмма (ЭКГ): запись электрической активности сердца помогает обнаружить нарушение кровоснабжения (ишемию), гипертрофированные размеры миокарда.
- Эхокардиография (Эхо-КГ): результаты ультразвукового исследования сердца показывают сократительную способность желудочков.
- Рентген: фиксирует легочный застой крови при сердечной недостаточности.
- Томография: послойная рентгенограмма дает детальную картину состояния миокарда и позволяет составить клинический прогноз.
Лечение кашля при сердечной недостаточности
Лекарства при сердечной недостаточности в качестве основы терапии предназначены для улучшения работы сердечной мышцы, восстановления сосудистой системы. Лечение проверенными народными средствами современная медицина допускает, если они помогают ускорить процесс выздоровления или улучшить состояние пациента. Не являясь отдельными симптомами, кашель и кровохарканье исчезают вместе с сердечной недостаточностью.

Комплексная терапия
Пациентам с сердечной недостаточностью вне клиники рекомендуется не допускать перегрузок организма, соблюдать ритмичный распорядок дня, избегать волнений, сохраняя психологическое равновесие в любой ситуации. Не менее важно контролировать собственный вес, для этого понадобится пересмотреть привычный рацион, при отеках ограничить потребление жидкости.
Использованные источники:
Мокрота с кровью при кашле
Наличие крови в мокроте при кашле — грозный признак тяжёлых болезней, который может иметь разные причины. В случае появления такого симптома нельзя тянуть время с обращением за квалифицированной помощью.
Причины крови при кашле
Состояния, при которых может наблюдаться кровь в мокроте:
- Воспалительные болезни органов дыхания (пневмония, бронхит, бронхоэктатическая болезнь, абсцесс лёгкого, туберкулёз).
- Новообразования (рак лёгкого, аденокарцинома).
- Другие болезни: недостаточность левого желудочка, респираторный муковисцидоз, тромбоэмболия сосудов лёгкого, стеноз митрального клапана, травма лёгкого, отклонения в развитии артерий и вен, амилоидоз, геморрагический диатез.
Самая распространённая причина крови в мокроте по утрам — бронхит.
Для бронхита характерен долгий сухой кашель, потом — кашель с выделением мокроты, которая вначале имеет обычный вид, а затем содержит незначительные вкрапления и прожилки ярко-алого цвета и гной.
Болезнь сопровождается слабостью, гипертермией и одышкой.
Симптомы
Сопутствующие симптомы зависят от конкретного заболевания, которым был вызван кашель с кровью в мокроте:
- При бронхите и бронхоэктазии наблюдаются затяжные и частые приступы кашля, сопровождающиеся обилием густой мокроты. Следует отметить, что при бронхите кашель с кровью имеет место отнюдь не всегда.
- Пневмония — в этом случае мокрота часто имеет цвет ржавчины или содержит свежую кровь алого цвета, при этом отмечаются общее недомогание, высокая температура и боль в груди.
- Абсцесс лёгкого (одно из осложнений пневмонии) тоже характеризуется повышением температуры и сильной болью в груди, мокрота имеет темно-зелёную окраску, содержит гной и прожилки крови, имеет выраженный запах.
- Туберкулёз — сопровождается равномерно розовой мокротой либо содержащей кровяные прожилки, пенистой, образующейся в незначительных количествах. Также, при этом заболевании наблюдаются общая слабость, озноб и повышенная потливость.
- Рак лёгкого — характеризуется прожилками крови в мокроте, которые имеют вид вкраплений либо сгустков, при этом присутствует чувство жжения в груди, утрата веса тела и аппетита. Отхаркивание с кровью при лёгочном раке бывает весьма часто.
- Эмболия лёгочной артерии — перед кровохарканьем ощущается боль за грудиной, происходит падение артериального давления, чувствуется одышка. Такое состояние встречается после перенесённых недавно операций, а также при некоторых сердечно-сосудистых болезнях.
- Сердечно-сосудистые болезни иногда ведут к застою крови, накапливающейся в лёгких, при этом наблюдаются одышка и кашель с кровью, часто без температуры. В случае сердечной недостаточности кровохарканье наблюдается редко.
- Респираторный муковисцидоз — является генетическим нарушением работы желез внутренней секреции, к его симптомам относятся частые затяжные простуды и вязкая мокрота с гноем и прожилками крови.
Кровохарканье при простуде
 В случае простуды наличие в откашливаемой мокроте крови — следствие повреждения при кашле мелких сосудов, находящихся в верхних дыхательных путях и бронхах.
В случае простуды наличие в откашливаемой мокроте крови — следствие повреждения при кашле мелких сосудов, находящихся в верхних дыхательных путях и бронхах.
Мокрота с кровью может выходить также при сухом кашле из-за травмирования слизистой оболочки гортани.
В целом, при простуде кровь выделяется нечасто и в маленьких количествах, потому обыкновенную простуду, даже сопровождаемую кровохарканьем, нельзя назвать опасным состоянием.
Однако, частое присутствие в мокроте прожилок крови при простуде должно насторожить, поскольку это может быть свидетельством наличия других болезней, более серьёзных, потому необходимо пройти обследование.
При обычной простуде, которая сопровождается кашлем с кровью в мокроте, эффективна даже народная медицина.
Используются такие рецепты, как
- тёплое молоко, наполовину разбавленное минеральной водой;
- отвар из имбирного корня с лимоном;
- специальные грудные сборы, при употреблении которых легче отхаркивается слизь;
- ингаляции над отваром картофеля;
- алоэ с мёдом.
Профилактика
Необходимые меры профилактики:
- Умеренные и регулярные физические нагрузки, частое нахождение на свежем воздухе, отсутствие вредных привычек.
- Правильное питание, включающее множество витаминов и микроэлементов.
- Закаливание.
- Отказ от посещения многолюдных мест во время эпидемий вирусных болезней.
- Санаторно-курортное лечение при хронических болезнях бронхов и лёгких.
- Своевременное лечение простуды.
- Своевременное обнаружение и лечение болезней, контроль свёртываемости крови.
Когда необходимо немедленно обратиться к врачу?
При возникновении следующих симптомов нужно обязательно обратиться к врачу:
- Частый кашель и обильное содержание крови в мокроте.
- Постоянная слабость, одышка, потеря массы тела, утрата аппетита.
- Боли в груди.
К какому специалисту обратиться?
Прежде всего необходимо обращаться к терапевту, который проведёт общий осмотр, назначит анализы и по их результатам может порекомендовать визит к другим специалистам.
В случае, когда кашель с кровью имеет место при болезни носоглотки либо гортани, можно обратиться к отоларингологу. Болезнями лёгких и бронхов занимается также пульмонолог.
В случае подозрения на лёгочный туберкулёз нужен визит к фтизиатру.
Диагностика
 Чтобы установить причины кровохарканья, применяют широкий ряд диагностических методов:
Чтобы установить причины кровохарканья, применяют широкий ряд диагностических методов:
- Рентген грудной клетки. Наличие затемнённых участков на снимке свидетельствует о воспалительном процессе либо эмболии лёгочной артерии, либо даже раке лёгкого. Если же на снимке заметно изменение формы тени сердца, это признак сердечных нарушений.
- Компьютерная томография даёт возможность осмотреть и оценить состояние лёгких, определить наличие в них диссеминированных процессов. Болезни лёгких с диссеминацией (распространением возбудителя болезни) трудно поддаются диагностике. Потому обследование пациента проводится с применением одновременно нескольких методов, позволяющих получить уверенность в правильном диагнозе.
- Бронхоскопия целесообразна для диагностики лёгочного рака и бронхоэктатической болезни. Этот диагностический метод заключается в определении изменений просвета бронха (которые имеют место при опухолях).
- Анализ пота используется только для выявления муковисцидоза — генетического заболевания, которое сопровождается различными патологиями дыхательных органов и пищеварительной системы. Муковисцидоз вызывает патологические изменения в лёгких, хронический бронхит и возникновение бронхоэктазов.
- Анализ мокроты позволяет обнаружить в бронхах воспалительные процессы и иные патологии, приводящие к возникновению в мокроте крови. При выявлении в мокроте бактерий туберкулёза ставится соответствующий диагноз. Если при анализе мокроты была обнаружена высокая концентрация бактерий, это позволяет предположить наличие бронхоэктатической болезни, абсцесса лёгкого либо пневмонии.
- Коагулограмма даёт возможность определить нарушение свёртываемости крови. При наличии такового кровь сгущается и могут появляться тромбы — кровяные сгустки, которые приводят к нарушению нормального кровотока и вызывают инсульт, тромбоз и инфаркт. Выполнение коагулограммы подразумевает взятие крови из вены.
- Анализ крови — выявляет наличие воспалительных процессов. Превышающие норму показатели СОЭ и концентрации в крови эритроцитов говорят о наличии воспаления.
- Фиброэзофагогастродуоденоскопия — исследование пищевода, желудка и двенадцатиперстной кишки. Например, при расширении вен пищевода кровяные сгустки могут поступать в верхние отделы, а затем отхаркиваться во время кашля.
- Электрокардиограмма — позволяет выявить сердечные нарушения, которые иногда также могут вызывать кашель с кровью в мокроте.
Как лечат кашель с кровью?
Лечение кашля с кровью зависит от его причины.
При бронхите применяются соответствующие антибиотики.
При туберкулёзе используются специальные противотуберкулёзные препараты и иммуномодуляторы — вещества, влияющие на иммунитет и регулирующие гуморальные процессы.
При раке лёгкого назначается лучевое, химиотерапевтическое и хирургическое лечение.
При бронхоэктатической болезни либо абсцессе лёгкого показано оперативное лечение.
Использованные источники:
Откашливание мокроты с кровью – насколько это опасно?

Частым и распространённым признаком болезней органов дыхания является кашель. Кашель возникает, когда происходит раздражение рецепторных окончаний слизистых оболочек дыхательных путей и плевры.
Кровохарканье (то есть кашель с кровью) – опасное состояние, которое может указывать на внутреннее кровотечение.
Мокротой называется слизистая субстанция, которая выделяется во время кашля. В мокроте содержится секрет бронхиальных желёз, пылинки, микробы, иногда частицы гноя.
Кровь в мокроте
Если в мокроте наблюдаются прожилки красновато-ржавого цвета, значит, в неё попала кровь. Иногда причиной этого является разрыв мелкого кровеносного сосуда в лёгких – в таком случае это явление не представляет особой угрозы здоровью. Но возможно, кровь в мокроте сигнализирует об инфекционных процессах в лёгких (таких как пневмония, опухоль лёгкого, туберкулёз).
Если самочувствие нормальное, и выкашливание мокроты с редкими прожилками крови несистематическое, то нет причин подозревать серьёзные заболевания. Если же кровь в мокроте появляется регулярно в течение некоторого времени – надо обратиться в поликлинику.
Если у больного в анамнезе, например, хронический бронхит, то не стоит связывать симптом крови в мокроте только с этим заболеванием. Причиной появления крови в мокроте может являться совсем другое, еще не диагностированное, заболевание.
Иногда прожилки крови появляются в слюне. Это явление может быть симптомом опасных заболеваний, таких как пневмония, острый бронхит, рак лёгких.
Причины появления кашля с кровью
После определения того, откуда именно поступает кровь, можно приступать к выяснению причин кровохаркания.
Патологические состояния, при которых наблюдается симптом крови в мокроте
 1. Воспалительные процессы в лёгких (бронхит, пневмония, абсцесс легкого, бронхоэктатическая болезнь, туберкулёз).
1. Воспалительные процессы в лёгких (бронхит, пневмония, абсцесс легкого, бронхоэктатическая болезнь, туберкулёз).
2. Новообразования (аденокарцинома, рак лёгкого).
3. Другие заболевания: респираторный муковисцидоз, недостаточность левого желудочка, стеноз митрального клапана, тромбоэмболия сосудов лёгкого, травматическое повреждение лёгкого, патологии развития вен и артерий, геморрагический диатез, амилоидоз.
Наиболее частыми причинами появления крови в мокроте являются бронхоэктазы и бронхит.
Патологические состояния, при которых наблюдается кровь в слюне
Диагностика причин появления кашля с кровью
 Если при кашле отхаркивается мокрота с кровью, то нужно обратиться к врачу для диагностики и назначения лечения.
Если при кашле отхаркивается мокрота с кровью, то нужно обратиться к врачу для диагностики и назначения лечения.
Для установления причин кровохарканья используются следующие методы диагностики:
1. Рентгенологическое исследование грудной клетки. Если на снимке видны затемнённые участки, то это говорит о наличии воспалительного процесса; об эмболии легочной артерии; о раке лёгкого. Если на снимке видно, что форма тени сердца изменилась — это говорит о сердечных нарушениях.
2. Метод бронхоскопии целесообразен для диагностики бронхоэктатической болезни, рака лёгких. Суть метода состоит в определении изменений в просвете бронха (при опухолях, патологических расширениях бронха, просвет сужается, и на снимке это заметно).
С помощью эндоскопического инструмента бронхоскопа можно:
- Извлечь инородные тела из бронхов.
- Ввести в бронхи лекарства.
- Осмотреть искривленные бронхи.
- Провести биопсию.
3. Метод рентгеновской компьютерной томографии позволяет осматривать и оценивать состояние лёгких и выявлять наличие диссеминированных процессов в лёгких.
Заболевания лёгких с диссеминацией (с обширным распространением возбудителя болезни) — очень трудно правильно диагностировать; велика вероятность допустить ошибку.
Именно поэтому обследование больного надо проводить с помощью сразу нескольких взаимодополняющих методов, чтобы быть уверенным в правильности установленного диагноза.
4. Анализ мокроты дает возможность выявить воспалительные процессы в бронхах и другие патологии, при которых появляется кровь в мокроте.
Если врач обнаружит в мокроте микобактерии туберкулёза (палочки Коха), то это объективный показатель развития туберкулёза.
Если анализ мокроты показал высокое содержание бактерий, то есть основания предполагать пневмонию, бронхоэктатическую болезнь, либо абсцесс легкого.
5. Анализ пота применяет для выявления муковисцидоза. Это наследственное генетическое заболевание является первопричиной разных патологий дыхательной системы и желудочно-кишечного тракта.
Муковисцидоз приводит к патологическим изменениям в анатомии лёгких, к хроническому бронхиту, к образованию бронхоэктазов (расширений стенок бронхов).
6. Общий анализ крови помогает выявить наличие воспалительного процесса. Увеличенные по сравнению с нормой показатели уровня лейкоцитов и СОЭ (скорости оседания эритроцитов) являются объективным подтверждением наличия воспаления.
7. Коагулограмма позволяет оценить нарушения свёртываемости крови. Если свёртываемость нарушена, то происходит сгущение крови, могут образовываться тромбы – сгустки крови, нарушающие нормальный кровоток. Тромбоз, инсульт, инфаркт – все это может произойти вследствие нарушений свёртываемости. Для проведения коагулограммы необходимо произвести забор крови из вены.
8. Одной из причин возникновения кашля с кровью могут являться нарушения сердечной системы. Проверить это можно с помощью электрокардиограммы.
9. Фиброэзофагогастродуоденоскопия – это эндоскопическое исследование желудка, пищевода и двенадцатиперстной кишки. Если у больного, например, патологически расширены вены пищевода, то сгустки крови могут подниматься в верхние отделы, и отхаркиваться при кашле.
Когда требуется немедленное обследование у специалиста?
При появлении нижеследующих симптомов обязательно обратитесь к врачу:
- Частый кашель, в мокроте находится обильное количество крови.
- Постоянная слабость, одышка, плохой аппетит, резкая потеря массы тела.
- Боль в груди.
Особенно рискуют курильщики с долгим стажем, именно у них чаще всего и возникает кашель с кровью.
Легочное кровотечение и первая помощь при данном состоянии
Если у человека начинается обильное выделение кровавой пены изо рта – это неотложное состояние, так называемое легочное кровотечение. Необходимо без промедления госпитализировать больного. Первым делом – позвоните в «Скорую помощь».
Легочное кровотечение может проявиться при туберкулёзе или раке лёгких.
Надо помочь больному принять позу полусидя, дать проглотить немного льда. Голову больного приподнять. Выделяющуюся кровь необходимо сразу откашливать, и ни в коем случае не задерживать внутри. Нельзя допускать, чтобы больной заглотил кровь.
Опасность легочного кровотечения заключается в том, что кровь может попасть в глубокие слои легочной ткани, а это вызывает серьёзнейшую патологию – аспирационную пневмонию.
К какому врачу обращаться за помощью?
При появлении крови в мокроте обязательно проконсультируйтесь с врачом:
- Терапевтом.
- Пульмонологом.
- Фтизиатром.
- Онкологом.
Для начала стоит посетить участкового терапевта. После первичного обследования, если врач выявит тревожные симптомы, он даст направление на обследование к более узким специалистам.
Как вылечить кашель с кровью?
 Лечат кашель с кровью в зависимости от причины его возникновения. Если диагностирован рак лёгкого – то лечение назначают химиотерапевтическое, лучевое, хирургическое. Эти методы лечения позволяют более или менее успешно справиться с первопричиной заболевания. При удачном исходе симптоматика в виде кашля с кровью исчезает.
Лечат кашель с кровью в зависимости от причины его возникновения. Если диагностирован рак лёгкого – то лечение назначают химиотерапевтическое, лучевое, хирургическое. Эти методы лечения позволяют более или менее успешно справиться с первопричиной заболевания. При удачном исходе симптоматика в виде кашля с кровью исчезает.
Если причина крови в кашле – туберкулёз, то назначается противотуберкулёзная терапия, включающая в себя не только противотуберкулёзные препараты, но и сопутствующую терапию имунномодуляторами. Имунномодуляторы — это вещества, способные оказывать влияние на иммунную систему и регулировать гуморальные процессы.
Если кровь в мокроте – это симптом диагностированного бронхита в острой или хронической форме, то назначают лечение антибиотиками.
Если диагностирован абсцесс лёгкого или бронхоэктатическая болезнь, то приходится применять хирургические методы лечения.
Использованные источники:
