Ивл при сердечной недостаточности
Ивл при сердечной недостаточности
Показания
«>недостаточность приводит к гипоксемии, увеличению работы сердца и дыхательных мышц (табл. 19-2). В такой ситуации ИВЛ призвана устранить гипоксемию, уменьшить работу сердца и работу дыхания. У некоторых больных с сердечной недостаточностью развивается и Гиперкапния, -и; ж. Физиол. Повышение парциального давления углекислого газа в крови, сопровождающееся углублением и учащением дыхания.
«>гиперкапния , но обычно это происходит в результате длительного отсутствия лечения.
Показания к ИВЛ при недостаточности кровообращения
- Увеличенная работа миокарда
- Увеличенная работа дыхательной системы
- Гипоксемия
Постоянно положительное давление в дыхательных Е путях (СРАР)
Использование масочного СРАР у больных с острой левожелудочковой недостато остью и отеком легких позволяет уменьшить работу дыхания и работу сердца. Кроме того, увеличивается Ра02, снижается РаСо2» иногда исчезает необходимость в интубации трахеи и повышается вероятность выживания больного. СРАР может обеспечить достаточную разгрузку на тот период, когда медикаментозным лечением пытаются оптимизировать работу сердечно-сосудистой системы, что позволяет избежать инвазивных манипуляций. Вообще, СРАР приносит наибольшую пользу больным, которые находятся в сознании, правильно ориентированы и готовы сотрудничать с врачом. Для того чтобы избежать интубации трахеи у больных с острой застойной сердечной недостаточностью, применяют также неинвазивную ИВЛ под положительным давлением. Однако этот метод вентиляции не показан больным с острым инфарктом миокарда. Больным с острым инфарктом миокарда и дыхательной недостаточностью в большей степени показана инвазивная вентиляционная поддержка, чем неинвазивная.
Параметры вентиляции
Поскольку при самостоятельном дыхании происходит перераспределение кровотока в дыхательные мышцы, следует использовать метод CMV (А/С) (рис.). Возможно применение ИВЛ — как управляемой по давлению, так и управляемой по объему. Отек легких, который может иметь место к моменту начала ИВЛ, обычно легко устраняется медикаментозными средствами. Для нормализации РаСо2 в крови достаточно, как правило, дыхательного объема 8-10 мл/кг при частоте > 10 в 1 мин. Пиковое альвеолярное давление должно быть ниже 30 см вод. ст. Время вдоха должно быть коротким (1-1,5 с). Начальная Fi02 должна быть установлена равной 1, а впоследствии титруется под контролем показателейчтульсоксиметрии и газового состава крови. Для поддержки работы пораженного миокарда устанавливают ПДКВ на уровне 5-10 см вод. ст. При подборе адекватного значения ПДКВ надо соблюдать осторожность, учитывая сложное и неоднозначное влияние, которое оказывает ПДКВ на работу сердца. Но все же большинство больных с тяжелой сердечной недостаточностью получают пользу от применения ПДКВ.
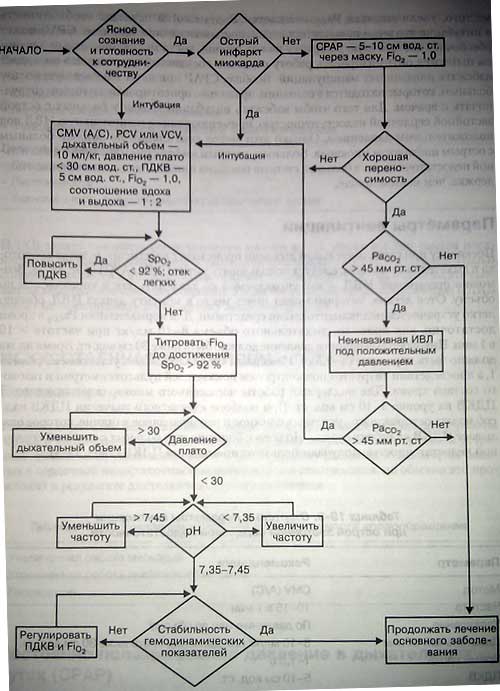
Алгоритм респираторной поддержки больного с сердечной недостаточностью
Использованные источники:
Лечение легочно-сердечной недостаточности
Хроническое легочное сердце (ХЛС) и легочно-сердечная недостаточность (ЛСН) являются осложнениями различных заболеваний.
Поэтому лечение должно быть направлено, прежде всего, на основное заболевание.
Наиболее часто к ЛСН приводит хроническая обструктивная болезнь легких (ХОБЛ).
Не разбирая подробно лечение этого заболевания, остановимся лишь на узловых вопросах.
В зависимости от тяжести состояния больному назначают соответствующий режим. При отсутствии обострения основного заболевания проводятся физические тренировки, характер и объем которых составляются индивидуально для каждого больного. Рекомендуется диета с ограничением соли и повышенным содержанием витаминов. Категорически запрещается курение.
Дыхательная недостаточность
Для лечения ХОБЛ, уменьшения дыхательной недостаточности (ДН), улучшения вентиляции и снижения альвеолярной гипоксии большое значение имеет применение бронхолитиков: ингаляции атровента, беротека, беродуала, использование эуфиллина, особенно пролонгированных теофиллинов — теопека, теолонга, ретафилла, в тяжёлых случаях — назначение глюкокортикостероидов. Улучшению бронхиального дренажа и бронхиальной проходимости способствуют также применение отхаркивающих и муколитических средств, постуральный дренаж, ингаляции гидрокарбоната натрия и гипотонического раствора хлорида натрия.
Необходимо подчеркнуть, что выраженные признаки ДН и декомпенсации ХЛС обычно впервые появляются при обострении бронхолёгочного процесса. В дальнейшем, когда проявления легочно-сердечной недостаточности становятся постоянными, развивается их закономерное усиление при обострении воспалительного процесса. В связи с этим обязательным элементом лечебного комплекса является антимикробная терапия.
За счёт подавления инфекционного процесса уменьшается воспалительная отёчность слизистой оболочки бронхов, количество секрета в бронхах, что приводит к улучшению вентиляции и снижению альвеолярной гипоксии; последняя, в свою очередь, в силу обратного действия альвеолярно-капиллярного рефлекса снижает легочную гипертензию (ЛГ) и облегчает работу правого желудочка. На работу сердца положительно влияет также снижение гипоксемии.
В результате уменьшаются проявления дыхательной и сердечной недостаточности. Вот почему академик Б.Е. Вотчал считал, что антимикробная терапия при обострении бронхолёгочной инфекции у больных хронической обструктивной болезнью легких имеет решающее значение в лечении ЛСН («лучшее сердечное средство — это антибиотики»). Антибиотиками выбора являются аминопенициллины и макролиды. Для усиления действия антимикробных средств, особенно при хроническом гнойном бронхите, показано назначение иммунокорригирующих препаратов.
Если ХОБЛ сочетается с бронхиальной астмой, то назначается стандартная ступенчатая терапия этого заболевания. Лечение должно быть направлено на все компоненты бронхиальной обструкции: воспалительные изменения слизистой оболочки бронхов, бронхоспазм, скопление в просвете бронхов вязкой мокроты, экспираторный коллапс мелких бронхов.
Несомненно полезными для воздействия на основной процесс и снижения ДН являются лечебная физкультура и особенно дыхательные упражнения с тренировкой выдоха, чрескожная электростимуляция диафрагмы, вибрационный массаж грудной клетки, направленный на улучшение бронхиального дренажа.
В лечении ДН большая роль отводится оксигенотерапии. Показанием для неё является отчётливое гипоксемическое состояние, которое имеется у больных с ЛН II и III степени. В повседневной практике используются ингаляции кислорода через носовой катетер или негерметичную маску. Для кислородной терапии используется увлажнённый кислород, концентрация которого должна составлять 30-40 %. Такая концентрация достигается при подаче кислорода через носовой катетер со скоростью 6-8 л/мин. Продолжительность ингаляции составляет 20-30 мин, при хорошей переносимости увеличивается до 1 часа и более; при необходимости сеансы повторяют до 3-5 раз в сутки.
Однако эпизодическое или курсовое применение кратковременных сеансов оксигенотерапии существенно не влияет на отдаленные результаты лечения и особенно на прогноз больных диссеминированным заболеванием легких (ДЗЛ), в частности хроническая обструктивная болезнь легких с наличием выраженной легочно-сердечной недостаточности. Это связано с тем, что такая оксигенотерапия не приводит к стойкому улучшению газового состава крови и, следовательно, уменьшению ДН, которая является ведущей причиной летальности при ДЗЛ.
Более эффективна при ДН так называемая длительная кислородотерапия (ДКТ), под которой понимается лечение ингаляциями кислорода в течение 15 и более часов в сутки, включая ночные часы. Максимальные перерывы между сеансами не должны превышать двух часов подряд. ДКТ на сегодняшний день является единственным методом лечения, способным снизить летальность при ХОБЛ с ЛСН. Такое лечение у больных с гипоксемией способно продлить жизнь на 6-7 лет.
Благоприятное влияние ДКТ на выживаемость больных с хронической ДН объясняется, во-первых, повышением содержания кислорода в артериальной крови, что приводит к увеличению его доставки к сердцу, головному мозгу и другим жизненноважным органам; во-вторых, благоприятным влиянием на гемодинамику малого круга кровообращения, вследствие чего повышается сердечный выброс и минутный объем крови, улучшается почечный кровоток. Отчетливое снижение легочной гипертензии наблюдается лишь в начале лечения, в дальнейшем этот процесс замедляется.
При проспективном исследовании в течение 6 лет установлено, что за этот срок систолическое давление в легочной артерии не снизилось, а лишь стабилизировалось, что следует считать положительным результатом, поскольку при отсутствии кислородотерапии наблюдается ежегодный прирост давления на 1,5-2,8 мм рт. ст. При ДКТ отмечено также замедление скорости ухудшения показателей функций внешнего дыхания (ФВД). На фоне ДКТ наблюдается уменьшение одышки и повышение физической работоспособности, снижение частоты госпитализации в стационар, снижение гематокрита, улучшение функции дыхательных мышц и нейрофизиологического статуса.
Перед началом ДКТ необходимо убедиться, что возможности медикаментозной терапии исчерпаны и ее продолжение не приводит к повышению уровня кислорода в крови.
Показаниями для ДКТ являются РаО2 55 %) — РаО2 25.
2. Участие в дыхании вспомогательной дыхательной мускулатуры.
3. Гипоксемия (РаО2) 60 мм рт. ст. и прогрессирующее нарастание РаСО2.
6. рН крови 35 в мин;
6) нестабильная гемодинамика (САД 160/мин.);
7) угрожающая жизни гипоксемия (РаО2 60 мм рт. ст.) и тяжелый ацидоз (рН
Внимание!
Диагностирует и назначает лечение только врач при очной консультации.
Научно-медицинские новости о лечении и профилактике болезней взрослых и детей.
Зарубежные клиники, госпитали и курорты — обследование и реабилитация за границей.
При использовании материалов сайта — активная ссылка обязательна.
Использованные источники:
Острая сердечная недостаточность
Острая сердечная недостаточность — симптомокомплекс быстро развивающихся нарушений систолической и/или диастолической функции сердца. Основные симптомы:
- сниженный сердечный выброс;
- недостаточная перфузия тканей;
- повышенное давление в капиллярах легких;
- застой в тканях.
Чем вызывается острая сердечная недостаточность?
Основные причины развития острой сердечной недостаточности: обострение ишемической болезни сердца (острый коронарный синдром, механические осложнения инфаркта миокарда), гипертонический криз, остро возникшая аритмия, декомпенсация хронической сердечной недостаточности, тяжелая патология клапанов сердца, острый миокардит, тампонада сердца, расслоение аорты и т.п.
Среди внесердечных причин развития данной патологии лидируют перегрузка объемом, инфекции (пневмония и септицемия), острые нарушения мозгового кровообращения, обширные оперативные вмешательства, почечная недостаточность, бронхиальная астма, передозировка лекарственных средств, злоупотребление алкоголем, феохромоцитома.
Клинические варианты острой сердечной недостаточности
Согласно современным представлениям по клиническим и гемодинамическим проявлениям, острую сердечную недостаточность подразделяют на следующие виды:
- Острая сердечная недостаточность декомпенсированная (впервые возникшая или декомпенсация хронической сердечной недостаточности).
- Гипертензивная острая сердечная недостаточность (клинические проявления острой сердечной недостаточности у больных с относительно сохранной функцией левого желудочка в сочетании с высоким артериальным давлением и рентгенологической картиной венозного застоя в легких или их отека).
- Отек легких (подтвержденный при рентгенографии грудной клетки) — тяжелый респираторный дистресс с влажными хрипами в легких, ортопноэ и, как правило, насыщением артериальной крови кислородом 30 мм рт. ст.) и/или снижение скорости диуреза 18 мм рт. ст. Выделяют норму (группа I), отек легких (группа II), гиповолемический — кардиогенный шок (группы III и IV соответственно).
Как лечится острая сердечная недостаточность?
Общепринято начинать интенсивную терапию острой сердечной недостаточности с мероприятий, направленных на уменьшение посленагрузки на левый желудочек. Используется придание пациенту сидячего или полусидячего положения, оксигенотерапия, обеспечение венозного доступа (по возможности катетеризация центральной вены), введение анальгетиков и нейролептиков, периферических вазодилататоров, эуфиллина, ганглиоблокаторов, диуретиков, в показаниям — вазопрессоров.
Мониторинг
Всем больным с острой сердечной недостаточностью показано мониторирование частоты сердечных сокращений, артериального давления, сатурации, частоты дыхательных движений, температуры тела, ЭКГ и контроль диуреза.
Оксигенотерапия и респираторная поддержка
Для обеспечения адекватной оксигенации тканей, предупреждения дисфункции легких и развития полиорганной недостаточности всем пациентам с острой сердечной недостаточностью показаны оксигенотерапия и респираторная поддержка.
Оксигенотерапия
Применение кислорода при уменьшенном сердечном выбросе может значительно улучшить оксигенацию тканей. Вводят кислород с помощью носового катетера со скоростью 4-8 л/мин в течение первых двух суток. Катетер через нижний носовой ход проводится до хоан. Кислород подается через ротаметр. Скорость потока 3 л/мин обеспечивает вдыхаемую концентрацию кислорода, равную 27 об.%, при 4-6 л/мин — 30-40 об.%.
Уменьшение пенообразования
Для уменьшения поверхностного натяжение жидкости в альвеолах показано проведение ингаляции кислорода с пеногасителем (30-70% спирт или 10% спиртовой раствор антифомсилана). Эти лекарственные средства обладают способностью снижать поверхностное натяжение жидкости, что способствует ликвидации пузырьков пропотевшей в альвеолы плазмы и улучшает транспорт газов между легкими и кровью.
Неинвазивная респираторная поддержка (без интубации трахеи) осуществляется путем поддержания повышенного положительного давления в дыхательных путях (СРАР — Continuous Positive Airway Pressure). Введение кислородо-воздушной смеси в легкие может осуществляться через лицевую маску. Проведение данного вида респираторной поддержки позволяет повысить функциональный остаточный объем легких, увеличить упругость легких, снизить степень вовлеченности диафрагмы в акт дыхания, уменьшить работу дыхательных мышц и снизить их потребность в кислороде.
Инвазивная респираторная поддержка
В случае возникновения острой дыхательной недостаточности (частота дыхания более 40 в минуту, выраженная тахикардия, переход гипертонии в гипотонию, падение РаО2 ниже 60 мм рт. ст. и повышение РаСО2 выше 60 мм рт. ст.), а также из-за необходимости защиты дыхательных путей от регургитации у больных с кардиальным отеком легких возникает необходимость проведения инвазивной респираторной поддержки ИВЛ с интубацией трахеи).
Искусственная вентиляция легких у данной категории больных улучшает оксигенацию организма путем нормализации газообмена, способствует улучшению отношения вентиляция/перфузия, уменьшению потребности организма в кислороде (так как работа дыхательной мускулатуры прекращается). При развитии отека легких эффективно проведение искусственной вентиляции легких чистым кислородом с повышенным давлением в конце выдоха (10-15 см вол. ст.). После купирования неотложного состояния необходимо снизить концентрацию кислорода во вдыхаемой смеси.
Повышенное давление в конце выдоха (ПДКВ) — устоявшийся компонент интенсивной терапии острой левожелудочковой сердечной недостаточности. Тем не менее, в настоящее время есть убедительные данные, что высокое положительное давление в дыхательных путях или перераздувание легких приводят к развитию отека легких вследствие повышения давления в капиллярах и увеличения проницаемости капиллярной мембраны. Развитие отека легких, по всей видимости, зависит, прежде всего, от величины пикового давления в дыхательных путях и от того, имеются ли какие-либо предшествующие изменения в легких. Перераздувание легких само по себе может стать причиной повышения проницаемости мембраны. Поэтому поддержание повышенного положительного давления в дыхательных путях при проведении респираторной поддержки должно проводиться под тщательным динамическим контролем состояния пациента.
Наркотические анальгетики и нейролептики
Введение наркотических анальгетиков и нейролептиков (морфин, промедол, дроперидол) помимо обезболивающего эффекта вызывает венозную и артериальную дилатацию, уменьшает частоту сердечных сокращений, оказывает седативное и эйфоризирующее действие. Морфин вводят фракционно внутривенно в дозе 2,5-5 мг до достижения эффекта или общей дозы 20 мг. Промедол вводится внутривенно в дозе 10-20 мг (0,5-1 мл 1% раствора). Для усиления эффекта внутривенно назначается дроперидол в дозе 1-3 мл 0,25% раствора.
Вазодилататоры
Наиболее распространенный метод коррекции сердечной недостаточности — применение вазодилататоров с целью уменьшения рабочей нагрузки сердца путем снижения венозного возврата (преднагрузка) или сосудистого сопротивления, на преодоление которого и направлена работа сердечного насоса (постнагрузка) и фармакологическая стимуляция для увеличения миокардиальной сократимости (инотропные препараты положительного действия).
Вазодилататоры — средство выбора при гипоперфузии, венозном застое в легких и снижении диуреза. Перед назначением вазодилататоров с помощью инфузионной терапии необходимо устранить имеющуюся гиповолемию.
Вазодилататоры подразделяются на три основные подгруппы в зависимости от точек приложения. Выделяют препараты с преимущественным венодилатирующим действием (снижающие преднагрузку), с преимущественно артериодилатирующим действием (снижающие постнагрузку) и имеющие сбалансированное влияние на системное сосудистое сопротивление и венозный возврат.
К препаратам 1-й группы относятся нитраты (основной представитель группы нитроглицерин). Они оказывают прямое вазодилатирующее действие. Нитраты можно принимать под язык, в виде аэрозоля — спрей нитроглицерина по 400 мкг (2 впрыска) каждые 5-10 минут, или изосорбид динитрат по 1,25 мг. Стартовая доза нитроглицерина для внутривенного введения при развитии острой левожелудочковой недостаточности составляет 0,3 мкг/кг/мин с постепенным увеличением до 3 мкг/кг/мин до получения отчетливого эффекта на гемодинамику (или 20 мкг/мин с увеличением дозы до 200 мкг/мин).
Препараты 2-й группы — альфа-адренергические блокаторы. Они довольно редко используются в терапии отека легких (фентоламин 1 мл 0,5% раствор, тропафен 1 мл 1 или 2% раствор; вводятся внутривенно, внутримышечно или подкожно).
К препаратам 3-й группы относится нитропруссид натрия. Это мощный сбалансированный вазодилататор короткого действия, расслабляющий гладкую мускулатуру вен и артериол. Нитропруссид натрия служит средством выбора у больных с выраженной гипертензией на фоне низкого сердечного выброса. Перед употреблением 50 мг препарата растворяют в 500 мл 5% глюкозы (в 1 мл такого раствора содержится 6 мкг нитропруссида натрия).
Дозы нитропруссида, требующиеся для удовлетворительного уменьшения нагрузки на миокард при сердечной недостаточности, варьируют от 0,2 до 6,0 мкг/кг/мин и более, в среднем составляя 0,7 мкг/кг/мин.
Диуретики
Диуретики — устоявшийся компонент при лечении острой левожелудочкой недостаточности. Чаще всего используются быстродействующие препараты (лазикс, этакриновая кислота).
Лазикс — петлевой диуретик короткого действия. Угнетает реабсорбцию инов натрия и хлора в петле Генле. При развитии отека легких вводится внутривенно в дозе 40-160 мг. Введение ударной дозы лазикса с последующей инфузией более эффективно, чем повторное болюсное введение.
Рекомендуемые дозы — от 0,25 мг/кг массы до 2 мг/кг массы и выше при наличии рефрактерности. Введение лазикса вызывает венодилатируюший эффект (через 5-10 минут), быстрый диурез, уменьшает объем циркулирующей крови. Максимум их действия наблюдается в течение 25-30 минут после введения. Лазикс выпускается в ампулах, содержащих 10 мг препарата. Аналогичные эффекты могут быть достигнуты путем внутривенного введение этакриновой кислоты в дозе 50-100 мг.
Диуретики у больных острым коронарным синдромом используют с большой осторожностью и в небольших дозах, так как они могут вызвать массивный диурез с последующим снижением объема циркулирующей крови, сердечного выброса и т.п. Рефрактерность к проводимой терапии преодолевают комбинированной терапией с другими диуретиками (торасемид, гидрохлоротиазид) или инфузией допамина.
Инотропная поддержка
Потребность в инотропной поддержке возникает при развитии синдрома «малого сердечного выброса». Чаще всего используются такие препараты, как химии, добутамин, адреналин.
Допамин вводится внутривенно капельно со скоростью от 1-3 до 5-15 мкг/кг/мин. Высокоэффективен при острой сердечной недостаточности, рефрактерной к терапии сердечными гликозидами добутамин в дозе 5-10 мкг/кг/мин.
Левосимендан — представитель нового класса препаратов — сенситизаторов кальция. Обладает инотропным и сосудорасширяющим действием, чем он принципиально отличается от других инотропных препаратов.
Левосимендан увеличивает чувствительность сократительных белков кардиомиоцитов к кальцию без изменения концентрации внутриклеточного кальция и цАМФ. Препарат открывает калиевые каналы гладкой мускулатуры, вследствие чего происходит расширение вен и артерий (в том числе коронарных).
Левосимендан показан при острой сердечной недостаточности с низким сердечным выбросом у больных с систолической дисфункцией левого желудочка при отсутствии тяжелой артериальной гипотонии. Вводится внутривенно а нагрузочной дозе 12-24 мкг/кг в течение 10 минут с последующей длительной .шфузией со скоростью 0,05-0,1 мкг/кг мин.
Адреналин применяется в виде инфузии со скоростью 0,05-0,5 мкг/кг/мин при глубокой артериальной гипотензии (АД сист
Использованные источники:
Первая помощь при сердечной недостаточности

Чрезвычайно важно, чтобы оказание первой доврачебной и медицинской помощи при приступе острой сердечной недостаточности выполнялось вовремя и без каких-либо проволочек. Это состояние, сопровождающееся существенным нарушением работы сердца и гипоксией тканей и органов, может осложняться более тяжелыми нарушениями и коронарной смертью.
Первая доврачебная помощь
Первая помощь при начале острой сердечной недостаточности должна оказываться на месте развития приступа. Основная ее цель – это снижение нагрузки на миокард и правильное перераспределение крови из легких.
Выполнение мероприятий по первой доврачебной помощи должно начинаться при появлении первых признаков острой сердечной недостаточности:
- усиливающая одышка (дыхание затрудняется при попытке больного лечь);
- кашель;
- шумное дыхание;
- цианоз губ, кончика носа, пальцев;
- беспокойство;
- чувство страха и др.
При появлении таких симптомов необходимо провести такие мероприятия:
- Больного необходимо усадить в удобном положении (спина должна быть максимально приподнята). При возможности для обеспечения уменьшения притока крови к сердцу ноги и руки больного можно опустить в горячую воду.
- Вызвать скорую помощь, описав диспетчеру симптомы.
- Обеспечить больного достаточным притоком свежего воздуха (открыть окно, снять стесняющую дыхание одежду).
- Успокоить больного.
- Измерить давление и при систолическом давлении не ниже 90 мм. рт. ст. дать больному принять таблетку Нитроглицерина или Нитросорбита и таблетку мочегонного средства (Лазикс, Пиретанид). Прием нитратных препаратов можно повторять через каждые 5-10 минут (но не более 3-4 таблеток) до улучшения состояния, постоянно контролируя показатели артериального давления.
- Через 15-20 минут после того, как больной был усажен, можно наложить жгут на одно бедро. Менять место расположения жгута можно через каждые 20-40 минут, не допуская длительного сдавливания ноги.
- При остановке сердца выполняется комплекс мероприятий по сердечно-легочной реанимации: прекардиальный удар, непрямой массаж сердца и искусственное дыхание.
Первая медицинская помощь

Бригадой скорой помощи могут оказываться такие мероприятия:
- Оксигенотерапия. Для ингаляций кислорода применяются специальные кислородные маски, воздуховоды или кислородные ингаляторы. При необходимости врач выполняет интубацию трахеи. При развитии отека легкого в кислород могут добавлять пеногасители (70-96% спирт или раствор Антифомсилана).
- Для устранения бронхоспахма применяется внутривенное введение раствора Эуфиллина.
- При повышенном артериальном давлении вводятся ганглиоблокаторы (Бензогексоний, Пентамин, Арфонад) или вазодилататоры (Нитропруссид натрия) и мочегонные (Лазикс, Этакриновая кислота).
- При нормальном артериальном давлении применяются венозные вазодилататоры (Нитроглицерин, Изокет, Нитро).
- При низком артериальном давлении до стабилизации систолического давления и устранения аритмии применяются симпатомиметические амины (Добутамин, Дофамин). После этого в случае тахисистолической формы фибрилляции или трепетания предсердий выполняется введение сердечных гликозидов (Коргликон, Строфантин К). В целях устранения отека вводятся мочегонные средства (Лазикс, Этакриновая кислота).
- Для угнетения дыхательного центра и увеличения эффективности дыхания больному вводят раствор Морфина гидрохлорида или раствор Дроперидола.
- Для профилактики тромбоэмболии ли тромбоза выполняется введение раствора Гепарина, которое необходимо повторять через каждые 6 часов (под контролем показателей скорости свертываемости крови).
- Для профилактики повреждения мембран альвеол вводятся глюкокортикоиды (раствор Преднизолона или Гидрокортизона).
После улучшения состояния больного или купирования приступа больного экстренно госпитализируют в реанимационное кардиологическое отделение. Во время транспортировки пациента ноги должны быть немного приподнятыми.
Неотложная помощь в условиях стационара

На этапе госпитальной помощи купирование приступа острой сердечной недостаточности направлено на:
- повышение сократительной способности сердца;
- снижение тонуса в сосудистом русле;
- устранение аритмии;
- уменьшение задержки жидкости;
- профилактику тромбообразования.
В комплекс терапии включаются такие мероприятия:
- Восстановление дыхательной функции и оксигенотерапия на аппарате ИВЛ.
- Назначение нитратов.
- Повторное введение Морфина гидрохлорида, Лазикса и Допамина.
- Использование пеногасителей при отеке легкого (спирт или Антифомсилан вводятся в аппарат ИВЛ).
- Введение сердечных гликозидов (Дигоксин, Строфантин К и др.).
- Назначение бета-адреноблокаторов (Анаприлин, Обзидан).
- Назначение антиагрегантов (Аспирин, Кардиомагнил) или Гепарина.
При неэффективности медикаментозной терапии для дальнейшего лечения остро сердечной недостаточности может рекомендоваться проведение хирургической операции. С такой целью могут выполняться:
- имплантация кардиостимулятора для нормализации кровенаполнения желудочков;
- вживление имплантата для обеспечения нормального кровоснабжения миокарда.
Обучающее видео на тему «Первая помощь при сердечном приступе». Техника проведения сердечно-легочной реанимации.
Использованные источники:
Реанимация и ИТ при острой сердечной недостаточности
Лекция 3.
Острая сердечная недостаточность.
Острая сердечно-сосудистая недостаточность – это патологическое состояние, обусловленное неадекватностью сердечного выброса метаболическим потребностям организма.
Причинами возникновения сердечной недостаточности являются: гипертоническая болезнь, приобретенные и врожденные пороки сердца, тромбоэмболия легочной артерии, инфаркт миокарда, миокардит, кардиосклероз, миокардиопатия, миокардиодистрофия.
Острая сердечная недостаточность протекает по лево- и правожелудочковому типам.
Острая левожелудочковая недостаточность – неспособность левого желудочка перекачать кровь из малого круга кровообращения в большой. Чаще она возникает при инфаркте миокарда, митральных и аортальных пороках сердца, гипертонической болезни, коронарном склерозе, острой пневмонии.
У больных снижается сердечный выброс. Во время систолы не вся кровь выталкивается в аорту, а частично остается в левом желудочке. Поэтому при диастоле в нем повышается давление, что приводит к застою крови в левом предсердии. Правый же желудочек, который сохраняет свою функцию, продолжает нагнетать кровь в легочные сосуды, которые не в состоянии вместить такой ее объем.
Повышается гидростатическое давление в сосудах малого круга кровообращения, жидкая часть крови переходит в ткань легких. У больных отмечается одышка, нарастающий цианоз, тахикардия. В дальнейшем приступы удушья сопровождаются кашлем с отделением мокроты розового цвета. При дальнейшем повышении гидростатического давления в капиллярах малого круга кровообращения жидкая часть крови проникает в просвет альвеол. Развивается отек легких.
Состояние больного резко ухудшается. Он принимает вынужденное (сидячее) положение. Нарастает одышка (30-35 дыханий в 1 минуту), которая нередко переходит в удушье. Акроцианоз. Психомоторное возбуждение. Дыхание клокочущее с выделением пенистой мокроты. В легких выслушиваются множественные влажные хрипы, слышные на расстоянии.
Различают две формы отека легких: с повышенным АД (гипертоническая болезнь, недостаточность аортальных клапанов) и с нормальным или сниженным АД (при обширном инфаркте миокарда, остром миокардите, тяжелой пневмонии).
— придать больному полусидячее положение с опущенными ногами;
— обеспечить через носовые катетеры ингаляцию кислорода, пропущенного через пеногасители (этиловый спирт 30%, антифомсилан)
— наложить больному на руки и ноги венозные жгуты (для уменьшения притока крови к сердцу). При этом в конечностях депонируется да 1-1,5 л крови.
— медсестра должна подсоединить больному кардиомонитор, измерить АД и частоту пульса, катетеризировать мочевой пузырь
При повышенном АД применяют ганглиоблокаторы (бензогексоний, пентамин – 0,5-1 мл в 100-150 мл физ. раствора в/в капельно). Для улучшения венечного кровообращения и снижения гидростатического давления в легочной артерии применяют нитраты, прежде всего нитроглицерин, сначала сублингвально (по 0,8 мг каждые 10-20 минут), затем в/в капельно (10-40 мкг/мин) под постоянным контролем АД.
Для уменьшения психомоторного возбуждения и одышки применяют наркотические анальгетики. Морфин -5-10 мг в/м. Он оказывает седативный эффект, снижает возбудимость дыхательного центра, уменьшает одышку, расширяет вены, однако может вызвать угнетение дыхания.
Хороший «разгрузочный» эффект оказывают диуретические средства. Фуросемид в/в 20-40 мг.
Если отек легких развивается на фоне артериальной гипотензии, необходимо применение вазопрессоров. Допамин используют в сочетании с инфузией нитратов. Для борьбы с артериальной гипотензией и для уменьшения проницаемости альвеолокапиллярной мембраны используют глюкокортикоиды (преднизолон – 5-10 мг/кг).
Инфузионная терапия должна проводиться под контролем ЦВД. Нельзя повышать его выше нормы.
Острая правожелудочковая недостаточность – неспособность правого желудочка перекачать кровь из большого круга кровообращения в малый вследствие его слабости или наличия препятствия току крови. Она возникает при эмболии легочной артерии, инфаркте миокарда правого желудочка, чрезмерной инфузионно-трансфузионной терапии у больных с сердечной недостаточностью, при заболеваниях легких (бронхиальная астма, эмфизема, пневмосклероз).
При ТЭЛА отмечают определенные синдромы, которые медсестра должна уметь распознавать:
1 — ОДН – ощущение нехватки воздуха, одышка, кровохарканье, шум трения плевры. У больных с массивной тромбоэмболией отмечается выраженный цианоз лица и верхней части туловища
2 — Острая сердечно-сосудистая недостаточность, которая возникает в первые минуты заболевания. Характеризуется выраженной тахикардией, аритмией, набуханием шейных вен, увеличением печени, артериальной гипотензией, признаками острой коронарной недостаточности. Повышается ЦВД.
3 — Болевой синдром. Чаще возникает внезапно, по типу удара кинжалом в верхнюю часть грудной клетки. Он обусловлен острой коронарной недостаточностью, расширением легочной артерии, правого желудочка
4 — Церебральный синдром – характеризуется оглушенностью, в некоторых случаях- потерей сознания, судорогами, вызванными гипоксией, отеком мозга.
При возникновении подозрения на ТЭЛА медсестра должна немедленно начать проведение ингаляции кислорода через маску или носовой катетер, а в случае резкого ухудшения общего состояния (нарастании сердечно-сосудистой и дыхательной недостаточности) – подготовить все необходимое для интубации трахеи, переведения больного на ИВЛ и проведения СЛЦР.
Для купирования болевого синдрома в/в вводят 1-2 мл 0,005% раствора фентанила, анальгин или промедол. При возбуждении вводят 1-2 мл сибазона.
Всем больным с подозрением на тромбоэмболические осложнения немедленно проводят фибринолитическую (фибринолизин, урокиназа, актелизе) и антикоагулянтную терапию. В/в вводят 10000 ЕД гепарина одномоментно, а затем по 1000 ЕД каждый час или по 5 тыс. ЕД каждые 4-6 часов. Вводят препараты, улучшающие микроциркуляцию (реополиглюкин, трентал).
При возникновении прогрессирующей сердечной недостаточности назначают сердечные гликозиды, мочегонные (фуросемид), глюкокортикоиды, симпатомиметики (дофамин).
Чаще всего вызывается инфарктом миокарда. Вследствие некроза миокарда или нарушения сердечного ритма резко снижается его насосная функция, возникает синдром малого сердечного выброса. Проявляется низким артериальным давлением, высоким венозным давлением, компенсаторным спазмом периферических сосудов.
Формы кардиогенного шока :
- Рефлекторный шок. Проявляется болью со снижением сосудистого тонуса и АД. Относительно легко поддается лечению.
- Истинный шок. Причиной его развития чаще всего бывает обширный некроз левого желудочка, который возникает внезапно и приводит к резкому снижению сердечного выброса
- Аритмогенный шок. На первый план выступают нарушения ритма сердца, что ухудшает коронарный кровоток и способствует расширению зоны некроза.
- Ареактивный шок – самая тяжелая форма кардиогенного шока. Проявляется выраженной гипотензией, которая не поддается консервативной терапии.
- Пропальпировать пульс, измерить АД, оценить состояние сознания
- Обеспечить оксигенотерапию
- Для борьбы с болью – наркотические анальгетики (морфина гидрохлорид 1%- 1,0), анальгин 50%-2 мл, нестероидные противовоспалительные препараты.
- Медикаментозная коррекция сердечного выброса определяется уровнем АД:
а) при систолическом АД ниже 70 мм рт.ст. – растворы норадреналина или дофамина (5-20 мкг/кг/мин.
б) при АД 70-100 мм рт.ст. – раствор дофамина (2,5-20 мкг/кг/мин)
в) при АД систолическом выше 100 мм рт.ст. – добутамин (2-20 мкг/кг/мин)
г) повышение диастолического АД больше 100 мм рт.ст. – показание к применению периферических вазодилататоров (нитроглицерина, нитропруссида натрия).
5. Нарушения ритма сердца лечат антиаритмическими средствами. При брадикардии – атропин, дофамин, адреналин, изадрин. Тахикардия выше 130 в 1 минуту требует топической диагностики с помощью ЭКГ. При пароксизмальной суправентрикулярной тахикардии – финоптин (верапамил). При мерцательной аритмии – новокаинамид, кордарон. При фибрилляции и трепетании предсердий – сердечные гликозиды, бета-адреноблокаторы.
Гипертонический криз – значительное, нередко внезапное повышение АД, которое может сопровождаться развитием тяжелых сосудистых осложнений с поражением жизненно важных органов и требует ургентной помощи. В настоящее время широкое распространение получила удобная для практических целей классификация Г.К., предложенная в 1999г.:
- Осложненные Г.К., характеризующиеся наличием острого или прогрессирующего поражения жизненно важных органов и требующие снижения АД в сроки до 1 часа.( в/черепные геморрагии, ишемический инсульт, острая расслаивающая аневризма аорты, отек легких, аритмии)
- Неосложненные Г.К., при которых отсутствует поражение жизненно важных органов. В этом случае требуется снижение АД в сроки от нескольких часов до суток.
Общепринятый в настоящее время подход к лечению неосложненного Г.К. состоит в постепенном (в течение 12-24 часов) снижение АД и преимущественное использование оральных антигипертензивных препаратов. Клофелин 0,075-0,15 мг, с последующим приемом по 0, 075 мг каждые 20 минут до достижения антигипертензивного эффекта или до суммарной дозы 0,6-0,8 мг. В лечении отдается предпочтение ингибиторам АПФ (ангиотензинпревращающего фермента)
Общепринятым подходом к лечению больных с осложненным Г.К. является немедленное начало снижения АД для предотвращения поражения жизненно важных органов. Первичной целью является не нормализация АД, а уменьшение его на 20-25% по отношению к исходным. Исключение составляют Г.К., осложненные расслаивающей аневризмой аорты. Необходимо активное и быстрое снижение АД.
Исходя из необходимости медленного и тщательного контролируемого снижения АД при купировании большинства осложнений Г.К. является в/в инфузия гипотензивных препаратов. Перевод на оральные осуществляется после стабилизации ПД на целевом уровне. Нитраты (нитросорбид), блокаторы кальциевых каналов (атенолол, корвитол), ингибиторы АПФ для в/в введения (каптоприл, липрил, энап, эналоприл)
Основные виды нарушений сердечного ритма — асистолия, фибрилляция, частые желудочковые экстрасистолы, пароксизмальная тахикардия, атриовентрикулярные блокады, мерцание предсердий. Причинами возникновения аритмий могут быть инфаркт миокарда, ревматические пороки сердца, кардиоатеросклероз, миокардит, гипертоническая болезнь, интоксикация, гипоксия.
Асистолия – это вид нарушения сердечного ритма, для которого характерно отсутствие сокращений миокарда, что определяется на ЭКГ прямой линией и клиническими признаками остановки кровообращения.
Фибрилляция желудочков – это хаотичное сокращение отдельных волокон миокарда, вследствие чего кровь не поступает в систему кровообращения.
Желудочковая экстрасистолия – эктопический очаг возбуждения находится непосредственно в миокарде желудочков или в межжелудочковой перегородке. На ЭКГ комплекс QRS расширен и деформирован. Зубец Р отсутствует. Определяются нарушения центральной гемодинамики и сердечная недостаточность.
Пароксизмальная тахикардия – эктопический очаг возбуждения находится в предсердиях предсердно-желудочковом узле, желудочках. Эта патология приводит к частым ритмичным сердечным сокращениям. На ЭКГ наблюдают желудочковые экстрасистолы с частотой от 140 до 220 за 1 минуту, которые идут одна за другой. Клиника шока. Купируют в/в капельным введением поляризующей смеси, в/в введением верапамила 2-4 мл в 20 мл физ.р-ра
Мерцательная аритмия — ее вызывают рассеянные местные нарушения проводимости сердца. На ЭКГ вместо зубца Р наблюдаются волны мерцания, интервалы между отдельными комплексами разные. Пульс 90-200 в 1 минуту. Возможно развитие тромбоэмболий. Нарушения гемодинамики не всегда тяжелые, и при условии назначения соответствующей терапии развитие сердечной недостаточности удается предотвратить. Купируется введением кордарона (300 мг в 200 мл 5% глюкозы), новокаинамида (10 мл + 10 мл физ.р-ра + 0, 3 мл мезатона).
Атриовентрикулярная (предсердно-желудочковая) блокада – возникает вследствие нарушения проведения импульсов из предсердий к желудочкам ( ИБС, И.М., пороки сердца, вегетососудистая дистония, а также интоксикация препаратами наперстянки, хинидином, новокаинамидом). Различают 4 степени ПЖБ:
1 степень – на ЭКГ определяется только удлинение интервала PQ – времени прохождения импульса от предсердий к желудочкам. Клинически не проявляется.
11 ст. – Наблюдается постепенное, от цикла к циклу, удлинение интервала PQ , а потом после одного из зубцов комплекс QRS не возникает. Следующий зубец Р возникает своевременно и снова наблюдается постепенное удлинение интервала PQ
111 ст. – К желудочкам доходит только каждый второй, третий и.д. импульсы. У больных наблюдают брадикардию, усиление проявлений сердечно-сосудистой недостаточности
1У ст.- Отмечают полную предсердно-желудочковую (поперечную) блокаду. Ни один импульс от предсердий не достигает желудочков. Предсердия и желудочки работают независимо друг от друга, каждый в своем ритме. Частота сокращений предсердий нормальная, а частота желудочковых сокращений конечно меньше 50 в минуту, иногда снижается даже до 20-30 в 1 минуту.
К типичным клиническим признакам блокады 1У ст. относятся редкие сердечные сокращения, потеря сознания, которая сопровождается судорогами. Так называемые, приступы Морганьи-Адамса-Стокса. Атропин, изадрин, фуросемид. Водитель ритма.
Использованные источники:
