Пальпация перкуссия аускультация при острой сердечной недостаточности
Аускультация — это. Пальпация, перкуссия, аускультация
Пальпация, перкуссия, аускультация — это методы объективного осмотра, применяемые врачами всего мира в процессе диагностики различных заболеваний. Эти способы используют в совокупности с биохимическими и прочими видами анализов, инструментальным исследованием, применяют технологии, которых существует большое количество. Интересно, что объективный осмотр играет решающую роль в постановке диагноза.
Аускультация — это наиболее полный и информативный метод. Он используется для диагностики в хирургии, терапии, акушерстве, педиатрии. С помощью этого метода выслушивают сердцебиение плода, определяют наличие пневмонии, бронхита, кардиальных пороков и многих других патологий у детей и взрослых.
Аускультация взрослого сердца
Наряду с высокой информативностью, это еще и самый сложный из способов объективного обследования. Он требует наличия идеального слуха, чувства ритма и постоянной практики, так как имеет большое количество нюансов. Диагностика в медицине методом аускультации позволяет определить заболевания сердца и легочную патологию на ранней стадии развития.
Прослушивание сердца проводится в положении лежа или стоя. Для некоторых заболеваний характерно изменение сердечного ритма после нагрузки, поэтому иногда, для точной диагностики, пациента выводят из состояния физического покоя. Метод аускультации требует соблюдения некоторых правил:
- изолирование от окружающего шума;
- выслушивание сердца проводится при задержке дыхания (если это возможно), а также отдельно на вдохе и выдохе;
- необходимо использование фонендоскопа и стетоскопа для аускультирования высоких и низких тонов;
- в первую очередь определяют наличие и характерность звуков в различных точках, а потом выслушивают патологические или физиологические шумы.
Перкуссия сердца
Применяется для определения границ органа и абсолютной сердечной тупости. В последнее время данный метод отходит на второй план. Некоторые специалисты совсем от него отказались, поскольку результаты перкуссии оказываются не слишком точными и имеют большой процент субъективизма. На смену этому методу пришли рентгенография и УЗИ, которые дают полное представление о размерах и положении органа.
Пальпация сердца
Широко применяется в диагностике. Пальпация сердца проводится с целью более четкого определения положения и силы верхушечного толчка методом прижатия пальца к соответствующей области. При некоторых заболеваниях характерно мелкое дрожание грудной клетки, или «синдром кошачьего мурлыканья».
Умение слушать и слышать
Сердце не слушают в хаотичном порядке. Существуют проекции кардиальных клапанов на грудную клетку. Всего их четыре.
- Митральный — IV ребро, слева от грудины.
- Аортальный — III ребро, справа от грудины.
- Клапан легочной артерии — III межреберье слева.
- Трехстворчатый — IV межреберье справа.
Тем не менее, точки аускультации немного отличаются от прямых проекций, так как звук в этих местах более четкий и понятный.
- На верхушке сердца — митральный клапан.
- II межреберье, от грудины справа — аортальный.
Важным признаком серьезных заболеваний является кардиальный шум, который может быть постоянным или появляться после определенной нагрузки. Надо уметь очень хорошо слушать и слышать все отклонения от нормы сердечного ритма. Важно определить не только шум, но и характер, а также место его образования. Он может проявиться в систоле или диастоле.
Патологическим, или физиологическим может быть не только шум, но и рабочие фазы. В диагностике помогает аускультация сердца. Точки выслушивания аналогичны описанным выше. Возможно образование III и IV дополнительных тонов, которые появляются в различных условиях (временной промежуток, первая-вторая доля систолы или диастолы).
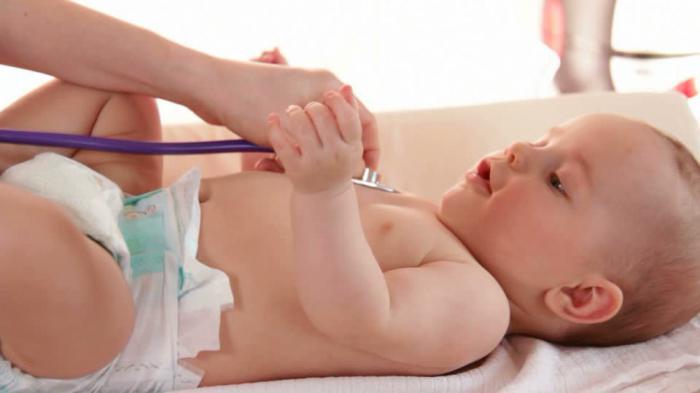
Маленькое сердце — большая ответственность
Детская аускультация — это очень важная часть диагностики. Ребенок, особенно маленький, в силу возраста не может сообщить о своих проблемах. Педиатр должен обладать тонким слухом и высокой степенью грамотности, так как тоны детского сердца меняются вместе с его ростом. Могут определяться функциональные или патологические шумы. Важно проводить сравнительную характеристику между первым и вторым тонами по силе или акценту. Любое нарушение свидетельствует о ряде патологических процессов в детском организме.
Дифференциальная диагностика сердечных заболеваний у детей при использовании метода аускультации
Помимо акцентов, возможно ослабление сердечных тонов либо их раздвоение. Аускультация это объективно характеризует, если врач умеет слушать.
Беременность и аускультация
Сердечный лист закладывается и начинает сокращаться уже на третьей неделе беременности, а в шесть его слышно на УЗИ. Диагностика организма матери и плода обязательна на всем сроке и особенно во время родов. Количество и наполнение тонов постоянно меняется соразмерно внутриутробному развитию.
Аускультация плода является при этом самым простым и эффективным методом определения его жизнеспособности. Для проведения этой несложной операции требуется акушерский стетоскоп (фото ниже). При необходимости пользуются фонендоскопом.

Можно условно разделить весь срок беременности на несколько периодов (по норме сердечных сокращений плода, а также по характеру их наполненности).
Интересно, что на 6-й неделе после зачатия ЧСС ребенка совпадает с материнскими. Разница может составлять 3 удара в большую или меньшую сторону. Далее количество сокращений начинает расти. Если учитывать, что ежедневно ЧСС увеличивается на 3 удара, то допустимо определить возраст плода гистологически.
Само сердце уже через два месяца беременности делится перегородками на 4 камеры — предсердия и желудочки. Такое строение имеет и взрослый орган. В начале 9-й недели сердце эмбриона делает примерно 175 ударов в минуту. Далее частота уменьшается и, начиная со второго триместра, нормой для плода становится 140-160 ударов. Любые отклонения от нее свидетельствуют о гипоксии, причем тахикардия характеризует начальную степень недостаточности кислорода, а брадикардия — тяжелую стадию, требующую немедленного вмешательства.
Пальпация плода
Пальпаторно во второй половине беременности можно определить положение плода и отдельных его частей в матке. Помимо этого, определяется срок беременности по высоте стояния маточного дна, а также по головке ребенка: если она плотно прижата ко входу в малый таз — это первые предвестники родов. В акушерстве используется метод Леопольда, который состоит из четырех основных приемов.
Аускультация и роды
Глухость сердечных сокращений может быть как проявлением патологии, так и элементарной сложностью выслушивания. Такое случается при утолщении брюшной стенки матери (ожирение), неправильном положении плода (например, задний вид затылочного или ягодичного предлежания), многоводии и т. д. Особенно часто приглушение тона сердечных сокращений встречается в родовой период. Диагностика организма плода в это время имеет первостепенное значение.
Одним из методов обследования беременной женщины — пальпация. Она помогает определить расположение плода, его предлежание. Но этого же результата возможно добиться, когда для диагностики внутриутробного развития используется аускультация сердца. Точки выслушивания характерные. Если сердцебиение определяется более четко выше пупка матери, то плод имеет ягодичное предлежание, если ниже — головное. Ребенок может быть гиперактивным, переворачиваясь «с боку на бок» весь срок беременности. Выслушивание ясных тонов на уровне пупка свидетельствует о поперечном положении.
Аускультация при диагностике легочных заболеваний
Аускультация — это метод, играющий решающее значение в постановке диагноза при легочных заболеваниях. Различают правильное (или везикулярное) дыхание и различные формы отклонения от нормы. Также характерным признаком различных заболеваний являются сухие или влажные хрипы, имеющие определенные особенности выслушивания. Точки аускультации легких расположены симметрично.
Физиологически измененное везикулярное дыхание
Если у человека хорошо или, наоборот, плохо развита мышечная масса, имеется гипертрофированная жировая ткань, изменение дыхания может быть как в сторону ослабления, так и его усиления. Выслушивание происходит с помощью фонендоскопа.
Усиление везикулярного дыхания характерно в детском возрасте. Другое его название, которое можно услышать в медицинских кругах — пуэрильное. Есть одна характерная особенность — одинаковое дыхание на симметричных участках с правой и левой стороны.
Диагностика бронхита методом аускультации
Аускультация при бронхите проводится обычным способом. При выслушивании острой стадии характерно везикулярное дыхание жесткого типа. Это реакция организма на воспаление и сужение бронхиол. На фоне жесткости дыхания определяются сухие хрипы, причем они могут быть различны по тональности, а также напоминать жужжание и свист. Это зависит от размеров бронхов и степени наполненности их секретом. Они хорошо слышны в обе фазы дыхания.
По мере развития бронхита продуцирование слизи в дыхательных путях увеличивается, и при аускультации выявляются среднепузырчатые хрипы.
Выслушивать легкие лучше всего, когда больной стоит. Необходимо сравнивать звуки дыхания и хрипов в одинаковых точках правого и левого органа. Существует определенная последовательность выслушивания — точки аускультации — легких.
Начинать нужно с верхушек и далее обследовать переднюю поверхность, потом боковую и заднюю. При затяжном бронхите возможно присоединение дополнительных шумов, например, крепитация, что указывает на переход воспаления на нижние дыхательные пути.
Аускультация легких проводится в несколько этапов: при обычном и углубленном дыхании и после покашливания. Особенно подробно исследуют точки аускультации, которые наиболее «подозрительны» для врача.
Диагностика хронического бронхита также строится на данных аускультации и лабораторных исследованиях биологических материалов. При выслушивании легких определяется дыхание везикулярного типа при наличии более длинного выдоха или жесткое, как при острой стадии. Иногда хронический бронхит провоцирует развитие более тяжелого заболевания — эмфиземы легких. В этом случае дыхание становится «ватным». Во время обострения выслушиваются хрипы по всей поверхности легких.
Перкуссия легких
Перкуторное обследование возможно проводить тремя способами: простукивая непосредственно по обследуемой области, через пластину или пальцем по пальцу. В настоящее время наиболее применим последний из них. Этот метод не требует наличия у врача дополнительного оборудования, а в обследовании легких он достаточно информативен.
Перкуссия может быть сравнительной или иметь топографическую направленность. Наиболее популярен первый вариант, который применяют в целью определения патологических очагов. Они представляют собой уплотнения, поэтому перкуторный звук над ними более глухой, чем над здоровой легочной тканью.
Существует большое количество оттенков и тонов, извлекаемых при обследовании звуков. В норме он должен быть громким, звонким и продолжительным. Если появилась глухость, тупость тона, металлический оттенок, коробочный или тимпанит — это свидетельствует о наличии у больного воспалительных или иных процессов в легких, требующих медицинского вмешательства.
Аускультация в диагностике заболеваний органов ЖКТ
Выслушивание применяется как метод диагностики ряда заболеваний желудочно-кишечного тракта. Исследование проводит врач, используя стетоскоп или прикладывая ухо к брюшной стенке. Посредством этого метода определяется наличие (отсутствие) перистальтики в кишечнике или желудке.
Аускультация проводится по сравнительному принципу, то есть для получения адекватной картины выслушивать требуется в различных точках. Проводить обследование нужно в тишине и, если возможно, не надавливая на живот.
Пальпация живота
В обследовании органов брюшной полости максимальную информативность несет метод пальпации. Она проводится мягкими надавливаниями на живот. Начинать надо с левой паховой области теплыми руками, чтобы не причинять дискомфорта пациенту. Это требуется для исключения рефлекторного напряжения брюшной стенки.
Обследование проходит методом сравнительного анализа правой и левой половины снизу вверх. Надавливание на область эпигастрия — финальное. С помощью этого определяется болезненность, в различных органах, напряжение брюшной стенки, наличие жидкости в брюшной полости (синдром флюктуации).
Перкуссия живота
Метод перкуссии позволяет определить границы печени и селезенки, так как они имеют абсолютно тупой звук (бедренный). Кроме этого, сравнивая желудочный и кишечный тимпанит, врач может поставить диагноз о непроходимости какого-либо из отделов.
Абсолютная печеночная тупость в норме определяется с правой стороны в IV межреберье по уровню средней линии соска. Если при обследовании этой области обнаружен тимпанический звук, то это свидетельствует о прободении органов, то есть в полости имеется жидкость.
Перкутирование селезенки не имеет практического значения: ее нижний край легко пощупывается пальпаторно.
Использованные источники:
Границы сердца при перкуссии: норма, причины расширения, смещения

Перкуссия сердца — метод определения его границ
Анатомическое положение любого органа в организме человека определяется генетически и следует определенным правилам. Так, например, желудок у подавляющего большинства людей находится слева в брюшной полости, почки по бокам от средней линии в забрюшинном пространстве, а сердце занимает положение левее от срединной линии тела в грудной полости человека. Строго занимаемое анатомическое положение внутренних органов необходимо для их полноценной работы.
Врач во время исследования пациента может предположительно определить расположение и границы того или иного органа, и сделать это он может с помощью своих рук и слуха. Такие методы обследования называются перкуссия (простукивание), пальпация (прощупывание) и аускультация (выслушивание с помощью стетоскопа).
Границы сердца определяются в основном с помощью перкуссии, когда врач с помощью своих пальцев «простукивает» переднюю поверхность грудной клетки, и, ориентируясь на разницу звуков (глухие, тупые или звонкие), определяет предположительное расположение сердца.

Метод перкуссии часто позволяет заподозрить диагноз еще на этапе осмотра пациента, до назначения инструментальных методов исследования, хотя последним все же отдается главенствующая роль в диагностике заболеваний сердечно-сосудистой системы.
Перкуссия — определение границ сердца (видео, фрагмент лекции)
Перкуссия — советский обучающий фильм
Нормальные значения границ сердечной тупости
В норме сердце человека имеет конусообразную форму, направлено косо вниз, и располагается в грудной полости слева. По бокам и сверху сердце слегка закрыто небольшими участками легких, спереди — передней поверхностью грудной клетки, сзади — органами средостения, и снизу — диафрагмой. Небольшой «открытый» участок передней поверхности сердца проецируется на переднюю грудную стенку, и как раз его границы (правую, левую и верхнюю) можно определить с помощью простукивания.

границы относительной (а) и абсолютной (б) тупости сердца
Перкуссия проекции легких, чья ткань обладает повышенной воздушностью, будет сопровождаться ясным легочным звуком, а простукивание области сердца, чья мышца является более плотной тканью, сопровождается тупым звуком. На этом основано определение границ сердца, или сердечной тупости – во время перкуссии доктор передвигает пальцы от края передней грудной стенки к центру, и когда ясный звук сменится на глухой, отмечает границу тупости.
Выделяют границы относительной и абсолютной тупости сердца:
- Границы относительной тупости сердца располагаются по периферии проекции сердца и означают края органа, которые слегка прикрыты легкими, в связи с чем звук будет менее глухим (притупленным).
- Абсолютная граница обозначает центральную области проекции сердца и образована открытым участком передней поверхности органа, в связи с чем перкуторный звук получается более глухим (тупым).
Примерные значения границ относительной сердечной тупости в норме:
- Правую границу определяют путем передвижения пальцев вдоль четвертого межреберного промежутка справа в левую сторону, и отмечают, как правило, в 4-м межреберье по краю грудины справа.
- Левую границу определяют путем передвижения пальцев вдоль пятого межреберного промежутка слева к грудине и отмечают по 5-му межреберью на 1.5-2 см внутрь от срединно-ключичной линии слева.
- Верхнюю границу определяют путем передвижения пальцев сверху вниз по межреберным промежуткам слева от грудины и отмечают по третьему межреберью слева от грудины.

Правой границе соответствует правый желудочек, левой границе — левый желудочек, верхней границе — левое предсердие. Проекцию правого предсердия с помощью перкуссии определить невозможно в силу анатомического расположения сердца (не строго вертикально, а наискосок).
У детей границы сердца изменяются по мере роста, и достигают значений взрослого человека после 12-ти лет.
Нормальные значения в детском возрасте составляют:
Использованные источники:
Пальпация перкуссия аускультация при острой сердечной недостаточности
ЛЕКЦИЯ № 6. Клинические методы исследования сердца: перкуссия, пальпация и аускультация
1. Изменение границ сердца при гипертрофии правого и левого желудочков, общем увеличении сердца, гидроперикарде. Диагностическое значение
Относительная тупость сердца – область сердца, проецирующаяся на переднюю грудную стенку, частично прикрытая легкими. При определении границ относительной тупости сердца определяется притупленный перкуторный звук.
Правая граница относительной тупости сердца образована правым предсердием и определяется на 1 см кнаружи от правого края грудины. Левая граница относительной тупости образована ушком левого предсердия и частично левым желудочком. Она определяется на 2 см кнутри от левой срединно-ключичной линии, в норме в V межреберье. Верхняя граница расположена в норме на III ребре. Поперечник относительной тупости сердца составляет 11–12 см.
Абсолютная тупость сердца – область сердца, плотно прилегающая к грудной стенке и не прикрытая легочной тканью, поэтому перкуторно определяется абсолютно тупой звук. Для определения абсолютной тупости сердца применяется методика тихой перкуссии. Границы абсолютной тупости сердца определяют, исходя из границ относительной тупости. По тем же ориентирам продолжают перкутировать до появления тупого звука. Граница определяется по краю пальца, обращенному к более ясному звуку. Для удобства границу можно отмечать легко смывающимися чернилами. Правая граница соответствует левому краю грудины. Левая граница расположена на 2 см кнутри от границы относительной тупости сердца, т. е. на 4 см от левой срединноключичной линии. Верхняя граница абсолютной тупости сердца расположена на IV ребре.
Изменение границ сердца происходит при гипертрофии правого и левого желудочков, общем увеличении сердца, гидроперикарде.
При гипертрофии левого желудочка левая граница сердца смещается латерально, т. е. на несколько сантиметров влево от левой срединноключичной линии и вниз (при хронической ишемической болезни сердца, хронической гипертонической болезни, некоторых пороках сердца).
Гипертрофия правого желудочка сопровождается смещением правой границы сердца латерально, т. е. вправо, а при смещении левого желудочка возникает смещение левой границы сердца.
Общее увеличение сердца (оно связано с гипертрофией и дилатацией сердечных полостей) сопровождается смещением верхней границы вверх, левой – латерально и вниз, правой – латерально. При гидроперикарде – накоплении жидкости в полости перикарда (иногда значительного количества) – возникает увеличение границ абсолютной тупости сердца.
Поперечник сердечной тупости составляет 12–13 см. Ширина сосудистого пучка – 5–6 см.
2. Пальпация области сердца. Исследование верхушечного толчка, механизм его формирования, его свойства в норме и патологии
После перкуссии необходимо провести пальпаторное определение верхушечного толчка – он соответствует левой границе относительной тупости сердца. В норме верхушечный толчок расположен на уровне V межреберья на 1–2 см кнутри от левой срединноключичной линии. При гипертрофии и дилатации левого желудочка, формирующего верхушечный толчок, его локализация и основные качества изменяются. К таким качествам относят ширину, высоту, силу и резистентность. Сердечный толчок в норме не пальпируется. При гипертрофии правого желудочка он пальпируется слева от грудины. Дрожание грудной клетки при пальпации – «кошачье мурлыканье» – характерно для пороков сердца. Это диастолическое дрожание над верхушкой при митральном стенозе и систолическое дрожание над аортой при аортальном стенозе. Пульсация аорты, эпигастральная пульсация, пульсация печени в норме определяться не должны.
3. Аускультация сердца. Тоны сердца. Механизм образования тонов сердца (I, II, III, IV). Факторы, определяющие силу тонов сердца
Это очень важный метод диагностики заболеваний сердца. Особенно важны знания аускультативной картины для выявления врожденных и приобретенных пороков сердца.
Во время сокращений сердца возникают звуковые эффекты, которые выслушиваются методом аускультации и называются сердечными тонами. Их появление связано с колебанием стенок сосудов, сердечных клапанов, движением тока крови во время сердечных сокращений, с колебаниями стенок миокарда. В норме выслушиваются I и II тоны сердца.
I тон сердца (систолический) состоит из нескольких компонентов. Исходя из этого тон называется клапанно-мышечно-сосудистым. Четвертый компонент тона предсердный. Предсердный компонент связан с колебаниями стенок предсердий во время их систолы, при выталкивании крови в желудочки. Этот компонент является первым составляющим первого тона, он сливается со следующими компонентами. Клапанный компонент тона связан со звуковыми эффектами, возникающими во время движения атриовентрикулярных клапанов в систолу желудочков. Во время систолы давление в желудочках повышается, и закрываются предсердно-желудочковые клапаны. Мышечный компонент связан со звуковыми эффектами, возникающими в результате колебания стенок желудочков во время их сокращения. Систола желудочков направлена на выталкивание объема крови, содержащегося в них в аорту (левый желудочек) и легочный ствол (правый желудочек). Движение крови под высоким давлением вызывает колебание стенок крупных сосудов (аорты и легочного ствола) и сопровождается звуковыми эффектами, также составляющими первый тон.
II тон двухкомпонентный. Он состоит из клапанного и сосудистого компонентов. Этот тон выслушивается во время диастолы (диастолический). Во время диастолы желудочков происходит захлопывание клапанов аорты и легочного ствола, при колебании этих клапанов возникают звуковые эффекты.
Движение крови в сосуды также сопровождается звуковым компонентом II тона.
III тон не является обязательными выслушивается у лиц молодого возраста, а также имеющих недостаточное питание. Он возникает в результате колебания стенок желудочков в их диастолу во время наполнения их кровью.
IV тон возникает непосредственно перед первым тоном. Причиной его появления является колебания стенок желудочков во время их наполнения во время диастолы.
Сила тонов сердца определяется близостью расположения сердечных клапанов относительно передней грудной стенки (поэтому ослабление тонов сердца может быть связано с увеличением толщины передней грудной стенки за счет подкожно-жировой клетчатки). Кроме этого, ослабление тонов сердца может быть связано с другими причинами, вызывающими нарушение проведения звуковых колебаний на грудную стенку. Это повышение воздушности легких при эмфиземе, интенсивное развитии мышц передней грудной стенки, пневмоторакс, гемоторакс, гидроторакс. У молодых худощавых людей при анемии звучность тонов усиливается. Это также возможно за счет явления резонанса при появлении каверны легкого.
4. Патологические изменения тонов сердца. Механизм. Диагностическое значение
Звучность тонов усиливается при наличии в грудной полости округлого полостного образования, резонирующего звуковые эффекты, например каверны при туберкулезе легкого. Ослабление тонов может возникать наличии в плевральной полости жидкости, воздуха, при утолщении передней стенки грудной клетки. Сердечные причины ослабления тонов сердца включают в себя миокардиты и дистрофии миокарда. Усиление тонов наблюдается при гипертиреозе, волнении, употреблении большого количества кофе. Ослабление I тона на верхушке свидетельствует о недостаточности митрального и аортального клапана. Это связано с отсутствием клапанного компонента тона при органическом разрушении клапанов. Сужение устья аорты также может быть причиной ослабления этого тона.
Усиление I тона наблюдается при митральном стенозе (на верхушке), стенозе правого предсердно-желудочкового отверстия (у основания мечевидного отростка грудины). Усиление I тона встречается при тахикардии.
Ослабление II тона над аортой наблюдается при аортальной недостаточности, поскольку выпадает клапанный компонент II тона, снижении артериального давления, давления вмалом круге кровообращения.
Акцент II тона над аортой бывает при гипертонической болезни, физических нагрузках.
Акцент II тона над легочным стволом – показатель митрального стеноза, митральной недостаточности, заболеваний легких, сопровождающихся легочной гипертензией.
5. Тоны сердца (характеристика I, II тонов, места их выслушивания). Правила аускультации. Проекция клапанов сердца на грудную стенку. Точки выслушивания клапанов сердца
Тоны выслушиваются соответственно проекции клапанов, участвующих в их образовании. Так, митральный (левый атриовентрикулярный) клапан выслушивается в области верхушки сердца, в соответствии с верхушечным толчком, в норме в области V межреберья по левой срединноключичной области.
Трикуспидальный (правый предсердножелудчковый) клапан выслушивается в месте прилегания правого желудочка к передней грудной стенке, лучше у мечевидного отростка грудины.
Створчатый клапан легочной артерии выслушивается соответственно проецированию его на область передней грудной стенки – во II межреберье, слева от грудины. Клапан аорты выслушивается также во II межреберье, справа от грудины. Клапан аорты можно выслушивать в точке Боткина-Эрба в месте прикрепления III–IV ребер слева по отношению к грудине.
Места проекции сердечных клапанов на переднюю грудную стенку.
Митральный клапан проецируется в месте прикрепления III ребра слева от грудины, трикуспидальный – на середине линии, идущей слева от прикрепления к грудине хряща III ребра направо, к хрящу V ребра. Клапан аорты проецируется на середине расстояния по линии, проведенной вдоль прикрепления хрящей III ребер слева и справа, на грудине. Клапан легочной артерии выслушивается в месте его проекции, а именно слева от грудины во II межреберье.
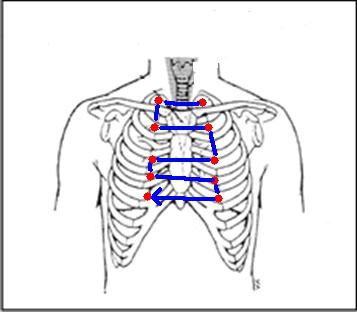
Порядок аускультации четко определен в соответствии с принципом первоначального выслушивания тех клапанов, которые наиболее часто оказываются пораженными патологическим процессом. Сначала выслушивают митральный клапан в области V межреберья по левой срединноключичной линии, затем аортальный клапан справа от грудины во II межреберье, клапан легочной артерии слева от грудины во II межреберье и трикуспидальный клапан в области мечевидного отростка грудины. Последним производят аус-культацию аортального клапана в точке Боткина-Эрба на уровне прикрепления III–IV ребер. Таким образом, при аускультации при движении фонендоскопа осуществляется «восьмерка».
Места выслушивания тонов сердца
I тон выслушивается в области верхушки сердца и в области мечевидного отростка грудины, поскольку там проецируются клапаны, непосредственно участвующие в его образовании. Кроме того, выслушивание этого тона совпадает с верхушечным толчком. Он низкий, продолжительный. II тон выслушивается во втором межреберье, справа и слева от грудины, поскольку там проецируются клапаны аорты и легочного ствола, образующие клапанный компонент II тона. II тон более высокий и чуть более продолжительный по сравнению с I тоном. Для лучшего выслушивания тонов больного можно попросить его поприседать. Выслушивать тоны можно при положении больного стоя или лежа (например, в положении лежа на левом боку лучше всего выслушивается митральный клапан). Задержка дыхания помогает отличить дыхательные от сердечных, что также облегчает диагностику.
Аускультацию сердца желательно проводить специализированным кардиологическим высокочувствительным фонендоскопом.
Использованные источники:
Описание диагностических методов сердца: аускультации, перкуссии и пальпации
 Клиническая диагностика — самый важный момент в работе кардиолога, ведь без постановки правильного диагноза адекватное лечение сердечно-сосудистых заболеваний невозможно.
Клиническая диагностика — самый важный момент в работе кардиолога, ведь без постановки правильного диагноза адекватное лечение сердечно-сосудистых заболеваний невозможно.
Последние достижения в диагностике и появление новых, современных способов исследования значительно упростили работу врача, однако не отменили таких методов, как аускультация, перкуссия и пальпация.
Перечисленные манипуляции связаны с личным осмотром пациента и являются основными ориентирами для назначения следующих этапов обследования.
 Диагностический процесс в кардиологии:
Диагностический процесс в кардиологии:
- установление анамнеза;
- врачебный осмотр;
- пальпация;
- перкуссия;
- аускультация;
- рентген;
- биохимия.
Что такое перкуссия
Перкуссия сердца – это простукивание области сердца подушечками пальцев по плессиметру, специальной пластине. Метод позволяет врачу поставить диагноз по характеру звуковых волн.
Существует два метода проведения перкуссии: прямой и опосредованный. При прямом (непосредственном) методе кардиолог проводит простукивание области сердца кончиками пальцев. Непрямая (опосредованная) перкуссия подразумевает использование плессиметра.
Как функционирует сердце, врач понимает, анализируя звуки: короткие и низкие или длинные и высокие. В норме звуки должны быть чистые, ясные.
 Существует еще один сигнал – тимпанический звук. В норме его можно распознать в областях, насыщенных воздухом, например, над желудочками.
Существует еще один сигнал – тимпанический звук. В норме его можно распознать в областях, насыщенных воздухом, например, над желудочками.
О нарушении работы легких говорит тимпаническая тональность ударов пальцами в области легких. Нормален глухой звук при простукивании в месте расположения печени и прочих структур, имеющих высокую плотность.
Главная цель перкуссии в области сердца – это определение его конфигурации, величины и границ. В норме, при здоровом сердце звук ударов имеет абсолютную и относительную тупость.
Удары в области желудочков дают звук, характеризуемый как относительная тупость.
Врач, проводящий простукивание, должен иметь большой опыт работы, чтобы установить правильный диагноз и не пренебрегать такими правилами:
- теплый кабинет;
- согретые руки;
- удобная поза пациента;
- обнаженный торс обследуемого.
Простукивать необходимо фалангами второго и третьего пальца правой руки, при этом левая рука кардиолога плотно прилегает к груди или спине пациента.
Простукивают всегда начиная с верхней части груди или спины, стараясь не причинять неприятных ощущений.
 Для исследования сердца используют метод топографической перкуссии. Простукивание проводится строго в области сердца.
Для исследования сердца используют метод топографической перкуссии. Простукивание проводится строго в области сердца.
Топографическая перкуссия позволяет выявить размер сердца, его границы, новообразования.
Аускультация области сердца
Метод предназначен для выявления заболеваний сердечно-сосудистой системы.
Для аускультации сердца диагност использует стетоскоп, с помощью которого прослушивает звуки, сопровождающие функционирование сердца.
В аускультации используют такие свойства звука:
- тон;
- синхронность;
- частота ударов;
- громкость звука;
- ритмичность.
Если при выслушивании выявляются тона вторичного цикла, врач может использовать перкуссию для выяснения к какой фазе работы сердца они относятся.
Основные нюансы аускультации:
- При прослушивании врач находится с правой стороны от больного.
- При манипуляции пациент находится в положении сидя, лежа на спине или на правом боку.
- Аускультация может проводиться и при легких физических нагрузках.
 Для прослушивания тонов высокого спектра врач применяет фонендоскоп, для тонов низкого спектра – стетоскоп.
Для прослушивания тонов высокого спектра врач применяет фонендоскоп, для тонов низкого спектра – стетоскоп.
Прослушивание имеет определенную последовательность:
- верхушка сердца;
- аорта;
- область трехстворчатого клапана;
- легочная артерия.
Основные точки аускультации:
- вершина сердца;
- область между вторым и третьим ребром справа и слева;
- область пятого ребра.
Как определяют патологию, используя прослушивание
 Работа сердца здорового человека имеет постоянную тональность, присутствие второго и третьего тонов свидетельствует о нарушениях.
Работа сердца здорового человека имеет постоянную тональность, присутствие второго и третьего тонов свидетельствует о нарушениях.
Сердечно-сосудистые заболевания меняют тональность работы сердца, в зависимости от проблемы тона могут быть слабыми или сильными, длинными или короткими.
Слабый первый тон свидетельствует о проблемах с миокардом или клапанами, усиленный тон – о проблемах с желудочками.
Слабый второй тон говорит о заболевании аорты или артерии легких. При поражении миокарда появляются дополнительные шумы.
Клинические методы диагностики у детей
Обследование детей начинают с измерения пульса, показательными считаются его синхронность, ритм, частота, напряжение и наполнение. При исследовании пульса ребенок должен быть полностью расслаблен.
 Пульс исследуется прощупыванием лучезапястного сустава или внешнего края стопы. Рука ребенка во время процедуры располагается на уровне сердца.
Пульс исследуется прощупыванием лучезапястного сустава или внешнего края стопы. Рука ребенка во время процедуры располагается на уровне сердца.
В вертикальном и горизонтальном положении вымеряется пульс на бедренной артерии, у младенцев пульс прощупывают на виске. Подсчет толчков ведется аускультативно, на верхушечных толчках.
Используя пальпацию, исследуют особенности верхушечного толчка, прощупыванием грудной клетки ребенка средним, четвертым и указательным пальцами.
Особенности верхушечного толчка у здоровых детей
- В первые два года жизни у здорового ребенка верхушечный толчок прощупывается между третьим и четвертым ребром, примерно в двух сантиметрах от середины ключицы.
- У детей от двух до семи лет зона верхушечного толчка расположена между четвертым и пятым ребром, на расстоянии одного сантиметра от середины ключицы.
- У детей старше семи лет точку верхушечного толчка можно найти между пятым и шестым ребром.
- Площадь зоны – до двух сантиметров.
 При ожирении, левостороннем плеврите и перикардите верхушечный толчок может отсутствовать или быть очень слабым.
При ожирении, левостороннем плеврите и перикардите верхушечный толчок может отсутствовать или быть очень слабым.
Западание грудной клетки и втягивание систолы во время толчка характерны для перикардита слипчивого (сращение грудной клетки с перикардом).
ВПР и постоянные сильные пульсации вызывают неправильное развитие грудной клетки у детей.
Такие заболевания, как сердечная недостаточность, эмфизема легких, астения, ожирение вызывают ослабление тонов или одного. Ослабление первого тона может указывать на клапанную аортальную недостаточность, ослабление второго — на стеноз аорты.
Дилатация и гипертрофия правого желудочка у детей дает четкую пульсацию в области передней стенки живота и в области сердца.
 При гипертрофии может прощупываться систолическое дрожание или симптом мурлыканья кошки. Для определения этого симптома врач прощупывает ладонями грудь в районе сердца.
При гипертрофии может прощупываться систолическое дрожание или симптом мурлыканья кошки. Для определения этого симптома врач прощупывает ладонями грудь в районе сердца.
Кошачье мурлыканье может диагностировать митральный или аортальный стеноз, если симптом пальпируется в районе легочной артерии – это говорит об открытой артериальной протоке.
Шумы в сердце у детей
В детской кардиологии большое значение имеют шумы. Всего насчитывают шесть видов шумов сердца: временный нежный; постоянный нежный; громкий; усиленный громкий; умеренный; высокая степень громкости, слышимая без аппарата.
 При сердечной недостаточности, снижении числа сокращений миокарда шум практически не прослушивается, при сужении полостей и сосудов шум становится более слышимым, при этом очень узкие отверстия шумов не дают.
При сердечной недостаточности, снижении числа сокращений миокарда шум практически не прослушивается, при сужении полостей и сосудов шум становится более слышимым, при этом очень узкие отверстия шумов не дают.
Скорость кровотока влияет на высоту тонов шума, чем сильнее кровоток, тем более слышен шум при аускультации.
Использованные источники:

