Температура тела при сердечной недостаточности
Как справиться с отёками при сердечной недостаточности
Сердечная недостаточность развивается не только из-за осложнений различных заболеваний сердца, но и патология других органов может к ней приводить. Отечный синдром — главный признак недостаточности кровообращения. Помимо мочегонных препаратов существуют другие методы лечения отеков. К ним относятся лечебный режим, специальная диета и не медикаментозные методы лечения. Об этом хотелось бы Вам сегодня рассказать.
Что такое хроническая сердечная недостаточность или ХСН?
При разных патологиях сердца (ИБС, гипертонии, инфаркте миокарда, миокардитах, кардиомиопатиях, пороках сердца, мерцательной аритмии и других) начинает нарушаться сократительная способность сердца, то есть кровь выбрасывается в аорту с меньшей силой, чем в норме. При этом органы и ткани недополучают необходимое количество крови и кислорода, сначала это происходит при чрезмерных физических нагрузках, а позднее — уже и в покое.
Некоторые заболевания также могут приводить к сердечной недостаточности (анемия, цирроз печени, тиреотоксикоз, ожирение, онкопатология).
При каких стадиях ХСН появляются отеки?
Н.Д. Стражеско и В.Х. Василенко предложили выделить стадии недостаточности кровообращения.
Стадия 1. Пациентов обычно беспокоит незначительная одышка, появляются слабость, утомляемость. Кровообращение не нарушено и соответственно отеков нет.
Стадия 2 А. Появляется утомляемость и одышка при небольших физических нагрузках, имеются умеренные нарушения по большому и малому кругу кровообращения, на ногах появляются отеки.
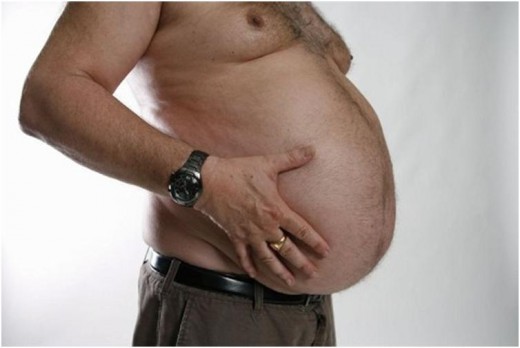
Пациент с асцитом
Стадия 2 Б. Появляется не переносимость малейшей физической нагрузки, одышка в покое. Присоединяются тяжелые нарушения в обоих кругах кровообращения. Отечный синдром очень выраженный, ноги в сильных отеках. Начинает копиться жидкость в полостях: гидроперикард — наличие жидкости в полости сердца, гидроторакс — жидкость в лёгких, асцит — наличие жидкости в животе.
Стадия 3. Конечная стадия. С органами и тканями происходят необратимые изменения. У пациентов обычно отеки по всему телу — анасарка.
Чтобы не допустить финальной стадии сердечной недостаточности, необходимо своевременно, при первых признаках отеков обратиться к врачу!
Лечение отечного синдрома
Прежде всего, необходимо больному соблюдать рациональный лечебный режим. Соблюдение физического, психоэмоционального покоя — важный фактор лечения. Необходим таким пациентам и здоровый крепкий сон не менее 9 -10 часов в сутки.
Больным с выраженными отеками показана госпитализация в стационар и соблюдение постельного режима, длительность которого определяет врач.
Сердечная недостаточность 2Б и 3 стадии также не лечится дома.
Лечебное питание при отеках
При отечном синдроме нужно ограничивать воду и поваренную соль.
Питание, включающее в себя легкоусвояемую калорийную, витаминизированную пищу, может быть даже 6 — 7 разовым. Калорийность не менее 2000 ккал за сутки.
В сутки можно пить 1 — 1,2 литра жидкости, а соли должно быть не более 2 грамм. Интересным считается, что учёный Каррель предложил свою диету, включающую 100 мл молока после каждого приёма пищи (за день получается 700 мл). Молоко, выпитое в теплом виде, сильно увеличивает диурез, то есть больной будет чаще мочиться, что немаловажно при отёках.
Калиевую диету нужно обязательно соблюдать при лечении хронической сердечной недостаточности.
Ведь при лечении мочегонными препаратами, снижается калий в крови. Курага, изюм, орехи, картофель, капуста, греча — обязательно должны быть включены в рацион пациента.





Мочегонные препараты, применяемые при сердечных отёках
Диуретики или мочегонные средства являются главными препаратами в устранении отечного синдрома. При их применении увеличивается выведение почками воды и солей, а также натрия, который может способствовать задержке жидкости.
Что такое «петлевые диуретики»?
Петлевые диуретики считаются самыми эффективными при отеках. Они действуют на уровне петли Генле, которая является структурным элементом в почках.
Всем известный препарат фуросемид (лазикс) относится к этой группе.

Фуросемид 40 мг
При умеренных отёках врач Вам даст совет по приёму 40 мг в сутки, а при выраженных дозу можно увеличить и до 240 мг в сутки.
В любом случае с дозой препарата определяется только врач, сами себе ничего не назначайте, так как при передозировке фуросемида может развиться обезвоживание организма, возникнуть острая потеря магния, калия, хлора.
В случае развития анасарки и асцита показано внутривенное введение фуросемида.
Калийсберегающие диуретики при лечении сердечной недостаточности.
Являются также препаратами выбора при лечении отеков. У всех пациентов, кто сталкивался с отеками, на слуху препарат — верошпирон (спиронолактон).
Верошпирон – хороший препарат для борьбы с сердечными отеками
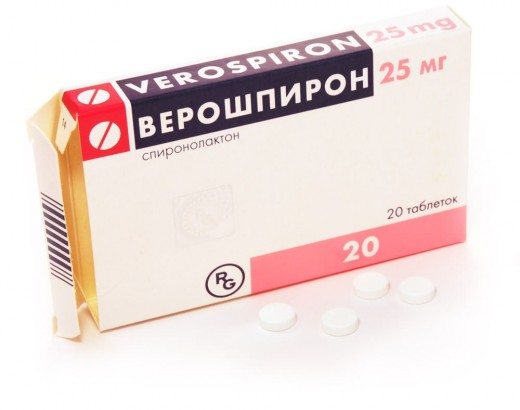
Верошпирон 25 мг
Его преимущество, что он не выводит калий, но при этом все-таки обладает мочегонным эффектом и отлично выводит натрий.
Как показывает практика, верошпирон в дозе от 25 до 50 мг в день утром однократно, быстро борется с отеками на ногах. Доза может быть увеличена взависимости от степени выраженности отеков. Назначается курсом от двух до шести недель.
Другие мочегонные средства
К ним относятся такие препараты, как гипотиазид и индапамид. Назначение их возможно, но, при лечении отечного синдрома при сердечной недостаточности, они не очень эффективные. Тем более, к гипотиазиду, например, возникает привыкание и необходима прерывистость лечения.
Восполнение дефицита калия и магния при лечении диуретиками
Одной диетой не всегда получается справиться с пониженным содержанием калия и магния в крови.
В таком случае допустимо назначение панангина по две таблетки три раза. А при сильной мочегонной терапии возможны даже проявления гипокалиемии: начинается резкая мышечная слабость, тошнота, рвота. В таких случаях показано внутривенно капельное введение препаратов калия.
Мочегонные средства растительного происхождения
- Настой из листьев березы. Заливаем 200 мл кипящей воды две чайной ложки мелко нарезанных листьев, после настаивания пьют по 1/4 стакана до четырёх раз в день.
- Брусничный лист. Используется отвар. Можно настаивать в термосе, три столовые ложки заливаем литром кипятка, выдерживаем и пьем по половинке стакана до трех раз в день.
- Настой цветков василька. Готовим настой из одной столовой ложки цветков (заливаем 200 мл кипятка), настаиваем. Принимать не менее двух столовых ложек четыре раза в день.



Также среди народных способов лечения отеков популярностью пользуется почечный чай и мочегонный сбор.
Преимуществом растительных мочегонных средств является отсутствие побочных действий. Но помните, что травы могут применяться при незначительных отёках! Продолжительность фитотерапии определяет только врач!
Хирургическое лечение отечного синдрома
При хронической сердечной недостаточности 2 Б и 3 стадиях экссудат или патологическая жидкость скапливается уже в полостях, развивается асцит и гидроторакс. Присутствие свободной жидкости в брюшной и плевральных полостях обычно определяется методом ультразвуковой диагностики.
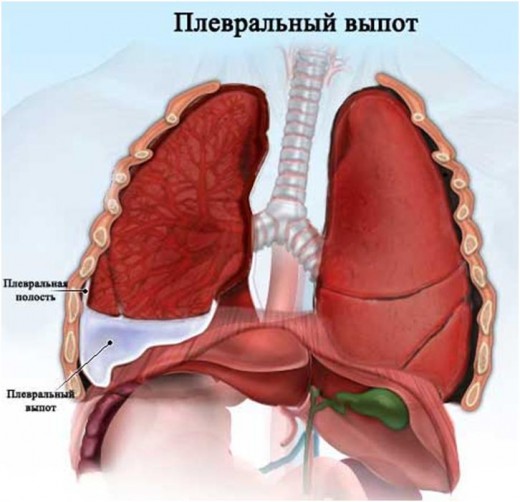
Жидкость в легких
Так как одними мочегонными препаратами в этом случае не справиться, то терапевты часто прибегают к помощи хирургов. Они проводят лапароцентез для извлечения жидкости из брюшной полости, а плевральную пункцию — из легких.
Эти процедуры достаточно серьезные, так как при эвакуации большого количества экссудата (а в брюшной полости бывает и 10 литров накапливается), возможно, резкое снижение артериального давления. Поэтому больные после этих манипуляций наблюдаются врачами в палате интенсивной терапии. Также после удаления жидкости из полостей, необходим контроль УЗИ для оценки эффективности процедуры.
В заключение хочется добавить, что отеки при хронической сердечной недостаточности, являются серьезной проблемой, как для пациента, так и для врача. Поэтому своевременное их лечение является залогом хорошего прогноза при сердечной недостаточности.
Использованные источники:
Может ли быть температура при инфаркте миокарда
Инфаркт миокарда сопровождает множество болезненных симптомов, которые известны практически каждому человеку. Температура при инфаркте входит в симптоматику заболевания, но мало кто об этом знает.
Повышенный уровень температуры тела больного позволяет врачу оценить стадию заболевания, назначить эффективное лечение. Больному высокая температура сигнализирует о поражении сердечно-сосудистой системы на предынфарктной стадии. При гипертермии следует незамедлительно обратиться за медицинской помощью, тогда удастся избежать тяжелых последствий для здоровья.
Причины повышения температуры тела при инфаркте
Инфаркту миокарда предшествует несколько признаков, которые трудно связать с развитием заболевания. Поэтому зачастую больные не обращают внимания на нетипичные симптомы поражения инфарктом, не зная, может ли при инфаркте повыситься температура.

К нетипичным признакам развития инфаркта относятся:
- неожиданный приступ слабости;
- холодный липкий пот;
- затруднение дыхания и ощущение тяжести в грудной клетке;
- внезапное чувство волнения;
- повышение уровня температуры в пределах от 36,9 до 37,5ºС;
- болезненные ощущения в сердце тупого характера;
- чувство тошноты и позывы к рвоте.
Перед приступом иммунная система человека сильно ослабевает, вследствие чего в его организм начинают попадать инфекции. Симптомы простуды нередко бывают из-за проблем в вентиляции легких перед инфарктом. Больного одолевает непрекращающийся кашель и ощущение першения в горле. На протяжении непродолжительного времени это состояние может сопровождать и гипертермия.
Также причиной возникновения гипертермии являются попадающие в кровь продукты разложения тканей. Процесс сопровождает рост уровня лейкоцитов, среди которых доминируют клетки, поглощающие продукты разложения (нейтрофилы). Воспаление — это реакция организма на нейтрофилы. При развитии этого процесса увеличивается скорость оседания эритроцитов в крови.
Необходимо учитывать тот факт, что, кроме отмирания клеток сердечной мышцы, подобные признаки свойственны осложненному фибринозным перикардитом инфаркту миокарда.
Общие особенности повышения температуры у больных при инфаркте
Характер возникновения гипертермии при заболевания строго индивидуален. Поэтому сложно конкретно ответить на вопрос, может ли быть температура высокой или низкой в первый день инфаркта. Однако у всех больных отмечаются следующие общие симптомы:
- В первый день приступа у больного редко наблюдается гипертермия, обычно жар возникает лишь к концу первого-началу второго дня.
- У большинства пострадавших в первые 2 дня температура после инфаркта поднимается до 38ºС. Жар продолжается в течение 6-10 дней.
- Часто температура поднимается до 38ºС на третий день после приступа и спадает через 4-5 дней.
- При сильном повреждении клеток сердца жар может держаться до 14-15 дней.
- Приступ в тяжелой форме сопряжен с возникновением гипертермии на протяжении более чем 2 недель.
Важно знать, что температура при инфаркте миокарда, достигшая 40ºС, способна спровоцировать пиелонефрит либо пневмонию.
Скачки температуры зависят от возраста больного. Молодые люди чаще подвержены возникновению гипертермии. У людей преклонного возраста гораздо реже фиксируются температурные скачки, поскольку реакция организма на поражающие его процессы гораздо слабее.
Диагностика инфаркта на основании повышения температуры
Бывает, что повышение температуры наряду со сдавливающими ощущениями свидетельствует о приступе. Помимо этих симптомов заболевание подтвердит увеличение уровня лейкоцитов в крови. При повышении их уровня обширнее становится зона отмирания клеток мышцы сердца.
Состояние гипертермии в первое время после приступа может указывать на сокращение зернистых эозинофилов вследствие накопления продуктов распада. Оценивать характер выздоровления позволит снижение температуры и уровень лейкоцитов.
Улучшение состояния больного обычно наблюдается на третьи сутки. Еще через неделю происходит стабилизация состояния.
Нормального состояния показатели достигают примерно через месяц после приступа.
О таком развитии выздоровления можно говорить только в случае, если болезнь подлежит излечению и не приводит к осложнениям. В противном случае период лечения гораздо дольше.
Скачки температуры и уровень СОЭ позволят в кратчайшие сроки отличить инфаркт от приступа стенокардии. Только при инфаркте выявляются оба показателя. Поэтому при обследовании больного на них сразу же акцентируют внимание специалисты.
Наряду с этим врач учитывает, что при заболевании сахарным диабетом любого типа у человека возможно развитие инфаркта без каких-либо симптомов. Это весьма редкое явление и, как правило, встречается среди женщин. В таком случае высокой может быть температура только на вторые сутки после приступа. Жар способен повышаться до 39ºС.
Все эти симптомы специалист тщательно анализирует и основании этого в кратчайшие сроки ставит диагноз. Промедление способно привести к тяжелым последствиям вплоть до летального исхода.
Причины изменения температуры при инфаркте
Приступ инфаркта в тяжелой форме снижает скорость выработки лейкоцитов. Это может вызвать в дальнейшем развитие такой патологии, как лейкопения. Наиболее подвержены таким последствиям люди старше 60 лет, особенно женщины. Уровень СОЭ в крови начинает превышать нормальный показатель, больной испытывает лихорадочные симптомы и гипертермию.
Причинами проявления подобных признаков являются:
- размягчение сердечных тканей;
- инфекция клапанов сердца;
- анемические проявления;
- распространившиеся воспалительные очаги;
- некроз тканей.
При интенсивном спаде тонуса сердца, уровней давления в артериях и венах температура не меняется, изредка она может незначительно опускаться. Такие признаки приводят к сердечному коллапсу, который крайне трудно диагностировать по скачкам температуры.
Повышение температуры в предынфарктной фазе
Предынфарктной стадии не характерен высокий уровень интоксикации, поэтому, как правило, температура тела человека имеет нормальное значение. В том случае, когда в этой стадии человек страдает инфекционным заболеванием, аллергическими проявлениями или отмечается высокий уровень давления, то в связи с общей интоксикацией организма возможно незначительное повышение температуры.
Большая опасность кроется в том, что предынфарктное состояние может быть схожим с острой респираторной вирусной инфекцией, когда скачет уровень температуры. Признаки этих двух заболеваний крайне трудно отличить человеку без медицинского образования.
Однако отличие все же есть — продолжительность гипертермии. Предынфарктное состояние, в отличие от простудного заболевания, может длиться по несколько месяцев. В случае нетипичной для ОРВИ продолжительности высокого уровня гипертермии следует незамедлительно обратиться за медицинской помощью.
Повышение температуры при инфаркте в острой фазе
Температура при болезни в острой фазе может подниматься до 39ºС. Эта фаза является крайне опасной, поскольку высок риск повторного приступа либо появления осложнений.
Признаки этой стадии похожи на проявления лихорадки. Лихорадочные симптомы появляются на второй день острой фазы инфаркта. Продолжительность лихорадки зависит от количества пострадавших клеток сердца и индивидуальных особенностей организма.
Для подтверждения инфаркта миокарда необходим анализ на определение скорости оседания эритроцитов в крови и активности ферментов. Нужно оценить и направление сдвига периферической крови. Все эти показатели способны подтвердить или опровергнуть инфаркт.
Повышение температуры в подострой фазе инфаркта
На третьей (подострой) стадии приступа человек чувствует облегчение. Его не мучают болезненные ощущения и жар. Иначе дело обстоит, если инфаркт приобрел затяжной характер. Это означает рецидив инфицирования в результате не завершившегося распада клеток сердечной мышцы и не затянувшегося рубца.
Повторный процесс инфицирования сопряжен с проявлениями аритмии и астмы. Жар после него может появиться даже по истечении 2,5 месяцев с момента острой фазы приступа.
Гипертермии, как правило, подвергаются люди преклонного возраста, страдающие сильной формой коронарного атеросклероза. Сложность ситуации в том, что процесс отмирания затрагивает и здоровые клетки мышц сердца, которые располагаются рядом с поврежденными некрозом очагами. Это может приводить к инфаркту крупноочагового и мелкоочагового характера.
В подострой фазе инфаркта зачастую скачки температуры отмечаются в:
- тканях кожных покровов;
- органах;
- мышцах;
- подкожно-жировом слое.
Температура при повторном инфаркте
Существует высокая вероятность повторного приступа, несмотря на то, что в первом случае болезнь была успешно излечена, а рубец затянулся. Статистика свидетельствует, что риск рецидива приступа, как правило, есть у мужчин, находящихся в пенсионном возрасте. Рецидив может случиться уже через год после первого инфаркта.
Новый приступ способны спровоцировать:
- высокий уровень артериального давления;
- ишемическая болезнь в хронической форме;
- криз;
- степень поражения миокарда.
Крайне сложно выявляется повторный приступ. Он способен протекать бессимптомно, зачастую повторный приступ никак не проявляет себя даже на ЭКГ. Новый удар вызывает сердечную недостаточность в острой форме, которая через непродолжительное время переходит в хроническую. Высок риск фатального исхода.
Для диагностики заболевания специалист в течение недели наблюдает за состоянием больного. Врач тщательно анализирует биохимический состав крови пациента, совсем незначительные скачки температуры, присущие человеку в этот период. Эти температурные показатели могут значительно помочь лечащему врачу определиться с диагнозом.
Температура при инфаркте в осложненной форме
Если вследствие инфаркта случается отек легких больного, то правожелудочковые сосуды начинают закупориваться тромбами. При неправильной работе левого желудочка такое может произойти из-за застойных явлений в кровообращении, которые спровоцировал тромб.
Симптомами образования тромбов являются:
- болезненные ощущения за грудиной;
- сбившееся сердцебиение;
- подъем температуры до 38ºС и выше;
- одышка;
- выделения крови при приступах кашля.
Такие признаки заболевания со слов больного определяет специалист при обращении пациента за медицинской помощью.
Важно знать, что от дыхательного ритма и положения тела человека во многом зависит сила испытываемых болезненных ощущений.
Температурные скачки отмечаются при затягивании рубца, во время реабилитационного периода, при осложнениях в процессе изменения сердечной мышцы и перикардите.
Гипертермия является важным и основным симптомом патологического поражения клеток сердечной мышцы человека. Поэтому крайне важно отслеживать внезапно возникший жар.
Не стоит в случае специфического характера боли и продолжительной гипертермии ждать, когда эти симптомы сами пройдут. Жизненно необходимо при выявлении подобных признаков обратиться за медицинской помощью. Тогда удастся не только избежать тяжелых последствий, но и спасти жизнь человеку.
Использованные источники:
Повышение и понижение температуры при заболеваниях сердца
Не только высокая, но и постоянная субфебрильная температура может стать причиной осложнений у людей с заболеваниями кардиологической сферы. Что же делать при ее повышении и как предотвратить опасные проблемы со здоровьем? Итак, сегодня стоит рассказать вам про резкое повышение и понижение температуры тела без симптомов у взрослого человека и ребенка, связанное с проблемами кардиологического характера.
Чем опасно такое явление
Пациенты с сердечными болезнями постоянно страдают от самых разных симптомов. Высокая температура тела и лихорадочное состояние могут быть спровоцированы разными факторами, но при кардиологических проблемах даже недолгое ее повышение негативно влияет на сердце. Происходит увеличение числа сокращений (иногда в 2 раза!), сердце переносит чрезмерные нагрузки.
Этот видеосюжет расскажет про внезапное повышение температуры без симптомов:
Разновидности признака
Повышение температуры подразделяют по категориям:
- очень высокая (более 39 C);
- повышенная умеренно (37-38 C);
- субфебрильная.
Про признаки процесса повышения температуры тела расскажем ниже.
Как выявить у себя
 Нужно обязательно обращать внимание на симптомы, которые сопровождают температуру. Даже небольшое повышение температуры часто сочетается со слабостью, снижением работоспособности, иногда и с головными болями. На проблемы с сердцем указывать могут такие признаки, как:
Нужно обязательно обращать внимание на симптомы, которые сопровождают температуру. Даже небольшое повышение температуры часто сочетается со слабостью, снижением работоспособности, иногда и с головными болями. На проблемы с сердцем указывать могут такие признаки, как:
- Кашель. Сухой и длительный, постепенно может появиться мокрота, причем иногда даже с прожилками крови. Отличий от простудного кашля несколько: длительность, приступы в положении лежа, он ослабевает при принятии вертикального положения.
- Одышка. Появляется даже на фоне небольших физических нагрузок.
- Боли в грудной клетке разного характера. Иногда они ощущаются по всей грудной клетке и в задней ее части.
- Ломота в суставах. Этот симптом характерен и для гриппа, но так может проявляться и ревматизм.
- Повышение давления и частоты пульса.
Про причины, ведущие к повышению температуры тела к вечеру и в течение дня у ребенка и взрослого, расскажем далее.
О чем может свидетельствовать повышение температуры
Проблемы с сердцем
Повышение температуры может происходить под воздействием ОРВИ или, например, при длительном нахождении на солнце. Многие нарушения в организме сопровождаются ее подъемом, особенно имеющие воспалительную природу.
Но больше всего симптом опасен при наличии сердечного заболевания. Он может указывать на следующие проблемы:
Иногда при болезнях сердца подъем температуры происходит на фоне приема некоторых лекарственных средств. В таком случае симптом сопровождается кожной сыпью, зудом и рядом других побочных проявлений. Точная природа выясняется после обследований. Если причина действительно кроется в лекарственном средстве, доктор заменит его на подходящее и пронаблюдает, чтобы никаких побочных эффектов в дальнейшем не проявлялось.
Другие болезни
Кроме сердечных заболеваний, симптом сопровождает такие проблемы, как:
- цистит;
- болезни щитовидной железы;
- онкология;
- простатит;
- вирусный гепатит;
- пиелонефрит;
- бронхиальная астма;
- хронические болезни (бронхит, сальпингоофорит и др.),
- простуда, ангина.
Как бороться с таким симптомом
Общепринятые средства

- Принимать жаропонижающие необходимо при температуре от 38,5 C, а если ранее отмечались фебрильные судороги, то лекарства выпивают еще раньше (при 37,5 C).
- Нужно не забывать пить в большом количестве теплую воду, а при ее задержке выпивать диуретики. Это поможет быстрее привести состояние в норму. Препараты лучше применять в редких случаях, а вот затягивать с визитом к врачу не стоит. Для короткого лечения перед приемом можно воспользоваться следующими средствами:
- Парацетамол,
- Анальгин,
- Нурофен,
- Аспирин,
- Ибупрофен.
Если температура повышена длительное время, необходимо обязательное обследование. В точности определить диагноз при визите к одному доктору бывает сложно, поэтому обследование лучше пройти у нескольких врачей. Причин этой проблемы может быть много, но постоянно принимать жаропонижающие и антибиотики категорически запрещено.
Избежать в будущем повышения температуры получится, если соблюдать все рекомендации, данные относительно терапии заболевания, провоцирующего симптом. Дополнительно стоит пройти курс физиотерапевтических процедур (массаж, грязелечение, бальнеотерапия и др.) для повышения иммунитета.
О том, как понизить температуру у ребенка, расскажет данное видео:
Народные средства
Рецептов из нетрадиционной медицины, которые обладают жаропонижающим действием, достаточно. Вместе с назначенными лекарствами еще стоит применять отвары, направленные на укрепление мышцы и на снижение воспаления (из шиповника, боярышника). По поводу применения каждого рецепта лучше проконсультироваться с врачом.
Помочь при сердечной патологии, провоцирующей повышение температуры, могут следующие рецепты:
- Обильное питье включает в себя не только воду, но и, например, морсы. Особое внимание обратить нужно на отвары и морсы из клюквы, брусники, облепихи, смородины.
- Отвар можно готовить из яснотки, листьев бузины и крапивы. Шиповник, рябина и липовый чай тоже имеют жаропонижающие свойства.
- Мед (0,5 ст.) смешивают с прополисом и раздавленным чесноком (по 1 ч. л.). Принимают в день по 4-5 ложек.
- Сок лимона размешивают в воде и добавляют мед. Настаивают средство 20 минут и выпивают. Повторять прием можно до 4 раз в день.
- Для снятия жара на лоб накладывают картофельный компресс. Кашицу из сырой картофелины смешивают с яблочным уксусом (1 ст. л.), прикладывают ко лбу (в марле). При необходимости компресс периодически меняют.
Среди народных средств при температуре отказаться нужно от рецептов, имеющих в составе родиолу розовую, зверобой. И, конечно же, самолечение может быть опасно, поэтому пренебрегать квалифицированной помощью не рекомендуется.
Про народные средства и способы, помогающие понизить температуру, расскажет данное видео:
Использованные источники:
