Токсическая кардиомиопатия с развитием острой сердечной недостаточности на фоне
Причины и механизм развития токсической кардиомиопатии

Токсическая кардиомиопатия – это патология миокарда, при которой происходят анатомические и функциональные изменения сердечной мышцы. При этом коронарные сосуды (артерии и вены, питающие сердце) не подвергаются поражению. Без структурных изменений остаются клапаны желудочков и предсердий, артериальное давление не повышается.
Болезнь носит воспалительный характер. Развивается у пациентов независимо от их пола и возраста. При обследовании на ЭКГ обнаруживаются изменения сердечных ритмов, которые указывают на стремительное развитие недостаточности кровообращения. В следствие декомпенсаторного механизма сердце увеличивается в размерах.
Причины токсического поражения сердечной мышцы
Токсическая кардиомиопатия развивается из-за воздействия отравляющих веществ. Химические элементы, способные привести к заболеванию:
 При хроническом алкоголизме длительное воздействие этанола на сердечную мышцу также способствует развитию патологии.
При хроническом алкоголизме длительное воздействие этанола на сердечную мышцу также способствует развитию патологии.
Существует ряд инфекционных болезней, в результате которых поражается миокард. Как правило, признаки кардиомиопатии проявляются через несколько месяцев или лет после перенесенной болезни:
- туберкулез;
- сифилис;
- дифтерия;
- брюшной и сыпной тиф;
- скарлатина;
- паразитарные инвазии.
Также заболевание развивается у людей с наркотической зависимостью, при длительном лечении фармакологическими препаратами. Есть сведения о том, что кардиомиопатия может появиться из-за хронического дефицита витаминов группы В.
В некоторых случаях причиной болезни может выступить увеличение выработки в организме катехоламинов – медиаторов, биологически активных веществ (серотонин, адреналин, норадреналин, дофамин).
К причинам заболевания относят воспалительные процессы в организме беременной женщины. В результате влияния инфекционного агента при рождении у ребенка диагностируется врожденная кардиомиопатия.
Механизм развития болезни
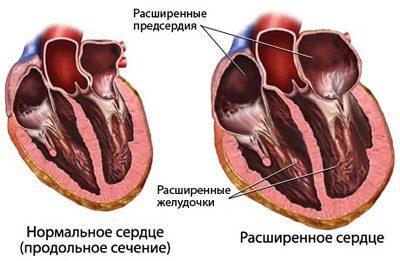
 Вследствие нарушений обменных процессов в миокарде происходит увеличение камер сердца (желудочки и предсердия). Сама сердечная мышца гипертрофируется и увеличивается в размерах. Если в норме масса сердца составляет от 250 до 500 г, то при кардиомиопатии его вес может увеличиваться до 1 кг.
Вследствие нарушений обменных процессов в миокарде происходит увеличение камер сердца (желудочки и предсердия). Сама сердечная мышца гипертрофируется и увеличивается в размерах. Если в норме масса сердца составляет от 250 до 500 г, то при кардиомиопатии его вес может увеличиваться до 1 кг.
Также утолщается эндокард – оболочка, которая выстилает камеры сердца изнутри. В миокарде наблюдаются фиброзные очаги.
Кардиомиоциты (клетки миокарда) приобретают неправильную форму, становятся неравномерными. Происходит очаговое замещение мышечной ткани на жировую. Фиксируется внутриклеточный отек. Поперечная исчерченность миокарда сглаживается.
Признаки проявления токсической кардиомиопатии
Для патологии характерно хроническое нарушение кровообращения. Это выражается такими жалобами со стороны пациентов:
- быстрая утомляемость даже при незначительных физических нагрузках;
- снижение работоспособности;
- одышка при ходьбе и в состоянии покоя;
- приступы удушья, схожие с сердечной астмой.
 Из объективных признаков у больных наблюдается акроцианоз (синий оттенок кожи). Одышка усиливается, если человек принимает горизонтальное положение (лежа). Поэтому пациенты вынуждены постоянно находиться в сидячем положении, с высоко поднятым головным отделом на функциональной кровати.
Из объективных признаков у больных наблюдается акроцианоз (синий оттенок кожи). Одышка усиливается, если человек принимает горизонтальное положение (лежа). Поэтому пациенты вынуждены постоянно находиться в сидячем положении, с высоко поднятым головным отделом на функциональной кровати.
При незначительных движениях набухают шейные вены. Из-за нарушенного кровообращения жидкость недостаточно выводится из организма. Поэтому у больных часто отекают нижние конечности. В тяжелых и запущенных случаях развивается асцит – скопление жидкости в брюшной полости. Печень увеличена, периодические или постоянные боли в правом подреберье.
Тотальное неполноценное кровообращение при прослушивании сердца определяется такими симптомами:
- тоны сердца глухие;
- ритмы по типу галопа;
- систолический шум.
У пациентов обнаруживается основной признак хронических сердечных изменений – кардиомегалия. Это изменение всех параметров сердца – веса, объема, размеров, проекции в грудной клетке.
Все больные с токсической кардиомиопатией страдают кахексией – крайне тяжелое истощение организма, которое характеризуется такими симптомами:
- болезненная, неестественная худоба;
- снижение индекса массы тела – несоответствие роста и веса;
- замедленные физиологические процессы в организме;
- общая слабость, апатия;
- психические изменения – эмоциональная неустойчивость, частые депрессии, нарушение сознания.
Симптомы заболевания у детей
 Инфекционно-токсическая кардиопатия у детей развивается как осложнение в результате перенесенной острой инфекционной болезни.
Инфекционно-токсическая кардиопатия у детей развивается как осложнение в результате перенесенной острой инфекционной болезни.
Причины развития кардиомиопатии в детском возрасте:
- Генерализованные инфекции – паротит, энцефалит, полиомиелит.
- Септические процессы в организме.
- Хронические заболевания с частыми обострениями и рецидивами – синуситы, тонзиллиты.
- Туберкулез.
У маленьких детей заболевание может возникнуть в результате кислородной недостаточности и нарушении обмена веществ при вирусных инфекциях.
Из-за плохого кровообращения кожные покровы бледные. Дети апатичные, вялые, неактивные. Младенцы могут отставать в физическом развитии от своих сверстников. Сердцебиение учащенное, выраженность вен шеи и лица. Артериальное давление снижено. Пульс на локтевой или подключичной вене прощупывается слабо. Количество вырабатываемой мочи в сутки уменьшено.
У малышей часто развивается коллапс – внезапное и стремительное развитие сердечно-сосудистой недостаточности, которая приводит к потере сознания. Ее предшествующие признаки:
- холодная и влажная кожа на ощупь, мраморного цвета;
- похолодание рук и ног из-за оттока крови;
- резкая слабость;
- высокая частота сердечных сокращений;
- озноб, снижение температуры тела;
- вялая реакция зрачков на свет.
У малышей потере сознания предшествуют тремор пальцев, судороги конечностей и тела. Симптомы поражения сердечной мышцы – боли в грудной клетке.
Диагностика кардиомиопатии
 В обязательном порядке назначают лабораторные исследование крови и мочи.
В обязательном порядке назначают лабораторные исследование крови и мочи.
В общем анализе крови нет изменений до тех пор, пока не появятся воспалительные осложнения и образования микроскопических тромбов. Только в этом случае изменяются показатели креатинина, электролитов, тромбиновое время.
По показаниям проводят биохимическое исследование крови. Рассматривают мочевину, гормоны и белок.
Инструментальные методы диагностики:
- ЭКГ – электрокардиограмма 1-2 раза в сутки. Обнаруживается нарушение проводимости и ритмов сердца. В результатах исследования не должно быть ишемии миокарда (уменьшение кровоснабжения).
- Рентген всех органов грудной клетки. Помогает определить застой венозной крови в малом круге кровообращения, соотношение размеров и границ сердца по отношению к грудной клетке.
- Коронарография – обследование коронарных сосудов, назначают с целью подтверждения или исключения ишемической болезни сердца.
- Радионуклидная вентрикулография – оценивают функциональность сердца и сократительную способность миокарда.
Также пациентам назначают эндомиокардиальную биопсию. Это метод позволяет дать точную морфологическую оценку состоянию тканей сердца. Показания к процедуре:
- прогрессирующая сердечно-сосудистая недостаточность, причину которой не удается установить;
- кардиомиопатия невыясненной этиологии;
- нарушение ритма сердца;
- токсическое разрушение миокарда;
- поражение сердца после длительного лечения цитостатиками – препараты для химиотерапии.
При дифференциальной диагностике важно исключить такие патологии: ИБС (ишемическая болезнь сердца), гипертонию, пороки сердца врожденные и приобретенные, хронический алкоголизм, перикардит, ревматизм.
Лечение токсической кардиомиопатии
Пациентам настоятельно рекомендуют ограничить любые физические нагрузки. Также следует уменьшить количество потребляемой соли в сутки. Медикаментозное лечение комплексное и включает несколько направлений.
 Для снижения отеков, улучшение работы почек и выведения скопившейся жидкости в организме назначают диуретики – фуросемид, гидрохлортиазид, этакриновая кислота, спиронолактон (сохраняет калий в организме).
Для снижения отеков, улучшение работы почек и выведения скопившейся жидкости в организме назначают диуретики – фуросемид, гидрохлортиазид, этакриновая кислота, спиронолактон (сохраняет калий в организме).
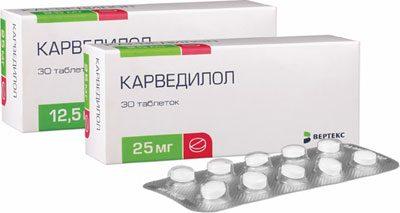
Независимо от стадии сердечной недостаточности всем пациентам назначают ингибиторы АПФ. Это препараты, которые назначают для лечения недостаточности сердца и почек – карведилол, метопролол, бисопролол, надолол, тимолол, небиволол.
Периферические вазодилататоры – препараты, воздействующие на кровоток в мелких сосудах (артериолах и венулах).
- нитроглицерин;
- нитропрусид;
- ниацин;
- вазонит;
- агапурин;
- пентоксифиллин.
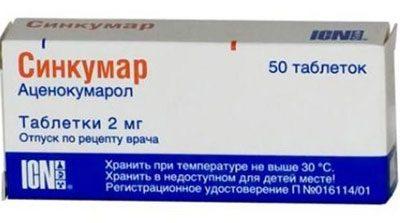 Для профилактики и купирования сгущения крови и образования тромбов пациентам назначают непрямые антикоагулянты – синкумар, варфарин, фенилин, дикумарин.
Для профилактики и купирования сгущения крови и образования тромбов пациентам назначают непрямые антикоагулянты – синкумар, варфарин, фенилин, дикумарин.
Критерии успешного лечения пациентов:
- Снижение или исчезновение субъективных признаков сердечно-сосудистой недостаточности – проходит одышка и приступы удушья, повышается физическая активность, устраняются симптомы избытка жидкости в организме.
- Значительно улучшается качество жизни больного.
- Сокращается число последующих госпитализаций.
Кардиомиопатия – это тяжелое заболевание, которое часто дает осложнения. У людей развивается стойкая сердечная недостаточность, нарушается функция клапанов. Появляется аритмия и постоянные отеки ног.
Факторы риска внезапной смерти:
- возраст до 16 лет;
- наследственная предрасположенность (случаи внезапной смерти были в семье);
- резкое изменение артериального давления при нагрузках;
- частые обмороки.
Ифекционно-токсическая кардиопатия в общем имеет неблагоприятный прогноз. Выживаемость в 70% случаев составляет 5 лет. От внезапной смерти умирает каждый второй пациент. Если болезнь диагностировать на ранней стадии, его дает шанс пациенту при постоянном наблюдении и лечении прожить долгую жизнь. Люди с диагнозом «кардиомиопатия» должны наблюдаться каждые 2 месяца. Практически все больные нетрудоспособны и переводятся в статус инвалидности.
Использованные источники:
Причины и симптомы токсической кардиомиопатии
Токсическая кардиомиопатия – это заболевание, которое представляет собой воспаление мышечной ткани сердца, без наличия патологий коронарных артерий и клапанного аппарата.

Данное заболевание может поразить человека любого возраста и пола и, в целом, оно характеризуется изменениями на ЭКГ, а также прогрессирующим развитием недостаточности кровообращения.
При всем при этом, для заболевания характерно увеличение размеров сердца, что ведет к не очень благоприятным прогнозам для здоровья и жизни пациента.
Причины возникновения
Существуют первичные и вторичные причины возникновения заболевания. Первичные причины включают в себя три основные группы:
- врожденная кардиомиопатия;
- приобретенная кардиомиопатия;
- смешанная кардиомиопатия.
В первом случае патология развивается благодаря нарушению закладки тканей миокарда. Это может произойти в случае, если женщина вела неправильный образ жизни во время беременности или перенесла сильный стресс.

Также известны случаи возникновения проблемы из-за воспалительных процессов в организме матери. В итоге получается, что миокард становится крайне уязвим к воздействию токсинов и инфекций.
Среди причин возникновения токсической кардиомиопатии также есть и другие, а именно:
- Инфекционные поражения.
- Токсичное воздействие, которое проявляется в виде употребления алкоголя, наркотических средств. Возможно также интоксикация различными тяжелыми металлами и лекарственными препаратами, которые применяются для лечения онкологии (при химиотерапии).
- Недостаток витаминов группы В.
- Заболевания надпочечников, гипофиза, щитовидной железы.
- Системная волчанка, склеродермия, полиартериит.
- Стойкое нарушение ритма сердца. Здесь речь идет об аритмии с характерной повышенной частотой сердечных сокращений, которые, в свою очередь, вызывают тахикардиомиопатию. Высокая ЧСС препятствует нормальному и стабильному наполнению камер сердца кровью. Тем самым это приводит к снижению насосной функции и истощению энергозапасов клеток сердечной мышцы.
Симптомы заболевания
Основными симптомами заболевания являются следующие признаки:
- болевые ощущения, появляющиеся в области сердца, а также в области грудной клетки;
- одышка, ощущение нехватки воздуха;
- аритмия;
- головокружение;
- общая слабость;
- повышение артериального давления;
- отечность;
- тремор конечностей.
Самым первым симптомом токсической кардиомиопатии является появление сильной одышки после физической нагрузки средней величины. Повышенная утомляемость является следствием ослабления насосной функции сердца.
 Главный симптом — сильная одышка после физической нагрузки средней величины
Главный симптом — сильная одышка после физической нагрузки средней величины
Если же заболевание является следствием появления инфекции, то первым признаком будет повышенная температура и общая слабость. Многие пациенты отмечают, что ощущения очень схожи с теми, какие бывают при гриппе.
Больные редко вовремя обращаются к врачу, потому что зачастую симптомы заболевания не слишком замены и не вызывают у пациента никакого волнения до определенного момента. Большинство из перечисленных симптомов могут являться физиологическими или возрастными особенностями, а также носить периодический характер. Так когда же стоит обратиться к врачу?
Диагностические меры
Как и в какой последовательности проводятся диагностические мероприятия:
- Прежде всего, назначается консультация со специалистом. Врач детально должен расспросить о том, были ли в семье заболевания сердца, есть ли в роду люди, внезапно скончавшиеся в молодом возрасте и т.п.
- Производится осмотр: прослушиваются сердечные тона, так как по их частоте и количеству имеющихся шумов можно достаточно точно сказать о наличии той или иной патологии сердца.
- Проводится исследование крови биохимического типа. Это необходимо для полного исключения других сердечных патологий.
- Проводится обследование почек и печени.
- Берутся анализы крови и мочи.
- Проводится рентген всех органов грудной клетки. Это помогает обнаружить увеличение левого отдела сердца, что свидетельствует о перегрузке системы и указывает на наличие заболевания.
- Выполняется электрокардиография.
Может быть также назначено МРТ и ультразвуковое исследование.
В любом случае, для подтверждения или опровержения диагноза, необходимо обратиться к врачу, так как установить заболевание самостоятельно, невозможно. Правильную и поэтапную диагностику может провести только квалифицированный кардиолог. Он также может направить пациента к специалисту по генетическим нарушениям для исключения ряда возможных генетических заболеваний.
Лечение
Лечение данного заболевания является достаточно сложным и продолжительным. Помимо назначений лекарственных препаратов, очень важное значение имеет отношение больного к рекомендациям кардиолога. Так, например, нужно прекратить прием любых алкогольных и наркотических препаратов, если это имело место быть.
Если все дело в тяжелых металлах и прочих веществах, то их присутствие в жизни пациента нужно свести на «нет».
Также, если больной имеет избыточную массу тела, стоит придерживаться диет. Полностью должны быть исключены физически нагрузки и т.п.
Кому назначается медикаментозное лечение?
- Пациентам, у которых начали ярко провялятся клинические симптомы кардиомиопатии. Чаще всего прописывают атенолол и бисопролол, которые относятся к группе β-адреноблокаторов.
- Если присутствуют нарушения сердечного ритма, то назначают антикоагулянты, так как в этом случае возникает риск развития тромбоэмболических осложнений.
- При отсутствии какого-либо значительного эффекта после лечения основной группой лечебных средств, назначают препарат верапамил. Он оказывает нужное воздействие на работу сердца при помощи уменьшения выраженности дисфункции мышцы.
Когда производится хирургическое вмешательство?
Операция назначается только по строгим показателям и при полном отсутствии положительного эффекта от лекарственных препаратов и медикаментозного лечения. Если кардиомиопатия связана с нарушениями ритма сердца, то пациенту имплантируется специальный кардиостимулятор, который предназначен для поддержания ритма сердца в правильной частоте.

Если же у пациента в семье имели случаи внезапной смерти и имеется подобный риск, то имплантируется дефибриллятор. Он способен распознать фибрилляцию желудочков, а также неправильный ритм, который препятствует работе сердца, и послать нужный импульс для перезагрузки органа. Таким образом, он осуществляет правильную координацию работы сердца.
Существуют также редкие случаи тяжелой кардиомиопатии, которые не поддаются коррекции ни при помощи медикаментозного лечения, ни при помощи хирургического вмешательства. В таких случаях остается лишь один выход – трансплантация сердца.
Возможные осложнения и прогнозы
Какие осложнения возможны при токсической кардиомиопатии:
- Сердечная недостаточность. Болезнь может приводить к резкому снижению притока крови из левого желудочка.
- Дисфункция клапанов.
- Отеки. Заболевание может привести к скоплению жидкости в ногах, в области живота и легких.
- Аритмия.
- Эмболия. Образование сгустков крови может отрезать путь крови к другим органам, тем самым, вызывая сердечный приступ, повреждение органов или даже инсульт.
- Внезапная остановка сердца.
В заключении хочется сказать, что на сегодняшний день эффективных способов профилактики этого заболевания не разработано, поэтому не забывайте вести правильный образ жизни и заботиться о своем здоровье!
Использованные источники:
Что такое кардиомиопатия, ее симптомы и лечение
Среди множества патологий сердца выделяют кардиомиопатию. Такая патология возникает без видимых причин и сопровождается дистрофическими поражениями сердечной мышцы. В данной статье мы расскажем, что это за аномалия, почему она возникает и какие имеет характерные признаки. Также рассмотрим основные методы ее диагностики и лечения.
Описание патологии
Многие пациенты после постановки им диагноза «кардиомиопатия» даже не подозревают, что это такое. В кардиологии различают множество сердечных заболеваний, возникающих на фоне воспалительного процесса, наличия злокачественного новообразования или ишемической болезни.
Первичная кардиомиопатия не связана с такими явлениями. Это общее определение для патологических состояний миокарда неопределенной этиологии. В их основе – процессы дистрофии и склероза сердечных клеток и тканей.
 Виды первичных КМП
Виды первичных КМП
Такой диагноз врачи ставят пациенту при следующих обстоятельствах:
-
В ходе обследования обнаружены признаки дистрофического поражения сердечной мышцы.
После анализов не выявлены:
- врожденные аномалии сердца;
- пороки сердечных клапанов;
- системные поражения коронарных сосудов;
- перикардит;
- гипертония.
- Имеются неприятные симптомы: увеличение сердца, аритмия, прогрессирующая недостаточность сердца.
Кардиомиопатией называют группу сердечных патологий идиопатического генеза. Для них характерно наличие тяжелых поражений миокарда при отсутствии врожденных или приобретенных сердечных аномалий.
Почему возникает и как развивается?
Почему появляется кардиомиопатия? Ее причины могут быть самыми разными. Все зависит от того, какая это кардиомиопатия – первичная или вторичная. Первичная может быть врожденной, приобретенной или смешанной. Врожденная развивается в период внутриутробного развития, когда возникают аномалии сердечных клеток. При этом важную роль играет:
- наследственность;
- генные аномалии;
- наличие у матери вредных привычек;
- перенесенные во время беременности стрессы;
- неправильное питание женщины во время вынашивания плода.
 Причины патологии
Причины патологии
Приобретенные или смешанные кардиомиопатии возникают вследствие:
- беременности;
- миокардитов;
- поражения токсическими веществами;
- гормональных нарушений;
- иммунных патологий.
Вторичная кардиомиопатия развивается на фоне тех или иных заболеваний. Среди них:
- Генетические нарушения (скопление между сердечными клетками аномальных включений).
- Наличие опухолевых новообразований.
- Лекарственное, токсическое или алкогольное отравление;
 Нарушение обменных процессов в миокарде. Оно возникает вследствие:
Нарушение обменных процессов в миокарде. Оно возникает вследствие:
- менопаузы;
- неправильного питания;
- лишнего веса;
- эндокринных нарушений;
- болезни пищеварительной системы.
Чаще всего такая патология наблюдается у взрослых. Но может она возникнуть и у детей, особенно вследствие физиологических причин – из-за нарушения развития сердечных клеток в период роста и развития.
Симптоматика
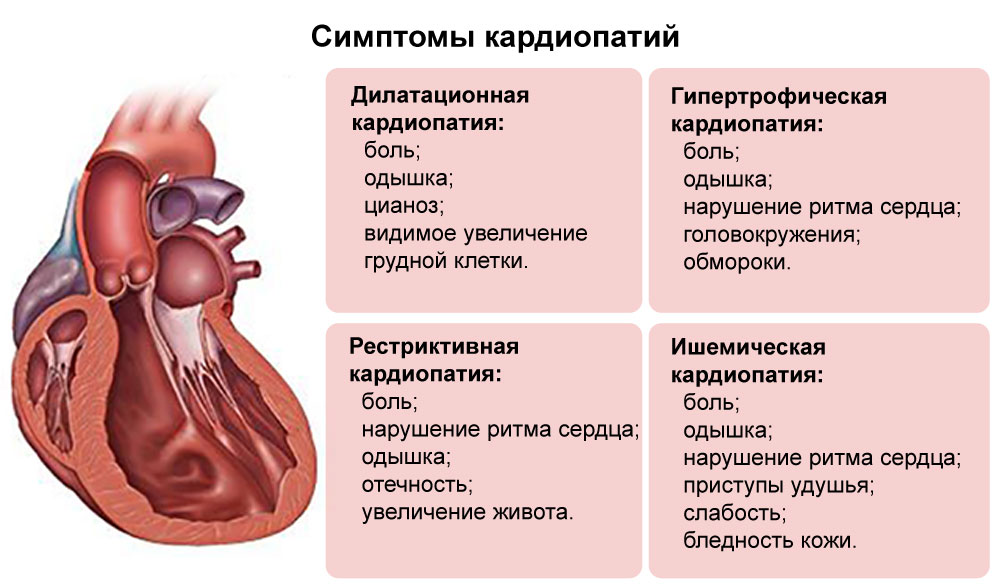
Часто симптомы болезни бывают скрытыми. Пациенты могут прожить долгую жизнь, не подозревая о наличии у них опасной патологии. Но при этом она развивается и провоцирует возникновение тяжелых осложнений. Начальную стадию кардиомиопатии легко спутать с другими заболеваниями. Ее характерные признаки:
- одышка (при сильной физической нагрузке);
- боль в сердце;
- общая слабость;
- головокружения.
 Симптоматика заболевания
Симптоматика заболевания
В последствии к такой симптоматике добавляются более выраженные и опасные признаки. Среди них:
- повышение кровяного давления;
- одышка даже при небольших нагрузках;
- быстрая утомляемость, вялость;
- бледность кожи, появление ее синюшного оттенка;
- отеки (особенно нижних конечностей);
- выраженная боль в грудине;
- учащение сердцебиения, аритмия;
- периодические потери сознания.
Симптоматика, как правило, зависит от вида кардиомиопатии, а также от степени тяжести патологического состояния. Для определения заболевания необходимо проконсультироваться с врачом, пройти тщательное обследование.
Классификация и характеристика
Существует множество видов кардиомиопатии. В зависимости от причин выделяют такие формы патологии:
- ишемическая (возникает вследствие ишемического поражения сердечных клеток);
- дисметаболическая (связана с нарушением обменных процессов);
- дисгормональная (развивается из-за гормональных сбоев, например, у женщин во время беременности или после наступления климакса);
- генетическая;
- алкогольная;
- медикаментозная или токсическая;
- такоцубо или стрессовая (ее еще называют синдромом разбитого сердца).
 Классификация КМП
Классификация КМП
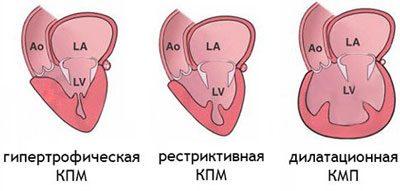
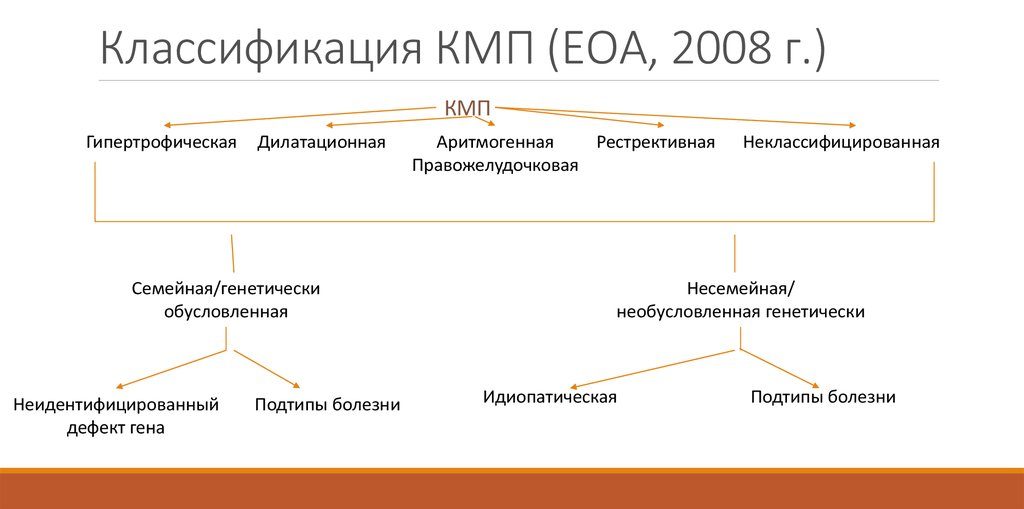
Большинство медиков для определения анатомических и функциональных изменений сердечной мышцы разделяют кардиомиопатию на такие типы:
- дилатационная;
- гипертрофическая;
- рестриктивная;
- аритмогенная правожелудочковая.
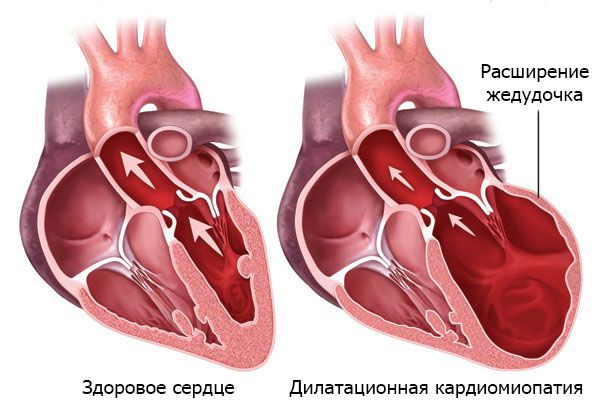
Они имеют свои особенности развития и специфические характеристики. Рассмотрим каждую из них более подробно. Так, дилатационная или застойная форма чаще всего возникает под воздействием инфекции, токсического поражения, обменных, гормональных и аутоиммунных сбоев.
 Дилатационная форма
Дилатационная форма
Проявляется признаками правожелудочковой и левожелудочковой недостаточности, болью в сердце, которая не снимается нитратосодержащими средствами, учащенным сердцебиением и аритмией. Для нее характерно:
- увеличение сердечных камер;
- гипертрофия;
- ухудшение сократительной функции сердца.
Также отмечается деформирование грудной клетки, что носит название сердечный горб. При такой форме у больного наблюдаются приступы сердечной астмы, отеки легких, асцит, набухание шейных вен, увеличение печени.
 Гипертрофическая КМП
Гипертрофическая КМП
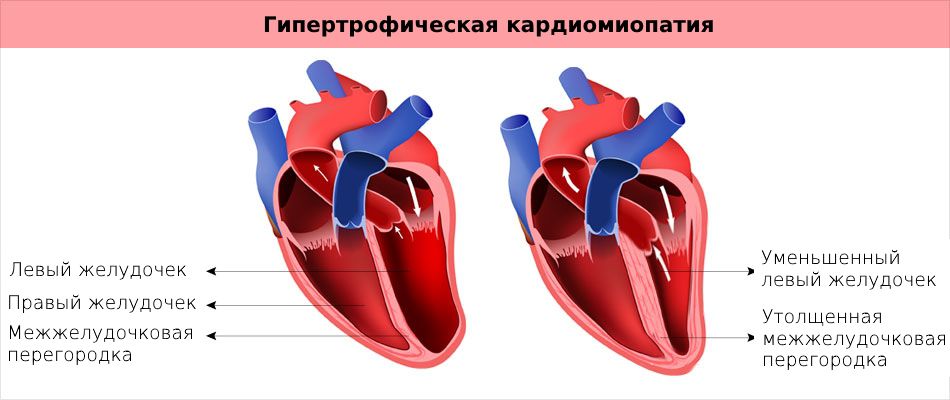
Главной причиной гипертрофической формы болезни является аутосомно-доминантный тип наследственной патологии, которая чаще возникает у мужчин в разном возрасте. Для нее характерно:
- гипертрофия миокарда (может быть очаговой или диффузной, симметрической или ассиметрической);
- уменьшение размеров желудочков сердца (с обструкцией – нарушением оттока крови из левого желудочка, или без нее).
Спецификой данной формы является наличие у больного признаков аортального стеноза. Среди них:
- кардиалгия;
- учащение биения сердца;
- головокружение, слабость, потеря сознания;
- одышка;
- чрезмерная бледность кожи.
Такая патология часто становится причиной внезапной смерти пациента. Например, у спортсменов во время тренировки.
При рестриктивной форме наблюдается повышенная ригидность (твердость, неподатливость) миокарда и сниженная способность сердечных стенок к расслаблению. При этом левый желудочек плохо наполняется кровью, что приводит к утолщению стенок предсердий. Сократительная активность миокарда сохраняется, сердце не склонно к гипертрофии.
Рестриктивная кардиомиопатия проходит несколько стадий развития:
- Некротическая. Проявляется развитием коронарного поражения и миокрдита.
- Тромботическая. На этой стадии эндокард расширяется, в полости сердца возникают фиброзные отложения, в миокарде появляются тромбы.
- Фибротическая. При этом распространяется фиброз тканей миокарда, возникает облитерирующий эндартериит венечных артерий.
Для такой формы характерно наличие признаков тяжелой недостаточности кровообращения. Это проявляется одышкой, слабостью, отечностью, асцитом, увеличением печени, набуханием шейных вен.
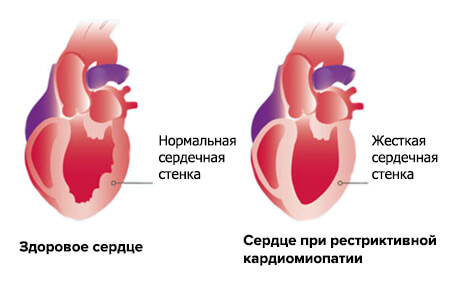 Рестриктивный вид патологии
Рестриктивный вид патологии
Аритмогенная правожелудочковая кардиомиопатия – достаточно редкая патология, которая предположительно развивается вследствие наследственной предрасположенности, апоптоза, воздействия вирусной инфекции или отравления химическими веществами. Для нее характерно замещение клеток сердца фиброзной тканью. На фоне такого заболевания наблюдаются:
- экстрасистолия или тахикардия;
- фибрилляция желудочков;
- мерцания предсердий;
- тахиаритмии.
Методы диагностики
Чтобы выявить заболевание, следует посетить кардиолога. Для начала он проведет осмотр и опрос, изучит медицинскую карточку пациента. После этого следует провести тщательное обследование для определения формы и степени тяжести патологии, возможных причин. Часто больному назначается:
 анализ крови на гормоны;
анализ крови на гормоны;- биохимический анализ крови;
- ультразвуковое исследование сердца (определяют размеры сердца и другие его параметры);
- электрокардиография (фиксирует признаки увеличения миокарда, нарушения ритма сердца и его проводимости);
- рентген легких (выявляют дилатацию и увеличение миокарда, возможные застойные явления в легких);
- эхокардиография (определение дисфункции миокарда);
- вентрикулография;
- зондирование полостей сердца для морфологического исследования;
- магнитно-резонансная томография.
Такая диагностика проводится только в специальных медицинских учреждениях. Ее назначает лечащий врач при наличии соответствующих показаний.
Способы лечения
Кардиомиопатию лечить достаточно сложно. При этом важно, чтобы пациент соблюдал все предписания врача. Существует несколько методов терапии.
Медикаментозная терапия
Это лечение при помощи специальных медикаментозных препаратов. Часто назначают при такой патологии следующие:
 бета-адреноблокаторы (Атенолол, Бисопролол) способствуют улучшению сердечной работы, уменьшают его потребность в кислороде;
бета-адреноблокаторы (Атенолол, Бисопролол) способствуют улучшению сердечной работы, уменьшают его потребность в кислороде;- антикоагулянты (уменьшают свертываемость крови) для профилактики развития тромбоза (Гепарин, Варфарин);
- препараты, снижающие артериальное давление (ингибиторы АПФ – Каптоприл и аналоги);
- антиоксиданты (Карведилол);
- мочегонные препараты (Фурасемид) для уменьшения отеков и снижения давления.
Любые лекарства следует принимать только по назначению врача. Самолечение может пагубно отразиться на здоровье или даже привести к смертельному исходу.
Хирургическое вмешательство
Если медикаменты не оказали должного эффекта, а пациенту становиться все хуже, может применяться хирургическое лечение. При этом существуют такие методики:
- вживление кардиостимулятора (при нарушении сердечного ритма);
- имплантация дефибриллятора;
- пересадка донорского сердца.
Последняя процедура является очень сложной и опасной операцией. Она проводится, если другие методы не помогают и больной умирает.
Профилактика осложнений
При возникновении кардиомиопатии у больного повышается риск возникновения негативных осложнений. Чтобы их избежать следует придерживаться таких рекомендаций:
- вести здоровый образ жизни;
- избегать чрезмерных нагрузок на сердце;
- избегать стрессов и отрицательных эмоций;
- отказаться от курения, не злоупотреблять алкогольными напитками;
- правильно питаться;
- соблюдать режим сна и отдыха.
 Профилактика сердечно-сосудистых заболеваний
Профилактика сердечно-сосудистых заболеваний
Если патология вторичная, то есть возникла на фоне того или иного заболевания, то больному следует постоянно следить за состоянием своего здоровья. Также он должен проходить курсы лечения и следовать предписаниям врача.
Прогноз
Прогнозировать заболевание очень сложно. Как правило, при тяжелых поражениях миокарда – хронической сердечной недостаточности, нарушениях сердечного ритма (аритмия, тахикардия), тромбоэмболических осложнениях – смерть может наступить в любой момент.
Также на продолжительность жизни влияет форма патологии. Если выявлена застойная кардиомиопатия, то пациенту дают не более 5-7 лет. Пересадка сердца увеличивает жизнь человека в среднем на 10 лет. Оперативное вмешательство при аортальном стенозе часто заканчивается смертельным исходом (умирает более 15% прооперированных).
Кардиомиопатией называют патологическое состояние не выясненного генеза. Оно может быть как врожденным, так и приобретенным. Лечение болезни – долгий процесс, который не всегда дает положительный результат.
Использованные источники:
Что такое токсическая кардиомиопатия
Токсическая кардиомиопатия – это болезнь, характеризующаяся воспалением мышечной ткани сердца, при которой отсутствуют патологии коронарных артерий и клапанов.
Заболевание может возникнуть в любом возрасте и не имеет привязки к определенному полу. Сопровождающие патологию изменения отражаются на электрокардиограмме.
Болезни свойственно прогрессирующее развитие недостаточности кровообращения и увеличение размеров сердца, что приводит к неблагоприятному прогнозу для здоровья и жизни больного.
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Причины
Выделяют первичные и вторичные причины развития заболевания:
- врожденную кардиомиопатию;
- приобретенную;
- смешанную.
Врожденная кардиомиопатия развивается вследствие нарушения закладки тканей сердечной мышцы. Это может случиться, если женщина пренебрегала здоровым образом жизни во время беременности или испытала сильное нервно-эмоциональное перенапряжение.
Известны случаи возникновения болезни по причине воспалительных процессов в организме беременной. В результате этого сердечная мышца становится крайне уязвимой к воздействию инфекций и токсичных веществ.
- инфекционные заболевания;
- воздействие токсинов на фоне употребления спиртных напитков и наркотических веществ (код мкб-10 алкогольной кардиомиопатии – I6); также возможна интоксикация медикаментозными средствами, используемыми в терапии онкологических заболеваний, тяжелыми металлами (код заболевания I42.7);
- дефицит витаминов группы В;
- болезни щитовидной железы, надпочечников, гипофиза;
- системная красная волчанка, склеродермия, узелковый полиартериит;
- стойкие нарушения сердечного ритма (аритмия с повышенной частотой сокращений сердца, приводящая к тахикардиомиопатии); высокая частота сокращений сердца препятствует нормальному наполнению сердечных камер кровью, ухудшает насосную функцию и истощает энергетические запасы клеток миокарда.
Симптомы
Симптомы токсической кардиомиопатии включают:
- болезненные ощущения в районе сердца и грудной клетке;
- чувство нехватки воздуха, одышку;
- нарушения сердечного ритма;
- головокружения;
- общее недомогание;
- повышение кровяного давления;
- отеки;
- дрожание конечностей.
Основным симптомом считается одышка после умеренных физических нагрузок. Слабость и утомляемость являются результатом ухудшения насосной функции сердца.
Если к развитию заболевания привела инфекция, первыми симптомами будут повышение температуры тела и общее недомогание. Многие больные отмечают, что ощущения похожи на те, какие обычно возникают при гриппе.
Пациенты редко своевременно обращаются к специалисту, поскольку симптоматика заболевания не слишком выражена и не вызывает никаких беспокойств до определенного момента. Многие из перечисленных признаков могут сопровождать физиологические особенности или возрастные изменения, а также носить нерегулярный характер.

Если болезненные ощущения в грудной клетке носят продолжительный и «ноющий» характер и при этом сочетаются с выраженной одышкой, нужно как можно скорее нанести визит к врачу
Диагностика
Диагностические мероприятия проводятся в следующей последовательности:
- Для начала нужно прийти на консультацию к врачу. Специалист детально расспросит о том, страдал ли кто-то из родственников заболеваниями сердца, были ли среди них те, кто скоропостижно скончался в молодом возрасте и т. д.
- Врач производит осмотр: прослушивает сердечные тоны, так как их частота и количество шумов могут свидетельствовать о наличии того или иного заболевания.
- Производится забор крови на биохимию. Это нужно для того, чтобы полностью исключить другие сердечные заболевания.
- Обследуются почки и печень.
- Сдаются дополнительные анализы мочи и крови.
- Делаются рентгеновские снимки всех органов грудной клетки. Исследование позволяет выявить увеличение левого отдела сердца, что указывает на перегрузку системы и наличие нарушений.
- Проводится электрокардиография.
О лечении метаболической кардиомиопатии специалисты расскажут далее.
Так или иначе, для подтверждения или опровержения предполагаемого диагноза нужно обратиться к специалисту, поскольку самостоятельно определить наличие заболевания невозможно.
Точную и поэтапную диагностику проводит квалифицированный кардиолог. Врач может выписать направление на посещение специалиста по генетическим нарушениям с целью элиминации возможных патологий генетического характера.
Лечение
Заболевание требует сложного и продолжительного лечения. Помимо приема назначенных препаратов огромное значение имеет соблюдение всех рекомендаций кардиолога. Если пациент ранее употреблял спиртные напитки или принимал наркотические вещества, нужно незамедлительно избавиться от пагубных привычек.
Если причины заболевания кроются в контакте с тяжелыми металлами или другими токсичными веществами, необходимо минимизировать их присутствие в жизни больного.
Если пациент имеет избыточный вес, нужно придерживаться рекомендованной врачом диеты. Также необходимо исключить тяжелые физические нагрузки, избегать стрессовых ситуаций и т. д.
Лечение заболевания может быть консервативным (медикаментозным) или радикальным (хирургическим).
- Больным с яркими проявлениями клинических симптомов токсической кардиомиопатии. Им назначается прием Атенолола и Бисопролола, которые входят в группу бета-адреноблокаторов.
- Если отмечаются нарушения ритма сердца, назначается прием антикоагулянтов, поскольку в данном случае присутствует риск образования тромбов.
- Если лечение основной группой медикаментозных препаратов не дает должных результатов, выписывают Верапамил. Данное средство воздействует на сердечную деятельность посредством снижения выраженности дисфункции миокарда.
- Проведение хирургического вмешательства назначается в случае, если к этому имеются строгие показания, и никакого положительного эффекта от приема медикаментозных препаратов нет.
- Если заболевание сопряжено со сбоями в сердечном ритме, больной проходит операцию по внедрению специального прибора, предназначенного для поддержания правильной частоты ритма сердца. Этот прибор называется кардиостимулятором.
- Если у больного среди родственников имелись те, кто скоропостижно скончался от внезапной остановки сердца, и при этом присутствует подобный риск, производится имплантация дефибриллятора.
- Данный прибор идентифицирует фибрилляцию желудочков и нарушенный ритм, препятствующий нормальной сердечной деятельности, и вовремя посылает необходимые для «перезагрузки» органа импульсы. Таким образом, дефибриллятор координирует должным образом правильную работу сердца.
- У некоторых пациентов диагностируются тяжелые случаи кардиомиопатии, которые не поддаются никаким методикам лечения – ни медикаментозной терапии, ни оперативному вмешательству. Единственный выход в таком случае – трансплантация сердца.

Прогнозы и осложнения
Токсическая кардиомиопатия может привести к следующим осложнениям:
- сердечная недостаточность, при которой возможно резкое снижение поступления крови от левого желудочка;
- нарушение функции клапанного аппарата;
- отечность, приводящая к скоплению жидкости в нижних конечностях, в районе живота и легких;
- нарушение ритма сердца;
- эмболизационные процессы (формирование кровяных сгустков препятствует нормальному кровотоку и провоцирует тем самым сердечные приступы, повреждение органов и инсульт);
- резкая остановка сердца (в данном случае говорят о токсической кардиомиопатии с развитием острой сердечной недостаточности).
Прогноз заболевания зависит от многих факторов, в т. ч. от соблюдения всех предписанных врачом рекомендаций. Обнадеживающим моментом является то, что многие пациенты с диагнозом «кардиомиопатия» доживают до глубокой старости. Это возможно при своевременном обращении к кардиологу и прохождении эффективной терапии.
Профилактика токсической кардиомиопатии
Если кардиомиопатия имеет наследственный характер, предупредить заболевание никак нельзя. Однако существует возможность уберечься от прогрессирования патологии посредством минимизации рисков развития ишемической болезни, артериальной гипертензии и инфаркта.
Обычно врачи рекомендуют людям с таким диагнозом вести здоровый образ жизни, выполнять физические упражнения и придерживаться правильного питания. Курение, прием алкоголя и наркотических веществ недопустимы.
В некоторых случаях профилактикой является своевременное и эффективное лечение основного заболевания, приводящего к развитию кардиомиопатии. Для этого нужно периодически проходить комплексное обследование, соблюдать рекомендации врачей и избегать самостоятельного приема каких-либо лекарственных препаратов. Любые медикаментозные средства можно принимать только по назначению специалиста.
Характеристику кардиомиопатии смешанного генеза специалисты дали в другой публикации.
Использованные источники:
