Сердечная недостаточность тромбофлебит
Внимание! Тромбоз сердца – что делать чтобы не оторвался
Тромбоз сердца – это естественный процесс при котором усиливается свертываемость крови в сосудах или полостях сердца. В крупных кровеносных сосудах тромбообразование встречается чаще.
Симптомы тромба в полости сердца
Если тромб неподвижен, то его признаки не явно выражены и больной не чувствует тахикардии и одышки в сидячем положении.
Если же тромбообразование подвижно, то в левом предсердии наблюдаются:
- обмороки;
- сильные приступы сердцебиения (удары сердца сотрясают грудную клетку);
- стремительное побледнение с посинением губ и пальцев;
- холодное потоотделение (пот при этом липкий).

Во время прослушивания ( аускультации) могут пропасть ранее прослушиваемые шумы. При приступе пульс не определяется на лучевой артерии.
Ухудшается состояние в сидячем положении если тромб закреплен «ножкой» или по другому его называют шаровидным. Так он опускается и закупоривает венозное отверстие.
Чтобы улучшить самочувствие, пациенту стоит принять лежачее положение.
Проверьте есть ли у вас варикоз и тромбоз. Подготовили специальный тест, который поможет подобрать подходящее средство от недуга именно для вашей ситуации
Обморочные состояния длятся по разному, время колеблется от нескольких секунд до двух часов.
Кардиохирурги обратили внимание на то, что после операции по удалению тромба он не мог перекрыть кровоток, а лишь играл роль раздражителя зоны ушек предсердий в рефлекторном спазме сосудов головного мозга.
Признаками тромбообразования у больного с заболеванием сердца могут быть:
- формирование легочной гипертензии;
- стойкая сердечная недостаточность, плохо реагирующая на лечение;
- выраженная одышка, цианоз рук и ног, тахикардия, пожелтение кожи.
Причины
Эмбол может попасть в полости сердца из других сосудов с кровотоком. Тромбы, или сгустки крови образуются почти у 50 % людей, но обычно сами рассасываются в течение короткого времени, не успевая нанести вред здоровью. Образование кровяных сгустков в сердце или сосудистом русле происходит после первичной активации системы свертывания крови, что ведет к сгущению кровотока. Однако некоторые сгустки при определенных условиях не рассасываются, а прикрепляются к стенкам сосуда, чем нарушают нормальный кровоток, вызывая заболевание, называемое тромбозом.

Риск тромбообразования возрастает при следующих состояниях:
- беременности;
- у женщин в климактерической фазе;
- у мужчин после 40;
- ожирении;
- злоупотреблении алкоголем и курением;
- после перенесения операций на крупных сосудах.
Прогноз жизни или опасность образования
Нередко кардиологу бывает сложно выявить наличие сгустков в полости сердца даже с помощью ЭКГ. При постинфарктном состоянии, когда имеется очаг заживления в сочетании с сердечной гипокинезией, создаются почти идеальные условия для начала тромбообразования. После инфаркта пристеночные сгустки чаще всего образуются в левом желудочке, гораздо реже – в правом. Самое опасное, что тромб может оторваться, что приведет к плачевным последствиям.
Диагностика
Диагностика тромба в сосудах сердца состоит из назначения инструментальных и лабораторных анализов. Сложность данного заболевания состоит в том, что его трудно определить и сделать это сможет только квалифицированный врач после собранного анамнеза, комплексного обследования.
В современной медицине могут предложить следующие варианты диагностики:
- Коагулограмму.
- Инструментальное исследование.
- Спектральную доплерографию.
- Флебографию.
- МРТ.
- Рентген легких.
- УЗИ.

Лечение
Для лечения тромбоза внутри сердца единственным методом является своевременная операция с извлечением тромба.
Хирургический метод включает в себя:
- удаление тромбов механическим путем;
- шунтирование;
- стентирование.
Наиболее распространенными методами хирургического лечения тромба в сердце считается шунтирование, стентирование или механическое удаление эмбола. Прогноз после операции напрямую зависит от того, как быстро человек обратился за помощью к врачу, а также от размера тромба, особенностей организма пациента.
Не каждый пациент сразу согласится на хирургическое вмешательство. В этом случае специалист назначает консервативное лечение медикаментами, направленное на растворение кровяного сгустка.
Для лекарственной терапии используют:
- антиагреганты, снижающие степень адгезии тромбоцитов;
- антикоагулянты, уменьшающие свертываемость и тромболитики, разрушающие фибрин;
- вспомогательные вещества, улучшающие отток жидкостей из тканей и оказывающий детоксикационное действие.
Это далеко не все препараты, которые может назначить врач при образовании тромба в сосудах. В случае, когда сгусток эмбола перекрывает 70% просвета сосуда, проводится операция по удалению тромба в сердце.
Операция: удаление тромба видео
Вы когда-нибудь пытались избавиться от варикоза самостоятельно? Судя по тому, что вы читаете эту статью – победа была не на вашей стороне.
Использованные источники:
Причины образования и лечение тромба в сердце
Тромб в сердце — серьезное заболевание, представляющее смертельную опасность, одна из причин ишемических инсультов и инфарктов миокарда. Тромбами медики называют кровяные сгустки, образовавшиеся в просвете крупного сосуда или непосредственно предсердии и полости сердца. В случае если сгусток оторвался и закупорил легочную артерию, вполне вероятна внезапная смерть больного.
Причины образования кровяных сгустков
Тромбы, или сгустки крови образуются почти у 50 % людей, но обычно сами рассасываются в течение короткого времени, не успевая нанести вред здоровью.
Однако некоторые сгустки при определенных условиях не рассасываются, а прикрепляются к стенкам сосуда, чем нарушают нормальный кровоток, вызывая заболевание, называемое тромбозом. Такая патология может возникнуть в венах, артериях, мелких капиллярах. Также вероятно образование тромба в сердечной полости.
Образование сгустков часто встречается при следующих заболеваниях сердечно-сосудистой системы:
- нарушение работы сердечных клапанов, чаще всего обусловленных ревматизмом;
- обширный инфаркта миокарда, осложнения после него, когда вместо рубца на сердечной мышце образуется аневризма — участок, не способный сокращаться;
- нарушение сердечного ритма, как правило, при фибрилляции предсердий.

Причины образования слипания тромбоцитов с образованием нерассасывающихся сгустков возникают в том случае, если имеет место сочетание трех факторов:
- Повреждение стенки сосудов, вызывающее турбулентность течения крови;
- Замедление тока крови;
- Повышение свертываемости крови.
Клиническая картина внутрисердечных тромбозов
Существуют две основные категории внутрисердечных сгустков:
- подвижные, свободно перемещающиеся в желудочке или предсердии;
- неподвижные, прикрепленные одним концом к стенке сосуда.
Подвижный сгусток чаще всего находится в предсердии с левой стороны. В этих случаях больной жалуется на периодическое головокружение, иногда случаются обмороки. При определенном положении тела тромб может полностью перекрыть просвет сосуда, тогда резко нарастают опасные для жизни симптомы: одышка, удушье, резкое падение артериальное давления. Если не будут предприняты интенсивные терапевтические меры, такая закупорка может привести к смерти больного.
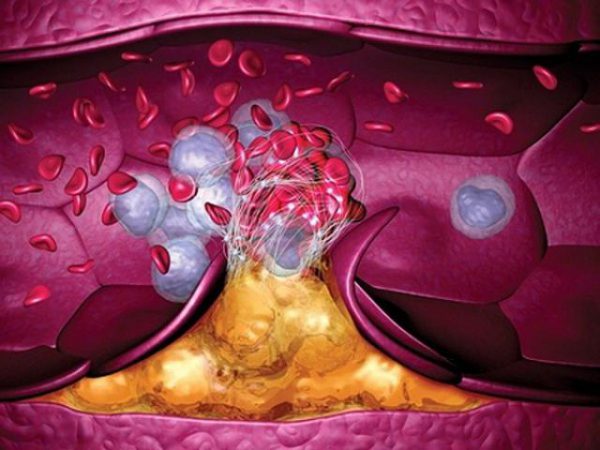 Образование неподвижного тромба
Образование неподвижного тромба
Симптомы неподвижного тромба выражены намного слабее: изредка возникает одышка и сердцебиение, не слишком беспокоящие больного.
Опасным для жизни осложнением является отрыв неподвижного тромба, возникновение тромбоэмболии, в немалом проценте случаев, приводящем к внезапной смерти. Если кровяной сгусток оторвался внезапно, часто возникает шок и симптомы, требующие срочного медицинского вмешательства.
Как помочь больному с внутрисердечным тромбозом
Тромб в сердце крайне опасен тем, что угрожающие симптомы могут отсутствовать до самого момента возникновения тромбоэмболии: при тромбозе левого предсердия поражаются артерии головного мозга, а при правом расположении тромба в полости сердца — отек легких, связанный с закупоркой легочной артерии.
Проблема в том, что обычная ЭКГ не показывает наличие сгустков в полости сердца, поэтому больной часто даже не подозревает, что болен, до той самой поры, пока тромб не оторвался. Иногда тромбы обнаруживаются при обследовании с помощью ультразвука, но чаще наличие тромба обнаруживается только после смерти больного.
Лечение внутрисердечного тромбоза сопряжено с рядом трудностей. Дело в том, что препараты, снижающие вязкость крови (антиагреганты и антикоагулянты) эффективны для профилактики образования сгустков в крови, но плохо справляются с уже существующим тромбом.
Показания к операции хирургического удаления сгустков определяются врачом — кардиохирургом по результатам обследования пациента.
Методы лечения и профилактики
Для лекарственной терапии используют:
- антиагреганты, снижающие степень адгезии тромбоцитов;
- антикоагулянты, уменьшающие свертываемость и тромболитики, разрушающие фибрин;
- вспомогательные вещества, улучшающие отток жидкостей из тканей и оказывающий детоксикационное действие.
В целях профилактики показано обязательное лечение заболеваний, способствующий тромбообразованию в сердечной полости, соблюдение активного образа жизни, диета с ограничением животных жиров и увеличением количества продуктов, уменьшающих свертываемость крови, таких как зеленый чай, свекла, ягоды вишни.
Профилактика и лечение тромбоза полости сердца — передовое направление кардиологии. Патология эта сегодня распространена достаточно широко, а осложнения заболевания нередко смертельны.
Использованные источники:
Тромбоз сосудов – что это за болезнь?

Тромбоз — это заболевание, характеризующееся постепенным образованием внутри сосудистого русла мелких частиц, которые, найдя удобное место, принимаются за построение «плотины», перекрывающей кровоток. Тромбоз рассматривается в Международной классификации болезней (МКБ-10) в одном разделе с эмболиями, им присвоен класс от I74.0 до I74.9 в зависимости от локализации. Действительно, разница между тромбозом и эмболиями состоит не в вызываемых последствиях, а в материалах, из которых строятся эти образования, и скорости проявления клинических симптомов (от начала до полного перекрытия сосуда).
Условия тромбообразования
В норме кровь свободно течет по артериальному и венозному руслу, принося к работающим органам питательные вещества, кислород и вымывая все продукты распада тканей. Тромбоз сосудов развивается, если:
- снижается скорость кровотока на отдельных участках — при сердечной недостаточности, пороках сердца, выраженном атеросклерозе артериальных сосудов, варикозном расширении вен;
- повышается «густота» крови за счет нарушения баланса содержания различных биологических компонентов — растет концентрация липопротеидов низкой плотности при атеросклерозе, нарушается белковый состав крови при воспалении, изменяется соотношение между клетками крови при заболеваниях кроветворных органов, увеличивается количество крупных белковых молекул фибрина;
- внутри сосудистой стенки образуются элементы воспаления, атеросклеротические изменения, приводящие к сужению сосуда — любые артерииты, эндокардит, аневризма сердца и сосудов;
- повышается свертываемость крови из-за отсутствия достаточного количества факторов свертывания;
- происходит слипание (агглютинация) тромбоцитов — при любом шоковом состоянии (острый инфаркт миокарда, обширная травма или ожог, выраженная интоксикация организма, сепсис).
Болезнь может возникнуть, как в артериальных сосудах, так и в венах. Венозный тромбоз (тромбофлебит) наиболее часто встречающееся заболевание, начинается с инфекционного воспаления стенки вены. Особенно опасно появление пристеночного тромба в предсердии при пороке сердца, в аорте при развитии аневризмы. Мелкие множественные тромбы образуются в капиллярах при шоковых состояниях, обильном кровотечении.
Причины тромбоза возникают внезапно при острых заболеваниях или спустя некоторое время. Это зависит от способности организма отстаивать свои нормальные физиологические свойства, качества иммунитета. Здесь нельзя исключить достаточную приспособительную реакцию нервной и эндокринной систем. При нарушенных процессах регуляции деятельности сосудов в связи с заболеваниями головного мозга, изменением гормонального фона последствия тромбоза становятся непредсказуемыми, формируются быстро, приводят к опасным для жизни состояниям.
Тромбоз артерий начинается с образования фибринной пленки в месте повреждения, к ней притягиваются и «прилипают» тромбоциты крови, потому что они обладают противоположным электрическим зарядом. Затем присоединяются лейкоциты, эритроциты и повторные пластинки фибрина. Тромб растет постепенно, уплотняется. Различают:
- красный тромб — возникает при замедленном течении крови и быстром свертывании;
- белый — образуется при достаточно быстром кровотоке и низкой свертываемости.
При длительном образовании слоистого тромба он может самопроизвольно распадаться. Этот процесс называется реваскуляризацией или восстановлением проходимости сосуда. Установлено, что клинические симптомы в случае тромбоза проявляются, если нарушено от 10% до половины нормального кровоснабжения. Это зависит от степени жизненной важности сосуда.
Симптомы
Клинические проявления тромбоза зависят от локализации тромба, перекрывающего сосуд. Такие заболевания, как острый инфаркт миокарда и инсульт возникают при тромбозе коронарных и соответственно мозговых сосудов. Тромбоз сосудов сетчатки глаза вызывает потерю зрения.
Тромбоз аорты начинается с замедления тока крови в сердечных полостях при пороках сердца, мерцательной аритмии. Затем тромб проталкивается в самый крупный сосуд — аорту. При аневризме аорты также создаются благоприятные условия для тромбоза в области дуги. Дальнейшее зависит от величины тромба: если он достиг достаточно больших размеров, наступает полное перекрытие сосуда и мгновенная смерть. При сравнительно небольших размерах тромб способен оторваться и переместиться в другие крупные сосуды (брюшную аорту, подвздошную артерию, почечную или селезеночную артерию).
Тромб в брюшной аорте чаще располагается в месте разветвления (бифуркации). Кроме брюшной аорты, он закупоривает подвздошные артерии. Постепенное развитие болезни дает возможность к достаточной компенсации кровообращения за счет вспомогательных сосудов (коллатералей). Больные несколько лет жалуются на слабость и боли в ногах, перемежающуюся хромоту, у мужчин нарушается эрекция. Во время осмотра хирург отмечает бледность кожи ног, отсутствие пульса на артериях стопы. До развития гангрены есть 8-10 лет.
Тромбоз мезентериальных (брыжеечных) сосудов вызывает сильные боли в животе, реже только в области пупка и в пояснице. Одновременно появляется вздутие живота, рвота пищей, желчью, иногда с кровью, понос с кровью. В начале заболевания живот мягкий, в дальнейшем врач находит напряженные мышцы, симптомы нарастающего перитонита. Стул отсутствует, газы не выделяются, кишечные шумы не прослушиваются. Параллельно усиливается сердечная недостаточность, падает артериальное давление, увеличивается тахикардия. Это состояние можно назвать инфарктом кишечника с некрозом стенки. Для оперативного вмешательства остаются считанные часы.
Тромбоз почечных артерий также можно назвать инфарктом органа, а по аналогии с инсультом он бывает ишемическим или геморрагическим. Больного беспокоят резкие боли в области поясницы. В отличие от почечнокаменной болезни они не отдают вниз живота и промежность, нет резей и нарушения мочеиспускания. Возможно повышение артериального давления, кровь в моче. Почка увеличивается в объеме, болезненна при пальпации. В тяжелых случаях возникает рвота, задержка стула, вздутие живота, падение артериального давления.
Тромботическая закупорка селезеночной артерии вызывает ишемический инфаркт селезенки. Он проявляется внезапной резкой болью в левом подреберье, отдающей в левое плечо, напряжением брюшной стенки. Боли усиливаются при дыхании. Пальпируется увеличенная болезненная селезенка. Повышается температура тела. Поскольку селезенка является кроветворным органом, в анализе крови могут находиться бластные (незрелые) форменные элементы.
Диагностика
Диагностика болезни очень сложна, симптомы похожи на другие заболевания органов брюшной полости, сердца. Косвенно можно судить о наклонности к тромбированию по биохимическим и общим анализам крови. УЗИ крупных сосудов покажет изменение конфигурации, плотные стенки.
Главный способ — ангиография, введение в центральный сосуд контрастного вещества с проведением серии снимков для контроля распределения по всем зональным сосудам.
Лечение
Консервативное лечение тромбоза начинается при подозрении на этот диагноз. Дело в том, что не все хирургические клиники могут позволить ангиографию сосудов. Для этого пациент должен находиться в сосудистом центре или специализированном отделении. Назначаются:
- препараты, способствующие расширению и снятию рефлекторного спазма сосуда;
- антикоагулянты для снижения свертываемости крови внутрь и внутривенно;
- обезболивающие средства, новокаиновые блокады;
- для компенсации кислородной недостаточности используются барокамеры с высоким содержанием кислорода, подкожное введение газа;
- один, из пограничных методов, введение через катетер, подведенный к тромбу, литических препаратов в большой дозе с целью добиться растворения тромба. Это возможно только при «свежем», не уплотненном тромбе.
Профилактика
Профилактика тромбообразования сводится к предупреждению хронических сердечно-сосудистых заболеваний (гипертонической болезни, атеросклероза, ревматизма, инфаркта и инсульта), своевременному выявлению и лечению пороков сердца, нарушений ритма. Диета с соблюдением требований по отказу от животных жиров, достаточным количеством овощей и фруктов имеет большое значение в предотвращении тяжелых последствий тромбоза.
Необходимость полноценного отдыха, контроль над весом, отказ от курения, посильные физические нагрузки в любом возрасте должны стать равноценными составляющими любого лечения.
Своевременная консультация сосудистого хирурга поможет поставить диагноз и начать правильную терапию.
Использованные источники:
Тромбофлебит — что это такое? Лечение в домашних условиях
 Тромбофлебит – достаточно распространенное заболевание сосудов, согласно данным ВОЗ, встречающееся у 12-15% населения земного шара. Характеризуется воспалительными явлениями венозной стенки с формированием тромба, закрывающего просвет сосуда. Считается, что в половине случаев варикозные болезни вен осложнены тромбофлебитом.
Тромбофлебит – достаточно распространенное заболевание сосудов, согласно данным ВОЗ, встречающееся у 12-15% населения земного шара. Характеризуется воспалительными явлениями венозной стенки с формированием тромба, закрывающего просвет сосуда. Считается, что в половине случаев варикозные болезни вен осложнены тромбофлебитом.
Болезнь поражает поверхностные, зачастую варикозно измененные, и глубокие вены. Чаще патология развивается в сосудах нижних конечностей и малого таза. В разы меньше наблюдается тромбофлебит печеночных, полых и воротной вен. Состояния, при которых кровоток замедляется, целостность сосудистой стенки нарушается, а свертываемость крови увеличивается, провоцируют возникновение заболевания. Рассмотрим подробнее, почему появляется тромбофлебит, что это такое, чем лечить заболевание и как его предотвратить.
Тромбофлебит — причины
Основными причинами тромбофлебита являются:
- травмы вены;
- замедление тока крови вследствие различных причин;
- повышение свертываемости крови;
- заболевания сердца и крови;
- опухолевые заболевания;
- гнойные инфекционные заболевания;
- варикозное расширение вен;
- геморрой.
Тромбофлебит может быть осложнением после хирургических операций на органах малого таза, а также последствием неправильно сделанных внутривенных инъекций. Иногда тромбофлебит возникает после родов. К факторам риска развития заболевания относят: гиподинамию, ожирение, прием гормональных противозачаточных средств, травмы.
Симптомы тромбофлебита
 Начало тромбофлебита всегда острое. Возникает покраснение кожных покровов, появление болезненности и уплотнений по ходу вен, в которых идет воспалительный процесс, повышается температура тела. Болезнь, затрагивающая глубокие вены, вызывает острые боли в конечности, отек, появление чувства распирания в ноге. Пациент испытывает слабость и становится ограниченным в движениях.
Начало тромбофлебита всегда острое. Возникает покраснение кожных покровов, появление болезненности и уплотнений по ходу вен, в которых идет воспалительный процесс, повышается температура тела. Болезнь, затрагивающая глубокие вены, вызывает острые боли в конечности, отек, появление чувства распирания в ноге. Пациент испытывает слабость и становится ограниченным в движениях.
Самым опасным вариантом течения тромбофлебита является отрыв части тромба или целого сгустка крови и попадание его в легочную артерию (тромбоэмболия легочной артерии). Подвижный тромб из системы вен нижних конечностей может проникнуть в сердце, а уже из него (по малому кругу кровообращения) в легочную артерию, вызывая ее закупорку, следствием которой есть нарушение процессов кровообращения и газообмена в легких, в особо тяжелых случаях приводящего к летальному исходу.
 Консервативное лечение тромбофлебита
Консервативное лечение тромбофлебита
После комплексного обследования пациента и сдачи необходимых анализов, доктор назначает индивидуальную терапию. Локализация заболевания в области голени может лечиться в условиях амбулатории. Все остальные случаи тромбофлебита требуют госпитализации.
Основными лекарственными средствами при лечении патологии являются наружные формы гепарина (мази и кремы), флеботонические лекарства, нестероидные противовоспалительные препараты. Соблюдение пациентом постельного режима целесообразно в случаях, когда ранее наблюдалась тромбоэмболия легочной артерии или имеется заболевание, провоцирующее формирование тромбов, к примеру, опухоль.
Оперативное вмешательство показано в случаях распространения тромба выше средней трети бедра либо присутствия тромбов в просветах крупных вен. Экстренную операцию назначают при опасности начала тромбоэмболии.
Народные методы лечения тромбофлебита
Растопить засахаренный мёд или использовать жидкий. Нанести состав на сложенную в несколько слоев х/б ткань, приложить к больному участку и прибинтовать. Днем компресс держать 2 часа, а затем ставить на всю ночь. Через неделю дневное время процедуры увеличить до 4 часов. Курс лечения 6 недель.
15 гр поваренной соли растворить в ½ стакана теплой кипяченой воды, пропитать раствором натуральную ткань, прибинтовать ее к больной конечности, укутав полиэтиленовой пленкой, на всю ночь.
Капуста
Большой лист капусты отбить кухонным молотком, чтобы из него сочился сок, и прибинтовать к пораженному участку ноги на несколько суток.
Золотой ус
Листья растения разминают и прибинтовывают к пораженной конечности на сутки, после чего меняют на новый компресс.
Томаты
Свежеприготовленный томатный сок или нарезанные тонкими пластинами плоды помогают при тромбофлебите поверхностных вен. Курс лечения – 1 неделя. Процедуру с наложением и фиксацией томатов на пораженный участок тела проводят несколько раз в день.
Конский каштан
Настойка способствует разжижению крови. Разбить плоды каштана, собрать коричневую кожуру, залить 50 гр сырья бутылкой водки объемом ½ л, настоять в затененном месте при комнатной температуре 2 недели, отфильтровать. Прием по 4-5 мл, разведенных в половине стакана воды, 2-3 раза в день натощак за 30 минут до трапезы. Это лекарство помогает при тромбофлебите, варикозном расширении вен, инсульте, гипертонии, стенокардии, атеросклерозе, ВСД (вегето-сосудистая дистония).
Акация белая
Спиртовая настойка цветов белой акации применяется для компрессов и растирок проблемных вен. Столовую ложку сушеного сырья заливают стаканом медицинского спирта, настаивают неделю в бутыле темного стекла, процеживают и используют для наружных растирок. После применения настойки кожу смазывают жирным, лучше всего детским, кремом.
Календула
Мазь на основе листьев календулы лечит варикоз и тромбофлебит. Смешать растертые в кашицу свежие листья ноготков со свиным смальцем (1:4), протомить массу на водяной бане на протяжении нескольких часов, переложить состав в стеклянную тару и хранить в холодильнике. Мазь наносят на варикозные участки толстым слоем на ночь, накладывая поверх слой марли или бинта.
Массаж
Регулярное массирование нижних конечностей улучшает состояние вен. Рекомендуется обратиться к профессиональному массажисту или каждый вечер делать самомассаж.
Гирудотерапия
Эффективная методика лечения тромбофлебита путем расставления в определенных местах медицинских пиявок. Положительных результатов можно достичь за короткий промежуток времени. Рекомендуется проводить лечение только под наблюдением врача, который определяет степень тяжести заболевания и, в зависимости от места локализации варикозных проявлений, выбирает места для постановки пиявок и их необходимое количество, а также количество и частоту процедур.
 Профилактика тромбофлебита
Профилактика тромбофлебита
Чтобы предотвратить рецидив заболевания и минимизировать риск его возникновения, при наличии провоцирующих факторов, следует соблюдать определенную диету, основными положениями которой считаются:
- снижение в рационе до минимума следующих продуктов: плоды шиповника, смородина, болгарский перец, бобовые овощи, бананы, мясные продукты и рыба;
- увеличение потребления свежих ягод, овощей и фруктов, особенно: лука, чеснока, имбирного корня, арбузов, кабачков, дынь, тыквы, ананасов, малины;
- блюда необходимо готовить на пару, отваривать или запекать, избегая жарки продуктов на любом виде кулинарного жира;
- соблюдение питьевого режима: при отсутствии заболеваний сердца и сосудов, когда врачом накладываются определенные ограничения в норме потребления жидкостей, в сутки следует выпивать не менее 2,5 л чистой воды.
Полезно регулярно выполнять гимнастику: в положении лежа на спине, к примеру, упражнение «велосипед» или «ножницы». Длительные пешие прогулки (до 2 часов) в умеренном темпе – еще одна профилактическая мера по снижению вероятности развития тромбофлебита. Полезны приседания и бег трусцой. Такого рода активность существенно улучшает кровоснабжение нижних конечностей и препятствует образованию тромбов.
Травы и другие методы народной медицины дополняют медикаментозное лечение, существенно облегчая состояние пациента. Подсказать, какие рецепты и процедуры следует применять в каждом конкретном случае, может только врач. Будьте здоровы!
Использованные источники:
Что такое хронический тромбофлебит
Тромбофлебит — патологический процесс в сосудах, характеризующийся воспалением их стенок и образованием закупорок в просветах.
Заболевание часто сопровождается венозной недостаточностью, варикозным расширением и прочими, более серьёзными, нарушениями.
Хроническая форма тромбофлебита развивается из-за несвоевременного обращения в больницу. При этом типе протекания недуга, часто сохраняется закупорка, что приводит к развитию постоянного отёка, затруднению тока крови и варикозу.
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Причины возникновения
Воспаление стенок сосудов может возникнуть как в нижних, так и в верхних конечностях, локализуясь в любом месте. Но чаще всего тромбофлебит поражает ноги, особенно в области голеней и стоп.
На появление этого недуга влияют конкретные факторы, среди которых отмечаются:
- патологическое повышение свёртываемости крови;
- изменение состава крови;
- ухудшение кровотока;
- повреждение стенки сосуда или вены;
- укусы кровососущих насекомых.
Кроме того, на развитие тромбофлебита влияют хронические заболевания сосудистой и сердечной системы. К примеру, воспаление артерий и тромбообразование часто диагностируют у людей, имеющих в анамнезе сердечную недостаточность.
Основной причиной развития тромбофлебита является замедленный кровоток. Спровоцировать такую патологию способны хронические инфекционные заболевания, пороки сердца и наличие гнойных процессов в организме. Также на изменение тока крови повлияет наличие опухолей, давящих на стенки сосудов, и беременность.
Хронический тромбофлебит глубоких вен нижних конечностей часто возникает по причине приёма некоторых лекарственных препаратов. Опаснее всего в этом плане являются оральные контрацептивы, которые принимаются довольно длительный период.
Тромбофлебит часто развивается при длительной катетеризации и регулярных внутривенных инъекциях.
Повреждение венозных стенок также способно произойти по таким причинам:
- хирургическое вмешательство;
- роды и аборты;
- варикозное расширение вен;
- заболевания крови;
- лечение лучевой и химиотерапией;
- онкологические метастазирования;
- курение и злоупотребление алкоголем;
- наркотики;
- грипп, туберкулёз или перенесённый сыпной тиф.
Риск развития тромбофлебита повышается при наличии наследственной предрасположенности.

Ускорить появление недуга может избыточный вес, а также неправильное питание и малоподвижный образ жизни
Симптомы
Хронический тромбофлебит имеет способность периодически обостряться, переходя в острую форму. Поэтому наличие симптоматики при этом недуге зависит от степени протекания и наличия тромботических закупорок.
Сгустки крови при хроническом тромбофлебите способны рассасываться или увеличиваться, при этом, полностью или частично, перекрывая просвет сосуда.
Иногда заболевание сопровождается отрывом тромба от стенки вены и перемещением его в другие сосуды или органы. Все эти процессы имеют определённые признаками и клиническую картину.
Общие симптомы тромбофлебита:
- боль в области закупоренной вены;
- повышение температуры до 38 градусов;
- отёчность конечности;
- изменение цвета кожи в области поражения (краснота или синюшность);
- венозные сетки;
- уплотнение и увеличение вены.
При вялотекущем хроническом тромбофлебите болевой синдром чаще всего проявляется только при надавливании. Сильная боль возникает при обострении недуга или увеличении закупорки.
Температура тела колеблется от 37 до 37,2 ° C. При поражении поверхностного сосуда наблюдаются венозные паутинки, розового или багрового оттенка, покраснение кожи и синюшность.
Если тромбофлебит затронул глубокие вены, то к клинической картине добавляется отёк конечности, тянущая боль в икроножной мышце, усиливающаяся при ходьбе, и вздутие вен. Иногда, кроме прочих симптомов, больной имеет жалобы на чувство разбухания в икре и температуру свыше 38 ° C.
При наличии венозных закупорок проявляются следующие признаки:
- онемение конечности;
- потеря чувствительности кожи;
- периодические покалывания;
- ноющая боль в области тромбирования;
- озноб;
- чувство жара в поражённой области;
- некротический процесс;
- синюшность эпидермиса;
- уплотнение и увеличение лимфоузлов.
Первые признаки хронического тромбофлебита могут появиться лишь спустя несколько месяцев после перенесённой острой формы этого заболевания. В некоторых случая симптоматика возникает через год и даже больше.
При появившихся подозрительных симптомах, необходимо обратиться к врачу-флебологу или сосудистому хирургу.
Формы
Кроме хронического тромбофлебита глубоких и поверхностных вен, ещё две формы этого недуга:
- Острая венозная недостаточность проявляется внезапно, сопровождаясь нестерпимой болью, отёчностью конечности, гиперемией и температурой тела свыше 38 ° C. При поверхностном тромбофлебите наблюдаются красные полосы и уплотнение вены при ощупывании.
- Острое воспаление глубоких вен, сопровождающееся закупоркой, отличается сильным отёком всей конечности и её посинением. Боль усиливается при физических нагрузках и при вертикальном положении поражённой ноги или руки.
- Если своевременно не начать лечение, то возможно развитие нагноения с образованием флегмоны и язв. В некоторых случаях заболевание переходит в хроническую форму и даёт знать о себе периодическим обострением и невыраженной симптоматикой.
- Мигрирующий тромбофлебит также начинается внезапно и характеризуется стремительным развитием. Затрагивает этот тип воспаления поверхностные вены, проявляясь образованием плотных узелков, сопровождающихся болезненностью, и покраснением поверхности кожи.
- Изначально узелки появляются на одной конечности, затем, быстро переходят на другую, проявляясь на разных участках. Развитие уплотнений сопровождается высокой температурой тела и отёком.
- Чаще всего мигрирующий тромбофлебит возникает на верхних конечностях, а причиной его развития может стать простое перенапряжение руки. Если недуг не лечить, то могут появиться осложнения. В некоторых случаях он способен перейти в хроническую форму.
Диагностика
Диагностировать хронический тромбофлебит довольно просто. Он входит в перечень международных классификаций болезней и исследуется при помощи различных методов. Такого рода венозная недостаточность по МКБ-10 имеет кодировку i80 — флебит и тромбофлебит.
Начинается диагностика с первичного осмотра, который состоит из пальпации, визуального определения поражения и опроса, с целью сбора анамнеза. Если по результатам врач заподозрил тромбофлебит, то пациента направляют на ряд дополнительных лабораторных и инструментальных обследований.
Предварительный диагноз при первичном осмотре устанавливается исходя из таких имеющихся симптомов:
- синюшность или покраснение кожи над поражённой веной;
- высокая температура;
- наличие венозных паутинок;
- боли при пальпации;
- жалобы на онемение конечности или периодическое покалывание;
- усиливающиеся боли при физических нагрузках.
Диагностика тромбофлебита состоит из определения наличия воспаления в организме, изменения свёртываемости крови и нахождения места локализации патологического процесса.
В первую очередь у больного берут кровь для лабораторных исследований. Именно по их результатам становится понятно, что в организме есть наличие воспаления, а в составе крови произошли изменения.
Определяется это по таким показателям:
- повышенное количество лейкоцитов;
- положительная реакция на белок;
- увеличение СОЭ;
- повышенная свёртываемость (по результатам коагулограммы).
После сдачи анализов пациента направляют на инструментальные исследования, которые состоят из таких методов:
- допплерография;
- УЗИ сосудов;
- рентген с применением контрастного вещества;
- реовазография;
- ангиосканирование сосудов;
- МРТ;
- КТ.
Какой метод использовать, зависит от запущенности заболевания и тяжести диагностирования. При поверхностном поражении вен часто достаточно ультразвукового исследования сосудов и лабораторных анализов.
При хроническом тромбофлебите глубоких вен, протекающего в скрытой форме, чаще всего проводят компьютерную томографию или МРТ. Эти методы диагностики позволяют как можно точнее определить обширность поражения и обнаружить место тромбирования просвета.

Если же недуг затронул глубокие вены, то для того, чтобы точно оценить степень изменений в венозных стенках и проверить просвет, необходимо применение ангиосканирования
Лечение хронического тромбофлебита
Лечебная терапия тромбофлебита направлена на устранение болевого синдрома, снятия отёка, восстановления свёртываемости крови и избавления вены от тромба.
Существует несколько видов лечения, а именно:
- Проводится лечение строго в стационаре, под наблюдением специалистов. Оно включает в себя обязательных постельный и питьевой режим, приём лекарств, соблюдение специальной диеты и отказ от вредных привычек.
- К медикаментозному лечению прибегают при поверхностном поражении вены, лёгкой формы протекания. Пациенту назначается ряд препаратов, которые состоят из обезболивающих, противоотёчных и противовоспалительных средств.
- При необходимости, если имеются проблемы со свёртываемостью крови или повышенной предрасположенностью к тромбированию, больному дают дополнительные препараты, такие как Гепарин или Фраксипарин.
- Хирургическое вмешательство показано при тромбофлебите глубоких вен, так как консервативное лечение в этом случае бессильно.
- Также операцию назначают при повышенной вероятности отрыва тромба и лёгочной эмболии.
- Суть оперирования заключается в полном или частичном удалении поражённой части вены и устранения тромба.
- Если убрать закупорку полностью не удалось, то после хирургического вмешательства, лечение продолжают консервативным способом.
- Эффективным в борьбе с хроническим тромбофлебитом является терапия травами и гомеопатией.
- Народные средства против венозной недостаточности включают в себя применение компрессов, растительных мазей, настоек и обтираний.
- Улучшить здоровье вен и сосудов помогут такие травы, как полынь, конский каштан, подорожник, зверобой хмель и пр.
- Но помните, что терапию как травами, так и гомеопатическими препаратами лучше всего проводить только с разрешения лечащего врача, придерживаясь всех рекомендаций. Ведь, несмотря на свою безвредность, в некоторых случаях они всё же способны ухудшить состояние больного.
Когда назначают антибиотики при тромбофлебите и нужно ли их принимать — ответы по ссылке.
Диета при тромбофлебите включает в себя большое количество фруктов и овощей — подробнее тут.
Использованные источники:
